Боль в поясничном отделе код мкб
Рубрика МКБ-10: M54.5
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M40-M54 Дорсопатии / M50-M54 Другие дорсопатии / M54 Дорсалгия
Определение и общие сведения[править]
Под термином «боль в нижней части спины» понимают боль, мышечное напряжение или скованность, локализованные в области спины между XII парой рёбер и ягодичными складками, с иррадиацией в нижние конечности или без неё.
Эпидемиология
Боль именно в нижней части спины — одна из наиболее частых жалоб пациентов в общемедицинской практике. По данным ряда исследователей, 24,9% активных обращений за амбулаторной помощью лиц трудоспособного возраста связано с этим состоянием. Особый интерес к проблеме боли в нижней части спины обусловлен прежде всего её широкой распространённостью: хотя бы раз в жизни эти боли испытывают не менее 80% взрослого населения земного шара; примерно 1% популяции хронически нетрудоспособно и в 2 раза больше — временно нетрудоспособно в связи с этим синдромом. При этом снижение трудоспособности при наличии боли в нижней части спины отмечают более 50% пациентов.
Классификация
Боли в нижней части спины в качестве клинического проявления встречают почти при ста заболеваниях, и, возможно поэтому, общепринятой классификации болей в нижней части спины не существует. Источником болевой импульсации в эту область могут быть практически все анатомические структуры поясничнокрестцовой области, брюшной полости и органы малого таза.
На основании патофизиологических механизмов выделяют следующие виды болей в нижней части спины:
• Ноцицептивная боль возникает при возбуждении болевых рецепторов — ноцицепторов вследствие повреждения тканей, в которых они расположены. Соответственно, интенсивность ноцицептивной боли, как правило, зависит от степени тканевого повреждения и длительности воздействия повреждающего фактора, а его продолжительность — от особенностей процессов заживления. Боль может возникнуть также при повреждении или дисфункции структур ЦНС и/или периферической нервной системы, участвующих в проведении и анализе болевых сигналов, т.е. при повреждении нервных волокон в любой точке от первичной афферентной проводящей системы до кортикальных структур ЦНС. Она сохраняется или возникает после заживления повреждённых тканевых структур, поэтому практически всегда носит хронический характер и защитными функциями не обладает.
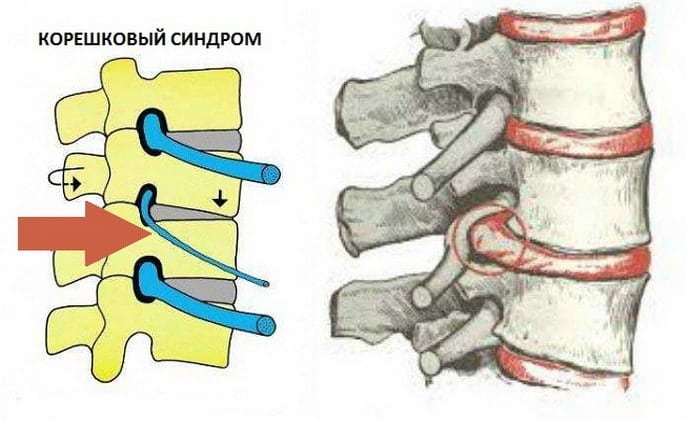
• Невропатической называют боль, возникающую при повреждении периферических структур нервной системы. При повреждении структур ЦНС возникает центральная боль. Иногда невропатическую боль в спине подразделяют на корешковую (радикулопатия) и некорешковую (невропатия седалищного нерва, поясничнокрестцовая плексопатия).
• Психогенные и соматоформные боли возникают вне зависимости от соматических, висцеральных или неврологических повреждений и определены преимущественно психологическими факторами.
Наиболее прижилась в нашей стране схема, подразделяющая боли в нижней части спины на две категории — первичную и вторичную:
Первичная боль в нижней части спины — болевой синдром в спине, обусловленный дистрофическими и функциональными изменениями в тканях опорнодвигательного аппарата (дугоотростчатые суставы, межпозвонковые диски, фасции, мышцы, сухожилия, связки) с возможным вовлечением смежных структур (корешков, нервов). Главные причины первичного синдрома болей в нижней части спины — механические факторы, определяемые у 90-95% больных: дисфункция мышечносвязочного аппарата; спондилёз (в зарубежной литературе это синоним остеохондроза позвоночника); грыжа межпозвонкового диска.
Вторичные боли в нижней части спины обусловлены следующими основными причинами:
— врождёнными аномалиями;
— травмами;
— артритами;
— другими заболеваниями позвоночника;
— проекционными болями при заболеваниях внутренних органов;
— заболеваниями мочеполовых органов.
С другой стороны, А.М. Вейн разделял причины боли в спине на две большие группы — вертеброгенные и невертеброгенные.
По длительности боли в нижней части спины подразделяют на:
— острую (до 12 нед);
— хроническую (свыше 12 нед).
Отдельно выделяют:
— рецидивирующие боли в спине, возникающие с интервалом не менее 6 мес после окончания предыдущего обострения;
— обострения хронической боли в спине, если указанный интервал составляет менее 6 мес.
По специфичности боли в нижней части спины подразделяют на:
— специфическую;
— неспецифическую.
При этом неспецифическая — как правило, такая острая боль, при которой точный диагноз выставить невозможно и стремиться к этому нет необходимости.
В свою очередь, специфическую боль определяют в тех случаях, когда боли в нижней части спины — симптом определённой нозологической формы, часто угрожающей дальнейшему здоровью и/или даже жизни пациента.
Этиология и патогенез[править]
Клинические проявления[править]
Боль в нижней части спины по своим характеристикам не имеет практически никаких отличий от других болей, кроме своей локализации. Как правило, особенность боли определяют органы или ткани, патология или повреждение которых привели к её появлению, неврологические расстройства, а также психоэмоциональное состояние самого пациента.
В клиническом плане следует выделять три вида болей в спине:
— локальные;
— проецируемые;
— отражённые.
Локальные боли возникают в месте повреждения тканей (кожа, мышцы, фасции, сухожилия и кости). Обычно их характеризуют как диффузные, и они носят постоянный характер.
Наиболее часто к ним относят скелетномышечные болевые синдромы, среди которых можно выделить:
— мышечнотонический синдром;
— миофасциальный болевой синдром;
— артропатический синдром;
— синдром сегментарной нестабильности позвоночника.
Мышечнотонический синдром возникает, как правило, после длительного изометрического напряжения мышц вследствие определённого двигательного стереотипа, воздействия холода, патологии внутренних органов. Длительный мышечный спазм, в свою очередь, приводит к появлению и усилению боли, что усиливает спастическую реакцию, которая ещё больше интенсифицирует боль и т.д., то есть происходит запуск так называемого «порочного круга». Наиболее часто мышечнотонический синдром возникает в мышцах, выпрямляющих позвоночник, в грушевидной и средней ягодичной мышцах.
Миофасциальный болевой синдром
Для него характерна локальная неспецифическая мышечная боль, обусловленная возникновением в мышце фокусов повышенной раздражимости (триггерных точек), и он не связан с поражением самого позвоночника. Его причинами могут быть, помимо врождённых аномалий скелета и длительного напряжения мышц при антифизиологических позах, травма или непосредственное сдавление мышц, их перегрузка и растяжение, а также патология внутренних органов либо психические факторы. Клиническая особенность синдрома, как было уже сказано, — наличие триггерных точек, соответствующих зонам локального мышечного уплотнения — участков в мышце, пальпация которых провоцирует боль в удалённом от давления участке. Активировать триггерные точки могут «неподготовленное» движение, небольшая травма этой области либо другие внешние и внутренние воздействия. Есть предположение, что формирование этих точек обусловлено вторичной гипералгезией на фоне центральной сенситизации. В генезе триггерных точек не исключают и повреждение периферических нервных стволов, так как отмечена анатомическая близость между этими миофасциальными точками и периферическими нервными стволами.
Для диагностики синдрома используют следующие критерии.
• Большие критерии (необходимо наличие всех пяти):
— жалобы на региональную боль;
— пальпируемый «тугой» тяж в мышце;
— участок повышенной чувствительности в пределах «тугого» тяжа;
— характерный рисунок отражённой боли или чувствительных расстройств (парестезий);
— ограничение объёма движений.
• Малые критерии (достаточно одного из трёх):
— воспроизводимость боли или чувствительных нарушений при стимуляции (пальпации) триггерных точек;
— локальное сокращение при пальпации триггерной точки или при инъекции интересующей мышцы;
— уменьшение боли при растяжении мышцы, лечебной блокаде или уколе «сухой иглой».
Классический пример миофасциального болевого синдрома — синдром грушевидной мышцы.
Артропатический синдром
Источник боли в спине при этом синдроме — фасеточные суставы либо крестцовоподвздошные сочленения. Обычно эта боль носит механический характер (усиливается при нагрузке, уменьшается в покое, интенсивность её нарастает к вечеру), особенно её усиливают ротации и разгибание позвоночника, что ведёт к локализованной болезненности в области поражённого сустава. Боль может иррадиировать в паховую область, копчик и наружную поверхность бедра. Положительный эффект дают блокады с местным анестетиком в проекцию сустава. Иногда (примерно до 10% случаев) артропатическая боль носит воспалительный характер, особенно при наличии спондилоартрита. В таких случаях пациенты жалуются, помимо «размытых» болей поясничной локализации, на ограничение движения и скованность в области поясницы, выраженные в большей степени по утрам.
Синдром сегментарной нестабильности позвоночника
Боль при этом синдроме возникает вследствие смещения тела какого-либо позвонка относительно оси позвоночника. Она возникает или усиливается при длительной статической нагрузке на позвоночник, особенно при стоянии, и нередко имеет эмоциональную окраску, определяемую больным как «усталость в пояснице». Часто эту боль встречают у лиц с синдромом гипермобильности и у женщин среднего возраста с признаками умеренного ожирения. Как правило, при сегментарной нестабильности позвоночника сгибание не ограничено, но затруднено разгибание, при котором пациенты нередко прибегают к помощи рук, «вскарабкиваясь по себе».
Отражённые боли — боли, которые возникают при повреждении (патологии) внутренних органов (висцеральных соматогенных) и локализованы в брюшной полости, малом тазе, а порой и в грудной клетке.
Проецируемые боли имеют распространённый или точно локализованный характер, и по механизму возникновения их относят к невропатическим. Они возникают при повреждении нервных структур, проводящих импульсы в болевые центры мозга. Радикулярные, или корешковые, боли — разновидность проецируемых болей, обычно имеют простреливающий характер. Они могут быть тупыми и ноющими, однако движения, усиливающие раздражение корешков, значительно усиливают боль: она становится острой, режущей. Почти всегда радикулярная боль иррадиирует от позвоночника в какую либо часть нижней конечности, чаще ниже коленного сустава. Наклон туловища вперёд или подъём прямых ног, другие провоцирующие факторы (кашель, чиханье), приводящие к повышению внутрипозвоночного давления и смещению корешков, усиливают радикулярную боль.
Боль внизу спины: Диагностика[править]
Дифференциальный диагноз[править]
Дифференцировка локальных, отражённых и проекционных болей:
1. Локальная боль
Характер ощущения: Точное указание области боли
Двигательные нарушения: Ограничение объёма движений шеи, туловища, конечностей
Провоцирующие факторы: Движение усиливает боль
Пальпация области болевых ощущений: Источники боли обнаруживают в тканях опорно-двигательного аппарата (мышцы, сухожилия); надавливание на них усиливает боль
2. Отражённая боль
Характер ощущения: Нечёткое ощущение, идущее изнутри кнаружи
Двигательные нарушения: Движения не ограничены
Провоцирующие факторы: Движение не влияет на боль
Пальпация области болевых ощущений: Источники боли нельзя обнаружить
3. Проекционная боль
Характер ощущения: Распространение боли по ходу корешка или нерва
Двигательные нарушения: Ограничение объёма движений шеи, туловища, конечностей
Провоцирующие факторы: Движение головы, туловища усиливает боль, осевая нагрузка вызывает стреляющую боль по ходу корешка
Пальпация области болевых ощущений: Источники боли расположены в спине, в конечностях они отсутствуют.
Боль внизу спины: Лечение[править]
Лечение болей в нижней части спины можно разделить на две категории.
• Первую применяют при наличии потенциально опасной патологии, и её должны проводить только узкие специалисты.
• Вторую — когда есть неспецифическая боль в нижней части спины без «знаков угрозы» — могут проводить терапевты и врачи общей практики, она должна быть направлена на максимально быстрое снятие болевого синдрома.
НПВС — основные лекарственные средства, назначаемые для уменьшения интенсивности болевого синдрома. При этом нужно подчеркнуть: нет доказательств в пользу того, что какой-либо НПВС явно более эффективен, чем другие; кроме того, отсутствуют достаточные доказательства в отношении эффективности лечения хронической боли в нижней части спины с их помощью.
Другой аспект — использование миорелаксантов. Эти препараты относят к вспомогательным анальгетическим средствам (коанальгетики). Их применение обосновано при болевых миофасциальных синдромах и спастичности различного генеза, особенно при острых болях. Кроме того, при миофасциальных синдромах они позволяют уменьшить дозу НПВС и достичь желаемого терапевтического эффекта в более короткие сроки. Если боль в нижней части спины хронизировалась, эффективность назначения миорелаксантов не доказана. К этой группе лекарств относят в первую очередь препараты центрального действия — тизанидин, толперизон и баклофен.
Следует также обратить внимание, что практически все виды физического воздействия, включая электролечение, относят к сомнительным и их клиническая эффективность в отношении снижения интенсивности боли не доказана. Исключение составляет только лечебная физкультура, действительно позволяющая ускорить выздоровление и предотвратить рецидивы у пациентов при хронической боли в нижней части спины.
Назначать постельный режим при острой боли в нижней части спины вредно. Необходимо убедить больного, что сохранение повседневной физической активности не опасно, и посоветовать ему как можно скорее приступить к работе. Единственное исключение — пациенты с компрессионной радикулопатией, у которых в остром периоде необходимо достичь максимальной разгрузки поясничнокрестцового отдела позвоночника, что легче получить с помощью постельного режима (на 1-2 дня) с одновременным назначением, помимо анальгетической терапии, и диуретиков с вазоактивными лекарственными средствами для уменьшения отёка и улучшения микроциркуляции.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Ревматология [Электронный ресурс] / Под ред. Е.Л. Насонова, В.А. Насоновой — М. : ГЭОТАР-Медиа, 2010. — https://www.rosmedlib.ru/book/ISBN9785970416501.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Ацетилсалициловая кислота/Лимонная кислота/Натрия гидрокарбонат
- Глюкозамин/ибупрофен/хондроитина сульфат
- Дулоксетин
- Ибупрофен
- Индометацин
- Кетопрофен
- Нонивамид/никобоксил
- Целекоксиб
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Основные медицинские услуги
- Клиники для лечения
Названия
Боль в позвоночнике.

Боль в позвоночнике (боль в спине)
Описание
Боли в позвоночнике относятся к числу наиболее распространенных клинических нарушений. Изменения, способные вызывать болевой синдром, весьма разнообразны. В большинстве случаев точно идентифицировать механизм его возникновения не представляется возможным.
Позвоночник — самая главная часть нашего тела. Он помогает нам передвигаться, свободно поворачивать голову и туловище отдельно друг от друга, двигать руками. Позвоночник — ствол, несущий на себе весь организм.
Правильно выполнять столь важные функции позвоночнику позволяет его строение. Основным понятием является позвоночно-двигательный сегмент — соединение двух смежных позвонков, взаимодействующих с помощью диска, межпозвонковых суставов, связочного аппарата и мышц.
Стоит только одному из составляющих по какой-либо причине выйти из строя, нарушается работа всего позвоночника. На начальной стадии всех заболеваний позвоночника человек испытывает дискомфорт и ощущает боль.
Причины
Боль в позвоночнике — клинический синдром, обусловленный множеством причин.
Самой частой причиной болей в позвоночнике являются дистрофические поражения позвоночника:
- остеохондроз с поражением межпозвонковых дисков и прилежащих к ним поверхностей тел позвонков;
- спондилез, проявляющийся артрозом дугоотросчастых и/или фасеточных суставов;
- спондилит.
- Остеохондроз. Термин «остеохондроз» означает дистрофический процесс суставного хряща и подлежащей костной ткани. Остеохондрозу подвержены все отделы позвоночника, но в большей степени патологический процесс выражен, как правило, в нижне-шейном, верхне-грудном и нижне-поясничном отделах позвоночника. Особенностью остеохондроза является широта его распространения — дегенеративно- дистрофическое поражение позвоночника к 40 годам обнаруживается практически у всех людей.
Начальным проявлением остеохондроза является боль в пораженном отделе позвоночника. Боль может быть или относительно постоянной, по типу люмбалгии (продолжительные боли в пояснично-крестцовой области), или носить характер прострела — люмбаго. В последующем по мере прогрессирования патологического процесса наблюдается преобладание боли в том или ином отделе позвоночника. Характерно усиление боли при физических нагрузках, длительном неподвижном или малоподвижном положении, нахождении в неудобной позе, ощущении дискомфорта. Дальнейшее развитие остеохондроза может приводить к выраженной деформации позвоночника по типу кифоза, лордоза или сколиоза.
Для остеохондроза типичны многочисленные и разнообразные неврологические нарушения, выраженность которых зависит от стадии заболевания (обострение или ремиссия). При неосложненном течении остеохондроза наблюдаются периоды довольно длительной ремиссии, когда симптомы болезни не выражены. Для острой стадии характерно появление острой боли в соответствующем отделе позвоночника с последующей иррадиацией в руку, поясницу или ногу.
- Люмбаго возникает при неловком или резком движении, подъеме тяжестей и сопровождается внезапной болью типа «прострела», длящейся в течение нескольких минут или секунд, или «рвущей» и пульсирующей болью в позвоночнике, усиливающейся при кашле и чихании. Люмбаго вызывает ограничение подвижности в поясничном отделе позвоночника, «обезболивающую» позу, уплощение лордоза или кифоза. Сухожильные рефлексы сохранены, чувствительность не нарушена. Боль в позвоночнике продолжается от нескольких часов до нескольких суток.
- Люмбалгия возникает после значительной физической нагрузки, длительной неудобной позы, тряской езды, переохлаждения. Клинически сопровождается тупой ноющей болью в позвоночнике, усиливающейся при перемене положения тела (сгибании, сидении, ходьбе). Боль может распространяться на ягодицу и ногу. Изменения статики выражены в меньшей степени, чем при люмбаго. Движения в поясничном отделе затруднены, но ограничение незначительно. Определяется болезненность при прощупывании остистых отростков и межостистых связок на уровне поражения. При наклоне назад боль исчезает, при наклоне вперед отмечается резкое напряжение мышц спины. Коленные рефлексы и рефлексы с пяточных сухожилий сохранены. Процесс часто носит подострую или хроническую форму.
- Межпозвоночная грыжа диска — это разрыв диска позвоночника от перегрузки, нарушения его питания или травмы. В результате разрыва внешнего фиброзного кольца межпозвоночного диска в позвоночный канал выпячивается его внутреннее содержимое (пульпозное ядро, представляющего собой студенистую массу диаметром 2 — 2,5 см, окруженного плотным хрящевым кольцом). Выпятившаяся часть диска может ущемить нервы и сосуды спинного мозга, что проявляется болью в позвоночнике и другими нарушениями.
- Нестабильность позвоночника представляет собой патологическую подвижность в позвоночном сегменте. Это может быть либо увеличение амплитуды нормальных движений, либо возникновение нехарактерных для нормы новых степеней свободы движений.
Основным симптомом нестабильности позвоночника является боль в позвоночнике или дискомфорт в шее. В шейном отделе позвоночника у больных с нестабильностью в атлантоокципитальном сочленении ирритативная боль может носить периодический характер и усиливаться после физической нагрузки. Боль является причиной хронического рефлекторного напряжения шейных мышц. У детей нестабильность является причиной развития острой кривошеи. В начале заболевания имеется повышенный тонус паравертебральных мышц, который приводит к их переутомлению. В мышцах происходят нарушения микроциркуляции, развитие гипотрофии и снижение тонуса. Появляется чувство неуверенности при движениях в шее. Нарушается способность выдерживать обычную нагрузку. Возникает необходимость в средствах дополнительной иммобилизации шеи вплоть до поддержки головы руками.
К более редким причинам болей в спозвоночнике относятся:
- врожденные дефекты позвоночника, проявляющиеся в разном количестве позвонков, чаще всего в поясничном отделе.
Речь может идти или о лишних поясничных позвонках (I крестцовый позвонок превращается в VI поясничный, так называемая люмбализация крестцового отдела позвоночника) или об их недостатке (V поясничный позвонок превращается в I крестцовый — сакрализация);
- спондилолиз и спондилолистез — речь идет о дефекте в межсуставной части дужки позвонка, который в случае полного разъединения дужек (спондилолиз) и двусторонней локализации может привести к сдвигу тела поврежденного позвонка вперед (спондилолистез);
- анкилозирующий спондилоартрит (болезнь Бехтерева) – болезненное воспаление позвоночника, начинающееся в крестцово-поясничных суставах;
- остеопороз бывает причиной болей в позвоночнике у женщин (во время месячных) и у пожилых людей. Тела позвонков при этом заболевании имеют пониженную плотность костной ткани, в связи с чем при наличии давления происходит их деформация до клиновидной формы или до формы так называемого рыбьего позвонка (увеличенные ямки на верхней и нижней поверхностях тел позвонков);
- боли в позвоночнике могут вызываться и опухолевыми процессами. Чаще всего ими бывают метастазы опухолей органов грудной клетки, в том числе легких, предстательной и щитовидной желез, почек;
- инфекционное поражение позвоночника (чаще всего стафилококковой природы), связанное с попаданием в кровь и переносом инфекционного агента из очага в легких или мочеполовых органах. Еще одной инфекцией, которая поражала позвоночник, особенно в прежние годы, является туберкулез;
- боли в позвоночнике, вызванные заболеванием внутренних органов. У женщин это чаще всего гинекологические заболевания — изменения положения матки, кисты, воспаления и опухоли яичников.
Заболевания простаты, инфицирование мочеиспускательных каналов и камни в мочевом пузыре могут также являться причинами болей в спине;
- в некоторых случаях боли в спине являются следствием психосоматической реакции, означающей, что некоторые больные переносят свою депрессию, нервные стрессы, неврозы в область позвоночника и ощущают их там в виде боли. В этих случаях боли в позвоночнике могут быть результатом психологических защитных реакций, связанных с повышенной мышечной нагрузкой. Ощущаемая боль в свою очередь усиливает депрессивное и невротическое состояние, и общая ситуация еще более ухудшается, трудности закрепляются и становятся хроническими.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник