Что такое остеохондроз поясничного отдела причины

Остеохондрозом называется дегенеративно-дистрофическое заболевание позвоночного столба, суть которого заключается в поражении межпозвонкового диска, его разрушении с последующим вовлечением в патологический процесс и разрушением смежных позвонков. В ходе патологического процесса происходит деструкция межпозвонковых связок, в каналах позвоночника ущемляются сосуды и нервные окончания.
Течение заболевание хроническое, периоды обострений сменяются ремиссиями, однако при воздействии даже незначительных провоцирующих факторов (стрессов, травмы, местного переохлаждения, подъёма тяжестей) болезнь снова обостряется. Остеохондроз поясничного отдела позвоночника, (пояснично-крестцовый остеохондроз) — одна из наиболее распространенных форм остеохондроза, частая причина временной, а со временем и полной утраты больным трудоспособности.
Поясничный остеохондроз: причины возникновения
Остеохондроз считается мультифакторным заболеванием, среди причин которого выделяют длительное нефизиологичное мышечное напряжение или напротив, снижение тонуса мышц. Такой дисбаланс приводит к нарушению равномерного распределению нагрузки вдоль позвоночного столба, результатом чего является ухудшение кровоснабжения межпозвонковых дисков, их дегенерация и разрушение.
Кроме того, предпосылками к развитию поясничного остеохондроза могут быть разнообразные нарушения обмена веществ, травмы (как острые, так и хроническая микротравматизация при спортивных нагрузках или выполнении тяжелой физической работы), анатомические аномалии развития позвоночника, наследственная предрасположенность к патологиям костной и хрящевой ткани, неправильная осанка, малоподвижный образ жизни и специфика профессиональной деятельности.
Симптомы поясничного остеохондроза
Основной симптом при поясничном остеохондрозе — боль. Как правило, она ноющего характера, возникает после длительного нахождения в одной и той же позе, после сна. Однако нередко имеет место и резкая, стреляющая, интенсивная боль, возникающая без видимой причины или при перемене позы. Разный характер болевого синдрома объясняется разными механизмами возникновения боли. Болевой синдром может являться следствием как нарушения кровообращения в тканях, окружающих позвоночник, отека мышц и связок, мышечного спазма так и сдавления нервных окончаний, проходящих в каналах позвоночника.
Кроме того, в клинической практике принято выделять ряд синдромов (совокупностей симптомов), сопровождающих поясничный остеохондроз.
Вертебральный синдром — характеризуется следующими симптомами:
- нарушением анатомической структуры поясничного отдела позвоночника, уплощением или углублением его изгибов, искривлением позвоночного столба;
- снижением подвижности позвоночника в области поясницы, изменением мышечного тонуса вследствие спазма или дистонии мышц;
- болью при любых движениях в поясничном отделе позвоночника (активных или пассивных) вследствие мышечного спазма;снижением амортизирующих свойств межпозвонковых дисков;
- локальным вертебральным болевым синдромом — местным повышением чувствительности костно-мышечных структур при пальпации в поясничной области позвоночника.
Также при поясничном остеохондрозе выделяют ряд экстравертебральных синдромов, которые в клинической практике принято делить на рефлекторные и компрессионные.
Рефлекторные синдромы обусловлены раздражением нервных окончаний при сдавлении корешков спинномозговых нервов, проходящих сквозь межпозвоночные отверстия. Сдавление провоцирует отек окружающих позвоночник мышц, их спазм и воспаление. Как правило, рефлекторный синдром сопровождается интенсивной болью в области сдавления корешка нерва, а также по ходу нервного волокна. Боль может быть острой, резкой или продолжительной, нередко болезненность сопровождается парестезиями (покалывание, жжение, ощущение ползания мурашек, снижение чувствительности) на участке кожи, которая иннервируется пораженным нервом.
Вслед за рефлекторными синдромами развиваются компрессионные — они возникают вследствие сдавливания спинного мозга, сосудов и нервов при деструкции тел позвонков и развитии грыж межпозвонковых дисков. При этом выделяют корешковые синдромы (вследствие ущемления корешков нервов), сосудисто-корешковые (при сдавлении одновременно с нервом сосудов) и миелопатии — синдромы, сопровождающие ущемление спинного мозга. Помимо боли компрессионный синдром сопровождается парезом или параличом мышц нижних конечностей (при этом боль ослабевает). Клинически это проявляется усталостью в ногах, парестезиями, нарушением походки, онемением ног.
Степени поясничного остеохондроза

В зависимости от объёма поражения межпозвонковых дисков выделяют четыре клинических степени остеохондроза поясничного отдела позвоночника.
Поясничный остеохондроз 1 степени — характеризуется снижением упругости межпозвонковых дисков. В фиброзном кольце при резких движениях могут появиться трещины, что сопровождается резкой болью, напоминающей прохождение электрического разряда. Отмечается рефлекторный спазм мышц, окружающих позвоночник.
Поясничный остеохондроз 2 степени — характеризуется нестабильностью позвоночника в поясничном отделе, возможно развитие протрузий межпозвонковых дисков. Беспокоит хроническая боль в пояснице, ногах, которая усиливается при длительном нахождении в одной и той же позе или после физических нагрузок. К боли могут присоединяться парестезии, ощущение усталости ног.
Поясничный остеохондроз 3 степени — характеризуется проявлениями межпозвонковой грыжи (боли по ходу ущемленного нерва, онемение ног, нарушения походки). Кроме того, могут появиться так называемые «отдаленные» симптомы — признаки заболевания почек и других органов урогенитальной системы, кишечника, в частности, нарушения стула.
Поясничный остеохондроз 4 степени — соответствует полной утрате межпозвоночным диском своих свойств. Тела позвонков сближаются, разрушаются, позвоночник утрачивает подвижность, состояние сопровождается выраженным компрессионным синдромом, миелопатией. Неврологические симптомы со стороны ног становятся стойкими, вплоть до утраты возможности самостоятельно передвигаться. Стойких характер приобретает и «отдаленная» симптоматика со стороны урогенитальной и пищеварительной систем.
Диагностика поясничного остеохондроза
Диагноз «поясничный остеохондроз» ставит врач, после полноценного обследования больного. Нужно помнить, что симптомы остеохондроза поясничного отдела позвоночника неспецифичны — соответственно, нужно в обязательном порядке получить консультацию специалиста, который исключит прочие патологии, например, новообразования спинного мозга или тел позвонков, способные спровоцировать подобную остеохондрозу клиническую картину.
Для того, чтобы определить точное место поражения позвоночника, проводят рентгенологическое обследование. Для уточнения диагноза делается магнитно-резонансная томография, позволяющая получить послойные снимки высокой четкости.
Особое внимание следует уделить отдаленным симптомам остеохондроза. Они нередко становятся причиной ложной диагностики и неверного лечения больного, поэтому очень важно комплексное обследование не только у вертебролога и невролога, но и у нефроуролога, гастроэнтеролога, хирурга, которые помогут постановке точного диагноза и выявлению первичной причины нарушений со стороны почек или ЖКТ.
Остеохондроз поясничного отдела позвоночника: лечение
При поясничном остеохондрозе основные деструктивные процессы протекают в хрящевой ткани межпозвонковых дисков. Полноценная регенерация разрушенного хряща невозможна, поэтому важно начать лечение с самых первых симптомов заболевания — умеренной боли, дискомфорта в поясничном отделе позвоночника. То есть тогда, когда структура хряща еще не нарушена и патологический процесс можно если не остановить, то хотя бы существенно замедлить.

Для устранения болевого синдрома на первых стадиях остеохондроза из медикаментозных методов хорошо себя зарекомендовал прием нестероидных противовоспалительных средств (НПВС). Их можно применять как местно, в виде мазей, гелей, так и в виде инъекций. Помимо противовоспалительных компонентов в мази для устранения боли в пояснице нередко входят охлаждающие компоненты (ментол) или разогревающие (капсаицин, пчелиный, змеиный яд) — они помогают снять спазм мышц и тем самым также облегчают болевой синдром. НПВС в свою очередь устраняют воспаление и как следствие этого — боль. При интенсивном болевом синдроме врач может рекомендовать новокаиновые блокады, позволяющие надолго ликвидировать болевой синдром.
Тем не менее, на первых стадиях остеохондроза важно основной упор сделать на патогенетическое лечение — то есть нормализацию обменных процессов в хрящевой ткани межпозвоночных дисков путем приема хондропротекторов. Это группа лекарственных препаратов, восстанавливающая обмен веществ в хряще, нормализующая его структурно-функциональнеое состояние, предотвращающая деструкцию хрящевой ткани. Например, в лечении поясничного остеохондроза хорошо себя проявил хондропротектор Дона®. Действующее вещество препарата — глюкозамина сульфат кристаллический. Он является субстратом естественных компонентов здоровой хрящевой ткани, без которых невозможен нормальный обмен веществ в ней. В составе хондропротектора глюкозамина сульфат способствует синтезу структурных белков (протеогликанов) хряща.
При прогрессирующем поясничном остеохондрозе позвоночника лечения НПВС и хондропротекторами становится недостаточно. В таком случае врач может рекомендовать добавить к программе лечения глюкокортикостероидные препараты, позволяющие эффективно ликвидировать воспалительный синдром. Для снятия отека в окружающих позвоночник мышцах и ущемленных корешках нервов применяются мочегонные препараты, для ликвидации мышечного спазма — спазмолитики.
В том случае, если развилась грыжа межпозвоночного диска, или же в результате запущенной патологии развилась деструкция позвонков, единственным способом лечения становится хирургическое.
Грудной остеохондроз: физиотерапевтическое лечение
В том случае, если патологический процесс находится в стадии ремиссии, больному показано физиотерапевтическое лечение. В период обострения его применять запрещено: физиотерапевтические методики могут спровоцировать усугубление патологического процесса, однако в ремиссии действие таких методов исключительно благотворное, они помогают стимулировать кровообращение в тканях позвоночника, питание хряща, нормализацию обменных процессов в нем. Тем самым длительность периода ремиссии значительно увеличивается. При регулярном, не реже двух раз в год, проведении индивидуально подобранных курсов физиотерапии можно добиться стойкой, многолетней ремиссии поясничного остеохондроза.
Среди эффективных методов физиотерапии можно выделить магнито- и лазеротерапию, электрофорез, дарсонвализацию, иглоукалывание, ультразвуковую терапию, тракционную терапию (вытяжение) позвоночника, грязелечение, парафинотерапию, массаж, мануальную терапию. Любые манипуляции при этом должны быть максимально щадящими и бережными, дабы не спровоцировать дополнительное повреждение ткани межпозвонковых дисков.
В качестве профилактики врач может рекомендовать ношение корсета. Он позволяет на время разгрузить мышцы и позвоночник, предотвратить его искривление. Однако ношение корсета не должно быть постоянным, иначе вслед за разгрузкой мышц наступит их ослабление.
Лечебная физкультура при поясничном остеохондрозе
Лечебная физкультура (ЛФК) — важный компонент лечения поясничного остеохондроза. Тщательно подобранные в индивидуальном порядке физические упражнения помогают устранить спазм окружающих позвоночник мышц, укрепить их, стимулировать кровообращение в мышцах, связках, суставах позвоночника. Умеренная физическая активность исключительно полезна в целом — она способствует общей стимуляции кровообращения, нормализации обмена веществ и положительному эмоциональному настрою пациента, что также немаловажно.
Физическим упражнениям всегда должна предшествовать разминка или горячий душ — они позволяют разогреть мышцы, что важно для предотвращения их травмирования. Важное условие: любые движения при выполнении упражнений, особенно на скручивание позвоночника, его сгибание, должны быть бережными.
Поясничный остеохондроз — тяжелое хроническое заболевание, которое значительно снижает качество жизни больного. Однако лечение, начатое своевременно, с первых симптомов патологии, позволяет существенно замедлить течение патологического процесса и избежать развития опасных осложнений.
Источник
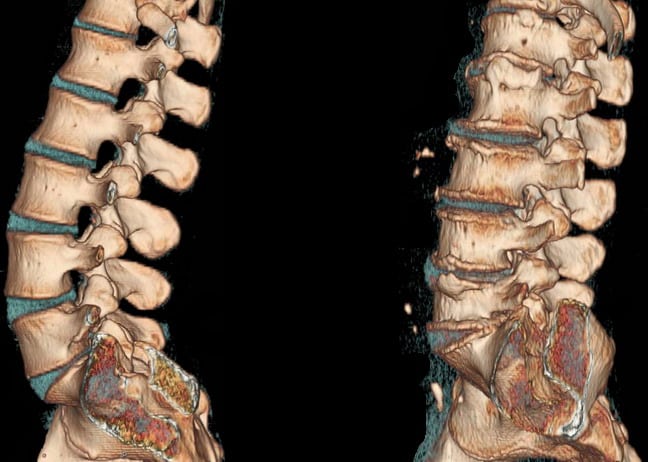
КТ поясничного отдела при остеохондрозе.
Люди с остеохондрозом поясничного отдела позвоночника всегда избегают резких движений, осторожно наклоняются и поворачиваются в стороны, медленно садятся, встают. Так они стараются не допустить острых, пронизывающих болей в пояснице, заставляющих замереть в одном положении тела. Остеохондроз проявляется и хрустом, щелчками, ограничением подвижности. Лечение его чаще консервативное, но при сильном повреждении дисков и позвонков требуется хирургическое вмешательство.
Что такое остеохондроз поясничного отдела позвоночника
Важно знать! Врачи в шоке: «Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует…» Читать далее…
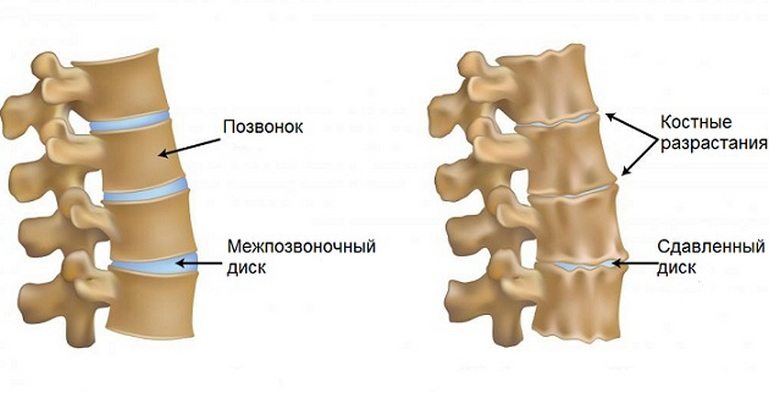
Поясничный остеохондроз — дегенеративно-дистрофическая патология, изначально поражающая межпозвонковые диски. Из-за недостаточного поступления питательных веществ они утрачивают способность удерживать влагу. Замедляются процессы регенерации, диски становятся плоскими, хрупкими. Уменьшается расстояние между смежными позвонками, поэтому для стабилизации пораженного остеохондрозом поясничного сегмента разрастаются костные ткани. Формируются остеофиты — костные наросты, при смещении которых травмируются мягкотканные структуры, нервные корешки, кровеносные сосуды.
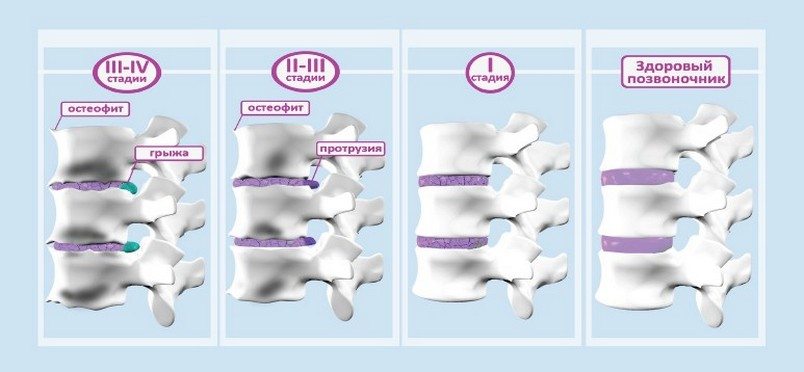
Стадии патологии
Стадия остеохондроза — этап развития заболевания, для которого характерны определенные деструктивные изменения в дисках и телах позвонков. Устанавливается она с помощью рентгенографического исследования. На полученных изображениях хорошо просматриваются специфичные признаки разрушения позвоночных структур. Каждой стадии соответствует степень тяжести остеохондроза, совокупность симптомов. Чем она выше, тем труднее заболевание поддается консервативному лечению.

| Стадия поясничного остеохондроза | Рентгенографические признаки и клинические проявления |
| Первая (доклиническая) | На рентгенограммах признаки остеохондроза отсутствуют. Изредка возникают дискомфортные ощущения в пояснице после физических нагрузок или длительного нахождения на ногах |
| Вторая | Отмечается выпрямление лордоза, реже — скошенность тел позвонков, деформация полулунных отростков. Высота дисков снижена незначительно. Болезненные ощущения появляются чаще, возрастает их продолжительность |
| Третья | Наблюдается субхондральный склероз замыкающих пластинок, поражение большого числа полулунных отростков, умеренное снижение высоты диска. Помимо болей в поясничном отделе, в клинике присутствуют хруст, скованность движений |
| Четвертая | Полулунные отростки отклонены кнаружи и кзади. Наблюдается компенсаторное разрастание костных тканей, формирование множественных остеофитов. Боли возникают при движении и в состоянии покоя |
Причины возникновения болезни
Причинами развития остеохондроза часто становятся повышенные нагрузки на поясничный отдел позвоночника. Диски постоянно микротравмируются, не успевая своевременно восстанавливаться. Постепенно повреждается их значительная часть, запуская деформацию костных тел позвонков. Спровоцировать разрушение поясничного сегмента способны и такие патологические состояния:
- врожденные или приобретенные аномалии — плоскостопие, сколиоз, кифоз, вальгусная деформация стопы, дисплазия ТБС;
- системные патологии — ревматоидный артрит, склеродермия, красная волчанка;
- эндокринные и метаболические заболевания — подагра, сахарный диабет, гипо- и гипертиреоз, ожирение;
- предшествующие травмы — подвывихи позвонков и их переломы, повреждения спинного мозга;
- нарушения кровообращения, в том числе на фоне малоподвижного образа жизни.
Одна из основных причин развития остеохондроза — естественное старение организма. После 50 лет замедляются восстановительные процессы, снижается выработка коллагена, ухудшается состояние связок.
Характерные признаки и симптомы заболевания
На начальном этапе развития остеохондроз клинически не проявляется. Слабую болезненность поясницы человек принимает за мышечное перенапряжение после рабочего дня и не обращается к врачу. Но выраженность симптомов медленно нарастает — вскоре к болям присоединяются хруст при наклонах и поворотах корпуса, расстройства чувствительности, тугоподвижность.
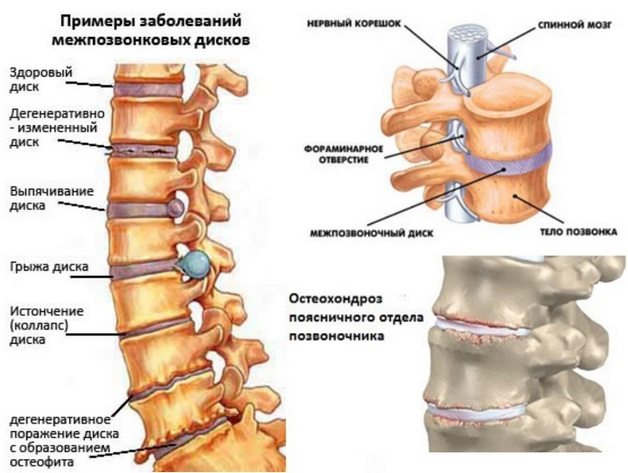
Корешковый синдром
Так называется поражение спинномозговых корешков, которое приводит к моторным, вегетативным и болевым нарушениям. Корешковый синдром развивается при остеохондрозе 3-4 степени тяжести. На этих этапах формируется межпозвоночная грыжа, сдавливающая спинномозговые корешки. Патология протекает по типу люмбаго, люмбалгии и люмбоишиалгии. Помимо сильных болей, для корешкового синдрома характерны ощущения онемения, покалывания, ползания мурашек, снижение или полное отсутствие чувствительности.
Ишемический синдром
На поздних стадиях течения поясничного остеохондроза возможно сдавление грыжевым выпячиванием крупных кровеносных сосудов. Органы малого таза перестают получать достаточное количество питательных веществ, что приводит к нарушению их функционирования. Расстраивается и трофика спинного мозга, развивается неврологический дефицит — появляется перемежающаяся хромота, выпадает температурная, болевая чувствительность.
Позвоночный синдром
В результате уменьшения расстояния между смежными телами позвонков, разрастания костных тканей постепенно деформируются поясничные позвоночные сегменты. Ситуация усугубляется постоянным компенсаторным напряжением мышц спины с их последующей атрофией. Патологически изменяется походка и осанка человека, в том числе из-за неправильного перераспределения нагрузок. Значительно повышается вероятность вовлечения в деструктивно-дегенеративный процесс других отделов позвоночника и суставов ног.
Болевой синдром
В нижней части спины расположен крупный седалищный нерв, образованные крестцовыми спинномозговыми корешками. При его ущемлении грыжевым выпячиванием, костными наростами, спазмированными мышцами возникает ишиас — типичный симптом поясничного остеохондроза. Появляется острая боль, распространяющаяся по ходу седалищного нерва на бедра, колени, голени (люмбоишиалгия). Еще один специфичный признак патологии — люмбаго, или «прострел» в пояснице после резкого наклона или поворота, переохлаждения.

Диагностические методы
При постановке диагноза наиболее информативны сделанные в двух проекциях рентгенографические снимки. Чтобы более детально изучить пораженный поясничный сегмент, выполняется МРТ. Исследование позволяет оценить состояние спинного мозга, мягкотканных структур, кровеносных сосудов, нервных корешков. Определить степень повреждения нервных стволов можно с помощью вызванных потенциалов, электронейрографии, электромиографии. Для прицельного обследования пораженных дисков используется дискография.
Как проводят лечение
Практикуется комплексный подход к терапии поясничного остеохондроза. Лечение направлено на устранение болей, восстановление объема движений, предупреждение распространения патологии на здоровые диски и позвонки.
Препараты
Избавиться от болей в пояснице позволяет применение нестероидных противовоспалительных средств (Диклофенак, Нимесулид, Ибупрофен), глюкокортикостероидов (Дипроспан, Триамцинолон), миорелаксантов (Мидокалм, Сирдалуд). В терапии применяются препараты для улучшения кровообращения (Пентоксифиллин, Никотиновая кислота). Пациентам обязательно назначаются витамины группы B (тиамин, пиридоксин, цианкобаламин), хондропротекторы (Структум, Дона, Терафлекс).

Лечебная физкультура
Это самый эффективный и доступный метод лечения остеохондроза. После 1-2 месяцев ежедневных занятий лечебной физкультурой укрепляются мышцы не только поясницы, но и всей спины, улучшается осанка, ускоряется кровоснабжение поврежденных соединительнотканных структур. Врачи ЛФК рекомендуют пациентам медленные плавные повороты и наклоны туловища, неглубокие приседания и выпады.
Массаж
Пациентам с поясничным остеохондрозом показаны все виды массажа — вакуумный, акупунктурный, соединительнотканный, сегментарный. Но наиболее востребован классический. Во время сеанса массажист выполняет основные массажные движения: поглаживания, растирания, разминания, вибрации. Целями проведения процедур становится устранение мышечных спазмов, улучшение кровообращения в пораженном сегменте, укрепление скелетной мускулатуры.
Физиотерапия
В остром и подостром периоде пациентам назначается электрофорез или ультрафонофорез с глюкокортикостероидами, анестетиками, витаминами группы B. На этапе ремиссии часто проводятся сеансы лазеротерапии, магнитотерапии, ударно-волновой терапии, УВЧ-терапии. Применяются также озокеритолечение, аппликации с парафином, гирудотерапия, грязелечение, радоновые, сероводородные ванны.
Хирургическое вмешательство
Основное показание к хирургическому вмешательству — ущемление спинного мозга грыжевым выпячиванием. В ходе операции межпозвоночная грыжа удаляется, проводится декомпрессия спинномозгового канала. Самые часто применяемые методы хирургического вмешательства при поясничном остеохондрозе — микродискэктомия, пункционная вапоризация или лазерная реконструкция диска, установка имплантата, стабилизация позвоночного сегмента.
Народная медицина
После проведения основной терапии, достижения устойчивой ремиссии в лечении используются мази домашнего приготовления, травяные чаи, компрессы, масляные и спиртовые растирания. Народные средства не оказывают влияния на причину остеохондроза, поэтому применяются для устранения слабых, ноющих болей, тяжести в пояснице после переохлаждения, резкой смены погоды или повышенной физической нагрузки.
Последствия отсутствия лечения
Развитие практически всех осложнений поясничного остеохондроза спровоцировано образовавшейся межпозвоночной грыжей. Особенно опасна дискогенная миелопатия, устранить которую не всегда получается даже хирургическим лечением. Она проявляется тазовыми расстройствами, в том числе нарушениями дефекации, мочеиспускания. К осложнениям остеохондроза также относится корешковый синдром — частая причина острых, пронизывающих болей в пояснице.
Меры профилактики и прогноз
Прогноз благоприятный при диагностировании патологии 1-2 степени тяжести. Она хорошо поддается консервативному лечению, а у молодых пациентов даже возможно частичное восстановление тканей межпозвонковых дисков. При развитии осложнений прогноз на полное выздоровление менее благоприятный.
Профилактика остеохондроза поясничного отдела позвоночника заключается в контроле массы тела, исключении избыточных нагрузок, своевременном лечении эндокринных, метаболических заболеваний. Неврологи и вертебрологи рекомендуют посещать плавательный бассейн, заниматься аквааэробикой, пилатесом, скандинавской ходьбой.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
загрузка…
Источник


