Дефекты позвоночника в поясничном отделе
Виды врожденных аномалий и пороков развития позвоночника у детей — причины врожденных заболеваний позвоночника
Врожденные пороки развития позвоночника – это патология, развивающаяся внутриутробно, связанная с изменением конфигурации или количества позвонков. Нередко данные патологии сочетаются с другими врожденными пороками развития внутренних органов и систем.
Аномалии позвоночника классифицируются по нескольким видам — и, в зависимости от варианта и выраженности изменений, могут проявляться тяжелейшими симптомами сразу же при рождении малыша или прогрессируют по мере его роста и развития.
Кроме того, они могут существовать и бессимптомно, обнаруживаясь случайно на обследовании по другому поводу.
Содержание статьи:
- Виды врожденных аномалий позвоночника
- Причины врожденных патологий позвоночника
- Диагностика врожденных аномалий позвоночника
Виды врожденных аномалий позвоночника
Все аномалии позвоночника, сформировавшиеся внутриутробно, подразделяются на две большие группы – онтогенетического и филогенетического происхождения.
Есть также третья группа смешанных дефектов онтофилогенетического происхождения.
1.Виды врожденных деформаций позвонков, связанных с нарушением онтогенеза
Эти виды аномалий позвонков являются причиной тяжелых форм врожденных сколиозов.
- Пороки, связанные с недоразвитием, уменьшением или увеличением числа позвонков:
- Микроспондилия.
- Асимметричный позвонок.
- Уплощенный позвонок.
- Добавочные клиновидно сформированные позвонки и полупозвонки.
- Задние клиновидные позвонки.
- Сращение (частичное или полное) двух и более смежных позвонков в любом отделе.
- Синдром короткой шеи – сращивание и аномалии развития шейных и иногда также грудных позвонков (вследствие генетически обусловленной патологии, передающейся по наследству. Ещё одно название патологии — синдром Клиппеля-Файля).
- Бабочковидная форма позвонков.
- Расщепление позвоночника.
- Аномалии развития или отсутствие части дужки, остистых отростков, спондилолиз, спондилолистез. Незаращение дужек и тел позвонков.
2.Виды врожденных аномалий позвоночника, связанные с нарушением филогенеза
- Частичная или полная люмбализация (первый крестцовый позвонок отделен от крестца), сакрализация (пятый поясничный позвонок сращен с крестцом), окципитализация (слияние первого шейного позвонка и затылочной кости).
- Переходные седьмой шейный или первый грудной позвонки, которые характеризуются, соответственно, увеличением или уменьшением количества ребер — синдром добавочных шейных ребер).
- Любые другие виды увеличения или уменьшения численности позвонков.
3.Врожденные дефекты позвоночника комбинированного происхождения (онтофилогенетического)
Причины врожденных аномалий позвоночника
Этиология врожденных патологий позвоночника до конца не изучена, и во многих случаях точную причину патологии при рождении установить невозможно.
Но установлено, что чаще всего деформации и заболевания позвоночника возникают при:
- Генетических наследственных предпосылок, различных мутаций генов.
- Нарушениях внутриутробного развития плода по различным – экзогенным или эндогенным — причинам.
- Нарушениях в питании будущей матери, недостатке витаминов и микроэлементов, а также нарушениях обмена веществ организма беременной.
- Гормональных нарушениях в организме будущей мамы.
- Тяжелом токсикозе, нефропатии, гестозе беременных.
Диагностика врожденных аномалий позвоночника – можно ли их определить по симптомам?
Выполняет диагностику и ставит диагноз детский хирург или ортопед.
Диагностические методы, используемые сегодня:
- Рентгенография – позволяет определить добавочные позвонки или полупозвонки, нарушение формы позвонков, смещение относительно друг друга и т.д.
- Компьютерная томография (КТ) – позволяет более четко выявить костные нарушения позвоночного столба.
- Магнитно-резонансная томография (МРТ) – успешно выявляет нарушения со стороны спинного мозга и его структур, а также связочного аппарта.
Кроме того, для выявления патологий развития нервной трубки плода необходима пренатальная диагностика:
- Лабораторные исследования крови беременной, а также амниотической жидкости, для определения показателей ацетилхолинестеразы и α-фетопротеина.
- УЗИ-скриниг беременной.
Симптомы и морфологическая картина врождённых аномалий позвоночника
Аномалии, связанные с изменением формы или размеров позвонков, чаще всего встречаются в грудном отделе, хотя могут диагностироваться в любом секторе позвоночника.
 Клиновидные дефекты позвонков проявляются различными симптомами, в зависимости от положения дефектного сегмента.
Клиновидные дефекты позвонков проявляются различными симптомами, в зависимости от положения дефектного сегмента.
- Например, если большая сторона аномального позвонка находится в заднем отделе позвоночного столба, то у больного есть визуально заметный патологический кифоз, или горб.
- Если в переднем отделе, то наблюдается так называемая плоская спина.
- Боковое положение аномального сегмента является причиной формирования и развития сколиотической деформации.
- Плоскоклиновидные дефектные позвонки могут быть причиной формирования асимметричной грудной клетки (реберный горб), бочкообразной формы и укороченной грудной клетки и т.д.
- Комбинированные аномалии формируют кифосколиоз.
Диспластические аномалии позвонков могут существовать бессимптомно, а со временем проявляться следующими признаками:
- Болями различной силы и продолжительности, локализованной в спине или области грудной клетки.
- Нарушением функции тазовых органов.
- Неврологическим симптомокомплексом.
- Нарушениями работы сердца, сердечного ритма.
- Нарушениями дыхания.
Синдром Клиппеля-Файля имеет определенный набор симптомов:
- Визуально заметная укороченная шея («отсутствие шеи»).
- Линия роста волос расположена очень низко.
- Основание черепа имеет вдавленную форму.
- Лопатки расположены высоко.
- По бокам шеи могут быть заметные кожные складки от ушей до плеч.
- Неврологический симптомокомплекс.
Спондилолиз и спондилолистез
 Спондилолиз в большинстве случаев локализуется в 4 и 5 позвонках поясничного отдела позвоночника. Имеет следующие симптомы:
Спондилолиз в большинстве случаев локализуется в 4 и 5 позвонках поясничного отдела позвоночника. Имеет следующие симптомы:
- Боль в положении сидя и при физических нагрузках.
- Патологический лордоз в поясничной области.
- Напряжение длинных мышц вдоль позвоночника.
При увеличении нагрузок на позвоночник спондилолиз может стать причиной спондилолистеза – соскальзывания позвонка относительно другого.
Сакрализация, люмбализация локализуются в пояснично-крестцовом секторе позвоночника. Могут проявляться следующими симптомами:
- Боли в поясничном отделе.
- Напряженность, скованность в пояснице.
- Люмбализация часто является причиной возникновения спондилоартроза.
- Возникновение остеохондроза в зоне дефекта.
Слияние атланта и затылочной кости
Аномалия очень долгое время может существовать без симптомов и проявиться в зрелом возрасте следующими симптомами:
- Частые головокружения, приступы сильной головной боли.
- Тахикардия.
- Неврит лицевого нерва.
- Дисфагия – нарушения акта глотания.
- Хриплый голос.
- Нистагм.
Незаращение дужек позвонков в большинстве клинических случаев диагностируется в зоне 5 поясничного – 1 крестцового позвонков.
- Проявляется болями, характерными также для радикулита.
Расщепление позвоночника у новорожденных детей со спинномозговой грыжей — spina bifida
Расщепление позвоночника может быть открытым или скрытым, со спинномозговой грыжей или без неё.
- Открытое расщепление позвоночника без грыжи – рахишизис – визуальтно заметен сразу после рождения младенца – на спине отсутствует часть кожи, виден позвоночник и спинной мозг с оболочками.
- При спинномозговой грыже ребенка на спине наблюдается выпячивание, которое может быть различных размеров – от небольшого до огромного.
- Расщепление позвоночника сопровождается характерным комплексом симптомов, включающим в себя неврологические нарушения различной выраженности.
- Открытое расщепление и грыжа часто вызывают частичный или полный паралич нижних конечностей.
- Грыжа нередко сочетается с аномалиями развития нижних конечностей, неправильным положением.
- При спинномозговой грыже часто наблюдается и гидроцефалия.
Скрытые расщепления позвоночника не имеют ярко выраженных симптомов и не приводят к возникновению спинномозговой грыжи. Более того, они могут какое-то время существовать бессимптомно. Со временем они могут проявиться болями в пояснично-крестцовой зоне.
Источник
Позвоночник является нашим внутренним каркасом. Он выполняет опорную, двигательную, амортизационную, защитную функции. Нарушение этих функций происходит при деформациях позвоночника. Чтобы их вернуть, нужно заниматься профилактикой и своевременным лечением искривлений позвоночника. Патологией занимается ортопед, вертебролог и невролог. Все зависит от причины искривления и наличия сопутствующих патологий. В норме он имеет несколько изгибов в каждом своем отделе, которые располагаются в сагиттальной плоскости (если смотреть сбоку).
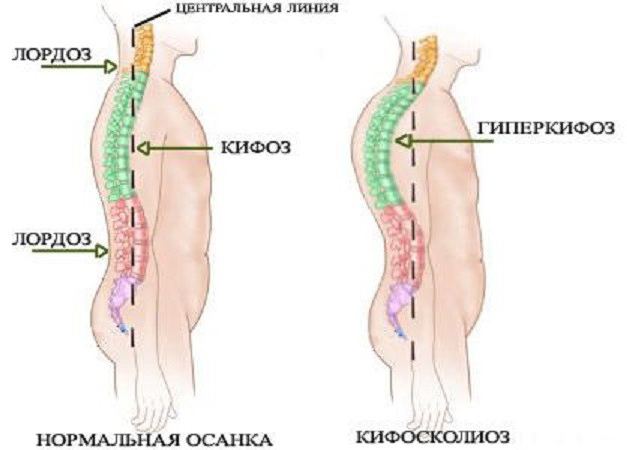
Физиологические изгибы позвоночного столба
- Шейный и поясничный лордозы. Формируются в процессе физического развития ребенка, когда расширяются его двигательные возможности (начинает удерживать головку и сидеть). Являются выпуклостью позвоночника кпереди.
- Грудной и крестцовый кифозы формируются внутриутробно, младенец уже рождается с ними. Представлены выпуклостью сзади.
Во фронтальной плоскости линия позвоночника проходит по средней оси тела. Активное и правильное удержание тела в пространстве — это осанка. Деформация позвоночника приводит к развитию патологической осанки и наоборот.
Виды заболевания
Какие бывают виды деформации позвоночника? Что чаще всего беспокоит современного человека? Во фронтальной плоскости развивается сколиоз. Это искривление позвоночного столба относительно срединной линии вправо или влево. В сагиттальной плоскости наблюдается увеличение дуги физиологических изгибов (гиперлордоз, гиперкифоз), исчезновение или уменьшение изгибов (плоская спина) и комбинированные искривления, сочетающие два направления (лордосколиоз, кифосколиоз).
Почему происходит искривление?
Причины деформации позвоночника могут носить врожденный и приобретенный характер. Врожденная этиология связана с патологией позвонков:
- Недоразвитие структурных компонентов.
- Добавочные элементы.
- Слияние соседних тел позвонков.
- Незаращение дуг.
- Клиновидная форма.
Причинами приобретенной деформации позвоночника могут быть:
- Систематически неправильная осанка.
- Рахит (нарушается баланс кальция в организме, кости становятся хрупкими).
- Туберкулез позвоночника.
- Полиомиелит.
- Остеохондроз и остеодистрофия.
- ДЦП.
- Травмы, грыжи и опухоли позвоночника.
- Плеврит — патология дыхательной системы с выраженным болевым синдромом. Обычно поражается одна сторона, на которой лежит пациент. Нагрузка на позвоночный столб в грудном отделе неравномерная, возникает искривление.
- Укорочение одной из нижних конечностей — нагрузка распределяется неравномерно.
- Отсутствие одной руки или ноги и как следствие — нарушение равновесия.
- Слабый мышечный массив, который не способен противостоять искривлению позвоночника.
- Психические расстройства (депрессия, когда постоянно опущены плечи и голова).
Искривление позвоночного столба может затронуть любой его отдел.
Деформация шейного отдела позвоночника
- Кривошея — патология, при которой одновременно наблюдается наклон головы в одну сторону и поворот шеи в другую.
- Кифоз — искривление шеи кзади. Это редкое явление.
- Лордоз — усиление физиологического изгиба. Шея вытягивается вперед, округляются плечи, развивается сутулость.
Причины врожденной кривошеи:
- неправильное внутриутробное положение плода;
- родовые травмы;
- спазм или укорочение мышц шеи;
- врожденная патология шейных позвонков (болезнь Клиппеля-Фейля);
- ротационный подвывих 1-го шейного позвонка.
Причины приобретенной деформации шейного отдела позвоночника:
- установочная кривошея — когда ребенок длительно занимает неправильное положение в кроватке;
- компенсаторная — при воспалительных заболеваниях уха, гнойных процессах в области шеи (ребенок щадит больную сторону и наклоняет голову в здоровую);
- перелом, вывих или подвывих первого шейного позвонка;
- остеомиелит, туберкулез, третичный сифилис — разрушаются позвонки, происходит осевая деформация скелета.
Лечение кривошеи
Консервативные методы:
- массаж;
- лечебная гимнастика;
- лечение положением;
- физиолечение;
- водные процедуры в бассейне с использованием круга для новорожденных;
- ношение воротника, фиксирующего шейный отдел позвоночника в правильной позиции.
Хирургическое лечение производится в случае отсутствия эффекта от консервативного:
- миотомия — рассечение мышцы шеи;
- пластика (удлинение мышцы).
Кифоз и лордоз лечатся консервативными методами (ЛФК, массаж, медикаментозное обезболивание, снятие спазма мышц).
Нарушения грудного отдела
Кифоз сопровождается деформацией в виде усиления физиологического изгиба. Происходит патологический изгиб кзади с формированием круглой спины. Чаще встречается приобретенная кифотическая деформация позвоночника.
Причины грудного кифоза:
- Слабость мышечного корсета, который не успевает формироваться вслед за ускоренным ростом ребенка.
- Ранний рахит (до 1 года) — поражаются грудной и поясничный отделы. Деформация исчезает в лежачем положении (нефиксированное искривление). Выраженность патологического изгиба усугубляется, когда ребенок садится и встает на ножки.
- Поздний рахит (5-6 лет) — развиваются фиксированные кифозы и кифосколиозы.
- Остеохондропатия наблюдается в возрасте 12-17 лет. Страдают чаще мальчики. В медицинском мире называется болезнью Шейермана-Мау. Развиваются дистрофические изменения в телах позвонков и межпозвоночных дисках. Формируется фиксированная клиновидная деформация позвоночника.
Лечение грудного кифоза
Рахитическую деформацию лечат консервативно: плавание, витаминотерапия, ЛФК, хвойные ванны, массаж, ношение специального трехточечного корсета. Заболевание может исчезнуть бесследно.

Юношеский кифоз лечат комплексно: массаж, специальные упражнения для укрепления мышечного корсета, медикаментозное улучшение трофики костно-суставной системы. Часто приходится применять хирургические способы терапии: различные виды инструментальной фиксации позвоночника.
Деформация поясничного отдела
Лордоз — искривление позвоночного столба с формированием выпуклости спереди. Терапия основана на борьбе с заболеванием, ставшим причиной искривления. Используют вытяжение, специальные укладки пациента, физиотерапевтические процедуры, лечебную физкультуру и курсы общеукрепляющего массажа.
Причины поясничного лордоза:
- деформация с целью компенсации рахитических и туберкулезных кифозов;
- вывихи бедер, которые возникли в процессе родов;
- контрактуры тазобедренных суставов.
Сколиоз
Сколиотическая деформация позвоночника может затрагивать любой уровень позвоночного хребта и поражать несколько отделов, вызывая S-образные искривления. Заболеванию больше подвержены девочки препубертатного периода.
- Врожденный сколиоз связан с наличием слияния нескольких позвонков, присутствием добавочных позвонков, аномалией структурных компонентов позвонка. Встречается у малышей в возрасте до 1 года. Прогрессирует медленно, линии изгибов выражены не ярко.
- Диспластический сколиоз формируется при патологическом развитии пояснично-крестцового отдела. Обнаруживается в возрасте 9-11 лет и быстро прогрессирует. Линия искривления наблюдается в поясничном отделе.
- Сколиоз неврогенного характера развивается вследствие полиомиелита, сирингомиелии, миопатий. Механизм развития связан с поражением двигательных корешков спинного мозга. Развивается функциональная недостаточность мышц. Параллельно происходят дистрофические изменения позвоночника.
- Рахитический сколиоз. Вследствие нарушения обмена кальция костная ткань становится мягкой. При статических нагрузках происходит усиление физиологических изгибов. При неправильном положении тела в пространстве быстро формируются сколиозы.
- Идиопатический сколиоз — это самая частая деформация позвоночника. Является многофакторным заболеванием: нарушение скорости роста позвоночника, нервно-мышечная недостаточность, активный период роста у детей и повышение физиологических нагрузок на скелет. Происходит нарушение эндохондрального костеобразования в позвонках с последующим развитием остеопороза и нарушений позвоночника.
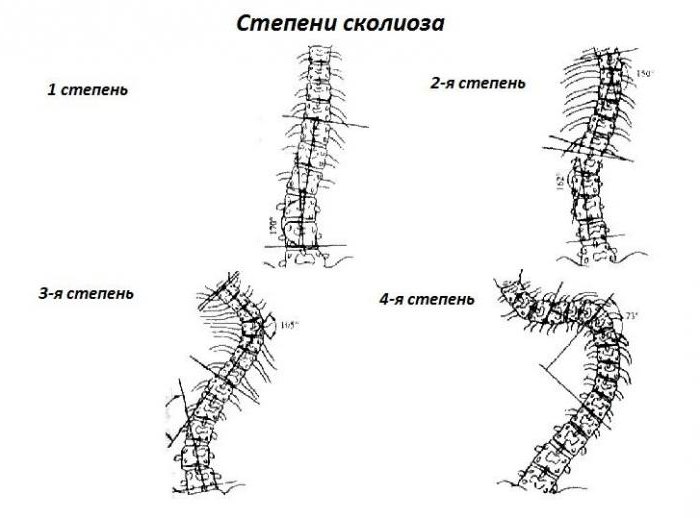
В 1965 году В. Д. Чаклин рентгенологически выделил 4 степени деформации позвоночника при сколиозе:
- 1-я степень — 5-10 градусов;
- 2-я степень — 11-30;
- 3-я степень — 31-60;
- 4-я степень — более 61 градуса.

Клинические проявления сколиоза:
- При 1-й степени в положении стоя отмечается слабость мышечного корсета спины и брюшной стенки, разный уровень плеч, углы лопаток располагаются на разных уровнях, асимметрия треугольников талии. В грудном отделе заметно искривление, в поясничном — на противоположной стороне мышечное уплотнение, которое также видно при наклоне корпуса вперед. На рентгеновском снимке отсутствуют признаки ротации позвонков. Таз расположен в горизонтальной плоскости. В положении лежа на спине отмечается слабость мышц брюшного пресса.
- При 2-й степени визуально определяется S-образное искривление позвоночника. Имеются ротации грудных позвонков, происходит деформация грудной клетки. Проба с наклоном показывает выступание ребер с одной стороны или мышц поясницы. Прогрессирование идет, пока ребенок растет.
- При 3-й степени определяется выраженная деформация скелета. Отчетливо виден реберный горб и перекос таза. Линия плеч совпадает с линией таза. Сдавливается венозное сплетение позвоночника. Могут быть нарушения со стороны дыхательной системы.
- При 4-й степени наблюдается тяжелая степень деформации всего туловища. Прекращается рост, нарушается взаимоотношение внутренних органов. Сдавливание спинного мозга приводит к развитию парезов. На рентгенограмме выявляются клиновидные позвонки.
Сколиоз — это серьезное заболевание, которое может привести к стойкой утрате трудоспособности (инвалидности).
Лечение сколиоза
Деформации позвоночника у детей должны обнаруживаться в начальных стадиях. В таких случаях понадобится лишь коррекция осанки, физические упражнения, плавание, организация правильного рабочего пространства, соблюдение адекватного режима труда и отдыха, правильное питание.
Неоперативное лечение направлено на фиксацию позвоночника в правильном положении с помощью ношения корректирующих корсетов, тренировки мышц спины и брюшного пресса. В комнате ребенка должна быть специальная кровать с жестким матрасом и ортопедической подушкой.
Вторую степень лечат консервативно, при прогрессировании процесса детей отправляют в специализированные санатории. Проводится плановый курс неоперативного лечения в отделениях ортопедии. Используют метод вытяжения с применением боковой тяги. Длится такое лечение 2-4 месяца. Вытяжение часто является предоперационной подготовкой при 3-й и 4-й стадии. Достигнутый уровень коррекции фиксируется оперативно с помощью специального инструментария.
Показания к оперативному лечению
- Эстетический дефект, который беспокоит взрослого или родителей маленького пациента.
- Угол искривления более 40 градусов, но при незавершенном росте.
- Любая деформация больше 50 градусов.
- Стойкие неврологические осложнения и болевой синдром.
- Деформации, сопровождающиеся нарушением сердечно-сосудистой и дыхательной систем.
Виды хирургического лечения
Существует 3 способа: операции с передним доступом, с задним и комбинированным. Суть операций заключается во внедрении в позвоночник конструкций из металла, которые могут быть статическими и подвижными. Плюсы динамического импланта: он может корректироваться, обеспечивая правильный рост ребенка, и позволяет заниматься спортом. Конструкция внешне не видна и может использоваться в лечении тяжелых деформаций позвоночника у взрослых. Она позволяет зафиксировать искривление и остановить его прогресс.
Профилактика искривлений позвоночника
- Раннее выявление врожденных искривлений позвоночного столба (осмотр ортопеда в родильном доме проводится в 1, 3, 6 месяцев и в год) и их коррекция.
- Выявление приобретенных деформаций в дошкольном и школьном возрасте на медицинских осмотрах и применение соответствующих мер по их исправлению.
- Контроль над своей осанкой. С детства нужно приучать детей держать спину ровно. В школьных учреждениях должны быть парты с регулировкой высоты стола и стула. Во время работы необходимо делать небольшие перерывы с хождением, чтобы избежать статической нагрузки на позвоночник.
- Своевременное выявление рахита, полиомиелита, туберкулеза и соответствующее лечение.
- Профилактические курсы общего массажа для пассивного укрепления мышечного корсета.
- Занятие спортом с целью укрепления мышц спины и пресса.
- Плавание.
- При отсутствии конечностей необходимо решить вопрос о протезировании.
- Ношение ортопедической обуви при разной длине ног.
- При подъеме тяжестей необходимо равномерно распределять груз на обе половины тела.
- Правильно питаться, пища должна быть сбалансирована в плане белков, жиров и углеводов, витаминов и микроэлементов. Избегать переедания и набора лишнего веса, который служит дополнительным фактором развития деформаций позвоночника.
- Избегать длительного положения в одной позе, устраивать физкультминутки.
- Организовать правильный режим сна. Кровать должна быть жесткой, а подушку лучше приобрести ортопедическую в специальном салоне.
- При нарушении зрения необходимо обратиться к окулисту (при сниженном зрении человек может принимать вынужденное положение, вытягивать шею и усугублять шейный лордоз).
- Бороться с депрессией и апатией.
- Соблюдать меры предосторожности с целью профилактики травматизма.
- Вовремя лечить грыжи, остеохондроз, опухоли позвоночника.
Своевременное лечение способно полностью избавить от деформации позвоночника.
Источник


