Деформация пальцев ног лечение народные средства

Распространённой проблемой является патология суставов нижних конечностей, особенно плюснефаланговых сочленений. Деформация пальцев ног может быть вызвана не только использованием тесной и неудобной обуви, но и рядом заболеваний. Поэтому для эффективности лечения необходимо установление причины болезни. Точная и своевременная диагностика поможет победить недуг.
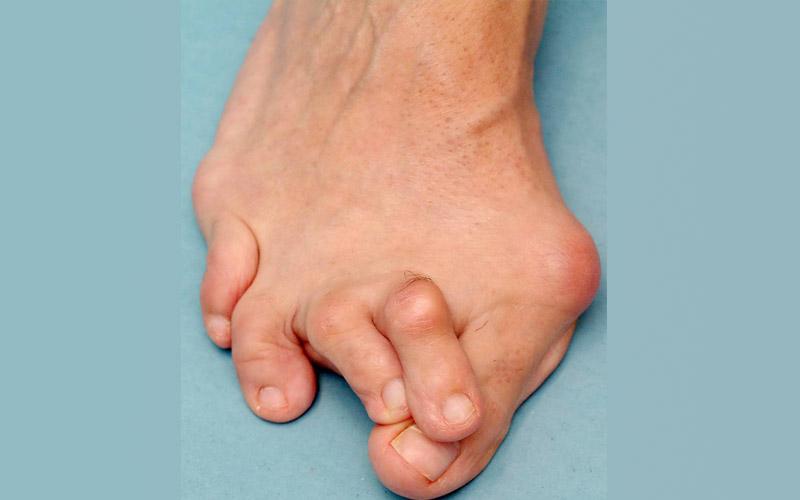
Почему возникает искривление пальцев стопы
К внешним факторам, нарушающим правильное строение ступни, относят использование пуантов, неудобной обуви с некачественной жёсткой подошвой, узким носком и/или высоким каблуком, а также длительные нагрузки на суставы стоп, чаще статического характера. Обычно искривляются большой, второй, средний пальцы. Нередко причиной являются и различные травмы ступни.
К внутренним факторам, приводящим к деформации, относят мышечную дистонию, при которой тонус сгибателей пальцев значительно превосходит напряжение разгибателей. Также искривление может быть осложнением заболеваний мышц и суставов, сахарного диабета, псориаза, ожирения, детского церебрального паралича. Важную роль играет наследственное предрасположение к заболеваниям опорно-двигательного аппарата.
Суставная патология
Первичный или вторичный артроз также является нередкой причиной деформации. Пальцы искривляются из-за формирования остеофитов на фоне дегенеративно-дистрофических процессов в области суставных структур.
Частой причиной искривления мелких сочленений стопы становится ревматоидный артрит. Также поражения пальцев присущи артритам псориатической или подагрической этиологии. Сочленения изменяют форму из-за воспалительных процессов в суставах и окружающих тканях.
Заболевания костно-мышечной системы
Нередко правильное положение пальцев нарушается из-за снижения эластичности и упругости мышечных или сухожильных волокон. Тогда у человека развивается hallux valgus, плоскостопие, вальгусная, плоско-вальгусная либо варусная стопа. При этих деформациях ступни меняется конфигурация плюснефаланговых суставов и/или сочленений костей плюсны (ладьевидной, пяточной, таранной).
Иногда патологию вызывает экзостоз (костно-хрящевой нарост) в области плюсневых суставов и дисплазия фаланг пальцев различного происхождения. Мелкие сочленения также утрачивают правильное положение из-за хронического бурсита, когда ткани синовиальной сумки периодически воспаляются.
Разновидности искривлений
Выделяют несколько типов фиксированной либо нефиксированной деформации пальцев нижних конечностей. В первом случае искривление руками выпрямить невозможно. При нефиксированной форме пальцам временно можно придать правильное положение.
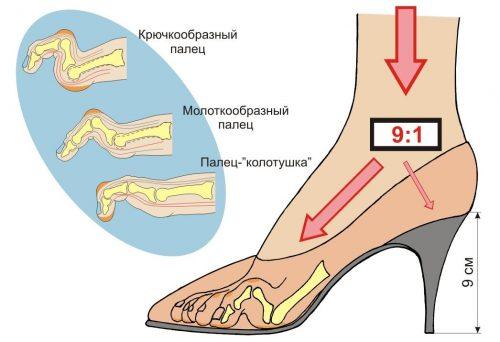 Обувь с узким носком может стать причиной комплексного типа деформаций
Обувь с узким носком может стать причиной комплексного типа деформаций
Различают следующие виды искривления:
- вальгус;
- варус;
- деформация Тейлора (шишка на маленьком пальце напоминает косточку при халюс вальгусе);
- когтеобразное;
- молоткообразное;
- комбинированное.
При вальгусе концевая фаланга большого пальца отклоняется в наружную сторону, а у его основания начинает расти косточка. Сходные признаки есть у деформации Тейлора, только шишка появляется у основания мизинца. При варусном искривлении 2─5-ые пальцы «смотрят» в сторону другой стопы. При hallux valgus возможно сочетание вальгуса с варусом.
Основные признаки
Внешний вид когтеобразного пальца напоминает коготь птицы или крючок. При искривлении типа «колотушка» палец ровный, но последняя (дистальная) фаланга упирается перпендикулярно в пол.
При молоткообразной деформации среднее межфаланговое сочленение «смотрит» вверх, на нём возникает постепенно затвердевающая мозоль. Дистальная фаланга (с ногтем) расположена параллельно поверхности пола или слегка приподнята над ним. При комбинированном виде на одной стопе есть несколько типов деформаций суставов.
Начальные проявления патологии возникают при ходьбе в жёсткой обуви. Человек ощущает дискомфорт, переходящий в тупую боль в области пальцев. При осмотре ноги видны локальные отечность и покраснение кожи.
Вторым признаком патологии считается появление потертостей, натоптышей, мозолей, огрубелостей кожи в передней части ступни. Постепенно в области межфаланговых суставов второго, третьего пальца, сбоку плюснефаланговых сочленений первого пальца или мизинца образуются косточки. Человек быстро устает при ходьбе, боли в ступне беспокоят чаще.
При прогрессировании заболевания движения в суставах пальцев ограничиваются. Они заметно (на 50% и больше) отклоняются от физиологического положения, иногда «налезая» друг на друга. Постепенно боли при ходьбе становятся более интенсивными, сохраняются и в состоянии покоя, даже если на ноге обуви нет. В запущенных случаях при формировании выраженных шишек и мозолей на втором и остальных пальцах пациент вынужден ходить в ортопедической обуви.
Диагностические мероприятия
После сбора анамнеза врач осматривает ступню, а затем направляет человека на рентген. Снимок делают в 3 проекциях. Для точной диагностики проводят бактериологические, клинические и биохимические исследования крови, синовиальной жидкости, мочи. Часто пациенту назначают УЗИ, компьютерную или магнитно-резонансную томографию стопы.
Методы коррекции
При деформации пальцев необходима комплексная терапия. Она включает лекарственные средства, физиотерапевтическое воздействие и систематические занятия лечебной физкультурой. Также необходимо регулярно делать массаж стоп, использовать ортопедические приспособления для обуви. Для закрепления эффекта желательно ежегодно проходить оздоровление в санаторных условиях.
Консервативное лечение
Если деформация возникла из-за внешних факторов, то специалист рекомендует использование ортопедического приспособления либо обуви. Важную роль играет симптоматическая лекарственная терапия, назначаются следующие медикаменты:
- нестероидные противовоспалительные средства;
- миорелаксанты;
- обезболивающие препараты.
Хороший эффект дает лечебный массаж, грязевые аппликации и регулярная гимнастика для стопы.
 При деформации пальцев на ногах рекомендуется ежедневно разрабатывать суставы стопы
При деформации пальцев на ногах рекомендуется ежедневно разрабатывать суставы стопы
Если установлен диагноз основной болезни, ставшей причиной отклонения пальцев от нормального положения, то пациенту назначают соответствующую терапию. С помощью НПВС, хондропротекторов, антибиотиков или внутрисуставного введения глюкокортикостероидных гормонов останавливают прогрессирование основной патологии, устраняют ее симптомы и последствия.
Обязательно используют методы физиотерапии, мануальное воздействие.
В домашних условиях применяют хорошо себя зарекомендовавшие народные средства. Например, контрастные ванночки, в которые можно добавить морскую соль, отвар ромашки.
Лечебная гимнастика и массаж
Эти два метода хорошо дополняют друг друга. Их задача состоит в разработке плюснефаланговых и межфаланговых сочленений. Упражнения начинают после втирания в кожу стопы разогревающего крема. Пациент должен совершать сгибание, разгибание, сведение и разведение пальцев ноги, при необходимости помогая себе руками. После физической нагрузки ступню массируют, чтобы снять мышечное напряжение и чувство усталости.
Ортопедические средства коррекции
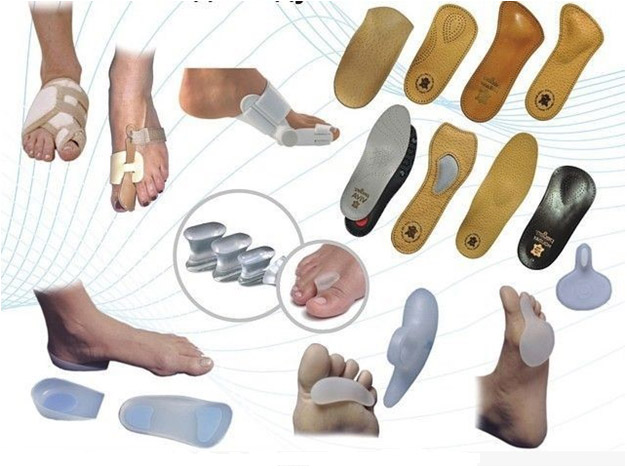
При деформации плюснефалангового сустава применяют эластичный или жёсткий бандаж, ортез, специальные носки. Приспособление должно возвращать сочленение в правильное физиологическое положение.
При других типах искривлений используют различные виды ортопедических изделий: супинаторы, лонгеты, полустельки, кольцеобразные разделители, межпальцевые валики или прокладки.
Хирургическое вмешательство
Операцию делают при ригидной (фиксированной) деформации, если консервативные методы исправления оказались неэффективными. Мягкие ткани корректируют тенотомией, удлинением сгибателей или прочими способами.
На суставах и фалангах проводят следующие виды хирургического вмешательства:
- экзостектомия (иссечение части головки плюсневой кости на большом пальце);
- остеотомия;
- артропластика;
- замена межфалангового сустава эндопротезом;
- артродез (искусственный аналог анкилоза) для полной иммобилизации сочленения.
То есть с помощью операций уравновешивают тонус сгибателей, разгибателей, реконструируют фаланги, а также иссекают хрящевые и костные наросты.
После хирургического лечения пациент проходит реабилитацию в течение 2 месяцев сначала в стационарных условиях, затем — в домашних. Должна быть исключена нагрузка на мышцы нижней конечности, для чего используются костыли, лангеты, шины, обувь на деревянной подошве.
Ответы на вопросы
Обязательно ли носить ортопедическую обувь при искривлении?
Для решения этого вопроса рекомендуется обратиться к ортопеду. После осмотра и инструментального обследования пациента специалист оценит тяжесть деформации. Ортопедическая обувь на ранних стадиях патологии позволяет вернуть сочленения в физиологическое положение. Правильно подобрать ее поможет специалист.
Можно ли исправить форму пальцев стопы без операции?
Сильное искривление полностью устраняют только хирургическим методом, затем человек проходит консервативное лечение. Для предотвращения рецидива пациенты должны получать регулярные курсы ЛФК, физиотерапии и массажа. Также рекомендуется носить индивидуально подобранные бандажи для пальцев и другие ортопедические приспособления.
Детям и молодым людям с приобретенными дефектами при обращении на ранних стадиях в 98% случаев помогают методы консервативной терапии. Прогноз лечения без операции благоприятный, если они соблюдают все врачебные рекомендации.
Какие есть ортопедические изделия при молоткообразном искривлении?
Приобретать адекватные приспособления нужно в ортопедическом салоне. Молоткообразная деформация пальцев стопы нуждается в жесткой фиксации искривленных межфаланговых суставов снизу и воздействие на сочленения средней фаланги сверху. По такому же принципу подбирают изделия при когтеобразном искривлении.
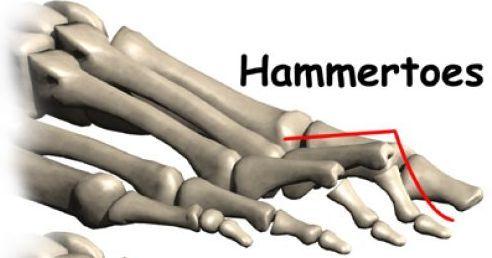 Молоткообразный вид патологии пальцев
Молоткообразный вид патологии пальцев
Заключение
Деформация пальцев ног значительно ухудшает качество жизни пациента, а отсутствие адекватного лечения может стать причиной его инвалидности. Поэтому терапию нужно начинать на ранних стадиях болезни, постоянно находиться под наблюдением специалиста, и методы народной или альтернативной медицины применять только с его разрешения. В профилактических целях и для исключения рецидивов заболевания рекомендуется, кроме массажа и гимнастики, соблюдать диету, вести здоровый образ жизни и ежегодно отдыхать в санаторно-курортных учреждениях.
Источник
Молоткообразная деформация пальцев стопы является патологией, при которой фаланга в первом плюснефаланговом суставе постоянно находится в согнутом положении. Подобное состояние способно развиваться на всех пальцах стопы, кроме большого. Молоткообразная деформация пальцев ног является не только эстетическим дефектом: она приносит дискомфортные ощущения при любой локализации. Поэтому при появлении тревожных симптомов следует обратиться к специалисту для назначения эффективных способов коррекции состояния.
Особенности и причины патологии
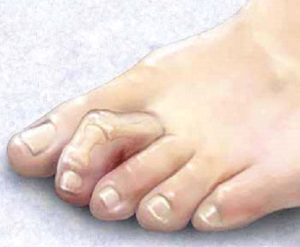 Молоткообразные пальцы на ногах провоцируют появление мозолей и иных выпуклостей, причиняющих болезненные ощущения во время ходьбы. Деформация бывает двух видов — фиксированная или нефиксированная. При фиксированной деформации палец можно повернуть и вручную, а при нефиксированной необходимо медицинское вмешательство.
Молоткообразные пальцы на ногах провоцируют появление мозолей и иных выпуклостей, причиняющих болезненные ощущения во время ходьбы. Деформация бывает двух видов — фиксированная или нефиксированная. При фиксированной деформации палец можно повернуть и вручную, а при нефиксированной необходимо медицинское вмешательство.
Наиболее распространенными причинами, по которым формируются молоткообразные пальцы ног, являются поперечное плоскостопие и вальгусная деформация первого пальца стопы.
Чаще отмечается молоткообразная деформация второго пальца стопы, но она провоцирует изменение формы и остальных пальцев. Таким образом, ступня полностью деформируется, ухудшается ее функциональность. Если патология возникает изолированно на одном пальце, то чаще всего ее причиной является чрезмерная длина кости плюсны.
Помимо этого, провоцирующими деформацию факторами могут выступать:
- атеросклероз;
- псориаз;
- ожирение;
- сахарный диабет;
- ревматоидный артрит;
- некорректно подобранная обувь.
Важно своевременно лечить перечисленные патологии, не допускать их прогрессирования, обострения и развития осложнений. Следует подбирать удобную, качественную обувь по размеру — это также является важной профилактической мерой.
Клиническая симптоматика
Состояние, при котором формируются молоткообразные пальцы стопы, сопровождается образованием костных мозолей. Наблюдается постоянное раздражение, трение пораженной области, и из-за этого появляется раневая поверхность с участками нагноения.
Деформация фаланги возникает из-за того, что пальцы отводятся назад из-за действия избыточного давления на мышцы, регулирующие подвижность пальцев стопы. Возможны такие ситуации, когда из-за сильного поджатия молоткообразных пальцев их крайне сложно развести.
Среди основных признаков молоткообразной деформации выделяют следующие:
- удлинение пальца, обращение вниз ногтевой фаланги;
- натянутость сухожилий, из-за чего палец теряет способность к самостоятельному выпрямлению;
- болезненность пораженной области;
- нарушение функциональности стопы;
- поражение кожных покровов ступни.
При появлении подобных симптомов следует незамедлительно обратиться к врачу-ортопеду для диагностики и назначения корректного лечения. Для определения степени деформации специалист должен в обязательном порядке назначить рентген.
Методы терапевтической коррекции
 Если патология выявлена на ранней стадии, то обычно достаточно применения мер консервативного лечения. Среди них необходимо выделить следующие:
Если патология выявлена на ранней стадии, то обычно достаточно применения мер консервативного лечения. Среди них необходимо выделить следующие:
- Ношение удобной ортопедической обуви. Она не должна стеснять движений и сдавливать стопу. Также рекомендуются ортопедические стельки.
- Лечебный массаж области стоп. Проведение этой процедуры лучше доверить специалисту. Массаж улучшает кровообращение пораженной области, способствует устранению болевых ощущений.
- Применение специальных гелевых разделителей для пальцев. Они снижают вероятность соприкосновения фаланг и деформирования пальцев.
- Для снижения трения применяют ватные тампоны, пластыри. При появлении повреждений на коже следует их сразу же обрабатывать.
В том случае, когда молоткообразный палец начинает затруднять привычные движения, когда нарушается походка и возникают сильные боли, врач может назначить операцию для коррекции состояния.
Для устранения избыточного сгибательного рефлекса во время операции удаляют основную фалангу пораженного пальца. Затем на четыре недели накладывается гипс. Это щадящий вариант операции, но есть и более радикальные методы.
Радикальное хирургическое вмешательство предполагает формирование поперечного свода ступни, в процессе которого затрагиваются сухожилия, связки и костные структуры. Перед проведением операции необходима спинальная или проводниковая анестезия, реже используется общий наркоз. После этого вмешательства пациент проходит довольно продолжительную реабилитацию, меры которой будут подробно рассмотрены ниже.
Коррекция болевого синдрома
 Для снятия болезненности пораженной области лечение предусматривает применение различных местных мазей. В их число входят следующие средства:
Для снятия болезненности пораженной области лечение предусматривает применение различных местных мазей. В их число входят следующие средства:
- Мази на основе глины. Чтобы приготовить такую мазь, необходимо смешать пакетик глины и 50 миллилитров подсолнечного масла. Состав нужно тщательно перемешать и нанести на пораженный участок на полтора часа. Затем мазь следует смыть теплой водой. Подобные процедуры способствуют устранению боли.
- Мази на основе диклофенака. Этот противовоспалительное средство нужно наносить на кожу тонким слоем, слегка массируя (фото упаковки справа).
Врач может назначить и более сильные средства, в зависимости от тяжести состояния больного. Но самостоятельно применять серьезные препараты не рекомендуется во избежание развития побочных эффектов.
Эффективность лечебной физкультуры
Чтобы скорректировать деформированный палец на ноге, нужно уделять время специальным упражнениям. Это позволит выпрямить искривление на молоткообразных пальцах. Лечиться таким образом просто: в летнее время, к примеру, рекомендуется ходить босиком. Также можно при вечернем отдыхе, сидя на диване, перекатывать стопами шипованные мячики или специальные ролики.
Кроме того, довольно эффективны такие упражнения:
- вытягивание ног до упора, сидя на полу, во время этого нужно сгибать и разгибать каждый палец ноги;
- сгибание и разгибание пальцев стопы из положения сидя на стуле или на диване.
Выполнение несложных упражнений значительно улучшает состояние стопы, позволяет постепенно вернуть привычную функциональность.
Рекомендации по коррекции образа жизни
 Важной рекомендацией является использование ортопедических способов коррекции. Это должно быть не только ношение комфортной обуви, но и применение специальных средств, к примеру, бинтовых межпальцевых повязок. Такие меры коррекции позволяют выпрямить измененную форму пальца, и он больше не будет напоминать молоток.
Важной рекомендацией является использование ортопедических способов коррекции. Это должно быть не только ношение комфортной обуви, но и применение специальных средств, к примеру, бинтовых межпальцевых повязок. Такие меры коррекции позволяют выпрямить измененную форму пальца, и он больше не будет напоминать молоток.
Не стоит прибегать к лечению народными средствами: достаточно правильно питаться, заниматься гимнастикой и носить удобную, подходящую по размеру обувь. Что касается диеты, то нужно включать в рацион овощи, зелень, фрукты, продукты, содержащие такие витамины, как кальциферол, токоферол и витамины группы В. Врачи рекомендуют употреблять паровые, запеченные, отварные блюда, лучше исключать жареную пищу.
Врачи рекомендуют давать стопам адекватную нагрузку: рекомендуются пешие прогулки и выполнение несложных упражнений. Не стоит перегружать ноги: полноценный отдых после физической нагрузки способствует более интенсивному восстановлению.
Возможные осложнения
Среди пациентов с такой деформацией возможны следующие осложнения:
- инфицирование раневой поверхности;
- отечность пораженной области;
- кровотечения;
- рецидивирование патологии;
- повреждение нервных структур и сосудов стопы.
Наиболее склонны к осложнениям люди, злоупотребляющие курением, пациенты с диабетом и болезнями крови. Для того, чтобы снизить риск возможных осложнений, рекомендуется отказаться от вредных привычек и своевременно предпринимать меры для коррекции разнообразных патологий, чье прогрессирование может привести к ухудшению состояния стопы.
Меры реабилитации
Самое важное во время реабилитационного периода — возвращение не только формы, но и функциональности пораженной области. Для этого назначаются специальные упражнения, препараты для обезболивания и стимуляции восстановления пораженных тканей.
В первое время после операции рекомендуется:
- Держать ногу выше для нормализации кровотока.
- Ограничить продолжительную ходьбу или другие сильные нагрузки.
- Использовать специальную обувь, костыли для облегчения ходьбы.
Отечность и гиперемия прооперированной области может сохраняться несколько месяцев. Во время реабилитационного периода нужно регулярно посещать врача для осмотра и коррекции курса восстановительной терапии.
Источник

