Деформирующий спондилез поясничного отдела позвоночника это

Деформирующий спондилез поясничного отдела позвоночника – это заболевание опорно-двигательного аппарата, к лечению которого следует приступать незамедлительно. Процесс дегенеративного изменения возникает в суставах позвоночного столба пропорционально возрастному старению организма. Спондилез поясничного отдела встречается намного чаще во врачебной практике, чем грудного, в связи с повышенной нагрузкой на эту область, что приводит к быстрому изнашиванию позвонков.

Что это такое и причины возникновения
Заболевание по МКБ 10 относится к классу дорсопатии и характеризуется дистрофией фиброзного кольца связующего аппарата позвоночного столба и постепенным откладыванием минералов кальция на нем (образования получили название остеофит). Со временем они разрастаются настолько, что обволакивают весь межпозвоночный диск. Этот процесс можно отнести к защитным реакциям организма, ведь таким образом защищается поврежденное фиброзное кольцо диска.
Впоследствии разрастания образований происходит кальцификация окружающего связочного аппарата и его последующее окостеневание. Выделяют три степени развития болезни. К первой относят небольшое разрастание минералов кальция их окостеневание. Причем симптоматика чаще всего скрыта, пациента беспокоит редкий дискомфорт.
К основной группе риска относятся пациенты от 50 лет, заболевание может протекать и в более молодом возрасте, однако в таком случае чаще всего оно будет нести бессимптомный характер и будет беспокоить пациента уже в старости.
Ко второй степени относят периодические болевые ноющие ощущения, остеофиты разрастаются в большем объеме и стремятся к соединению для закрытия поврежденного межпозвоночного диска. К третьей относят полное заражение дисков остеофитами в виде дуги, возрастание напряжения в мышцах и потеря способности к движению.
Среди причин возникновения спондилеза выделяют следующие:
- отсутствие физической активности или ее недостаток;
- предрасположенность пола (женщины более склонны к дегенеративным изменениям позвоночного столба);
- наследственность (пациенты, чьи родственники страдали спондилоартрозом поясничного отдела позвоночника, находятся в группе риска);
- наличие онкологических заболеваний;
- возрастные деформации организма (в связи со старением нарушается трофическое питание тканей);
- повышенные физические нагрузки, приводящие к истончению фиброзного диска.
Диагностика и методы лечения
Для установления диагноза спондилез пациенту предлагают пройти процедуру МРТ, которая поможет с точностью определить высоту и размер позвонков, степень изношенности межпозвоночных дисков, проследить состояние мышечно-связочного аппарата и нервов. Больному будет предложена процедура рентгенографии, которую проводят в трех проекциях: боковой, косой и прямой. Снимки позволят увидеть остеофиты и определить степень прогрессирования.

Пациенту следует помнить, что такое заболевание, как спондилоартроз поясничного отдела позвоночника, современная медицина полностью вылечить не в силах. Существенно улучшить состояние больного и предупредить дальнейшее прогрессирование болезни вполне реально, нельзя с этим затягивать и стоит немедленно приступать к лечению по точным рекомендациям врача.
Лечение поясничного отдела позвоночника совмещает в себе применение медикаментов, физиотерапию (электрофорез и магнитотерапия) и прием фитопрепаратов, которые способствуют питанию тканей и улучшают эффект всего курса. Доктора рекомендуют оздоровительную гимнастику, умеренную физическую нагрузку и массаж, улучшающий кровоснабжение, снимающий напряжение мышц и способствующий их укреплению.
Для снижения уровня разрастания остеофитов по всей площади межпозвоночного диска пациенту прописывают процедуры, заключающиеся в применении ультразвука.
Медикаментозное лечение
Медикаментозное лечение спондилоартроза назначается на весь курс, направлено на купирование болей в поясничной области. Пациенту выписывают болеутоляющие анальгетики в виде инъекций и таблеток (возможен вариант совмещения вместе с инъекциями). Медикаменты не окажут существенного влияния на остановку развития патологического процесса, лишь помогут облегчить самочувствие пациента и избавят его от неприятных ощущений.
Если беспокоят сильные боли, для их купирования врачами назначаются медикаменты: Ибупрофен, Диклофенак, Кетонал и другие. Для того чтобы препятствовать развитию заболевания, врачами назначаются препараты естественных компонентов хрящевой ткани.
Если же ни один из методов не вылечил деформирующий спондилез и не смог улучшить самочувствие пациента, специалист предложит провести процедуру хирургического вмешательства.
Нетрадиционные и альтернативные способы
Применение нетрадиционной медицины не является гарантией 100% излечения от болезни, однако благодаря ей пациент может значительно уменьшить болевые ощущения и предотвратить ряд других неприятностей, сопровождающих спондилез. Например, не малое место занимает проблема бессонницы в результате неврозов, связанных с заболеванием.
- Народная медицина.
Как лечить деформирующий спондилез дома безопасно? Попробуйте натуральные рецепты. Для снятия спазмов можно использовать настойку валерианы и мяты перед сном. Она дает успокаивающий эффект и помогает быстрее уснуть. Чтобы улучшить кровоснабжение в поясничной области, следует растереть горчичный порошок в теплой воде и, нанеся на кусок полотна, приложить немного выше крестца. Согревающий компресс не рекомендуется держать дольше часа.
Рекомендуем почитать:
- Можно ли заниматься йогой при остеохондрозе
- Медикаментозное лечение остеохондроза грудного отдела
- Причины мигрени из-за остеохондроза
- Массаж.
Применение данной процедуры для опорно-двигательного аппарата имеет множество плюсов. Благодаря массажу ускоряется кровоснабжение, что улучшает питание тканей и настроение пациента, при этом укрепляется мышечный аппарат.
- Гимнастика.
Большую роль в курсе лечения спондилеза играет выполнение гимнастических упражнений по предписаниям врача. Существует множество упражнений, укрепляющих позвоночник и улучшающих состояние больного. Занятия при заболеваниях позвоночника направлены на изометрическое напряжение мышц, что не изменяет длину мышцы во время выполнения. Результат достигается не за счет динамической работы (в данную группу физкультуры входят различные повороты и сгибания), а за счет статической работы групп мышц спины (упражнение удержания ног под углом 90 градусов в положении лежа). Продолжительность нагрузки не должна превышать 3 секунд, количество повторений не более 20 раз.
- Физиотерапия.
 Способствует снятию боли, увеличению амплитуды при ходьбе, уменьшению воспаления и напряжения мышц, ускорению восстановительных процессов, нормализации кровообращения, а также улучшению самочувствия больного. Распространенным видом физиотерапии является электрофорез — процедура, при которой лекарственные средства вводятся в поясничный отдел при помощи тока. В качестве лекарства применяют новокаин. Также известен метод магнитотерапии, при котором используется магнитное поле. Процедура расширяет сосуды, утоляет боль и успокаивает раздраженные участки.
Способствует снятию боли, увеличению амплитуды при ходьбе, уменьшению воспаления и напряжения мышц, ускорению восстановительных процессов, нормализации кровообращения, а также улучшению самочувствия больного. Распространенным видом физиотерапии является электрофорез — процедура, при которой лекарственные средства вводятся в поясничный отдел при помощи тока. В качестве лекарства применяют новокаин. Также известен метод магнитотерапии, при котором используется магнитное поле. Процедура расширяет сосуды, утоляет боль и успокаивает раздраженные участки.
К методам коррекции относится вытяжение позвоночника (тракция) при помощи определенных тренажеров. Благоприятное воздействие оказывает и лечебное плавание, поэтому эти процедуры должны быть включены врачом в курс терапии.
Метод лазеротерапии подразумевает использование лазерных частотных волн для благоприятного воздействия на позвоночник. Процедура безболезненна, во время выполнения пациент ощущает тепло.
Хирургическое лечение
В том случае, если все вышеперечисленные методы лечения не оказали пациенту никакой помощи, не улучшили состояние и самочувствие, а костные остеофиты сдавливают нервные корешки, ему будет предложено хирургическое вмешательство. Во время проведения операции удаляются костные разрастания, оказывающие давление на нервные окончания. Хирургический метод действует наиболее эффективно и помогает избавиться от симптомов на длительный срок.
Сегодня медицина предлагает малоинвазивные операционные методы, к которым относятся установка дистрактора (фиксатор, расширяющий промежуток между позвонками и придающий правильное анатомическое положение), а также ламинопластика (удаление дугового участка межпозвоночного диска с его заменой на аутокостный имплантат).
Прогноз заболевания
Спондилоартроз поясничного отдела позвоночника лечить полностью современная медицина не может, однако значительно улучшить состояние больного и предупредить запущение процесса окостенения межпозвоночных дисков столба вполне возможно. Для этого пациенту настоятельно рекомендуется своевременно выполнять все предписанные назначения врача. Впоследствии будет наблюдаться улучшение состояния и его возвращение к нормальной подвижной повседневной жизни.
Статья проверена редакцией
Источник
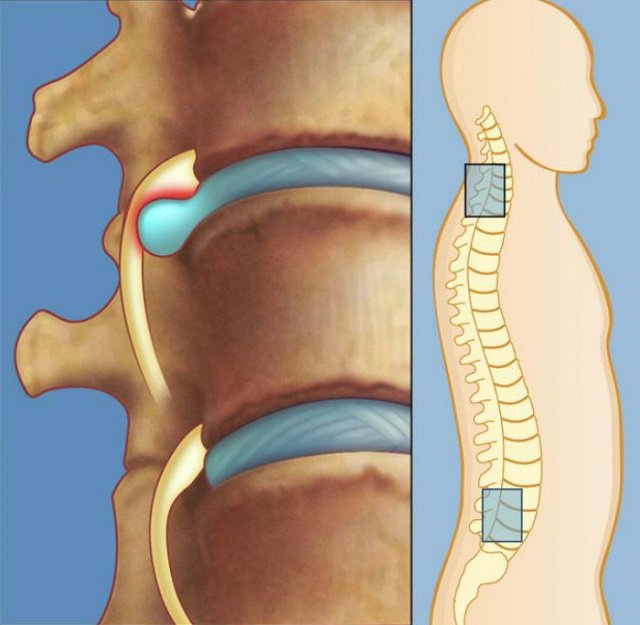
Термин деформирующий спондилез имеет латинские корни (spondyl означает позвоночник, а osis — нарушения) и термин отражает наличие проблем в позвоночнике. В настоящее время этим термином обозначают дегенеративные изменения в суставах позвоночника (остеоартроз или остеоартрит) и также, как и остеохондроз, спондилез является инволюционным процессом в позвоночнике. По мере старения организма происходит изнашивание структур позвоночника, особенно суставов, связок,межпозвонковых дисков.
Тем не менее, старение организма процесс сугубо индивидуальный. Подобно тому, как некоторые люди начинают седеть раньше, также и развитие спондилеза у кого – то проявляется раньше. В самом деле, некоторые люди могут не испытывать вообще болевых проявлений. Все зависит от того, как часть позвоночника подверглась дегенерации, и как эти изменения оказывают влияние на спинной мозг или спинномозговые корешки.
Деформирующий спондилез может развиваться во всех отделах позвоночника (в шейном грудном и поясничном) и, в зависимости от локализации дегенеративных изменений при спондилезе, будет соответствующая симптоматика. Спондилез (деформирующий спондилез) нередко называют остеоартритом или остеоартрозом позвоночника.
Деформирующий спондилез является дегенеративным процессом, который идет параллельно с остеохондрозом и происходят дегенеративные изменения в следующих структурах позвоночника.
Межпозвонковые диски. С возрастом у людей происходят определенные биохимические изменения, влияющие на ткани всего организма. Происходят изменения также в структуре межпозвоночных дисков (в фиброзном кольце, в студенистом ядре). Фиброзное кольцо состоит из 60 или более концентрических полос коллагенового волокна. Пульпозное ядро представляет собой является желеобразное вещество внутри межпозвоночного диска, окруженное фиброзным кольцом. Ядро состоит из воды,коллагеновых волокон и протеогликанов. Дегенеративные инволюционные изменения могут ослабить эти структуры, в результате чего фиброзное кольцо изнашивается или рвется. Содержание воды в ядре с возрастом уменьшается, что оказывает влияние на амортизационные свойства межпозвонкового диска. Результатом структурных изменений при дегенерации диска может быть уменьшение высоты межпозвонкового диска и увеличение риска грыжи диска.
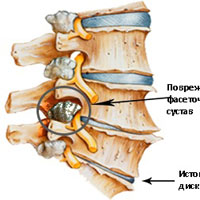
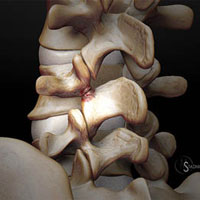
Фасеточные суставы (или зигапофизеальные суставы). Каждое тело позвонка имеет четыре фасеточных сустава, которые работают как шарниры. Это позволяет позвоночнику сгибаться, разгибаться и поворачиваться. Как и другие суставы, фасеточные суставы покрыты хрящевой тканью. Хрящевая ткань представляет собой особый вид соединительной ткани, которая обеспечена смазкой и хорошей скользящей поверхностью. При дегенеративных изменениях в фасеточных суставах происходит исчезновение хрящевой ткани и формирование остеофитов. Эти изменения могут привести к гипертрофии суставов (остеоартриту, остеоартрозу).
Кости и связки. Остеофиты могут образовываться вблизи конца пластин позвонков, что может приводить к нарушению кровоснабжения позвонка. Кроме того, концевые пластины могут уплотняться из-за склеротических явлений; утолщению или уплотнению костей под торцевыми пластинами. Связки представляют собой полосы фиброзной ткани, связывающих позвонки и они защищают позвоночник от избыточных движений, например гиперэкстензии. Дегенеративные изменения приводят к тому, что связки теряют свою прочность.Изменения, например, желтой связки могут привести к уплотнению и утолщению связки, что в свою очередь может привести к воздействию на твердые мозговые оболочки.
Симптомы при спондилезе различных отделов
Спондилез шейного отдела. Сложная анатомическая структура шейного отдела позвоночника и широкий диапазон движения делают этот отдел позвоночника очень подверженным нарушениям, связанными с дегенеративными изменениями. Боли в шее при спондилезе в этом отделе являются распространенным явлением. Боль может иррадиировать в плечо или вниз по руке. Когда остеофиты вызывают компрессию нервных корешков, иннервирующих конечности, кроме боли может также появиться слабость в верхних конечностях. В редких случаях, костные шпоры(остеофиты), которые образуются в передней части шейного отдела позвоночника, могут привести к затруднению при глотании (дисфагии).
При локализации спондилеза в грудном отделе позвоночника боль, обусловленная дегенеративными изменениями (спондилезом), часто появляется при сгибании туловища вперед и гиперэкстензии. Флексия вызывает фасеточно обусловленную боль.
Спондилез поясничного отдела позвоночника часто встречается у людей старше 40 лет. Наиболее частыми жалобами бывают боль в пояснице и утренняя скованность. Изменения, как правило, имеют место в нескольких двигательных сегментах. На поясничный отдел позвоночника приходится воздействие большей часть веса тела. Поэтому, когда дегенеративные изменения нарушают структурную целостность, симптомы, включая боль, могут сопровождать любую физическую деятельность. Движение стимулирует болевые волокна в фиброзном кольце и суставах. Сидение в течение длительного периода времени может привести к болям и другим симптомам из-за давления на поясничные позвонки. Повторяющиеся движения, такие как поднятие тяжестей и наклон туловища могут увеличить болевые проявления.
Симптомы спондилеза могут варьировать от легких до тяжелых и приобрести хронический характер или даже привести к инвалидизации. Они могут включать:
- Шейный отдел
- Боль, которая появляется и исчезает
- Боль, которая распространяется в плечи, руки, кисти, пальцы
- Утренняя скованность в шее или плече или ограничение диапазона движений после пробуждения
- Болезненность в шее или плече или онемение
- Слабость или покалывание в шее, плечах, руках, кисти, пальцах
- Головная боль в затылочной области
- Нарушение равновесия
- Трудности с глотанием
- Грудной отдел позвоночника
- Боль в верхней и средней части спины
- Боль появляется при сгибании и выпрямлении туловища
- Утренняя скованность в спине после пробуждения
- Поясничный отдел позвоночника
- Боль, которая появляется и исчезает
- Утренняя скованность в пояснице после вставания с кровати
- Боль, которая уменьшается при отдыхе или после тренировки
- Болезненность в пояснице или онемение
- Ишиалгия (от умеренной до интенсивной боли в ногах)
- Слабость, онемение или покалывание в нижней части спины, ногах или стопах
- Нарушение ходьбы
- Нарушение функции кишечника или мочевого пузыря (это симптомы возникают достаточно редко, но возможны при компрессии конского хвоста).
Причины деформирующего спондилеза
Старение организма является основной причиной спондилеза. Тело подвергается ежедневным нагрузкам в течение многих лет и в течение времени происходят изменения различных структур позвоночника. До появления симптоматики, такой как боли и скованность, происходит дегенерация структур позвоночника. Спондилез представляет собой каскадный процесс : одни анатомические изменения приводят к другим, что приводит к изменениям в структуре позвоночника. Эти изменения в совокупности и вызывают спондилез и соответствующую симптоматику.
Как правило, в первую очередь дегенеративные изменения начинаются в межпозвонковых дисках. По этой причине, у пациентов со спондилезом часто также имеется остеохондроз. Последствия этих дегенеративных изменений в позвоночнике тесно связаны между собой.
Изменения начинаются в дисках, но, в конечном счете, процесс старения оказывает влияние и на другие составные части двигательных сегментов позвоночника. С течением времени, коллаген, из которого состоит фиброзное кольцо, начинает изменяться. Кроме того, уменьшается содержание воды в диске. Эти изменения уменьшают амортизационные функции диска и возможность абсорбции векторов нагрузки. При дегенерации диск становится тоньше и плотнее, что приводит уже к изменениям в суставах, которые берут часть нагрузки диска на себя, обеспечивая стабилизацию позвоночника. При истончении диска хрящи суставов начинают быстрее изнашиваться, увеличивается мобильность позвоночника, и возникают условия для раздражения нервных корешков, располагающихся рядом. Эта гипермобильность, в свою очередь, вызывает компенсационную реакцию организма в виде избыточного разрастания костной ткани в области суставов (остеофитов). Остеофиты при достаточном увеличении могут оказывать компрессионное воздействие на корешки спинного мозга и вызывать соответствующую клиническую картину. Остеофиты также могут вызвать стеноз спинномозгового канала. Как правило, причиной стеноза спинномозгового канала является не остеохондроз, а спондилез.
В развитии спондилеза в определенной степени играет роль генетическая детерминированность. Также определенное влияние оказывают вредные привычки, например, такие как курение.
Диагностика
Не всегда легко определить, что именно спондилез является причиной болевого синдрома в спине потому, что спондилез может развиваться постепенно, как результат старения организма, а также болевой синдром может быть обусловлен другим дегенеративным состоянием, таким как остеохондроз. Прежде всего, врача-невролога интересуют ответы на следующие вопросы:
- Начало болевых проявлений
- Вид деятельности, предшествовавший появлению болей
- Какие мероприятия проводились для снятия боли
- Наличие иррадиации болей
- Факторы, усиливающие боль или уменьшающие боль
Врач невролог также проведет физикальный осмотр и изучит неврологический статус пациента (осанка, объем движений в позвоночнике, наличие мышечного спазма). Кроме того врачу-неврологу необходимо осмотреть также суставы (тазобедренные суставы, крестцово-подвздошные суставы), так как суставы могут быть также источником болей в спине. Во время неврологического обследования врач- невролог проверит сухожильные рефлексы, мышечную силу, наличие нарушений чувствительности.
Для верификации диагноза необходимы также инструментальные методы, такие как рентгенография, МРТ или КТ, которые позволяют визуализировать изменения в позвоночнике. Рентгенография хорошо отражает изменения в костных тканях и позволяет визуализировать наличие костных разрастаний (остеофитов). Но для более точного диагноза предпочтительнее такие методы, как КТ или МРТ, которые визуализируют также мягкие ткани (связки, диски, нервы). В некоторых случаях возможно применение сцинтиграфии, особенно если необходимо дифференцировать онкологические процессы или инфекционные (воспалительные) очаги.
При наличии повреждения нервных волокон врач может назначить ЭНМГ, которое позволяет определить степень нарушения проводимости по нервному волокну и определить как степень повреждения, так и уровень повреждения. На основании совокупности клинических данных и результатов инструментальных методов обследование врач-невролог может поставить клинический диагноз спондилеза и определить необходимую тактику лечения.
Лечение
В большинстве случаев течение спондилеза достаточно медленное и не требует практически никакого лечения. При активном течении спондилеза требуется лечение, которое может быть как консервативным, так и в некоторых случаях оперативным. Наиболее часто при спондилезе требуется консервативное лечение. Для лечения спондилеза применяются различные методы лечения.
Иглорефлексотерапия. Этот метод лечения позволяет уменьшить боли в спине и шее. Иглы, которые вводятся в определенные точки, могут также стимулироваться как механически, так и с помощью электрических импульсов. Кроме того, иглоукалывание увеличивает выработку собственных обезболивающих (эндорфинов).
Постельный режим. В тяжелых случаях при выраженном болевом синдроме может потребоваться постельный режим в течение не более 1-3 дней. Длительный постельный режим увеличивает риск развития таких осложнений, как тромбоз глубоких вен и гипотрофия мышц спины.
Тракционная терапия. В большинстве случаев, вытяжение позвоночника требуется редко или используется для облегчения симптомов, связанных со спондилезом.
Мануальная терапия. Манипуляции мануального терапевта с использованием различных техник позволяют увеличить мобильность двигательных сегментов, снять мышечные блоки.
Медикаментозное лечение. Препараты для лечения спондилеза в основном используются для снятия болевых проявлений. Это такие препараты, как НПВС.Кроме того, могут быть использованы миорелаксанты, если есть признаки мышечного спазма. Для релаксации спазма мышц могут также быть использованы транквилизаторы, которые позволяют также улучшить сон. Опиоды применяются при лечении болевого синдрома только эпизодически, при сильных болевых проявлениях. Любое медикаментозное лечение должно проводиться только по назначению лечащего врача, так как почти все препараты обладают рядом побочных действий и имеют определенные противопоказания.
Эпидуральная инъекции стероидов иногда применяются при болевых синдромах и позволяют снять болевые проявления, особенно когда есть отек и воспаление в области спинномозговых корешков. Как правило, стероид вводится в сочетании с местным анестетиком. Действие таких инъекций обычно ограничивается 2-3 днями, но это позволяет снять патологический процесс и подключить другие методы лечения.
Инъекции в фасеточные суставы также применяются при лечении спондилеза и улучшают подвижность фасеточных суставов, уменьшают болевые проявления, обусловленные артрозом фасеточных суставов.
ЛФК. Этот метод лечения является одним из наиболее эффективных методов лечения спондилеза. Дозированные физические нагрузки позволяют восстановить нормальный мышечный корсет, уменьшить болевые проявления, увеличить стабильность позвоночника, улучшить состояние связочного аппарата и приостановить прогрессирование дегенеративных процессов в позвоночнике. Как правило, ЛФК назначается после купирования острого болевого синдрома.
Физиотерапия. Современные методы физиотерапии (например, ХИЛТ – терапия, УВТ терапия, электростимуляция, криотерапия) позволяют не только уменьшить болевые проявления, но и воздействовать в определенной степени на развитие дегенеративных процессов в позвоночнике.
Корсетирование. Применение корсетов при спондилезе возможно на непродолжительный промежуток времени, так как длительное использование корсета может привести к атрофии мышц спины.
Изменение образа жизни. Снижение веса и поддержание здорового образа жизни со сбалансированным питанием, регулярными физическим нагрузками, отказом от курения могут помочь при лечении спондилеза в любом возрасте.
Хирургические методы лечения
Лишь в небольшом проценте случаев при спондилезе требуется оперативное лечение. Хирургические методы лечения в основном необходимы при наличии стойкой, резистентной к консервативному лечению неврологической симптоматики (слабость в конечностях, нарушения функции мочевого пузыря, кишечники или другие проявления компрессионного воздействия на спинной мозг и корешки). Оперативное лечение заключается в декомпрессии нервных структур (например, удаление остеофитов оказывающих компрессионное воздействие на нервные структуры). В зависимости от объема операции, возможно проведение спондилодеза для стабилизации позвонков. В настоящее широко применяются малоинвазивные методы хирургического лечения, что позволяет быстрее восстановить функцию позвоночника и нормализовать качество жизни.
Источник