Гастропарез лечение в домашних условиях
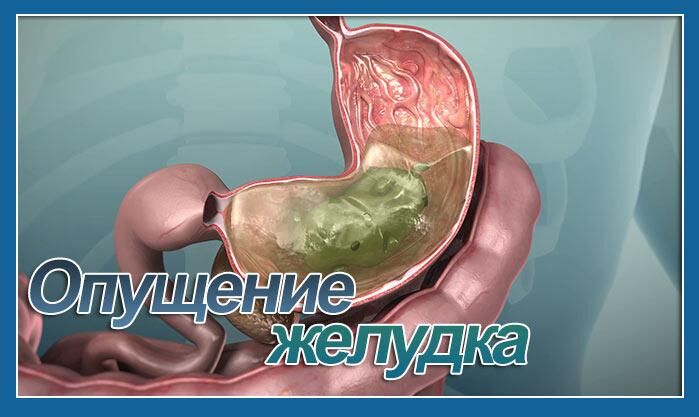
Гастропарез – это состояние, которое характеризуется снижением активности перистальтики желудка и нарушением тонуса мышечных волокон. Это приводит к застаиванию содержимого в полости органа, которое внешне проявляется специфическими симптомами.
Симптомы
- ощущение преждевременного насыщения во время еды;
- чувство тяжести и распирания в верхней части живота, возможно возникновение ноющей боли в подложечной области;
- постоянная тошнота;
- рвота, которая не приносит облегчения.
Причины и факторы риска
- Идиопатическое развитие гастропареза. Заболевание возникает без какой-либо видимой причины. Специалисты предполагают, что нарушение желудочной перистальтики возникает из-за заражения специфическими вирусами – вирусом Эпштейна-Барра и цитомегаловирусом. На данный момент эта теория все еще считается спорной, так как клинические исследования в данной области еще не проводились.
-
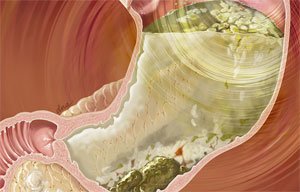 Диабетический гастропарез. Изменение мышечного тонуса может возникать на фоне сахарного диабета 1 и 2 типа. При этом заболевании у больного повышается уровень глюкозы в крови. Если не проводится правильный контроль сахара, то его молекулы начинают откладываться в сосудистых сплетениях желудка. Поврежденные капилляры не могут кровоснабжать нервные центры, регулирующие работу мышечных сокращений. Из-за этого развивается атония желудка.
Диабетический гастропарез. Изменение мышечного тонуса может возникать на фоне сахарного диабета 1 и 2 типа. При этом заболевании у больного повышается уровень глюкозы в крови. Если не проводится правильный контроль сахара, то его молекулы начинают откладываться в сосудистых сплетениях желудка. Поврежденные капилляры не могут кровоснабжать нервные центры, регулирующие работу мышечных сокращений. Из-за этого развивается атония желудка. - Хирургические вмешательства. Если у пациента проводилась операция на желудочно-кишечном тракте, то в ходе нее могли повредиться нервные сплетения, обеспечивающие мышечные сокращения. Из-за пересечения нервных стволов нарушается иннервация стенки желудка, что приводит к появлению гастропареза.
- Гипотиреоз. На фоне недостаточной работы щитовидной железы нарушается регуляция работы желудка, что проявляется снижением активности мышечных волокон.
- Лекарственное воздействие. Гастропарез может возникать как осложнение терапии некоторыми лекарственными средствами. К ним относятся соли лития, опиоидные обезболивающие, циклоспорин, а также агонисты допамина. Применение этих препаратов неблагоприятно сказывается на нервных сплетениях, обеспечивающих иннервацию желудка.
Диагностика
Лечение
Диета
Важным компонентом лечения пациента является правильное лечебное питание. Его основными принципами являются следующие положения:
-
 питание должно быть дробным: пациенту рекомендуется есть по 5-6 раз в день в небольших количествах;
питание должно быть дробным: пациенту рекомендуется есть по 5-6 раз в день в небольших количествах; - нельзя пропускать завтрак, так как утренний прием пищи стимулирует активность перистальтики и подготавливает желудочно-кишечный тракт к работе;
- регулировать количество выпиваемой воды – ежедневно необходимо употреблять не меньше 2 литров жидкости, перед каждым приемом пищи желательно выпивать по стакану воды;
- отказаться от алкоголя и курения хотя бы на период лечения;
- стараться, чтобы питание было разнообразным, вводить в рацион продукты, содержащие большое количество питательных веществ и микроэлементов;
- при наличии диабетического гастропареза необходимо регулировать употребление углеводов, следить за уровнем гликемического индекса в крови;
- при необходимости использовать специальные поливитаминные комплексы.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Медикаментозная терапия
-
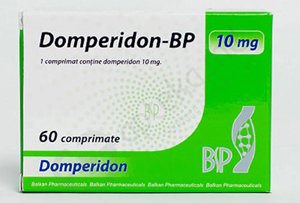 Прокинетики. Препараты из данной группы стимулируют перистальтику, снимают атонию желудка и восстанавливают нормальную эвакуацию пищи. Наиболее распространенным препаратом из данной группы является Домперидон.
Прокинетики. Препараты из данной группы стимулируют перистальтику, снимают атонию желудка и восстанавливают нормальную эвакуацию пищи. Наиболее распространенным препаратом из данной группы является Домперидон. - Противорвотные средства. У пациентов с гастропарезом имеется многократная рвота, которая может привести к сильному обезвоживанию. Для купирования симптома используются специальные противорвотные препараты, которые воздействуют на центр рвотного рефлекса в головном мозге и останавливают обратный выброс пищи из желудка.
- Психотропные средства. В развитии гастропареза большое значение играет нарушение работы нервной системы, поэтому больным с данным заболеванием назначаются седативные препараты. Они снижают активность импульсации волокон, благодаря чему исчезает клиническая картина заболевания.
Хирургическая терапия
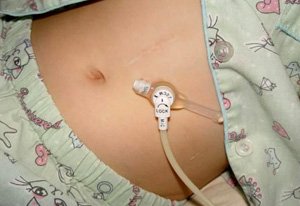 В тяжелых случаях гастропареза, когда консервативные методы лечения неэффективны, пациенту назначается оперативное вмешательство. Одним из методов лечения является наложение еюностомы – прямого сообщения между тощей кишкой и внешней средой. Для этого орган подшивается к поверхности передней брюшной стенки пациента. Через полученное отверстие в дальнейшем производится кормление человека.
В тяжелых случаях гастропареза, когда консервативные методы лечения неэффективны, пациенту назначается оперативное вмешательство. Одним из методов лечения является наложение еюностомы – прямого сообщения между тощей кишкой и внешней средой. Для этого орган подшивается к поверхности передней брюшной стенки пациента. Через полученное отверстие в дальнейшем производится кормление человека.
Операция еюностомы значительно осложняет жизнь пациента, но с ее помощью можно устранить клиническую картину гастропареза. В редких случаях, когда невозможно наложить стому, больному проводится радикальное хирургическое вмешательство – гастрэктомия.
Операция предполагает удаление части желудка или всего органа целиком. Благодаря иссечению расширенной области пищеварительной системы восстанавливается нормальный пассаж еды в кишечник. Однако операция неизбежно приводит к нарушениям переваривания пищи, поэтому прибегают к ней только в крайних случаях.
Возможные последствия и прогноз для жизни
Если заболевание диагностировано на ранних стадиях, то прогноз для жизни пациента благоприятный. Достаточно будет медикаментозной коррекции состояния для восстановления нормального пищеварения. При более поздней диагностике возможно развитие тяжелых осложнений. К ним относятся:
- формирование каловых камней;
- кишечная непроходимость;
- гастрит из-за застаивания пищи в желудке.
В случае запущенной формы гастропареза требуется хирургическое лечение заболевания. Оперативное вмешательство значительно ухудшает качество жизни больного. Поэтому при появлении симптомов рекомендуется обязательно обратиться к врачу и записаться на обследование.
Источник

Гастропарез – это клинический синдром, который характеризуется нарушением прохождения пищи по желудку вследствие снижения сократительной активности мышечной стенки органа. Для заболевания характерно появление неприятных ощущений после приема пищи, чувство быстрого насыщения, тошнота, многократная рвота. Диагноз гастропареза ставится на основании клинических проявлений и данных специфических исследований (рентгенографии, ФГДС, электрогастрографии, сцинтиграфии, дыхательного теста). Лечение включает правильную диету, назначение прокинетиков, противорвотных, психотропных веществ. При тяжелых формах применяется электрическая стимуляция желудка, хирургические методы.
Общие сведения
Гастропарез – состояние, характеризующееся снижением перистальтики желудка. Нарушение мышечных сокращений органа приводит к замедленному опорожнению полости желудка. Это сопровождается появлением характерной клинической симптоматики, которая неблагоприятно влияет на качество жизни пациента. Заболеваемость среди взрослых людей составляет 4%. Чаще гастропарез встречается у женщин молодого возраста. Наиболее распространенными клиническими формами заболевания являются первичная или идиопатическая (36%) и диабетическая (29%); значительно реже встречаются послеоперационные и другие нарушения перистальтики (13%).

Гастропарез
Причины гастропареза
Возникновение заболевания может быть вызвано различными факторами. С учетом причин в современной гастроэнтерологии выделяют три этиологических варианта гастропареза:
- Идиопатический. Расстройство перистальтики возникает без очевидной причины. Существует теория, что данная форма заболевания связана с вирусным воздействием (заражением цитомегаловирусом, вирусом Эпштейна-Барр), однако достоверных подтверждений этого предположения пока не обнаружено.
- Диабетический. У пациентов, страдающих сахарным диабетом (как 1, так и 2 типа), развивается гипергликемия – повышение уровня глюкозы. При продолжительном течении заболевания повышенный сахар вызывает повреждение стенок капилляров, питающих нервную ткань. Нейропатия волокон, обеспечивающих функциональную активность пищевода и желудка, приводит к нарушению передачи нервных импульсов. Недостаточность иннервации мышечных клеток кишечника сопровождается снижением его тонуса.
- Постхирургический. Заболевание может возникать после проведения оперативных вмешательств на желудке. К ним относятся ваготомии, бариатрические операции, фундопликации.
В число редких причин гастропареза входят гипотиреоз, болезнь Паркинсона, склеродермия, ХПН. Появление гастропареза часто ассоциировано с употреблением лекарственных средств, неблагоприятно влияющих на моторику желудка. К ним относятся опиоидные средства, агонисты допамина, соли лития, циклоспорин.
Патогенез
Нормальное опорожнение желудка обеспечивается координированной работой мышечных элементов во всех отделах органа. Начальные отделы поддерживают постоянный тонус, а конечные (антральные) — обладают перистальтической активностью. Благодаря этому создается внутрижелудочное давление, что обеспечивает эвакуацию пищи.
Уровень мышечной активности контролируется множеством факторов: нервной системой, пищеварительными гормонами и пептидами, функцией интерстициальных клеток Кахаля. Изменения нервной и гуморальной регуляции нарушают согласованную работу отдельных мышечных компонентов стенки желудка. Снижение тонуса и уменьшение активности перистальтики является основным механизмом возникновения симптомов гастропареза.
Классификация
Выраженность симптоматики при гастропарезе может отличаться у разных пациентов. Тяжесть течения заболевания определяет состояние больного, его качество жизни. Выделяют три степени тяжести гастропареза:
- Легкая степень. Симптоматика заболевания легко поддается коррекции специфическими лекарствами. При этом у пациента нет сильной потери веса. Питание больного соответствует нормальной диете с минимальными ограничениями.
- Средняя степень. Клинические проявления можно частично купировать фармакотерапией. Обязательным компонентом лечения при данной форме является коррекция образа жизни, в том числе переход к правильному питанию.
- Тяжелая степень. Симптомы сохраняются даже при проведении специфической терапии. Пациент нуждается в постоянной медицинской помощи, часто ложится в стационар на лечение.
В крайне тяжелых случаях нарушается способность пациента принимать пищу самостоятельно. Таким больным проводится дополнительное питание через зонд. При необходимости может потребоваться оперативное вмешательство.
Симптомы гастропареза
Клиническая картина заболевания включает ряд симптомов, обусловленных нарушением пищеварения. Основным признаком гастропареза является чувство раннего насыщения, возникающее во время еды. Пациент быстро ощущает сытость, хотя съедает меньше, чем обычно. Такое проявление обычно сопровождается возникновением дискомфорта в верхней части живота (подложечной области): чувством распирания, ноющей болью.
После еды постоянно ощущается сильная тошнота, может возникать рвота, не приносящая облегчения. При тяжелой форме заболевания она может быть многократной. Состояние пациента значительно ухудшается, так как развивается обезвоживание организма. Оно сопровождается электролитными нарушениями, которые могут спровоцировать появление сопутствующих патологий.
Осложнения
Осложнения заболевания объясняются длительным пребыванием пищи в полости желудка. Вследствие того, что продукты пищеварения долгое время не эвакуируются в кишечник, неусвоенная масса может затвердеть. Из нее формируется плотный комок – безоар. При продвижении по пищеварительному тракту он перекрывает просвет петель кишечника, что может послужить причиной кишечной непроходимости. Застаивание пищи способствует созданию среды, благоприятной для размножения бактерий. Активное распространение патогенной микрофлоры может привести к возникновению воспалительного процесса в слизистой, который лежит в основе развития гастрита.
Диагностика
Заподозрить наличие гастропареза врач-гастроэнтеролог может при обнаружении характерной клинической симптоматики. Предварительный диагноз подтверждается при сборе анамнеза. Наличие у больного сахарного диабета или предшествующих операций на желудке повышает риск развития гастропареза. Во время обследования может потребоваться консультация хирурга, эндокринолога или невролога. Для подтверждения диагноза используются следующие инструментальные методики:
- Рентгенологическое исследование. Рентгенография желудка предполагает изучение рельефа органа по рентгеновским снимкам, полученным после заполнения желудка контрастным веществом (бариевой взвесью). По скорости эвакуации бария можно судить о том, имеются ли изменения перистальтики мышечных волокон.
- Эндоскопическое исследование. Проведение ЭГДС показано для исключения органических заболеваний, имеющих сходную симптоматику. Методика имеет большое значение при дифференциальной диагностике гастропареза.
- Электрогастрография. С помощью методики исследуется активность биоэлектрических потенциалов мышечных клеток желудка. При нарушении двигательной активности органа возникают характерные изменения – беспорядочные зубцы с неравномерной амплитудой, атипичные волны.
- Сцинтиграфия. Перед сцинтиграфией желудка пациент принимает пробный завтрак, содержащий радиоактивные изотопы. Скорость прохождения этих веществ по пищеварительной системе фиксируется с помощью специального оборудования. В норме через 4 часа вся пища должна эвакуироваться из желудка в кишечник. При возникновении гастропареза это время увеличивается.
- С-октановый дыхательный тест. Методика предполагает введение в организм меченого изотопа углерода. В двенадцатиперстной кишке вещество переходит в форму углекислого газа, который выдыхается наружу. Уровень образуемой углекислоты фиксируется специальными приборами. По содержанию вещества в выдыхаемом воздухе можно оценить скорость эвакуации пищи из полости желудка.
Дифференциальная диагностика патологии проводится с другими функциональными нарушениями (функциональная диспепсия, синдром циклической рвоты). Симптоматика заболевания сходна с расстройствами пищевого поведения (анорексией, булимией). Для данных состояний также свойственно возникновение тошноты, рвоты, тяжести в животе. Стоит дифференцировать гастропарез от органических патологий, наиболее распространенных в гастроэнтерологии (язвенной болезни желудка, опухолей, кишечных инфекций).
Лечение гастропареза
В основе терапии лежит нормализация моторики ЖКТ, борьба с основным заболеванием, послужившим причиной для появления негативной симптоматики. При диабетической форме такая терапия должна быть направлена на коррекцию гипергликемии. Общие принципы лечения, независимо от формы гастропареза, включают:
- Модификацию диеты. Пациент должен употреблять пищу часто, но маленькими порциями (дробное питание). Рацион должен содержать необходимые аминокислоты, витамины и ненасыщенные жирные кислоты.
- Медикаментозную терапию. Подразумевает назначение прокинетиков – препаратов, стимулирующих перистальтику желудочно-кишечного тракта. Средства комбинируются с противорвотными лекарствами, составляющими основу симптоматической терапии заболевания. Некоторым больным назначаются психотропные средства. Применение лекарств снижает выраженность клинической картины заболевания (рвоты, тошноты, болей в животе).
- Ботулинотерапию. В качестве альтернативной методики лечения предлагается введение ботулотоксина А в область антрального отдела желудка. Препарат снижает холинергическую иннервацию клеток, вследствие чего уменьшается тоническое сокращение конечного отдела органа. Под действием стимуляции пища быстро выходит в кишечник. Однако эффективность данной методики пока остается под вопросом. Однозначные результаты клинических исследований пока не получены.
- Электростимуляцию желудка. Используется для коррекции выраженного гастропареза. Воздействие электрического тока на мышечные клетки повышает активность перистальтики органа, что приводит к снижению выраженности симптомов.
- Искусственное питание. При тяжелом течении гастропареза самостоятельное употребление пищи затруднено. В этом случае осуществляется зондовое питание. Парентеральное питание может назначаться только на непродолжительное время. Длительное использование внутривенных препаратов вызывает развитие осложнений — инфекции или тромбоза.
- Хирургическое лечение. При тяжелых формах заболевания может потребоваться хирургическое вмешательство. Оперативное лечение предполагает наложение еюностомы – искусственного отверстия на тощей кишке. В дальнейшем через него проводится питание пациента. В исключительных случаях целесообразно проведение радикальной операции – гастрэктомии.
Прогноз и профилактика
Прогноз заболевания на ранних стадиях благоприятный. Гастропарез поддается медикаментозной коррекции. При ее проведении патологическая симптоматика исчезает. Позднее выявление заболевания может ухудшать прогноз для пациента. Запущенное течение требует более радикальных мер лечения. После проведения хирургического вмешательства возможно появление осложнений. Операция вызывает снижение качества жизни пациента из-за наложения энтеростомы.
Профилактика заболевания предполагает ведение здорового образа жизни, правильное рациональное питание. Для людей, больных сахарным диабетом, важно постоянно контролировать уровень глюкозы. Регулярное использование гипогликемических средств входит в специфическую профилактику диабетического гастропареза.
Источник
Часть 1
Лечение диабетического гастропареза дома
1
Обратите внимание на уровень сахара в крови. Высокий уровень сахара в крови замедляет процесс пищеварения, потому что угнетается блуждающий нерв, который стимулирует пищеварение. Высокий уровень сахара вызывает химические нарушения в кровеносных сосудах и нервах, чем снижается клеточное дыхание и обмен веществ и замедляется эвакуация содержимого желудка, нарушается пищеварение.
- Поэтому важно контролировать уровень сахара. Нормальный уровень сахара в крови варьируется от 70 мгдл до 110 мгдл. Если уровень сахара крови выше нормы, необходимо ввести инсулин для его нормализации.
- Приобретите глюкометр в любой аптеке для контроля уровня сахара. Вам потребуется средство для прокалывания пальца, чтобы получить каплю крови. Промакните тест-полоску глюкометра в капле крови и подождите несколько секунд, пока устройство рассчитает уровень сахара.
2
Принимайте инсулин после приема пищи, а не до него. Если вы страдаете от диабетического гастропареза, то вводите инсулин после еды, а не до.
- Это приведет к отсрочиванию эффекта от инсулина и поддержит сахар на постоянном уровне.
- Проконсультируйтесь с врачом перед введением этого метода.
3
Ешьте часто небольшими порциями. Для облегчения симптомов диабетического гастропареза лучше питаться часто небольшими порциями, чем большими порциями и редко. Это связано с тем, что небольшие порции легче усваиваются организмом, чем большие.
- Маленькие порции еды предотвращают быстрый подъем сахара, что снижает потребность в инсулине. Это очень важно для сохранения здоровья на фоне диабета.
- Попробуйте есть шесть раз в день небольшими порциями вместо трех больших.
4
Тщательно пережевывайте пищу. Тщательное пережевывание пищи облегчает пищеварение. Это связано с тем, что такая механическая обработка пищи облегчает проникновение желудочного сока и ускоряет пищеварение.
- Тщательное пережевывание еды включает в себя длительное пережевывание небольших порций пищи и медленное проглатывание. Не торопитесь во время еды.
- Старайтесь не отвлекаться от еды просмотром телевизора, чтением или общением с кем-то. Отвлечение от еды способствует менее тщательному пережевыванию еды.
5
Избегайте продуктов, богатых клетчаткой. Продукты, богатые клетчаткой, утяжеляют симптомы диабетического гастропареза, поскольку клетчатка увеличивает нагрузку на желудок. Такие продукты замедляют пищеварение и человек ощущает насыщение более длительное время.
- Избегайте продуктов, богатых клетчаткой, например апельсины, брокколи, яблоки, пшеница, бобы, орехи, капуста.
6
Избегайте продуктов, богатых жирами. Жиры тяжело усваиваются организмом, так как они не растворяются в воде. Переваривание жиров – это длительный процесс, поэтому важно избегать жирных продуктов, особенно если у вас слабый желудок.
- Еда, богатая жирами: масло, сыр, обработанное мясо, консервы и любое жареное мясо.
7
Не лежите после еды. Важно находиться в вертикальном положении после еды как минимум в течение двух часов. Это облегчит пищеварение благодаря силе тяжести.
- Прогуляйтесь или сделайте какие-нибудь несложные физические упражнения после еды. Это облегчит пищеварение, и желудок быстрее эвакуирует содержимое.
- Физические упражнения увеличат усвоение глюкозы клетками для получения энергии. Это обеспечит организм энергией, необходимой для процесса пищеварения.
Часть 2
Медицинское лечение диабетического гастропареза
1
Примите лекарственные средства, которые улучшают моторику ЖКТ. Если у вас диагностирован гастропарез, врач выпишет препараты для увеличения моторики желудочно-кишечного тракта. Например:
- Ранитидин. Этот препарат увеличивает моторику пищеварительного тракта. Обычно назначается в дозировке 1 мг на килограмм массы тела дважды в день в форме таблеток.
- Метоклопрамид. Этот препарат стимулирует сокращение мышц, ускоряет эвакуацию содержимого желудка и стимулирует аппетит. Препарат купирует тошноту и рвоту. Принимается за полчаса до еды и перед сном в дозировке 10 мг три раза в день.
2
Врач может назначить жидкую диету. Иногда при диабетическом гастропарезе врачи рекомендуют введение жидкой диеты, поскольку жидкие продукты легче усваиваются. К таким продуктам относятся каши, чай, молоко и супы.
- В тяжелых ситуациях, врач может назначить внутривенные инъекции препаратом, например, декстрозу на физиологическом растворе с частотой 1 л каждые восемь часов.
- Такие меры могут быть применены при выраженном нарушении всасывания питательных веществ организмом.
3
Попробуйте электрическую стимуляцию мышцы желудка. При этом методе в брюшную полость имплантируется устройство с батарейным питанием. Устройство подает электрический импульс в мышцу желудка. Это стимулирует работу желудка, способствует эвакуации содержимого желудка и купирует тошноту и рвоту.
- Внедрение устройства проводится хирургически под общей анестезией.
4
Хирургическое лечение диабетического гастропареза применяется только в тяжелых ситуациях. Также применяется хирургическая операция, при которой в тощую кишку вводится зонд, через который вводятся питательные вещества непосредственно в кишечник. Еюностомия позволяет быстрому и полному всасыванию питательных веществ в кровь.
5
Для доставки питательных веществ может быть использован катетер. В некоторых случаях, у людей, страдающих диабетическим гастропарезом, может быть использовано парентеральное питание. Катетер фиксируется в грудной вене и через него непосредственно в кровоток доставляются необходимые питательные вещества.
Часть 3
Симптомы диабетического гастропареза
1
Ощущение наполнения. Первый симптом диабетического гастропареза – это ощущение наполнения почти все время. Это обусловлено замедлением эвакуации содержимого желудка.
- После переваривания в желудке, еда через некоторое время попадает в кишечник.
- Когда желудок полон длительное время, вы ощущаете чувство насыщения, сытости.
2
Вздутие живота. Вздутие живота вызвано замедление эвакуации содержимого желудка в кишечник из-за нарушения работы мышц желудка. Мышцы желудка участвуют в процессе пищеварения.
- Когда мышцы желудка работают недостаточно хорошо, пищеварение и опорожнение желудка замедляются. В желудке накапливаются газы.
- Образование газа вызывает ощущение вздутия живота.
3
Ощущение кислого в горле. Ощущение кислого в горле обусловлено регургитацией еды в пищевод из-за замедления эвакуации содержимого желудка в кишечник.
- Пищевод соединяет рот и желудок. Когда содержимое желудка застаивается и не проходит дальше в кишечник, пища поднимается вверх по пищеводу.
- Содержимое желудка смешано с агрессивными желудочными соками, поэтому вызывает ощущение жжения в пищеводе.
4
Задумайтесь, если ощущаете вздутие живота и дискомфорт после еды. Ощущение вздутия вызвано замедлением пищеварения, которое способствует накоплению еды в желудке.
- Во время пищеварения обычно образуется газ, но это происходит в кишечнике, а не желудке.
- Замедление эвакуации содержимого желудка в кишечник вызывает накопление газа в желудке и ощущение дискомфорта после еды.
5
Снижение аппетита. Снижение аппетита вызвано замедленным пищеварением, которое приводит к длительному ощущению насыщения. Чувство голода возникает тогда, когда желудок пустой.
- При наполненном желудке чувства голода не возникает.
6
Боли в животе. Боль в животе вызвана накоплением еды в желудке и замедленным пищеварением. Это приводит к ощущению боли и дискомфорту.
7
Контролируйте уровень сахара крови. Диабетический гастропарез может привести к снижению уровня сахара в крови. При диабетическом гастропарезе пищеварение затрудняется, а значит всасывание углеводов в кровь замедляется.
8
Потеря массы тела. Из-за постоянного чувства насыщения аппетит снижается, и вы едите меньше, а, значит, теряете в весе.
Информация о статье
wikiHow работает по принципу вики, а это значит, что многие наши статьи написаны несколькими авторами. При создании этой статьи над ее редактированием и улучшением работали авторы-волонтеры.
Категории: Диабет
На других языках:
English: Treat Diabetic Gastroparesis, Italiano: Trattare la Gastroparesi Diabetica, Español: tratar la gastroparesia diabética, Deutsch: Eine diabetische Gastroparese behandeln
- Печать
- Править
Эту страницу просматривали 7652 раза.
Была ли эта статья полезной?
Источник