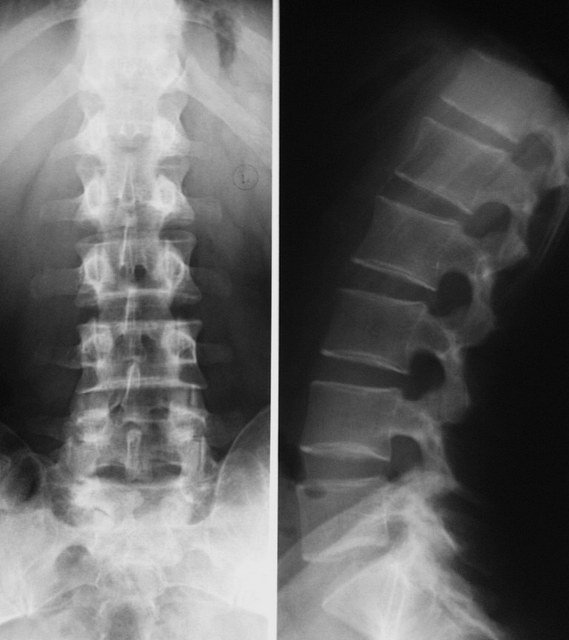
Компрессия позвоночника поясничного крестцового отдела


Компрессия поясничного отдела — сжатие поясничных нервных корешков. Может быть вызвана грыжей, остеохондрозом, другими заболеваниями позвоночника, травмами позвоночника, неправильными чрезмерными физическими нагрузками. Для лечения компрессии поясничного отдела может потребоваться консультация вертебролога, невропатолога, других враче — в зависимости от причин заболевания.
Причины компрессии поясничного отдела
Факторы, провоцирующие развитие заболевания:
- остеопороз;
- падение;
- прыжок с высоты с приземлением на ноги;
- автомобильная авария;
- распространение злокачественных образований;
- чрезмерная нагрузка на позвоночник.
Как диагностировать
Методы диагностики можно разделить на две группы: к числу первых относится осмотр пациента, изучение истории болезни. Вторичная диагностика основывается на проведении МРТ. Специалисты клиник ЦМРТ для диагностирования компрессии поясничного отдела используют такие методы:
Как лечить компрессию поясничного отдела
Лечение компрессии поясничного отдела — длительный процесс, который требует комплексного подхода. Для восстановления пациенту назначаются медикаментозные и физиотерапевтические мероприятия. Если речь идет о легкой стадии, то лечение проводится оперативно, в запущенных стадиях необходимо хирургическое вмешательство. В сети клиник ЦМРТ для лечения компрессии поясничного отдела используют такие методы:
Профилактика
Чтобы исключить риск появления компрессии поясничного отдела необходимо лечить заболевания позвоночника на начальной стадии, избегать аварийных и травматичных ситуаций, заниматься спортом только под присмотром тренера.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Панина Валентина Викторовна
Актриса, заслуженная артистка РСФСР
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Открыть скан отзыва
Сергей Шнуров
Российский рок-музыкант, киноактёр, телеведущий и художник.
Ц. М. Р. Т. «Петроградский» спасибо!
Спасибо огромное за такое хорошее, професиональное обслуживание в вашей клинике. Приятно, комфортно! Прекрасные люди, прекрасные условия.
Открыть скан отзыва
Русанова
Хочу поблагодарить сотрудников за внимательное и доброжелательное отношение. Хорошо, что такая клиника есть хотя бы у Вас.
Открыть скан отзыва
Все очень грамотно, очень вежливое обслуживание. Буду рекомендовать эту клинику друзьям. Успехов!!!
Открыть скан отзыва
Кузнецов В.А.
Очень отзывчивый администратор. Вежливая, культурная, добрая.
Открыть скан отзыва
Храброва В.Е.
Выражаю большую признательность администратору Кристине и Ринату Чубарову за внимательное и доброжелательное отношение при проведении обследования желаю, чтобы было больше такого персонала, что в наши дни редкость.
Открыть скан отзыва
Выражаю огромную благодарность Екатерине Корневой за терпение, профессионализм, доброту и фантастическое отношение к пациентам.
Большое спасибо за консультацию и обследование… Очень вежливо, доступно и подробно объяснила ход и результат.
Источник
Поясничная радикулопатия (корешковый синдром) – это неврологическое состояние обусловленной компрессией одного из корешков L1-S1, для которого характерно наличие боли в пояснице с иррадиацией в ногу. Компрессия корешка может проявляться не только болью (иногда простреливающего характера), но и нарушением чувствительности онемением, парестезиями или мышечной слабостью. Радикулопатия( корешковый синдром) может возникать в любой части позвоночника, но она наиболее часто он возникает в поясничном отделе . Люмбо-сакральная радикулопатия встречается примерно у 3-5% населения, как у мужчин так и женщин, но ,как правило, у мужчин синдром встречается в возрасте 40 лет, а у женщин синдром развивается в возрасте от 50 до 60 лет. Лечение корешкового синдрома пояснично-крестцового отдела позвоночника может быть проведено как помощью консервативных методов, так и с использованием оперативных техник.

Причины
Любые морфологические образования или патологические процессы, которые приводят к компрессионному воздействию на нервный корешок, могут стать причиной корешкового синдрома.
Основными причинами поясничной радикулопатии являются:
- Грыжа диска или протрузия могут оказывать давление на нервный корешок и приводить к воспалению в области корешка.
- Дегенеративное заболевание суставов позвоночника, приводящее к образованию костных шипов на фасеточных суставах, что может привести к сужению межпозвоночного пространства, что будет оказывать компрессионное воздействие на нервные корешок.
- Травма или мышечный спазм могут оказывать давление на корешок и появлению симптоматики в зоне иннервации .
- Дегенеративное заболевание дисков, которое приводит к износу структуры межпозвоночных дисков, и уменьшению высоты дисков, что может привести к уменьшению свободного пространства в межпозвоночном отверстии и компрессии корешка на выходе из позвоночного столба.
- Спинальный стеноз
- Опухоли
- Инфекции или системные заболевания

У пациентов моложе 50 лет наиболее частой причиной корешкового синдрома в поясничном отделе позвоночника является грыжа межпозвоночного диска. После 50 лет корешковая боль часто вызвана дегенеративными изменениями позвоночника (стеноз межпозвоночного отверстия).
Факторы риска развития поясничной радикулопатии:
- возраст (45-64 года)
- курение
- психический стресс
- Напряженная физическая активность (частый подъем тяжестей)
- Вождение или вибрационное воздействие
Симптомы
Симптомы, возникающие в результате корешкового синдрома (радикулопатии), локализуются в зоне иннервации конкретного корешка.
- Боль в спине с иррадиацией в ягодицу, ногу и простирающаяся вниз позади колена, в стопу — интенсивность боли зависит от корешка и степени компрессии.
- Нарушение нормальных рефлексов в нижней конечности.
- Онемение или парестезия (покалывание) могут наблюдаться от поясницы до стопы, в зависимости от зоны иннервации пораженного нервного корешка.
- Мышечная слабость может возникать в любой мышце, которая иннервируется защемленным нервным корешком. Длительное давление на нервный корешок может вызвать атрофию или потерю функции конкретной мышцы .
- Боль и местная болезненность локализуются на уровне поврежденного корешка.
- Мышечный спазм и изменения позы в ответ на компрессию корешка.
- Боль усиливается при нагрузке и уменьшается после отдыха
- Потеря возможности совершать определенные движения туловищем: невозможность разгибаться назад, наклоняться в сторону локализации компрессии или долго стоять.
- Если компрессия значительная, то могут быть затруднительны такие виды активности как сидение, стояние и ходьба.
- Изменение нормального лордоза поясничного отдела позвоночника.
- Развитие стенозоподобных симптомов.
- Скованность в суставах после периода отдыха.

Паттерны боли
- L1 — задняя, передняя и внутренняя поверхность бедра.
- L2 — задняя, передняя и внутренняя поверхность бедра.
- L3 — задняя и передняя, ??а внутренняя поверхность бедра с распространением вниз .
- L4 — задняя и передняя поверхность бедра, к внутренней поверхности голени, в стопу и большой палец стопы .
- L5 – По заднебоковой части бедра, передней части голени, верхней части стопы и среднего пальцы стопы
- S1 S2 – Ягодица, задняя часть бедра и голени.
Начало появления симптомов у пациентов с пояснично-крестцовой радикулопатией (корешковым синдромом) часто бывает внезапным и включает боль в пояснице.
Сидение, кашель или чихание могут усугубить боль, которая распространяется от ягодицы по задней поверхности голени, лодыжки или стопы.
Необходимо быть бдительным при наличии определенных симптомов (красных флажков). Такие красные флажки могут означать более тяжелое состояние, требующее дальнейшего обследования и лечения (например, опухоль, инфекция). Наличие лихорадки, потери веса или ознобов требует тщательного обследования.
Возраст пациента также является фактором при поиске других возможных причин симптоматики у пациента. Лица моложе 20 лет и старше 50 лет подвержены повышенному риску возникновения более серьезных причин боли (например, опухоли, инфекции).
Диагностика
Первичный диагноз корешкового синдрома пояснично-крестцового отдела позвоночника выставляется на основании симптоматики истории болезни и данных физического обследования (включая тщательное изучение неврологического статуса). Тщательный анализ моторной, сенсорной и рефлекторной функций позволяет определить уровень поражения нервного корешка.
Если пациент сообщает о типичной односторонней иррадиирущей боли в ноге и есть один или несколько положительных результатов неврологического теста, то тогда диагноз радикулопатии очень вероятен.
Тем не менее, существует ряд состояний, которые могут проявляться схожими симптомами. Дифференциальную диагностику необходимо проводить со следующими состояниями:
- Псевдорадикулярный синдром
- Травматические повреждения дисков в грудном отделе позвоночника
- Повреждения дисков в пояснично-крестцовом отделе
- Стеноз позвоночного канала
- Cauda equina
- Опухоли позвоночника
- Инфекции позвоночника
- Воспалительные / метаболические причины — диабет, анкилозирующий спондилоартрит, болезнь Педжета, арахноидит, саркоидоз
- Вертельный бурсит
- Интраспинальные синовиальные кисты
Для постановки клинически достоверного диагноза, как правило, требуются инструментальные методы диагностики:
- Рентгенография – может обнаружить наличие дегенерации суставов, определить переломы, пороки развития костей, артрит, опухоли или инфекции.
- МРТ — ценный метод визуализации морфологических изменений в мягких тканях, включая диски, спинной мозг и нервные корешки.
- КТ (МСКТ) предоставляет полноценную информации о морфологии костных структур позвоночника и визуализацию спинальных структур в поперечном сечении.
- ЭМГ (ЭНМГ) Электродиагностические (нейрофизиологические) исследования необходимы для исключения других причин сенсорных и двигательных нарушений, таких как периферическая невропатия и болезнь моторных нейронов
Лечение
Лечение корешкового синдрома пояснично-крестцового отдела позвоночника будет зависеть от тяжести симптоматики и клинических проявлений. Чаще всего, используется консервативное лечение, но в определенных случаях бывает необходимо хирургическое лечение.
Консервативное лечение:
- Покой: необходимо избегать действий, которые вызывают боль (наклон, подъем, скручивание, поворот или наклон назад. Покой необходим при остром болевом синдроме
- Медикаментозное лечение: противовоспалительные, обезболивающие препараты, миорелаксанты.
- Физиотерапия. При остром болевом синдроме эффективно применение таких процедур как криотерапия или хивамат. Физиотерапия позволяет уменьшить боль и воспаление спинальных структур. После купирования острого периода физиотерапия проводится курсами( ультразвук, электростимуляция, холодный лазер, и др.).
- Корсетирование. Использование корсета возможно при остром болевом синдроме для уменьшения нагрузки на нервные корешки, фасеточные суставы, мышцы поясницы. Но длительность ношения корсета должна быть непродолжительной, так как продолжительная фиксация может привести к атрофии мышц.
- Эпидуральные инъекции стероидов или инъекции в область фасеточных суставов используются для уменьшения воспаления и купирования боли при выраженном корешковом синдроме.
- Мануальная терапия. Манипуляции позволяют улучшить мобильность двигательных сегментов поясничного отделе позвоночника , снять избыточное напряжение мышц . Использование методов мобилизации также помогает модулировать боль.
Иглорефлексотерапия. Этот метод широко используется в лечении корешкового синдрома в пояснично-крестцовом отделе позвоночника и помогает как снизить симптоматику в остром периоде, так и входит в комплекс реабилитации.
- ЛФК. Физические упражнения включают упражнения на растяжку и укрепление мышц . Программа упражнений позволяет восстановить подвижность суставов, увеличить диапазон движений и усилить мышцы спины и брюшной полости. Хороший мышечный корсет позволяет поддерживать, стабилизировать и уменьшать напряжение на спинномозговые суставы, диски и снизить компрессионное воздействие на корешок. Объем и интенсивность физических упражнений должны увеличиваться постепенно для того, чтобы избежать рецидивов симптоматики.
- Для того чтобы добиться стойкой ремиссии и восстановления функциональности позвоночника и двигательной активности в полном объеме необходимо, чтобы пациент после прохождения курса лечения продолжал самостоятельные занятия, направленные на стабилизацию позвоночника. Программа упражнений должна быть индивидуальной .
Хирургическое лечение
Оперативные методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника необходимы в тех случаях, когда есть устойчивость к консервативному лечению или имеются симптомы, свидетельствующие о выраженной компрессии корешка такие как:
- Усиление радикулярной боли
- Признаки усиления раздражения корешка
- Слабость и атрофия мышц
- Недержание или нарушение функции кишечника и мочевого пузыря
При нарастании симптоматики, может быть показано хирургическое вмешательство, для того чтобы снять компрессию и удалить дегенеративные ткани, которые оказывают воздействие на корешок. Хирургические методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника будут зависеть от того, какая структура вызывает компрессию . Как правило, эти методы лечения включают какой-либо способ провести декомпрессию корешка , либо стабилизировать позвоночник.

Некоторые хирургические процедуры, используемые для лечения поясничной радикулопатии:
- Фиксация позвонков (спондилодез — передний и задний)
- Поясничная ламинэктомия
- Поясничная микродискэктомия
- Ламинотомия
- Трансфораминальный поясничный интеркорпоральный спондилодез
- Имплантация кейджа
- Коррекция деформации
Прогноз
В большинстве случаев удается лечить корешковый синдром в пояснично-крестцовом отделе позвоночника консервативно (без хирургического вмешательства) и восстановить трудоспособность. Продолжительность лечения может варьироваться от 4 до 12 недель в зависимости от тяжести симптомов. Пациентам обязательно необходимо продолжать в домашних условиях выполнять упражнения для улучшения осанки, а также на растяжение, усиление и стабилизацию. Эти упражнения необходимы для лечения состояния, вызвавшего корешковый синдром.
Профилактика
Развитие корешкового синдрома в пояснично-крестцовом отделе позвоночника можно предотвратить. Чтобы уменьшить вероятность развития этого состояния необходимо:
- Практиковать хорошую осанку, сидя и стоя, в том числе во время вождения автомобиля.
- Использовать правильную механику тела при подъеме, толкании, вытягивании или выполнении любых действий, которые оказывают дополнительную нагрузку на позвоночник.
- Поддерживать здоровый вес. Это уменьшит нагрузку на позвоночник.
- Не курить.
- Обсудить свою профессию с врачом ЛФК, который может провести анализ рабочих движений и предложить меры по снижению риска получения травмы.
- Мышцы должны быть сильными и эластичными. Необходимо последовательно поддерживать достаточный уровень физической активности .
Чтобы предотвратить рецидивы поясничной радикулопатии, необходимо:
- Продолжать использовать новые привычки, позы и движения, которые рекомендованы врачом ЛФК.
- Продолжать выполнять программу домашних упражнений, которую подобрал врач ЛФК.
- Продолжать оставаться физически активными и поддерживать форму.
Источник
Для позвоночника, который представляет собой один из важнейших внутренних органов нашего организма, любые нарушения нормального состояния вызывают ряд патологических изменений. Большая часть заболеваний позвоночника связано с нарушением физиологической функции межпозвоночных дисков, представляющих собой связующее звено, осуществляющее связь между позвонками. Протрузия позвоночника сегодня наиболее характерное повреждение позвоночника, доставляющее немало хлопот и неприятных ощущений людям в процессе жизнедеятельности. Заболевание характеризуется дистрофическими нарушениями, происходящих в тканях межпозвоночных дисков вследствие ряда причины и негативного воздействия ряда факторов.
Другим характерным заболеванием позвоночника является компрессия позвоночника или компрессионный перелом позвонков, вызванная непосредственными травмами позвоночника. Компрессионный перелом позвонков очень опасная и довольно частая травма, сопровождающая спортсменов и людей с повышенной физической активностью. Опасность заболевания заключается в возможном нарушении структуры спинного мозга человека, вызывая впоследствии радикулит или паралич.
Причины возникновения заболевания
Позвоночник человека, являясь в буквальном смысле становым хребтом опорно-двигательного аппарата, испытывает ежедневно огромные физические нагрузки. При интенсивных физических упражнениях, в процессе профессиональной деятельности или при травмах позвоночника, наибольшее негативное воздействие оказывается на межпозвоночные диски. Структура тканей и строение межпозвоночного диска делает их гибкими и эластичными, выполняя не только роль связующего звена между позвонками, но и отвечая за амортизацию, смягчение давления на позвонки, возникающего во время движений нашего тела. Протрузия позвоночника является прямым следствием нарушения тканевой структуры и целостности межпозвоночного диска, в результате чего возникает сначала смещение ядра диска, а после наблюдается выпячивание в область позвоночного канала. Компрессия позвоночника происходит в результате слабости структурной ткани межпозвоночного диска, в результате чего теряется гибкость позвоночного столба. Травма, сопровождающаяся сильным физическим воздействием на позвонки, приводит к компрессионному перелому позвонков. Рассматривая этиологию заболеваний, следует обратить внимание на основные причины развития нарушений в структуре межпозвоночного диска и целостности позвоночного столба. Пациенты, которые обращаются к нам за помощью при проблемах с позвоночником, обычно перенесли травму области позвоночника, имеют специфические специальности или находятся в преклонном возрасте.
Травма позвоночника может привести к повреждению тканей межпозвоночного диска или стать причиной компрессии позвоночника.
Под влиянием различных факторов появляются дегенеративные изменения структуры ядра диска, нарушается целостность фиброзного кольца. Дегенеративные процессы приводят к смещению межпозвоночного диска, возникает отек тела диска. Последующее развитие патологии приводит к дальнейшей деградации и дистрофии структурных тканей диска. Выпячивание в позвоночный канал может достигать значительных масштабов.
Иначе обстоит дело с профессиональными заболеваниями позвоночника. Протрузия позвоночника в данном случае становится следствием длительных чрезмерных физических нагрузок на позвоночник или постоянное нахождение в однообразной, неудобной позе. Искривление позвоночника и развивающийся остеохондроз становятся решающими факторами для возникновения протрузии межпозвоночного диска. С точки зрения клинической картины, именно протрузия является первым шагом на пути к трансформации дегенеративных изменений межпозвоночного диска в межпозвоночную грыжу. Специфика развития дегенеративных изменений межпозвоночного диска на ранней стадии заключается в полном отсутствии негативных симптомов. Пациент с протрузией межпозвоночного диска может длительное время совершенно не испытывать никакого дискомфорта и болевых ощущений до тех пор, пока не произойдет контакт зоны выпячивания диска с нервными окончаниями.
Компрессия позвоночника, вызванная смещением межпозвоночного диска и последующим переломом позвонков в результате травмы, наоборот, отличается ярко выраженной симптоматикой. Опасность получить перелом позвонков повышается, если у пациента имеется остеопороз, хронический сифилис или человек является носителем туберкулезной палочки. Редко встречаются случаи возникновения компрессионного перелома позвоночника в результате поражения позвонков злокачественными новообразованиями. Наконец, предпосылкой к перелому позвонков становится заболевание на остеомиелит.
Клиническая картина протрузии и компрессионного перелома
Протрузия позвоночника чаще всего возникает в поясничной области. Объяснение такой тенденции довольно простое. Именно на поясничный отдел позвоночника человека приходится максимум физической нагрузки. В силу того, что поясничный отдел отличается высокой амплитудой движения и в данной области расположен центр тяжести человеческого организма, позвонки и межпозвоночные диски в этой зоне испытывают наибольшее напряжение и воздействие. Любое сторонне вмешательство или нарушение процесса кровоснабжения позвонков поясничного отдела приводят к развитию дегенеративных нарушений тканей межпозвоночного диска. Любая травма позвоночника, системные заболевания, возрастные изменения в организме и малоподвижный образ жизни — вот факторы, гарантирующие развитие у человека протрузии или компрессии позвонков.
В спинальной хирургии принято разделять оба заболевания на стадии и формы. В случае с протрузией позвоночника принято разделение на стадии. Начальная стадия патологического процесса обусловлена характерным смещением внутреннего ядра диска, оказывая в дальнейшем давление на фиброзное кольцо. Последующая стадия патологии является непосредственно образованием протрузии. Фиброзное кольцо по-прежнему остается целым, однако деформация кольца становится явной и выпячивание занимает значительное пространство в позвоночном канале, оказывая давление на нервные сплетения и кровеносные сосуды.
Протрузия позвоночника в результате своего развития плавно перетекает в межпозвоночную грыжу. Фиброзное кольцо теряет свою прочность и разрывается, выпуская в позвоночный канал внутренние ткани диска. Последствия подобных изменений гораздо серьезнее для пациента. С этого момента заболевание сопровождается характерной симптоматикой.
Компрессия позвоночника благодаря иной динамике развития патологии, имеет легкую и тяжелую форму. При незначительных травмах компрессионный перелом может не затрагивать спинной мозг, поэтому симптомы заболевания не достаточно яркие и лечение протекает быстро и эффективно. Тяжелые травмы позвоночника, способные вызвать поражение спинного мозга нередко возникает паралич определенных частей тела пациента. Проявления патологии и симптоматика зависят в данном случае от места повреждения и характера травмы.
Специфика симптомов заболеваний позвоночника
И протрузия позвоночника и компрессия позвоночника представляют собой довольно частые заболевания, с которыми приходится сталкиваться большей части социально активного населения планеты. По наблюдениям наших специалистов, оба заболевания имеют характерные признаки и проявления, позволяющие быстро и точно определить стадию патологии или форму заболевания. Процесс деформации и дегенеративных изменений, происходящих в межпозвоночном диске, часто происходит скрытно, не выказывая абсолютно никаких проявлений. На второй стадии заболевания, когда выпячивание достигло критических размеров, происходит контакт патологии с нервными корешками. С этого момента можно наблюдать появление первых тревожных сигналов о наличии проблемы с позвоночником. В процессе жизнедеятельности ситуация сама не исчезнет, наоборот, проблему ухудшается с каждым днем, давая о себе знать все ярче и сильнее. Симптоматика заболевания в данном случае имеет вегетативный характер. Характерными симптомами развития протрузии, являются:
- скованность в движениях;
- частые и локальные боли в области поясницы;
- мышечная слабость в ногах и онемение конечностей;
- снижение мышечного тонуса.
В ситуации с компрессионным переломом позвонков симптомы выглядят иным образом. Физическая травма вызывает целый ряд проявлений, доставляющих пациенту особые неудобства и физические страдания. Компрессия позвоночника может вызвать у больного трудности с дыханием или временную остановку дыхания. При переломе позвонка поясничного отдела у пациента возникает проблема с изменением положения тела. Болевые ощущения в области поврежденного позвоночника имеют неясную четкость и интенсивность. Состояние пациента часто нарушается проявлениями неврологического характера, вызванными повреждениями спинного мозга.
Диагностика заболеваний позвоночника и лечение
Опираясь на наш многолетний опыт при лечении заболеваний позвоночника, можно смело утверждать единственный и неоспоримый факт. Чем раньше выявлена патология, тем высоки шансы на успешное лечение. Пациенты, поступившие к нам с жалобами на боли в области позвоночника, имеющие ряд характерных симптомов, в обязательном порядке проходят комплексные диагностические исследования.
Диагностика заболеваний начинается с врачебного осмотра, на основании которого составляется анамнез заболевания, и прорабатываются варианты возможного лечения патологий. При заболеваниях позвоночника основной упор в процессе диагностики мы делаем на получение данных посредством проведения магнитно-резонансной томографии. Протрузия позвоночника в любой стадии развития прекрасно диагностируется при помощи МРТ и компьютерной томографии. Данные, полученные в процессе исследования, позволяют выявить точное место расположения патологии и определить масштаб патологического процесса.
Аналогично обстоит ситуация с диагностикой компрессионного перелома позвонков. Традиционно обследования пациента с подозрением на диагноз компрессия позвоночника, проводится с помощью рентгенографии. Учитывая прогресс в методах лечения, данная методика диагностики не позволяет получить точную картину перелома и выявить степень повреждения спинного мозга. В данном случае, как и в других ситуациях с диагностикой заболеваний позвоночника, главные данные стало возможно получить при помощи магнитно-резонансной томографии и компьютерной томографии. Новые способы диагностики позволяют определить точное место перелома, степень поражения спинного мозга и возможное наличие других патологических изменений, вызванных травмой.
На основании полученных данных, беря во внимание возраст и физиологическое состояние пациента, определяется будущая тактика лечения пациента.
Основной способ лечения протрузии позвоночника представляет собой использование широких возможностей медикаментозной терапии. Главная задача на данном этапе лечения заключается в устранении болевого синдрома и снятия воспалительного процесса. Мы практикуем использование широкого спектра анальгетиков, препаратов противовоспалительного действия. Так называемые блокады направлены на снятие напряжения мышечных тканей и уменьшению скорости течения патологии. Часто пациенту предписывается ношения специального корсета для фиксации позвоночника в необходимом положении. При злоупотреблении пациентов предписаний врача, возможно быстрое перерастание протрузии в межпозвоночную грыжу, лечение которой гораздо радикальнее, вплоть до оперативного вмешательства.
Протрузия позвоночника на ранних стадиях развития успешно лечится в условиях нашей клиники при помощи физиотерапии. Данная методика позволяет восстановить состояние пациента, свести к минимуму воспалительный процесс и устранить отечность в проблемной зоне. Под воздействием физиотерапевтических процедур восстанавливается обмен веществ в области позвоночника. Реже при лечении протрузии применяется лазерная терапия, иглорефлексотерапия и магнитотерапия. Каждая методика используется в отдельно взятом случае, учитывая состояние пациента и масштабы патологии. Пациенты, прошедшие курс лечения в нашей клинике довольно быстро восстанавливают свои физические способности, возвращаются к естественной повседневной жизни.
В отличие от лечения протрузии, компрессия позвоночника сопровождается длительным лечением, включающим комплекс медикаментозных и физиотерапевтических мероприятий. Наличие перелома предполагает два варианта лечения: консервативное и оперативное. При легкой форме перелома, пациенту назначается строгий режим покоя, в сочетании с курсом лечения лекарственными препаратами и физиотерапевтическими процедурами. Для пациента создается специальный, фиксирующий положение мышечных тканей и позвонков в нужном положении, корсет, носимый на всем протяжении курса лечения.
Тяжелая форма компрессионных переломов в большинстве случаев требует проведение оперативного вмешательства. Тяжелые и опасные травмы, приведшие к повреждениям спинного мозга и большинства нервных окончаний, могут повлечь за собой срочную операцию открытого типа. Достижения наших спинальных нейрохирургов позволяют выполнять подобные операции с наименьшим физиологическим ущербом для пациента и гарантирующие практически полное восстановление пациента черед определенное время. В наименее тяжелых случаях, мы готовы предложить в качестве лечебной методики малоинвазивные операции, выполняемые при помощи эндоскопа. Подобная методика достаточно эффективна, учитывая минимальный риск развития осложнений, минимальную кровопотерю и быстрое восстановление пациента. Несмотря на совершенность новых методик лечения, компрессия позвоночника остается по-прежнему одним из самых сложных и проблемных заболеваний позвоночника.
Источник