Лечение корешкового синдрома поясничного отдела препараты
Корешковый синдром – состояние, при котором происходит сдавливание нервных волокон, отходящих от центрального ствола спинного мозга. Корешки представлены двумя ветвями: сенсорной и моторной. В народе эту патологию называют радикулитом, но это неправильно. Более точное название – радикулопатия, означающий патологию корешков. Если игнорировать симптомы при ущемлении, это чревато серьезными осложнениями, вплоть до утраты трудоспособности.

Почему воспаляются корешки
Корешковый синдром, симптомы его могут развиваться при первичном сдавливании самих нервов либо вследствие отека, возникшего на фоне ущемления сосудистого пучка.
Основной первопричиной развития считается остеохондроз. Характеризуется эта патология деструктивными изменениями хрящевой ткани позвоночника. Хрящ проседает, межпозвонковое пространство уменьшается либо формируется грыжа, на фоне этого происходит защемление.
Корешковый синдром при поясничном остеохондрозе лидирует по частоте встречаемости.
Помимо этого, синдром сдавливания корешков развивается на фоне следующих патологий:
- спондилез;
- спондилоартроз;
- спондилолистез;
- травмы;
- стеноз позвоночного канала;
- аутоиммунные заболевания;
- новообразования позвоночника.
Инфекционные заболевания, такие как сифилис, остеомиелит, туберкулез костей, также способствуют развитию радикулопатии.
Что провоцирует развитие арахнодактилии?— читайте в этой статье.
В группу риска попадают люди, имеющие в анамнезе:
- Ожирение. Чрезмерный вес усиливает нагрузку на позвоночник, вследствие чего хрящевая ткань скорее поддается деструктивным изменениям.
- Возраст. Старческие изменения в костной системе увеличивают риск развития корешкового синдрома.
- Работа. Вынужденное положение, поднятие тяжестей, длительное нахождение в положении стоя во время работы ускоряют процессы разрушения в позвоночнике.
Такие заболевания, как сахарный диабет, хроническая почечная недостаточность, гормональные сбои также способствуют разрушению костной и хрящевой ткани, что провоцирует корешковый синдром.

Симптомы болезни
Проявления радикулопатии делятся на две основные группы:
- симптомы раздражения;
- симптомы выпадения.
Признаками раздражения корешков являются:
- боль (жгучая, стреляющая);
- снижение двигательной активности мышц;
- фасцикулярные подергивания;
- сенсорное расстройство (ощущение покалывания);
- парестезия (чувство ползания мурашек);
- дизестезия (локальное ощущения жара либо холода).
Характерной чертой боли при корешковом синдроме является то, что появляется она только в зоне, иннервируемой ущемленным корешком. Неприятные ощущения усиливаются при поворотах, наклонах, резких движениях, чихании.
Пациенты с раздражением корешков позвоночника занимают вынужденное положение, дабы облегчить состояние.
Признаки выпадения пульпозного ядра проявляют себя в запущенных случаях. Для этого состояния характерно:
- парез иннервируемых мышц;
- слабость сухожильных рефлексов;
- частичное снижение чувствительности.
Если ущемился только один корешок, то чувствительность не уйдет полностью, так как дерматы частично контролируются выше и нижестоящими нервами. Когда отмечается полное отсутствие чувствительности, это свидетельствует о полирадикулопатии, то есть ущемлении сразу нескольких корешков подряд.
Симптомы поражения корешков отличаются, зависимо от того, в какой части позвоночника локализуется патология.
Корешковый синдром шейного отдела характеризуют следующие проявления:
- боль, распространяющаяся на затылок, шею, наружную часть предплечья, плечо и лицо;
- затруднение движения головой (наклоны, повороты);
- головокружение;
- головная боль;
- нарушение движения руками;
- атрофия мышц предплечья;
- онемение;
- ощущение ползанья мурашек по шее, голове, плечах, руках;
- подергивание мышц.
Корешковый синдром при шейном остеохондрозе опасен серьезными осложнениями со стороны работы ЦНС.
При ущемлении нервов в грудном отделе, пациента беспокоит:
- кинжальная боль в области лопаток;
- опоясывающая боль по всей грудной клетке;
- невозможность вдохнуть;
- затруднение поворотов, наклонов;
- нарушение движения руками;
- онемение, ползание мурашек;
- ложные симптомы «острого живота» (при поражении 9-12 грудных корешков).
Инфаркт миокарда, стенокардия, тахикардия, гастрит, перитонит, пневмония, — эти патологии своими признаками похожи на проявления корешкового синдрома грудного отдела позвоночника.
Для дифференциальной диагностики необходимо незамедлительно обращаться за помощью в медицинское учреждение.
Если патология локализуется в поясничном отделе позвоночника, болевой синдром делится на две группы:
- люмбаго;
- люмбалгия.
Люмбаго характеризуется острой болью, прострелами. Боль при этом имеет кратковременный, приступообразный характер. Прострелы могут отдавать в саму поясницу, а также ягодицу, ногу, пах.
Люмбалгия с корешковым синдромом тесно взаимосвязаны. Характеризуется болью по ходу поврежденного нерва, не выраженной интенсивности. Усиливаются неприятные ощущения после лежания на мягкой постели, поднятия тяжести, резких поворотов, наклонов.
Кроме боли, пациента беспокоит:
- нарушение движений нижних конечностей;
- онемение в спине, ягодицах, ногах;
- атрофия мышц;
- снижение рефлексов;
- подергивание мышц.
Помимо основных симптомов, защемление нервных корешков в поясничном отделе, может привести к парезу кишечника, нарушению менструального цикла, недержанию мочи и кала. Это происходит не сразу, а в том случае, когда первые признаки болезни были проигнорированы.
Проявления корешкового синдрома у каждого пациента разнятся. Все зависит от компенсаторных возможностей организма и того, в каком именно отделе и позвонке произошло защемление.

Диагностика поясничного корешкового синдрома
При первых признаках, указывающих на ущемление нервных корешков, следует незамедлительно обращаться за помощью в лечебное учреждение.
Первым делом проводится осмотр пациента, сбор анамнеза жизни, проверка рефлексов. Так как корешковый синдром позвоночника своими проявлениями во многом схож с другими патологиями, для дифференциальной диагностики понадобится пройти ряд исследований, включающих:
- рентгенографию позвоночника в прямой и боковой проекциях;
- компьютерную томографию;
- МРТ;
- ЭКГ;
- УЗИ и рентген органов брюшной полости (по показаниям);
- общий анализ крови и мочи.
Только после полного обследования ставится диагноз и назначается соответствующая терапия.

Лечение
Если диагностирован корешковый синдром, лечение должно назначаться только врачом невропатологом. Первым делом снимается болевой синдром, затем приступают к непосредственному устранению патологии и восстановлению организма.
Когда боль острая
Обезболивающее при корешковом синдроме – это первое, что назначает врач. Преимущественно используются препараты группы НПВС (Диклофенак, Династат, Нимесил, Кетопрофен). Помимо снятия боли, эти средства обладают противовоспалительным эффектом.
Если НПВС не помогают, проводится блокада в паравертебральную область с Новокаином и Гидрокортизоном.
Кроме обезболивания, в лечение назначают:
- миорелаксанты (Мидокалм, Толперил);
- хондропротекторы (Хондроксид, Артифлекс);
- витамины группы В (Нейрорубин, Нейробион);
- мочегонные (Фуросемид, Лазикс).
При длительном болевом синдроме назначаются антидепрессанты (Амитриптилин, Дезипрамин).
Кроме приема медикаментов, рекомендуется спать на ортопедическом матрасе, избегать физических нагрузок.

После снятия боли
После купирования болевого синдрома назначаются:
- ЛФК;
- массажи;
- мануальная терапия;
- физиотерапия;
- ношение корсетов.
Что касается ЛФК, с диагнозом корешковый синдром, упражнения должны назначаться исключительно врачом. Неправильная физическая активность может усугубить состояние. Запрещается тяжелая нагрузка, повороты, прыжки. Все упражнения выполняются в положении лежа либо на четвереньках. ЛФК разрешается применять и в остром периоде.
Мануальная терапия и массажи воздействуют на процесс восстановления положительно. Благодаря этим процедурам можно укрепить гипотонические мышцы и расслабить напряженные. Выполнять должен только специалист.
После купирования острого процесса назначаются физиотерапевтические процедуры. Эффективность доказали УВЧ, рефлексотерапия, ультрафонофорез с гидрокортизоном, парафинотерапия.
Ношение специальных корсетов является неотъемлемой частью реабилитационного процесса при корешковом синдроме. Корсеты имеют специальные жесткие вставки, позволяющие удерживать позвоночник в правильном положении, не допуская дальнейшего ущемления.
С диагнозом «Корешковый синдром» лечение в домашних условиях возможно, но под строгим контролем лечащего врача.

Оперативное устранение патологии
Хирургическое вмешательство проводится в случае неэффективности консервативной терапии либо при наличии опухоли на позвоночнике.
Степень вмешательства зависит от первопричины синдрома. При остеохондрозе проводится дискэктомия либо микродискэктомия с последующим протезированием уделенного участка. При наличии новообразований, проводится их удаление. Если отмечается нестабильность позвоночного столба, выполняют фиксацию при помощи специальных пластин.
Операция и процесс восстановления проводится в условиях нейрохирургического стационара.

Профилактика
В качестве профилактики развития корешкового синдрома пациенту следует выполнять простые правила:
- заниматься спортом, избегая тяжелых нагрузок;
- спать на специальных ортопедических матрасах и подушках;
- не носить тяжести;
- исключить вредные привычки;
- избегать стрессов;
- избегать длительной работы в одном положении.
Кроме этого, необходимо регулярно проходить профилактические осмотры у врачей, включая узкие специальности. Корешковый синдром – это лишь проявление разных патологий, избавиться от него можно только путем полного излечения основного заболевания.
Источник
Неврологическая патология, которая носит название корешковый синдром, может развиваться в любом из отделов позвоночника. Второе название – радикулопатия. Чаще всего заболевание распространяется в области поясницы, из-за того что происходит сдавливание спинномозговых корешков. Они воспаляются, и начинается патологический процесс.
Корешковый синдром поясничного отдела: симптомы, лечение
Почему воспаляются корешки
Еще заболевание известно как радикулит, и это наиболее распространенное в народе название, означающее явление не опасное и особого лечения не требующее. Подумаешь, спину прихватило. Классическое изображение согбенных старичков и старушек советской поры, которые, охая, держатся за поясницу, иллюстрируя радикулит, сегодня сменили более молодые пациенты. А болезнь из разряда не опасных, переходит в ранг серьезных патологий, поскольку информированность населения растет, и уже многие знают, что радикулопатию не стоит лечить скипидаром или тертой редькой.
Корешковый синдром — серьезное заболевание, а потому лечить его нужно у специалиста, а не народными средствами
Кстати. Рецепты от радикулита – огромный раздел народной медицины, который включает в себя многочисленные самодельные препараты разной степени адекватности. Данный способ лечения врачи признают и не запрещают, но лишь в качестве вспомогательного, чтобы помочь лекарствам снять отек, воспаление и боль. Причины корешкового синдрома народные средства устранить не в силах.
Цены на ортопедические корсеты и корректоры осанки
Синдром, при котором нервные корешки воспалились – это осложнение, причем самое часто встречающееся из всех осложнений болезней позвоночника. Например, остеохондроз, осложненный корешковым синдромом – классическое следствие того, что своевременное лечение данного заболевания не предпринималось. Образуются и разрастаются остеофиты, уменьшаются межпозвоночные промежутки, деформируются и сужаются отверстия, защемляются нервные окончания. Именно поэтому боль при радикулопатии – это не симптом, а синдром.
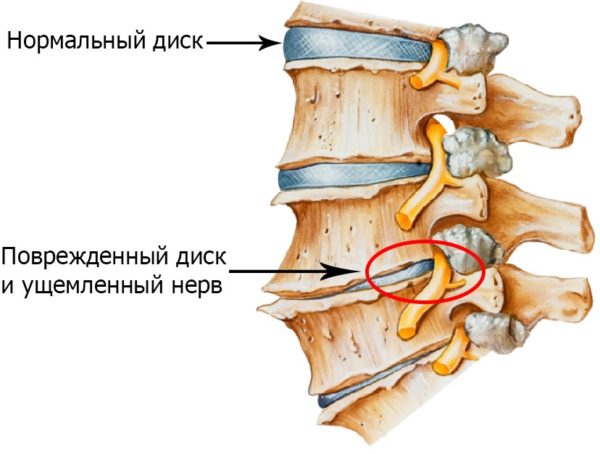
Самой распространенной причиной корешкового синдрома является запущенный остеохондроз
Протрузии и грыжи в равной степени могут стать причиной защемлений. В этом же списке – травмы, опухоли и нестабильность позвоночника. И, конечно, возраст, с которым истощается запас питательных веществ, необходимый позвоночным хрящам. Позвонки «проседают» и давят на нервные окончания.
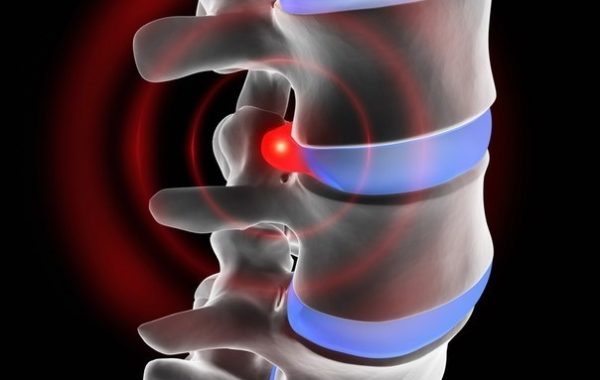
Протрузии и грыжи дисков тоже провоцируют корешковый синдром
Важно! Практически любая проблема с позвоночником, вызвавшая нарушение его функционирования, может стать причиной корешкового синдрома.
Патология позвоночника, возраст, лишний вес или травма, особенно если к ним прибавить провоцирующие факторы, становятся причиной проседания позвонков. Спинномозговой нерв выходит из своего канала, поскольку деформируется вся позвоночная конструкция. Сужаются отверстия, по которым проходят нервы. Начинается воспаление корешков, отек и боль, которую отечность усиливает.
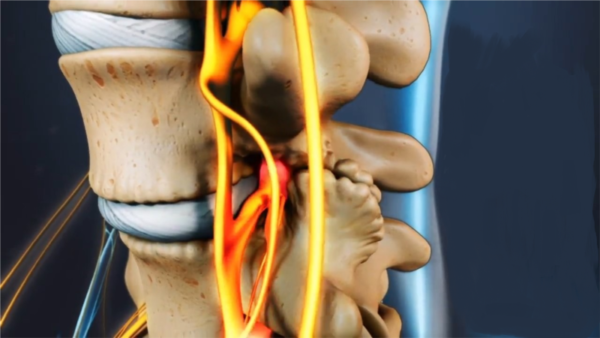
При сдавливании нерв воспаляется, в месте защемления возникает отек и боль
Чаще всего, несмотря на то, что радикулит может быть и шейным, и грудным, название болезни связывают именно с областью поясницы, и вот почему. На эту зону приходится самая большая нагрузка, как от работы, тяжелых физических действий, так и от самого человеческого существования, ознаменовавшегося способностью ходить на двух ногах. Поясница – самый подвижный отдел позвоночника (кроме шеи, но нагрузка на них несравнима). Именно в этой зоне чаще всего возникают различные патологии.
Поясничный отдел позвоночника подвергается наибольшим нагрузкам, вследствие чего именно здесь самый высокий риск защемления нервных волокон
Причины корешкового синдрома:
- остеохондроз, если его не лечить;
- опухоли в позвоночнике;
Причиной корешкового синдрома может быть опухоль в позвоночнике
- межпозвонковая грыжа – при разрыве хряща и выхода ядра наружу происходит деформация и сдавливание нервов;
- нарушение позвоночной конструкции;
- травма непосредственно и неправильно сросшиеся после травмы позвонки;
Корешковый синдром часто возникает вследствие травмы позвоночника
- ослабление костей и хрящевой ткани, которое может быть генетическим, вызвано возрастом или инфекцией.
Кстати. Патология может развиться интенсивнее, если имеются провоцирующие факторы. К ним относят ожирение и малую подвижность, возраст и физические перегрузки, переохлаждение и прием некоторых лекарств (в этом случае речь идет о псевдокорешковом синдроме).
Симптомы болезни
Прежде чем перечислить симптомы, стоит обратиться к классификации. У данного заболевания она не является слишком сложной. Патологию не делят на врожденную и приобретенную, поскольку большинство врачей считает ее приобретенным синдромом. Нет у нее и ярко выраженных степеней развития (сложности), которые повлияли бы на диагностические и лечебные мероприятия. Единственная классификация – по зонам позвоночника, и даже здесь существует исключение.
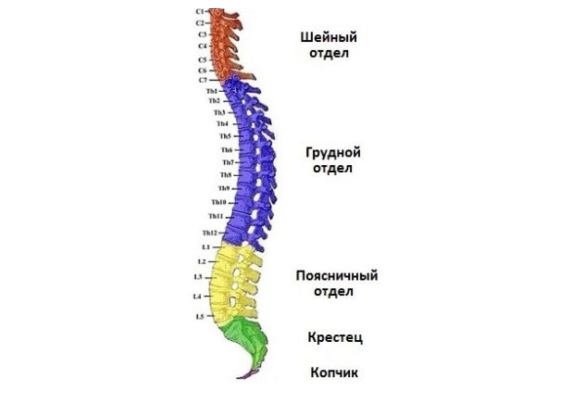
Корешковый синдром может возникнуть в любом отделе позвоночника
Корешковый синдром может проявляться в шейной зоне, в грудной и (наиболее часто) в поясничной. В крестце и копчике радикулит наблюдается настолько редко, что это считается исключением, и в классификацию не вносится.
Основных симптомов у этого заболевания всего три:
- боль;
- мышечная слабость;
- чувствительные нарушения.

Основным симптомом корешкового синдрома является сильная боль в месте защемления, которая почти всегда сопровождается нарушением чувствительности отдельных зон и мышечной слабостью
Ортопедические матрасы
Болевые ощущения
Они могут быть разной интенсивности. При поясничном синдроме ощущаются непосредственно в пояснице, а также в ягодице, бедре, ноге, в зависимости от того, какой именно корешок и в каком месте защемлен.
Если защемление произошло в поясничном отделе, боль распространяется на ягодицу, бедро и ногу
Кстати. Боль значительно усиливается, если пациент наклонится вперед, сделает резкое движение, поднимет что-то тяжелое. Переохлаждение и стрессовое состояние тоже могут усилить болевую симптоматику.
Иногда болевые ощущения распространяются не только в нижние конечности, но и на внутренние органы, расположенные в малом тазу. Боль – простреливающая или ноющая, развивается спустя недолгое время после защемления, и по мере нарастания отека тканей усиливается.
Нередко боль распространяется на органы таза, возникают нарушения функций мочеполовой системы
Мышечная атрофия
Наступает мышечная слабость в той стороне тела, где располагается защемление. Чаще всего при поясничной радикулопатии мышечный тонус теряет одна нижняя конечность, поскольку корешок обычно бывает защемлен с какого-то одного бока, а не по обе стороны от позвоночника. Нарушение функций мышц происходит вследствие повреждения нервов, которые отвечают за функционирования определенной области. Это нарушает работоспособность органов, в данном случае нижних конечностей.
Со стороны защемления резко снижается мышечный тонус, ощущается слабость в конечностях
Чувствительность
Нарушается чувствительность в том месте, где защемлен нерв. Это может проявляться в парестезии (когда по коже «бегают» мурашки и поверхность ее ощущается как прохладная). Иногда чувствительность может уменьшаться в зоне гениталий.

Одним из характерных проявлений корешкового синдрома является онемение пальцев, ощущение покалывания в руках
Кстати. В редких осложненных случаях симптомом радикулопатии могут стать нарушения работы органов малого таза, в частности дисфункция репродуктивной системы, сбой работы прямой кишки и мочевыводящих органов.
Диагностика поясничного корешкового синдрома
Чтобы поставить диагноз, врачу понадобится проведение осмотра и инструментальных исследований. Обращаться с данным синдромом следует к невропатологу. Желательно озвучить конкретные жалобы, обращая внимание на максимально точное описание симптомов. Врач проведет неврологический осмотр, в ходе которого будут выявлены зоны пониженной чувствительности, мышечной атрофии, болевые точки. Благодаря физикальному осмотру будет выяснено, в зоне какого именно позвонка произошло нервное защемление.

На первичном осмотре врач определяет наиболее вероятную причину заболевания и участок защемления нерва
При диагностике обязательно необходимо пальпировать болезненную область, где должно обнаружиться при этом мышечное напряжение.
Кстати. Во время пальпации, когда врач проходит наиболее болезненные участки, пациент невольно будет отклоняться в сторону, чтобы уменьшить боль.
Далее пациент получит направление на рентген или компьютерную томографию. Если диагноз останется не уточненным, возможно проведение МРТ или электронейромиографии (это исследование покажет патологии передачи нервных импульсов в мышцы).
Если вы хотите более подробно узнать, как проходит процедура МРТ позвоночника, а также ознакомится с подготовкой и проведением, вы можете прочитать статью об этом на нашем портале.
МРТ позволит точно установить место и степень поражения нервных волокон
Кстати. Самым точным диагностическим тестом, выявляющим корешковый синдром, является магнитно-резонансная томография. Но проведение процедуры не всегда возможно не только из-за имеющихся у пациента противопоказаний (например, несъемные металлические протезы), но и в силу высокой стоимости исследования.
Лечение
Как и при других заболеваниях позвоночника, специфика лечения может зависеть от причины возникновения корешкового синдрома и степени его выраженности. Но отличия не кардинальны, и состоят, главным образом, в том, что прежде чем применить хирургическое лечение, врач испробует все консервативные терапевтические методы.
Лечение корешкового синдрома в большинстве случаев осуществляется консервативными методами
Важно! К оперативному вмешательству при радикулопатии прибегают только в том случае, когда консервативное лечение в течение длительного периода не приносит эффекта, либо состояние пациента начинает стремительно ухудшаться.
Самое главное, что стоит запомнить, лечение радикулита не осуществляется дома, во всяком случае, без обращения к врачу, и ограничившись самостоятельной постановкой диагноза. Возможно, если симптомы не проявляются в крайней степени и не влияют на жизненный ритм и качество, врач посоветует ограничить физическую активность, сбалансировать рацион и записаться на прием к массажисту. Но если боль сильная, ни в коем случае не нужно пытаться справиться с ней без помощи врача.

Даже если боль слабо выражена, не стоит заниматься самолечением, чтобы не спровоцировать ухудшение состояния
Когда боль острая
При острой симптоматике, сильных болях и выраженном мышечном спазме назначаются обезболивающие и противовоспалительные препараты. Сначала таблетированные формы или внутримышечные инъекции, а также наружные мази. Если боль таким образом снять не удается, проводится паравертебральная блокада.
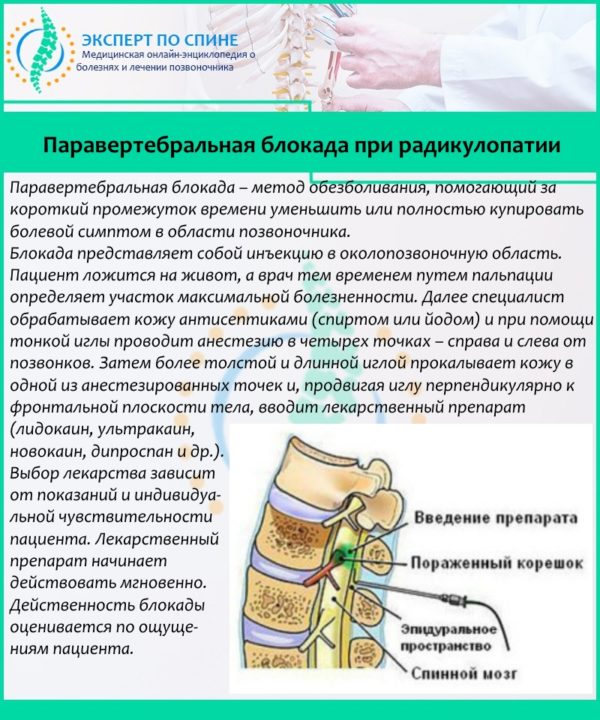
Паравертебральная блокада при радикулопатии
Данный этап лечения предусматривает прием нестероидных препаратов, таких как «Диклофенак», «Нимесулид» и другие.

Таблетки «Нимесулид»
Если вы хотите более подробно узнать, какие виды существуют обезболивающих уколов, а также правильное их использование, вы можете прочитать статью об этом на нашем портале.
Чтобы расслабить спазмированные мышцы, назначаются миорелаксанты. Для снятия отеков тканей пациенту рекомендуется принимать мочегонное.
После снятия боли
Как только удается избавить пациента от боли и остановить воспалительный процесс, можно приступать ко второму терапевтическому этапу, не менее важному, чем первый. Он включает лечебную физкультуру, массаж и физиотерапию, рефлексотерапию, иглоукалывание, мануальную терапию и другие процедуры.