Лечение полип заднего прохода в домашних условиях
В арсенале народной медицины множество различных рецептов, которые эффективны в отношении разных кожных заболеваний. В случае с полипозным поражением прямой кишки, нетрадиционная медицина практически не приносит результатов. Однако, при противопоказаниях к проведению оперативного вмешательства и во время выжидательной тактики до наступления благоприятного периода, можно попробовать некоторые рецепты.
Как лечить полипы прямой кишки народными средствами?
Для начала обозначим плюсы и минусы народного лечения.
Среди преимуществ бабушкиных методов:
- Отсутствие побочных эффектов;
- Возможность восстановления слизистой без медикаментозных препаратов.
Недостатков несколько больше, среди которых:
- Необходимость длительного и регулярного применения средства;
- Постоянная добыча необходимых ингредиентов (редкие травы, растения, выжимки);
- Низкая эффективность лечения.
Народная медицина обычно применяется в качестве вспомогательного метода лечения на фоне других официальных методик.
Лечение чистотелом
Чистотел — основное растение против любых кожных заболеваний. Своё название в народе растение обрело именно высоким терапевтическим результатам в отношении болезней кожных покровов и слизистых оболочек. Несмотря на хорошие результаты, в клинике известны случаи незначительного уменьшения полипозного очага в размерах. Данных о самоампутации полипа на фоне траволечения не зарегистрировано.
Из чистотела готовят следующие рецепты:
- Клизмы из сока чистотела. Для приготовления сок из нескольких листьев разводят водой, и производят спринцевания при помощи небольшой медицинской груши. Длительность лечения — 7-10 суток.
- Настойка на спирту. Собранные листья и стебли измельчают при помощи блендера или мясорубки, после чего отжимают получившийся жмых и сцеживают сок. 600 мл сока смешивают с 250 мл водки или спирта, ставят в тёмное место на 7 дней. Ежедневно массу следует взбалтывать. Полученную настойку пьют натощак по 50 мл в течение 14 суток. После необходимо сделать перерыв и приготовить новый состав.
- Отвар из травы. Сухие листья и стебли заливают 1 л кипятка и доводят на медленном огне в течение 30 минут. Далее состав остужают естественным путём, процеживают и употребляют по 100 мл натощак утром и на ночь. Общая продолжительность лечения 7 суток, после чего делают перерыв на 10 дней.
- Закладывания и компресс. В сок из чистотела добавляют 1 ч. ложку растительного (лучше льняного) масла, 10 капель настойки прополиса на воде, смешивают. В полученном составе обильно смачивают небольшой тампон из бинта и закладывают в анальный канал на ночь. Средство эффективно, если имеет место полип анального отверстия, то есть при близкой к анусу локализации полипов.
Чистотел относится к ядовитым растениям, а потому применение внутрь возможно только при хорошем знании:
- клинической ситуации,
- правил приготовления состава,
- методов его применения.
Обратите внимание! Недопустимо применение чистотела во время беременности, так как растение обладает высокой абортивной активность.
Калина как средство от полипов прямой кишки
На основе калины делают отвары из ягод или листьев. Первый случай предпочтительный из-за насыщенности состава и особенной пользы при пероральном применении.
- Рецепт 1. Ягоды промывают, помещают в большую кастрюлю и заливают холодной водой. Их можно не разъединять с единого соцветия. Далее ягоды кипятят на медленном огне в течение часа, остужают и тщательно процеживают на несколько раз через марлю. Готовый морс можно употреблять внутрь по 100 мл 4 раза в сутки. Для вкуса разрешено добавлять мёд или сахар.
- Рецепт 2. Ягоды калины промывают, соединяют с мёдом и настаивают в течение 1-2 часов. После съедают натощак утром и вечером на ночь.
Отвар из листьев калины идеально подходит для микроклизмочек при помощи медицинской груши.
Калина оказывает разрушающее воздействие на атипичные клетки, предупреждает их развитие и распространение.
Рецепты с облепихой
Облепиху в лечении полипов можно использовать в двух основных вариациях: масло и сок.
Выделяют следующие эффективные рецепты против полипозных очагов в прямой кишке:
- Масло облепихи. Средство можно купить в любой аптечной сети или сделать самостоятельно после сбора урожая. Первый случай наиболее удобен. 1 ст. ложку масла подогревают, смачивают тампон и закладывают в ректальный канал на ночь. Курс лечения — 10-14 суток. К маслу можно добавить несколько капель сока чистотела.
- Ягоды облепихи. Потребление ягод облепихи способствует укреплению организма, а сок из них тонизирует, освежает. В составе сока вещества, угнетающие развитие и рост патогенных раковых клеток. Регулярное применение в пищу останавливает рост полипа и предупреждает малигнизацию раковых клеток.
На заметку: облепиховое масло является компонентом многих препаратов для лечения заболеваний кишечника. В аптечных сетях можно приобрести суппозитории с облепиховым маслом, предназначенные для лечения геморроидальной болезни.
Лечение камфорным маслом
Камфорное масло применяется в косметологии и медицине, благодаря широкому спектру воздействия на патологические очаги. Камфора снимает отёчность, устраняет болезненность и неприятные симптомы полипов. При кровоточивости заживляет ранки, предупреждает инфицирование.
Для приготовления компресса в масле смачивают тампон и закладывают в ректальный канал на 30-40 минут. Процедура выполняется 2 раза в сутки.
Любой метод лечения имеет преимущества и недостатки. Первые результаты по устранению симптомов полипов прямой кишки следует ожидать не ранее, чем через 2-3 недели ежедневного лечения.
Внимание! При присоединении нетипичной симптоматики, местных аллергических реакциях, усилении опасных признаков следует незамедлительно обратиться к врачу.
Микроклизмы на травяных сборах
Микроклизмы — манипуляции, основанные на поступлении лечебного состава при помощи небольшой медицинской груши. По механизму выполнения схожи с влагалищными спринцеваниями у женщин.
Для приготовления отваров идеально подойдут такие растения:
- ромашка;
- чистотел;
- кора дуба (при кровотечениях);
- календула (заживление и ускорение регенерации при язвах);
- сабельник;
- цветки пижмы.
Перед проведением манипуляции желательно опорожнение кишечника и проведение интимной гигиены. При самостоятельном проведении рекомендуется лечь на бок, поджав колени к груди.
Алгоритм следующий:
- Наконечник груши смазывается маслом или вазелином;
- Производится забор травяного тёплого отвара;
- Медленно вводится в ректальный канал.
Недостатком спринцеваний является нарушение микрофлоры кишечника, а потому курс лечения не должен превышать 10 процедур. На фоне спринцеваний можно нарушить целостность слизистых, особенно при обострении геморроя.
Дополнительная информация о народном лечении кишечных полипов в этом видео:
При самолечении следует посоветоваться с лечащим специалистом. Несмотря на очевидную безопасность лекарственных природных компонентов, есть нюансы, которые следует учесть, чтобы предупредить риск развития нежелательных осложнений.
Чем лечить полипы в прямой кишке читайте в нашей статье здесь.
Записаться на приём к врачу вы можете непосредственно на нашем ресурсе.
Будьте здоровы и счастливы!
Источник
Над статьей доктора
Богданов Д. В.
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 17 августа 2018 г.Обновлено 22 июля 2019 г.
Определение болезни. Причины заболевания
Анальные полипы (АП) — сборное понятие, применяемое для обозначения новообразований в пределах анального канала. Это не самое частое проктологическое заболевание, но оно присоединяется к прочим хроническим воспалительным состояниям терминального отдела толстого кишечника. При постановке диагноза «Анальный полип» пациенты часто пугаются последствий в виде раковых опухолей. Это вполне оправдано. Поэтому заболевание требует тщательной диагностики и своевременного лечения.

Полипами анального канала принято называть всевозможные объёмные образования в пределах анального канала, выступающие в просвет кишки. Источниками образования полипов могут служить любые клетки из тканей, расположенных в анальной зоне.
Причинами образования АП являются довольно много факторов, что объясняется большим разнообразием их происхождения и гистологического строения. Однозначно можно сказать, что эти полипы сопровождают (или осложняют) течение хронических воспалительных заболеваний и в аноректальной зоне, и в кишечном тракте в целом.
Для уточнения границ анального канала Российское общество колопроктологов рекомендует формулировку: «Анальный канал — это терминальная часть пищеварительного тракта, начинающаяся от места аноректального соединения у верхней границы тазового дна и заканчивающаяся наружным отверстием — анусом, границей которого является место перехода непигментированной анодермы в пигментированную (истинную) кожу».[11]
Причины возникновения АП:
- длительные воспалительные процессы в кишечнике и аноректальной зоне (хронические трещины, хронический геморрой, колиты, в том числе болезнь Крона, неспецифический язвенный колит);
- регулярная травматизация слизистой прямой кишки (хронические запоры, длительная диарея, практика нетрадиционных видов секса, злоупотребление крепким алкоголем, острыми блюдами);
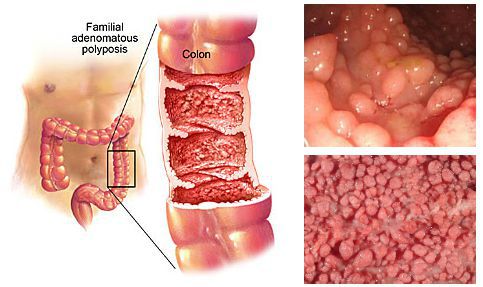
- генетическая предрасположенность к образованию опухолей (семейный полипоз и т.п.).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы полипа прямой кишки
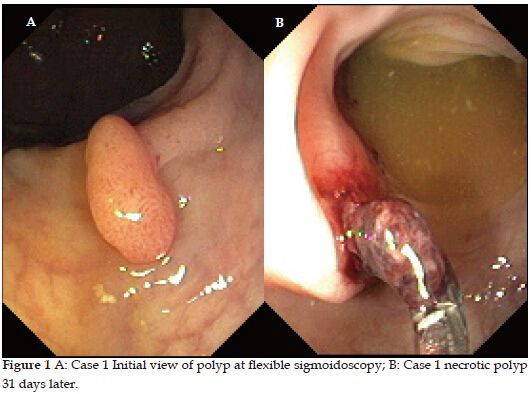
Проявления болезни напрямую связаны с гистостроением опухоли, её формой и размерами. Например, полипы на ножке часто выпадают из анального канала, ущемляются мышцами сфинктера и потому проявляются довольно интенсивными болями и кровотечениями.
Другие полипы дают симптомы в виде безболезненного выделения крови и слизи (железистая аденома).
Отмечается, что многие АП протекают бессимптомно.[1] Часто их случайно диагностируют при профилактических обследованиях или при проведении ректороманоскопии по поводу других заболеваний. Учитывая, что полипы часто сопровождают хронические заболевания прямой кишки, их проявления могут быть замаскированы симптомами основного заболевания (геморроя, трещины, колита и т.д.).
Наиболее «стандартные» жалобы при полипах анального канала:[4]
- выпадение полипа из просвета анального канала при натуживании или дефекации;
- ощущение жжения, зуда, дискомфорта в области заднего прохода;
- кровянистые выделения, в том числе вне дефекации;
- выделение слизи (реже);
- нарушения процессов пищеварения (запор, понос);
- боли в области заднего прохода, в животе;
- затруднение при отхождении кала вплоть до непроходимости кишечника при крупных размерах опухоли;
- проявления анемии при значительной кровопотере из опухоли;
- ощущение инородного тела в заднем проходе.
Патогенез полипа прямой кишки
Было бы неправильным выводить единый механизм образования анальных полипов. Учитывая многообразие видов АП, патогенез следует определять для каждого их вида.
«Истинные» полипы, представляющие собой доброкачественные опухоли, развиваются по сходным для всех опухолей стадиям: хроническое воспаление → дисплазия (патологические изменения) клеток слизистой → появление атипичных клеток с высоким индексом малигнизации.
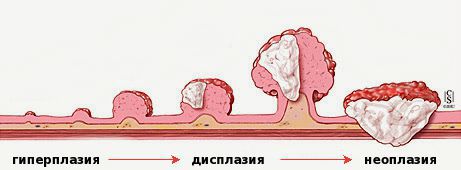
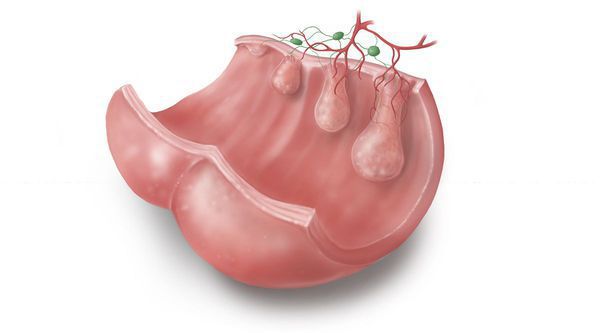
Эпителий кишечника довольно интенсивно обновляется на клеточном уровне. При полном здоровье в стенках кишки идёт «правильное» и своевременное чередование фаз:
- пролиферации (увеличения количества);
- дифференцировки (созревания и появления специфических для данного типа эпителия свойств);
- апоптоза (гибели).
Универсальный патогенез при дисплазии ткани
При любых повреждениях эпителия активируются процессы пролиферации и миграции клеток. Эта регенерация способствует приведению тканей в исходное состояние. При наличии хронического воспаления присутствует постоянная мононуклеарная и нейтрофильная инфильтрация тканей. Из-за чего здесь появляется большое, даже избыточное количество провоспалительных агентов (интерлейкинов 8, фактора некроза опухоли, HLA). Полиморфизм генов цитокинов при дисрегенераторных процессах изменяет выраженность воспалительной реакции.[4] Всё вышеперечисленное приводит к дисбалансу в появлении, созревании и гибели клеток. Происходит сбой в нормальном течении обновления тканей.
Клетки эпителия из генеративной зоны слишком рано перемещаются в верхние слои эпителия, они могут быть недостаточно дифференцированы. Это ведёт к появлению клеток с изменённой гистоархитектоникой (клеточной атипией). Частота мутаций генов возрастает, что тоже может способствовать повышенному риску появлению злокачественных свойств у них. При неизменённой базальной мембране в атипичных клетках отмечаются:
- повышенный полиморфизм и размер клеток;
- увеличение числа фигур митоза;
- появление атипичных митозов;
- увеличение размера ядер, их гиперхромия.
Степени атипии (дисплазии) условно подразделяются на три степени:
- I — лёгкая (малая);
- II — умеренная (средняя);
- III — тяжёлая (значительная). Иногда эту стадию трудно отличить от карциномы 0 ст. (т.н. рак на месте).
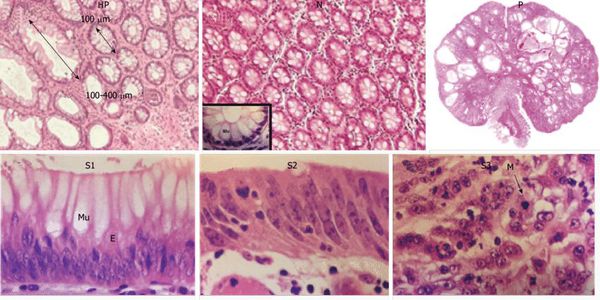
Гиперпластические полипы появляются из-за дисбаланса в стадиях дифференцировки и апоптоза клеток. При значительном удлинении этих фаз появляется избыточное количество ткани с формированием гиперпластического полипа.
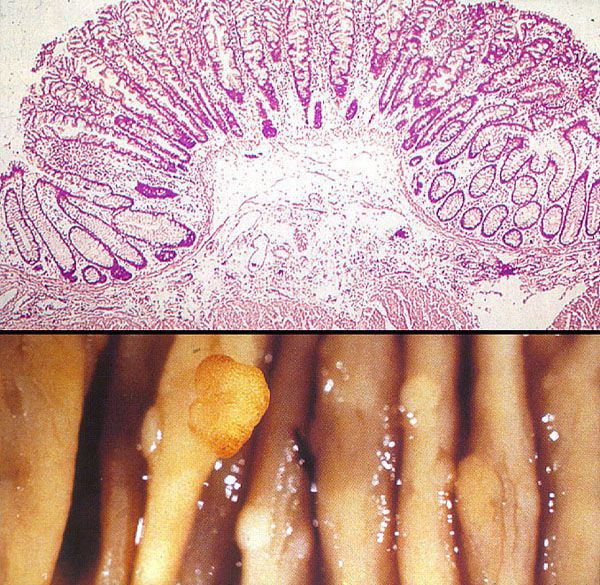
Неэпителиальные полипы могут появиться в результате нарушений эмбрионального развития, когда гетеротопированная эмбриональная ткань остаётся в слизистой оболочке анального канала.
Гамартомы, которые часто упоминаются при наследственных полипозах (синдром Пейтса — Егерса, ювенильный полипозный синдром, болезнь Коудена), появляются в результате генетически обусловленных особенностей строения кишечной стенки: нарушено соотношение её структурных элементов — стромы и мышечных волокон — и имеет место их необычное расположение/сочетание. При этом нет клеточной атипии эпителия и нарушения процессов пролиферации. При гамартомах строма пролабирует мышечный слой кишечной стенки, в ней аномально разветвляются гладкомышечные волокна, что создаёт видимость инвазивного прорастания эпителия в толщу кишки.[5]
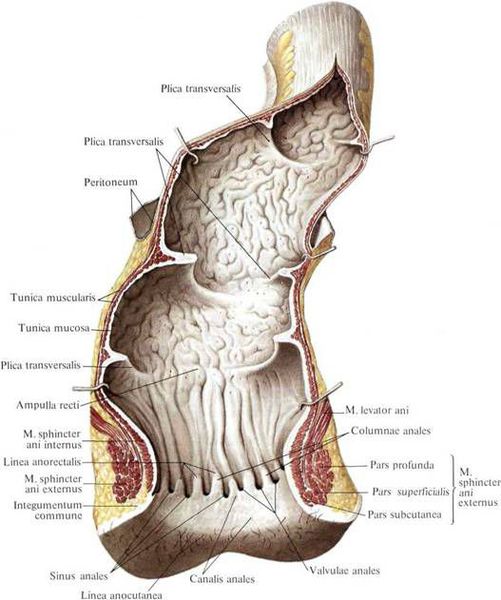
Гипертрофированные анальные сосочки, которые часто принимают за полипы, являются всего лишь аномально большими (до 4 см) выростами на полулунных клапанах морганиевых столбиков и крипт (трубчатых врастаний эпителия). Крипты расположены в самом дистальном отделе ампулы прямой кишки. Патогенез появления гипертрофии ткани в этой области точно не установлен, но в большинстве источников указывается наличие хронического воспаления слизистой[6], что, вероятно, приводит к сбою процессов пролиферации, репарации в целом и к разрастанию в итоге избыточной ткани на полулунных клапанах.
Классификация и стадии развития полипа прямой кишки
Очень удобная классификация, вносящая ясность в диагностику болезни — это разделение полипов на:
- «истинные» полипы (эпителиальные и неэпителиальные);
- образования неопухолевой природы, визуально похожие на полипы анального канала[2].
Эпителиальные полипы подразделяются на:
- фиброзные полипы (образовавшиеся из соединительнотканных клеток);
- аденоматозные полипы (из железистых клеток эпителия слизистой);
- слизисто-кистозные полипы (смешанные).
Образования неэпетелиальной природы — лейомиомы, липомы, гемангиомы.
Ко второй категории (неопухолевым образованиям) могут быть отнесены «неопасные» в плане малигнизации гамартомы, воспалительные полипы и гипертрофированные анальные сосочки. Последние являются источником наиболее частых диагностических ошибок. Описаны единичные экзотические случаи обнаружения в полипах паразитов Schistosoma mansoni (гранулематозные разрастания вокруг яиц паразитов в стенке кишки).[3]
С практической точки зрения рациональна классификация по морфогистологическому типу полипа.[6] Она позволяет прогнозировать течение заболевания и формировать тактику лечения. Согласно этой классификации выделяют два типа полипов:
- аденома (ворсинчатый или тубулярный полип);
- гиперпластический полип.
По форме и характеру прикрепления к стенке чаще выделяют:
- плоские полипы;
- полипы на ножке (на широком основании или «тонкой» ножке).
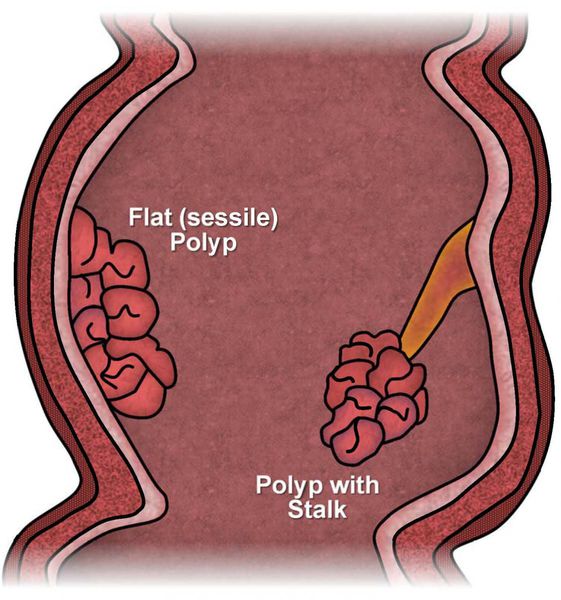
По числу полипы бывают одиночными или множественными.
При размере полипов более 3 см они считаются крупными, в них высока вероятность нахождения атипичных клеток.
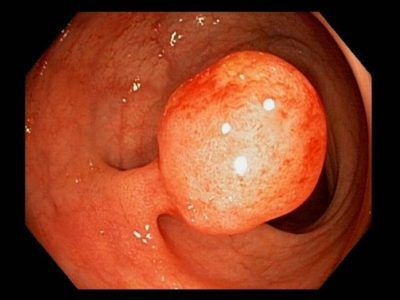
Осложнения полипа прямой кишки
- Малигнизация, перерождение в злокачественную опухоль. Высокий индекс (частоту озлокачествления) имеют аденоматозные полипы. До 15% раков анального канала являются аденокарциномами. Поэтому удаление эпителиальных полипов после их выявления проводится в обязательном порядке.[6]
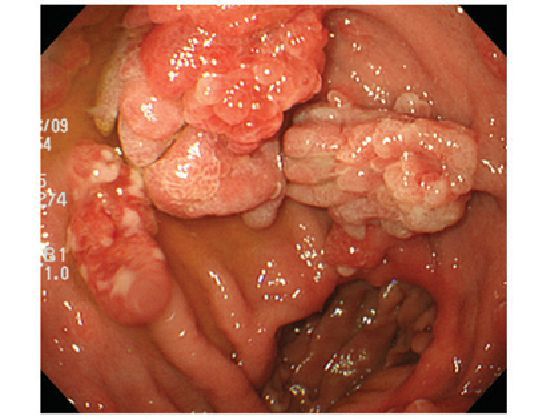
- Воспалительные изменения в стенке анального канала и подлежащих тканях (проктит, парапроктит). Причиной может стать хроническая травматизация поверхности полипа. Слизистая становится рыхлой, отёчной, подверженной чрезмерному повреждению. Присутствие огромного количества бактерий способствует быстрому инфицированию микроповреждений. Инфекционное воспаление отсюда распространяется на расположенные рядом участки слизистой и далее вглубь тканей.[7]
- Кровотечение. Часто клоакогенные полипы сопутствуют солитарным язвам прямой кишки, дополнительно являющимися источниками кровотечений.[9][10]
- Анемия. К этому приаодит длительное и обильное кровотечение при полипах.
- Ущемление, перекрут и некроз тела полипа. Особенно часто подобное осложнение появляется при полипах на тонкой ножке или больших гипертрофированных анальных сосочках.

- Инвагинация. Патологическое выпячивание стенки толстого кишечника может стать причиной кишечной непроходимости, а также некроза (отмирания) участка прямой кишки. Наиболее часто осложнение появляется при гамартомах.
Не все полипы анального канала могут приводить к осложнениям. Всё зависит, опять же, от их морфогистологического строения. Некоторые виды полипов могут приводить к весьма серьёзным последствиям. Особенно это касается эпителиальных полипов и случаев семейного полипоза.
Диагностика полипа прямой кишки
Анальный канал доступен для тщательного визуального и инструментального осмотра, поэтому в большинстве случаев сложных диагностических процедур не требуется. Достаточно следовать простому алгоритму:
- сбор жалоб, анамнеза заболевания и семейного анамнеза;
- проведение рутинных анализов — общего анализа крови, исследования на антитела к вирусным гепатитам, MRs;
- осмотр перианальной области и заднепроходного сфинктера;
- пальцевое обследование прямой кишки;
- аноскопия;
- ректороманоскопия;
- УЗИ с ректальным датчиком — проводится при выявлении полипа на широком основании;[6]
- колоноскопия — часто данное исследование необходимо для выявления сопутствующих заболеваний толстого кишечника (неспецифический язвенный колит, болезнь Крона);[9][10]
- забор биоптата (участка полипа) — проводится при необходимости в ходе ректоскопии для гистологического исследования.
Иногда для выявления сопутствующих заболеваний и уточнения диагноза может потребоваться проведение:
- эзофагодуоденоскопии;
- рентгенографии органов грудной клетки;
- УЗИ или МРТ малого таза и органов брюшной полости;
- других исследований по необходимости.
Лечение полипа прямой кишки
Выявленные АП лечат хирургически. Способы удаления новообразований — традиционные или современные методики — выбираются лечащим хирургом в зависимости от его предпочтений, индивидуальных особенностей больного и оснащения клиники. В большинстве случаев применяется местная анестезия.
Современные методы и оборудование при адекватном их использовании позволяют значительно уменьшить зону резекции (удаления), минимизировать объём кровотечения и снизить послеоперационные риски.
Малоинвазивные методики:
- применение электроскальпеля (радиоволнового ножа);
- коагуляция диодным лазером.
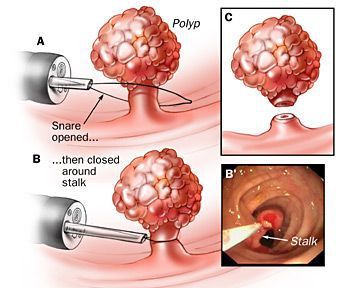
Эти методики позволяют сократить восстановительный период, сделать его малоболезненным, что очень важно для больных.
Прогноз. Профилактика
Прогноз при своевременном выявлении и лечении анального полипа благоприятный, учитывая доброкачественную природу опухоли.
Аденоматозные полипы необходимо удалять с последующим исследованием резецированного участка. Той же тактики придерживаются при гиперпластических полипах, полипах неэпителиальной природы (липомах, лейомиомах) и т.д.
Гипертрофированные анальные сосочки, ошибочно называемые полипами анального канала, по рекомендациям Общества колопроктологов следует удалять, если их размеры более 5 мм, или есть симптомы, причиняющие больному неудобства. Бессимптомные маленькие анальные сосочки подлежат только динамическому наблюдению.[6]
Профилактические меры:[8]
- лечение сопутствующих воспалительных заболеваний желудочно-кишечного тракта[7], геморроидальной болезни, хронических и острых анальных трещин;
- нормализации стула, предотвращении запоров. Диетические рекомендации в данном случае универсальные — употреблять продукты с высоким содержанием клетчатки (овощи, фрукты, нешлифованные крупы, отрубной хлеб и т.д.);
- отказ от вредных привычек — курения, злоупотребления крепкими алкогольными напитками;
- увеличение двигательной активности.
Источник


