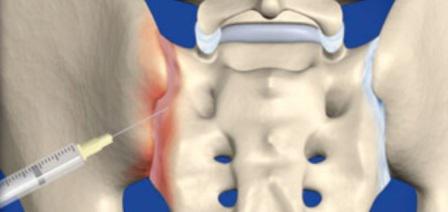
Мкб миозит поясничного отдела
Миозит – заболевание скелетной (поперечнополосатой) мускулатуры, характеризующееся воспалением различной этиологии, пролиферацией и экссудацией мышечного волокна с преимущественной инфильтрацией лейкоцитов. В международной классификации болезней миозит имеет код M.60 и классифицируется как воспалительное мышечное заболевание. Патология проявляется локальной болью и в период острого течения может существенно ограничивать способность больного к самостоятельному передвижению, самообслуживанию и выполнению профессиональных обязанностей, что является основанием для выдачи больничного листа.
Продолжительность больничного при миозите определяется не только условиями труда и специальностью пациента, но и его возрастом, а также степенью риска возможных осложнений и негативных последствий. В ряде случаев ранее возвращение к труду может стать причиной ограничения подвижности в пораженном сегменте, кальцификации воспаленных мышц и инвалидизации, поэтому экспертиза временной нетрудоспособности при миозите предполагает комплексную оценку всех факторов и условий труда.
Миозит код по МКБ-10
Что это такое?
Под термином «миозит» подразумеваются любые воспалительные заболевания поперечнополосатых мышц, характеризующиеся прогрессирующим развитием миастении (синдрома мышечной слабости), а также частичной или полной атрофией мышечной ткани вследствие изменения трофических показателей мышечного волокна. Патофизиологические и морфологические изменения при миозите представлены следующими процессами:
- пролиферация (разрастание) мышечной ткани;
- образование инфильтрационного (лейкоцитарного) вала, ограничивающего очаг инфекции на участках с некротическими изменениями мышечного волокна (при инфекционном миозите);
- диффузная воспалительная реакция с образованием абсцессов и пиогенных капсул (гнойных оболочек);
- тяжелые расстройства кровообращения (в тяжелых случаях возможна полная остановка движения крови и лимфы);
- скопление фибринозной экссудативной жидкости, содержащей большое количество полинуклеаров с нейтрофильной зернистостью.
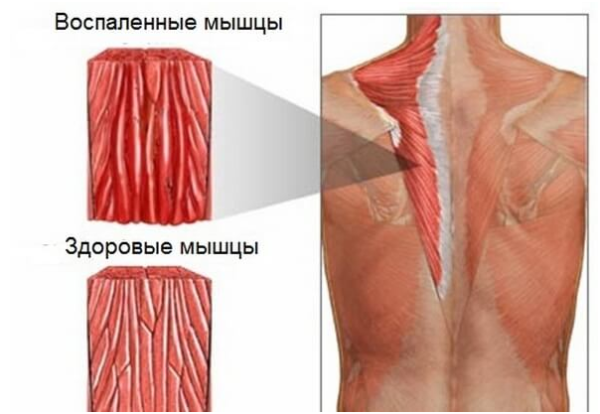
Воспаленные мышцы при миозите
Поперечнополосатые мышцы при миозите уплотняются, мышечная ткань истончается, развиваются атрофические изменения в структуре пораженной мышцы. Больной ощущает нарастающую мышечную слабость, боль в мышцах и суставах. Со временем у таких пациентов наблюдается прогрессирующее ограничение подвижности. Достаточно распространенным осложнением миозита является кальцификация (обезызвествление) воспаленной мышечной ткани и расположенных по соседству мышц. Инфекционное воспаление (особенно гнойно-некротические формы) может привести к проникновению гноеродных бактерий в системный кровоток и развитию смертельно опасной воспалительной реакции – сепсиса крови.
Обратите внимание! Несмотря на то, что при своевременной диагностике миозит любой этиологии достаточно хорошо поддается лечению, патология может спровоцировать развитие тяжелые осложнений, поэтому при появлении боли и скованности в мышцах откладывать визит к врачу не стоит.
Причины заболевания
Причин, которые могут вызвать воспаление скелетных мышц, много. Одним из основных факторов является нерациональная физическая нагрузка, не соответствующая тренированности и физической подготовке человека, а также его возрасту. Наиболее часто миозит выявляется у лиц, длительно пребывающих в статическом положении тела (офисные сотрудники, водители), регулярно испытывающих повышенные силовые нагрузки (профессиональные спортсмены) или подвергающихся микротравмам и повреждениям. Миозит также считается «профессиональной» болезнью пловцов, у которых первичное поражение скелетных мышц может быть результатом сильного мышечного спазма или судорог во время заплыва.

Офисные работники чаще других профессий подвержены миозиту
Примерно 9,1% пациентов с диагнозом «хронический миозит» составляют лица, пребывающие в состоянии постоянного стресса, проживающие в социально неблагополучной обстановке, страдающие алкогольной и наркотической зависимостью. Мышечное напряжение является естественной защитной реакцией организма в ответ на воздействие стрессовых факторов, поэтому люди, испытывающие постоянное эмоциональное напряжение, входят в группу повышенного риска по развитию мышечных заболеваний. Сюда же можно отнести пациентов с невротическими, депрессивными и психогенными расстройствами.
Ядовитые вещества, содержащиеся в винном спирте и табачном дыме, негативно влияют на всасывание полезных витаминов, усвоение белков и аминокислот, что определяет высокую частоту выявления миозита и других неуточненных поражений скелетной мускулатуры у пациентов с алкогольной и табачной зависимостью.
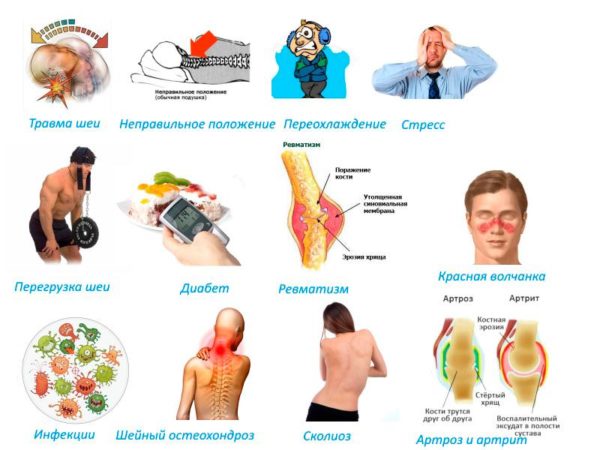
Причины развития миозита
Другими причинами миозита также могут быть:
- травмы мышц и расположенных рядом костно-хрящевых структур;
- инфекционные заболевания (включая патологии дыхательной системы – ангину, грипп, фарингит, пневмонию и т.д.);
- переохлаждение;
- хронические заболевания опорно-двигательной системы (максимальное число случаев миозита диагностируется у больных с остеохондрозом и межпозвоночными грыжами);
- хроническая инвазия гельминтами.
Паразитарный миозит встречается довольно редко и имеет свои морфологические особенности. Паразит попадает в мышцу путем восходящей диффузии из органов пищеварительного тракта и питается кровью, повреждая кровеносные и лимфатические сосуды. Вокруг паразита образуется фиброзная капсула, которая со временем неизбежно кальцифицируется, что приводит к частичному окостенению мышечного волокна. Ткани, расположенные по окружности капсулы отмирают, а на участке поражения развивается воспалительная реакция с инфильтрацией лимфоцитов, нейтрофилов и эозинофилов.
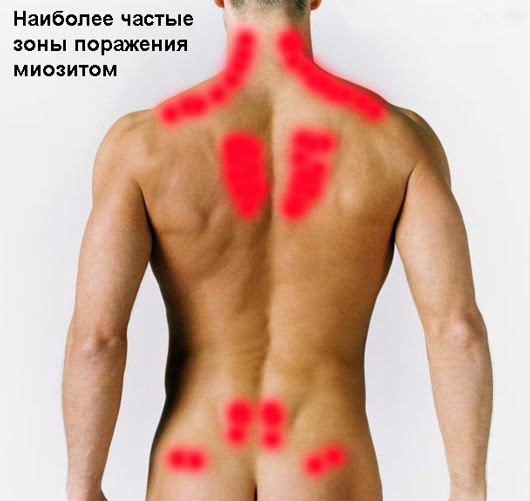
Зоны, которые наиболее часто поражает миозит
Важно! Людям, у которых уже был диагностирован миозит, а также пациентам из группы повышенного риска по данному заболеванию, необходимо особое внимание обращать на условия труда. Запрещена трудовая деятельность на вредных производствах (с выбросом химических и ядовитых веществ), на сквозняках, а также в неблагоприятных температурных условиях.
При каких симптомах необходимо обратиться к врачу?
Основанием для открытия больничного листа при миозите является первичная постановка диагноза «неуточненное поражение мышц» (код по МКБ-10 — M.62). Данный диагноз до прохождения комплексного обследования ставится на основании физикального осмотра, в котором большое значение имеет пальпации триггерных точек, а также данных медицинского анамнеза. Триггерными точками называются участки максимальной болезненности и мышечного напряжения в виде подкожных шишек и узелков, образующихся в месте воспаления.
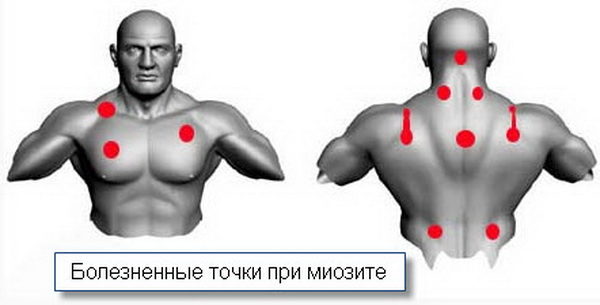
Места локализации болезненных точек при миозите
Выявление триггерных точек и признаков миофасциального болевого синдрома является основанием для предварительного диагностирования миозита при сочетании со следующими клиническими симптомами:
- Локальная мышечная боль. Больной может точно показать место, в котором у него возникают болезненные или неприятные ощущения, а также описать связь болевого синдрома с физической нагрузкой, стрессовым воздействием и другими внешними факторами. Боли усиливаются при надавливании на пораженную мышцу и являются результатом защитной мышечного напряжения.
- Гиперемия кожи. Кожа в области воспаления становится горячей, краснеет, а под кожей явно прощупывается скопление воспалительного экссудата (внешне выглядит как отек и припухлость).
- Отсутствие облегчения после отдыха. Это один из симптомов, позволяющих отличить миозит от других мышечных заболеваний. Боли при воспалении мышц не проходят после длительного покоя и могут усиливаться при отсутствии нагрузки (например, после ночного сна). Часть пациентов описывают связь мышечных болей с изменениями погодных условий.
- Мышечная слабость. В зависимости того, какие именно мышцы поражены, пациент может жаловаться на слабость в определенных частях тела. При прогрессирующем течении наблюдается резкое снижение способности к самообслуживанию и выполнению трудовых обязанностей.

Так выглядит мышца пораженная миозитом
При распространении патологического процесса на мышцы дыхательной системы или глотки могут появляться специфические симптомы миозита: одышка, нарушение глотания, ощущение инородного тела в горле, постоянный умеренный кашель без отделения мокроты.
Инфекционный миозит нередко протекает на фоне повышенной температуры тела и проявлений общей интоксикации: головной боли, отсутствия аппетита, головокружения, сонливости, астенического синдрома.
Как подтверждается диагноз?
Основным методом диагностики миозита является ЭМГ (электромиография). Исследование мышечной проводимости может проводиться как с накожным стимулированием электродами, так и внутримышечным введением игольчатых электродов, которые фиксируют колебания в отдельных мышцах или мышечных группах. При отсутствии достаточных данных и невозможности постановки диагноза пациенту назначаются дополнительные обследования: исследование крови, рентгенография, МРТ, мультиспиральная компьютерная томография. В ряде случаев может применяться гистологическое исследование мышечной ткани с применением биопсии (забора биологического материала).
Видео – Симптомы и лечение миозита
Дают ли больничный при миозите?
Лист временной нетрудоспособности при миозите оформляется при наличии следующих показаний:
- интоксикационный синдром с выраженной гипертермией и ухудшением общего самочувствия при инфекционном воспалении;
- сильный болевой синдром, ограничивающий возможность самостоятельного передвижения и выполнения профессиональных обязанностей;
- необходимость лечения в стационаре;
- рецидив заболевания (в случаях, когда с момента предыдущей терапии не прошло 30 дней).
Независимо от формы, миозит в больничном листе обозначается кодом M.60, но данная кодировка может меняться с учетом выявленных осложнений или присоединения вторичных патологий.
Кодировка миозита по МКБ-10
| Код (указан в больничном листе) | Что это за диагноз? |
|---|---|
| M.60 | Воспалительные заболевания поперечнополосатой мускулатуры |
| M.61 | Кальцификация (обезызвествление, окостенение) скелетных мышц, оссифицирующий миозит |
| M.62 | Поражения мышечной ткани невыясненного (неуточненного) генеза |
| M.63 | Заболевания мышц, связанные с эндокринологическими патологиями и возникающие на фоне нарушения обменных процессов |

Опасность миозита
Обратите внимание! Миозит может сочетаться с дистрофией мышечного волокна и хроническими расстройствами нервно-мышечной передачи, которые классифицируются в международной классификации болезней как G71 и G72.
Болезнь Вагнера как одна из разновидностей миозита
Синдромом Вагнера называется дерматомиозит – системное заболевание мышц (включая гладкую мускулатуру) и фиброзной ткани, характеризующееся изменениями кожного покрова и стойким прогрессирующим расстройством двигательной функции. Дерматомиозит относится к редким видам миозитов и встречается чаще у пациентов женского пола в возрасте 30-50 лет. В основе патофизиологии болезни Вагнера лежит отечность кровеносных и лимфатических сосудов микроциркуляторного русла, кальцификация воспаленных мышц и поражение кожи по типу узелковой эритемы. Нередко заболевание осложняется гнойно-некротическими поражениями поперечнополосатых и гладких волокон и поражением внутренних органов: желудка, кишечника, бронхо-легочной системы и т.д.
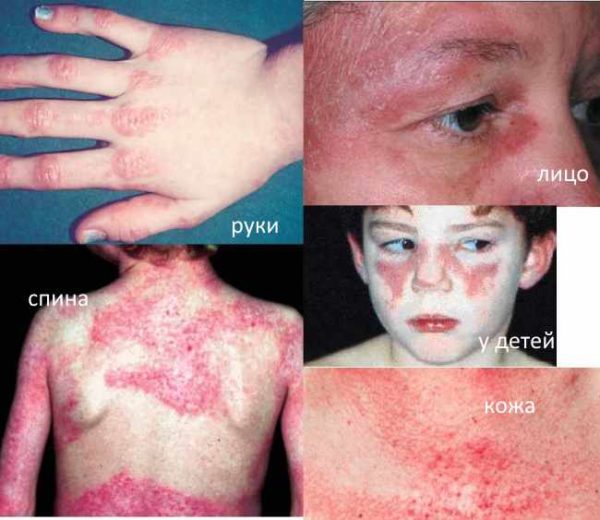
Проявление болезни Вагнера
Дерматомиозит в МКБ-10 обозначается кодом M.33. Продолжительность больничного листа при данной форме миозита определяется морфологическими и клиническими изменениями и может составлять от 2 недель до 3-6 месяцев.
Симптомы болезни Вагнера (лиловой болезни)
| Пораженный орган (группа или система органов) | Клинические признаки |
|---|---|
| Кожный покров и слизистые | На коже появляются красноватые узелки и шишки, имеющие неяркую окраску и шелушащуюся структуру. От других кожных заболеваний подобные высыпания отличаются своей локализацией (преимущественно в области разгибательной поверхности суставов). Мелкоточечная сыпь красного или розового цвета также может появляться по всей поверхности тела, включая веки, ягодицы и голени. При локализации гелиотропной сыпи в области век у больного нередко возникает вторичный отек глазного яблока |
| Бронхо-легочная система | Поражение дыхательных путей выявляется примерно у 35% пациентов с диагнозом «дерматомиозит». Морфологические изменения могут проявляться экссудативной пневмонией, альвеолитом, плевритом и снижением вентиляционной функции легких. Больного может мучать сухой кашель, одышка, хрипы во время дыхания и разговора |
| Мышцы | Миофасциальный синдром при дерматомиозите может быть слабо или умеренно выражен. Основным клиническим проявлением заболевания является миастения (патологическая слабость в воспаленной мышце). На начальной стадии больной может не ощущать болезненных ощущений, но при прогрессирующем течении достаточно выражен синдром сухожильно-мышечных контрактур. Для дерматомиозита также характерно симметричное поражение мышц. Клинически изменения в мышечной ткани могут выражаться существенным ограничением двигательной активности и нарушением нервно-мышечной передачи: больному тяжело подниматься по лестнице, удерживать голову, наклоняться и выполнять привычные действия |
Среди других клинических проявлений дерматомиозита также могут быть расстройства со стороны пищеварительного тракта (нарушение желудочно-кишечной моторики, слабые кровотечения) и сердца. Кардиологическая симптоматика болезни Вагнера проявляется изменением сердечного ритма, поражением миокарда, приглушенностью сердечных тонов, тахикардией.

Дерматомиозит
Важно! Длительность больничного при дерматомиозите определяется клинической картиной и имеющимися нарушениями. Например, при поражении легких (пневмонии) пациент чаще всего нуждается в стационарном лечении, а общая продолжительность лечения может составлять до 3-4 недель. Вовлечение в воспалительный процесс миокарда может стать причиной инфаркта: в этом случае лист временной нетрудоспособности выдается на срок от 1 до 3-4 месяцев (период лечения, поддерживающей терапии, восстановления и реабилитации).
Базовая терапия: препараты и физиолечение
Базовое лечение миозита проводится с применением методов ЛФК, массажа, физиопроцедур и лекарственной коррекции. В период острого течения подбирается индивидуальная схема медикаментозного лечения, которая может включать следующие препараты (зависит от типа миозита и имеющихся симптомов):
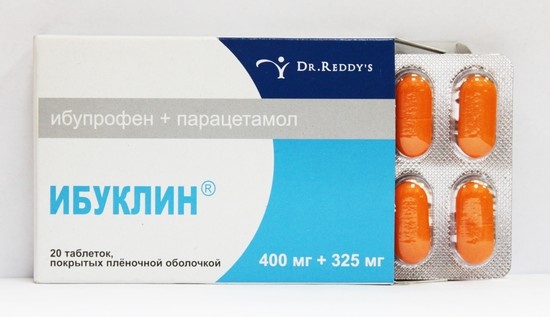
- НПВС в комбинации с обезболивающими препаратами, например, парацетамолом («Паноксен», «Ибуклин»);

Препарат Ибуклин
- мази и гели с согревающим действием, содержащие муравьиный или камфорный спирт 2% (камфорное масло, «Капсикам»);

Мазь Капсикам
- местнораздражающие средства с пчелиным ядом или ядом змей («Випросал», «Апизартрон»);

Мазь Випросал
- корректоры микроциркуляции («Трентал», «Актовегин»);
Форма выпуска препарата Актовегин
- противовоспалительные и противоотечные глюкокортикоидные средства («Дипроспан», «Преднизолон»).
Суспензия для инъекций Дипроспан
После регресса острых симптомов применяются другие методы консервативной коррекции.
Миозит – самая распространенная мышечная патология, которая в МКБ-10 классифицируется как болезни мышц воспалительной этиологии. Диагноз «миозит» ставится на основании жалоб и визуального осмотра пациента и подтверждается аппаратной и лабораторной диагностикой. Тяжелые формы миозита могут вызывать серьезные последствия, поэтому обращаться к врачу нужно при появлении первых возможных симптомов, ведущими из которых являются миастенический синдром, боль и скованность в пораженных мышцах. Прогноз при своевременном лечении благоприятный.
Миозит — клиники в
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Миозит — специалисты в Москве
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём
Рекомендуем статьи по теме
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Лечение
Названия
Название: Миозит мышц спины.
Миозит мышц спины
Описание
Миозит мышц спины. Воспалительный процесс, сопровождающийся болевым синдромом и образованием узелков в толще мышечной ткани. Может развиваться при травмах, интоксикациях, инфекционных и паразитарных заболеваниях, некоторых аутоиммунных и наследственных болезнях. Протекает остро или хронически. Для хронической формы характерно чередование периодов обострений и ремиссий. Проявляется напряжением мышц и болями, преимущественно возникающими в утренние часы или после физической нагрузки. Для уточнения диагноза и определения причины миозита могут быть назначены общий и биохимический анализ крови, МРТ, анализ на антитела, электромиография и биопсия пораженных мышц. Лечение консервативное, включает в себя симптоматическую терапию (обезболивающие и противовоспалительные препараты, физиопроцедуры) и патогенетическую терапию, направленную на устранение основного заболевания.
Дополнительные факты
Миозит мышц спины – достаточно широко распространенная патология. Может наблюдаться при целом ряде инфекционных и неинфекционных заболеваний, быть острым или хроническим. Возникновение возможно в любом возрасте, страдают как мужчины, так и женщины. Чаще всего развивается миозит в области поясничного, реже – в области шейного и грудного отдела позвоночника. Лечение осуществляют ортопеды и травматологи.
Особые формы миозита мышц спины.
Острый гнойный миозит возникает вследствие инфицирования мышц спины при травмах кожи, распространении гнойной инфекции с соседних тканей (при пиодермии, фурункулезе, карбункуле) или заносе болезнетворных микроорганизмов с током крови. В качестве возбудителей могут выступать стрептококки, гонококки, пневмококки и палочка Эберта. Возможно формирование ограниченных гнойных очагов в виде одного или нескольких абсцессов или развитие флегмонозной формы заболевания. Болезнь начинается остро. Возникает боль в спине, сопровождающаяся слабостью, разбитостью, головной болью и повышением температуры. Область поражения отечна, гиперемирована. Вначале мышца уплотнена, затем в мышечной ткани образуются очаги зыбления. На ранних стадиях лечение консервативное, пациентам назначают УВЧ и антибиотикотерапию. При формировании гнойника осуществляют вскрытие и дренирование.
Оссифицирующий миозит наблюдается редко и подразделяется на два подтипа: травматический и прогрессирующий. Первый подтип заболевания возникает после травм мышц спины и сопровождается образованием участка окостенения мышечной ткани в области повреждения. Протекает благоприятно, лечение – иссечение оссифицированного участка. Второй подтип является генетически обусловленным заболеванием, поражает не только мышцы спины, но и практически все группы мышц. Возникает в результате мутации генов, склонен к неуклонному прогрессирующему течению, заканчивается летальным исходом вследствие окостенения мышц, участвующих в дыхании и глотании.
Дерматомиозит. Системное заболевание, поражающее скелетные и гладкие мышцы, а также кожу и внутренние органы. Если изменения кожных покровов отсутствуют, говорят о полимиозите. Возникает редко, женщины болеют чаще мужчин. Является мультифакторным заболеванием, к числу провоцирующих факторов относят инсоляцию, некоторые вирусные и бактериальные инфекции, а также прием ряда лекарственных препаратов. Может протекать остро, подостро или хронически. Сопровождается слабостью мышц верхней части спины (шейного отдела), брюшного пресса, тазового и плечевого пояса, поражением легких, сердца, суставов и желудочно-кишечного тракта. Лечение – прием глюкокортикоидов и цитостатиков.
Туберкулезный миозит мышц спины, как правило, возникает при переходе процесса с регионарных лимфатических узлов, позвонков и суставов позвоночника. В отдельных случаях наблюдается гематогенный перенос инфекции. Может протекать в виде типичного миозита, холодного абсцесса и мышечного склероза. Проводится противотуберкулезная терапия, при необходимости выполняются хирургические операции.
Сифилитический миозит обычно развивается в третичном периоде сифилиса, для вторичного сифилиса характерны летучие миалгии без признаков воспаления. Поражение мышцы, как правило, носит диффузный характер. В ряде случаев в грудино-ключично-сосцевидной мышце могут формироваться отдельные гуммы. Проводится противосифилитическая терапия.
Симптомы
Клиническая симптоматика во многом определяется причиной болезни. Общим признаком являются боли в определенной области спины (шейной, грудной, поясничной), возникающие после сна, затем постепенно уменьшающиеся и вновь увеличивающиеся при физической нагрузке или пребывании в неудобном положении. При осмотре выявляется отек (обычно незначительный) и напряжение мышц. Возможна нерезко выраженная гиперемия кожи в области поражения. Движения в переднезаднем и боковых направлениях обычно ограничены. Пальпация болезненна, при ощупывании определяются узелки и участки уплотнения. При хроническом миозите нередко выявляется атрофия воспаленной мышцы.
Лечение
Диагноз выставляется на основании жалоб больного, анамнеза (излишняя нагрузка, простуда, пребывание на сквозняке ) и данных объективных исследований. Параллельно проводится дифдиагностика миозита мышц спины с радикулитом и корешковым синдромом, осложняющими течение остеохондроза и спондилеза. Для выявления признаков воспаления назначают общий и биохимический анализ крови. Для исключения аутоиммунных процессов осуществляют анализ на антитела. Для оценки состояния мышечной ткани больного направляют на МРТ мягких тканей и электромиографию. При подозрении на туберкулезную природу заболевания проводят рентгенографию позвоночника. В сомнительных случаях выполняют биопсию пораженной мышцы. При необходимости назначают консультации инфекциониста, ревматолога, эндокринолога, фтизиатра, венеролога и других специалистов.
В остром периоде показан постельный режим. Для устранения болевого синдрома используют НПВП общего и местного действия. В последующем пациентов направляют на физиопроцедуры. При хроническом миозите показана гидротерапия, тепловые процедуры (озокерит, парафин), грязелечение, паровые лечебные души, светолечение, электрофорез с новокаином, йодом и ихтиолом, а также массаж и ЛФК. При значительной атрофии мышц применяют аденозинтрифосфорную и глютаминовую кислоту. Больных направляют на санаторно-курортное лечение.
Источник