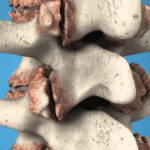
Натечник поясничного отдела позвоночника

НАТЁЧНИК (син.: натечный абсцесс, холодный абсцесс, бугорчатый конгестивный абсцесс, туберкулезный абсцесс) — скопление «холодного» (малоактивного) гноя, отграниченное соединительнотканной оболочкой, связанное со своим источником — туберкулезным очагом в костях или суставах и имеющее склонность перемещаться по межмышечным и подапоневротическим пространствам.
От Натёчника следует отличать скопление «холодного» гноя вблизи очагов хронического остеомиелита, метатифозного спондилита, актиномикоза, сифилиса и др. Эти скопления — затеки (см.) образуются в результате прорыва гноя из первичного очага в окружающие мягкие ткани. В отличие от Натёчника они не имеют склонности к миграции.
Статистика
Натёчник является характерной особенностью костно-суставного туберкулеза (см. Спондилит, Туберкулез костей и суставов). Частота образования Натёчника у больных костно-суставным туберкулезом широко колеблется в зависимости от локализации процесс и состояния больных. По материалам П. Г. Корнева (1959), Н. чаще всего наблюдается у больных туберкулезом позвоночника (60%), туберкулезным кокситом (38%), туберкулезом локтевого сустава (25%), коленного сустава (20%) и плечевой кости (19%).
Патогенез
В отличие от затеков Н. образуется не в результате механического прорыва холодного гноя из очага в окружающие ткани. В 1837—1839 гг. Н. И. Пирогов путем клинико-анатомических сопоставлений задолго до Ланнелонга (О. М. Lannelongue, 1881) пришел к выводу, что холодные нарывы являются следствием активного туберкулезного процесса в мягких тканях, результатом распада в них «бугорчатого вещества». В последующем этот вывод нашел подтверждение и развитие в трудах А. Н. Чистовича (1936), П. Г. Корнева (1953), А. И. Струкова. По современным представлениям, Н. представляет собой активную туберкулезную гранулему, к-рая в случае недостаточности защитных механизмов организма разрастается, захватывая все новые ткани. Распространение (миграция) Н. идет по рыхлым соединительнотканным прослойкам, межмышечным и подапоневротическим пространствам, что обусловливает типичность локализации Н.

Рис. 1. Возможные варианты локализации натечников при туберкулезном спондилите: 1 — в подвздошной области, 2 — под паховой складкой, 3 — на внутренней поверхности бедра, 4 — подзатылочный, 5 — поясничный, 6 — ягодичный, 7 — подколенной ямки, 8 — паравертебральный.

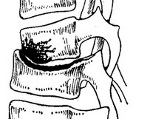
Рис. 2. Схематическое изображение продольного распила коленного сустава при распространении натечника из очага (1) метаэпифизарного остита большеберцовой кости; 2 — восходящий натечник, инфицирующий коленный сустав, 3 — нисходящий натечник, распространяющийся под икроножными мышцами.
Н. может возникнуть либо непосредственно близ пораженного отдела кости, либо вдали от него вследствие распространения туберкулезного процесса по рыхлым соединительнотканным прослойкам. При поражении шейных и верхних грудных позвонков образуются подзатылочные (рис. 1, 4) и заглоточные Н. В грудном отделе позвоночника обычно не отмечается значительных продвижений Н. Они остаются «сидячими» в виде «ласточкиных гнезд» (термин предложен П. Г. Корневым в 1953 г.), а иногда выявляются паравертебрально в межлопаточной области (рис. 1, 8). В поясничном отделе позвоночника Н. иногда проникают кзади в поясничный треугольник (trigonum Petiti — рис. 1, 5), в редких случаях — в толщу ягодичных мышц и даже в подколенную ямку (рис. 1, 6 и 7). Наиболее часто, располагаясь внутри апоневротического влагалища большой поясничной мышцы, они выявляются в подвздошных областях и проникают через мышечную лакуну на бедро (рис. 1, 1, 2, 3). Миграция Н. наблюдается также и при туберкулезном коксите вследствие наличия на бедре массивных мышечных групп. При поражении коленного сустава Н. могут обнаруживаться на передней поверхности бедра под четырехглавой мышцей, а при оститах проксимального конца большеберцовой кости спускаются вниз под икроножные мышцы и могут подниматься вверх к суставу, инфицируя его извне (рис. 2).
Патологическая анатомия характерна для туберкулезного процесса. При гистол, исследовании находят специфические клеточные элементы по типу гранулемы с творожисто-некротическим распадом, гнойным расплавлением и образованием на ее месте полости, окруженной оболочкой из туберкулезных грануляций.
Клиническая картина
Клиническая картина характеризуется общими и местными симптомами. Общая симптоматика обусловлена интоксикацией продуктами распада пораженных туберкулезом тканей, особенно при больших скоплениях гноя, и проявляется снижением общего тонуса больного, ухудшением его состояния, потерей аппетита, падением веса, повышением температуры тела, иногда до 38,5°, нередко изменением гематол, показателей (анемия, ускоренная РОЭ, сдвиг лейкоцитарной формулы влево без заметного лейкоцитоза). Эти явления чаще возникают при формировании глубоко расположенного Н. с выраженной реакцией окружающих его тканей, напр, при коксите или спондилите.
Местные изменения при Н. характеризуются наличием безболезненной припухлости с положительным симптомом зыбления; кожа над припухлостью обычно не изменена. При наклонности Н. к прорыву кожа над ним приобретает глянцевитость и красноватый цвет без заметного повышения местной температуры. Глубоко расположенные Н., содержащие сгустившийся гной, пальпируются труднее, флюктуация в них выражена слабо, поэтому диагностика их затруднена.
Осложнения. Основная опасность в активном периоде развития натечника — возникновение наружного свища (см.) и проникновение через него в очаг туберкулезного воспаления вторичной инфекции, отягощающей течение болезни и состояние больного. При проникновении Н. в полые органы грудной и брюшной полости (в трахею, бронхи, иногда в аорту, пищевод, слепую, сигмовидную, ободочную и прямую кишку, мочевой пузырь, влагалище), помимо тяжелого нарушения функции этих органов, образуется внутренний свищ, что усиливает воздействие гноя на организм и нередко приводит к амилоидозу паренхиматозных органов.
Диагноз и дифференциальный диагноз
Диагноз и дифференциальный диагноз не всегда легки. Наиболее часто приходится дифференцировать туберкулезные и нетуберкулезные абсцессы, особенно при скоплении жидкости и гноя в больших слизистых сумках, при воспалении распадающейся опухоли и др. Распознавание основывается на данных клин, обследования, диагностических пункций с цитол, исследованием, рентгенодиагностики. Типичная локализация Н. облегчает диагностику.

Рис. 3. Прямые рентгенологические признаки натечника; а — рентгенограмма грудного отдела позвоночника больного хроническим туберкулезным спондилитом: разрушены смежные отделы тел VI и VII грудных позвонков; видна веретенообразная тень (указана стрелками) натечника, расположенная паравертебрально в области IV—IX грудных позвонков; б — рентгенограмма (прямая проекция) тазобедренного сустава и бедра больного правосторонним хроническим туберкулезным кокситом: видны значительные разрушения, смещение и атрофичность сочленяющихся отделов костей сустава; тень натечника указана стрелками.
Рентгенол, выявляемость внутригрудных Н. зависит от их локализации и величины, а Н., располагающихся вне грудной клетки, также от содержания в них извести и от вторичного Схмещения соседних органов. Следует различать прямые и косвенные рентгенол, признаки Н. К прямым признакам относятся четко очерченные затемнения диам. 2 см и больше, при внутригрудной локализации — сливающиеся с тенью позвоночника и контрастно выделяющиеся на фоне легких (рис. 3, а). При иной локализации прямым признаком Н. является затемнение, чаще продолговатой формы, резко очерченное с периферической стороны, с бледно-пятнистой, крапчатой или зернистой структурой в зависимости от степени обызвествления его содержимого (рис. 3,6).
Косвенным признаком Н. вне легочной локализации может быть смещение смежных органов. Так, при локализации Н. кпереди от шейных позвонков трахея на боковых рентгенограммах будет смещена кпереди. Располагаясь паравертебрально в поясничной области, Н. ведет к выпячиванию внешнего контура пояснично-подвздошной мышцы на большем или меньшем протяжении кнаружи с одной или обеих сторон; в норме этот контур прямолинейный или пологовыпуклый. Такое выпячивание может быть обусловлено не только давлением Н., но и специфическим псоитом (см.). При расположении в забрюшинном пространстве Н. может сместить соседние органы: мочеточники, кишки и др., что определяется при контрастном исследовании соответствующих органов.
К косвенным признакам Н., окружающего средние грудные позвонки, относится и деструкция гл. обр. передней поверхности тел этих позвонков, обусловленная пульсацией нисходящей части аорты, разрушающее действие к-рой передается на позвонки через жидкое содержимое Н. При этом верхние и нижние края тел позвонков сохраняются дольше благодаря более резистентным выступающим межпозвоночным хрящевым дискам.
При увеличении в размерах или рассасывании Н. тень его и степень смещения смежных органов меняются.
По мере затихания процесса, вызвавшего образование Н., содержимое последнего может подвергнуться обызвествлению. Тень Н. вначале гомогенная, постепенно приобретает пятнистый, затем крапчатый рисунок вследствие нарастающего обогащения содержимого Н. известковыми солями.
Форма Н. определяется его размерами и средой, в к-рой он залегает, а также эластичностью его стенок. Так, при небольшой величине и внутригруднои локализации тень Н., более или менее симметрично окутывая тела позвонков, выпячивается в стороны в форме части шара. При большем распространении вдоль позвоночника тень Н. из сферической может превратиться в овоидную и далее в цилиндрическую. При паравертебральном расположении Н., по форме близких к шару, овоиду или веретену (или части их), наибольший диаметр Н. часто соответствует наиболее пораженному позвонку (перифональный абсцесс). При локализации в клетчатке тень Н. обычно имеет форму гладкого вытянутого овала с каплеобразно закругленным дном; между мышцами овоидная тень Н. заканчивается коническим заострением. Н. может распространяться не только в силу тяжести вниз, но иногда и в краниальном направлении. Поэтому при спондилите нижних грудных позвонков рентгенол, поиски Н. следует проводить не только каудально, но и краниально; то же относится к коленному суставу и лонному сочленению.
Сам факт рентгенол, выявления Н. не всегда говорит об источнике и природе его; локализация и характер найденных при этом анатомических изменений костно-суставного аппарата (межпозвоночных дисков, костей, суставных хрящей и т. д.), а также клин, картина позволяют с большей уверенностью говорить об этиологии первичного заболевания скелета — туберкулезной, кокковой, метатифозной, бруцеллезной, сифилитической, микотической и т. д. Тень Н. на рентгенограмхмах нередко требует дифференциальной диагностики (в зависимости от локализации) с так наз. сопутствующими позвоночнику тенями, с аневризмами аорты, опухолями легких, органов средостения, таза, лимф, узлов, мягких тканей шеи, грудной клетки, живота и конечностей, экстравазатами, гидронефрозом, дистопией и поликистозом почек, кистами и др. При осложнениях в течении Н., напр, при прорыве в полость внутренних органов или наружу, необходимые диагностические уточнения могут быть получены с помощью соответствующих контрастных исследований.
Лечение

Рис. 4. Схематическое изображение пункции натечника: а — неправильный прокол (слева) с образованием прямого канала (справа), через который при наполнении полости натечника гной может вытекать наружу; б — правильный прокол — сбоку, косо (слева), со смещением кожи, благодаря которому образуется клапанный ход (справа), стрелкой показано направление движения пальца, оттягивающего кожу; e — при плоских натечниках (слева) один край гнойника сдавливают рукой (справа) и пунктируют сбоку.
В период применения исключительно консервативной терапии костно-суставного туберкулеза борьба с Н. осуществлялась с помощью паллиативных средств. Т. П. Краснобаев (1947) и др. считали, что ведущая роль в лечении Н. принадлежит пункциям, к-рые выполняли по определенной методике (рис. 4) с последующим промыванием полости различными антисептическими средствами. Эта леч. тактика оказалась мало состоятельной даже в последующем, когда открылись широкие возможности применения специфических противотуберкулезных препаратов. Расчет на ликвидацию Н. без удаления основного очага в кости не оправдался, как и расчет на его спонтанное излечение. Кардинальное решение проблемы лечения Н. стало возможным только с развитием радикальной хирургии костно-суставного туберкулеза.
Большинство современных авторов рекомендует применять при Н. оперативное лечение с ликвидацией туберкулезного очага в кости — абсцессэктомию и абсцессотомию, к-рые проводят на фоне антибактериальной и общеукрепляющей терапии. Полное удаление Н. вместе с капсулой (абсцессэктомия) выполнимо не при всех его локализациях. Операция, как правило, не представляет трудностей на конечностях, но при спондилите, в частности поясничном, вследствие обширности вмешательства нельзя исключить опасности повреждения соседних органов. При нек-рых же локализациях Н. эта операция технически просто неосуществима. Абсцессотомия (удаление содержимого Н. и его пиогенной оболочки) — более щадящее вмешательство, она обеспечивает не худшие результаты и является менее опасной. В 1953 г. П. Г. Корнев впервые применил абсцессотомию по типу предложенной им ранее (1948) укорачивающей фистулотомии с одновременным кюрета-жем туберкулезных очагов в телах позвонков. Оперативные вмешательства такого рода оказались более эффективными, чем пункции Н.
Прогноз
Прогноз при радикальном оперативном лечении благоприятный. Он зависит от своевременной диагностики, точного определения локализации Н., комплексного использования основных методов лечения, в частности одновременного применения абсцессотомии (абсцессэктомии) и некрэктомии очага поражения кости с последующим проведением массивной антибактериальной терапии. Соблюдение этих условий почти во всех случаях гарантирует полное излечение Н. Так, по данным П. Г. Корнева (1971), из 575 больных, перенесших операции по поводу Н., лишь у 5 остались свищи, потребовавшие повторных вмешательств.
Библиография: Гусейнов Г. К. Забрюшинным натечный абсцесс при туберкулезе позвоночника, Хирургия, №11, с. 118, 1974; Заводчиков С. Г. и Аронский А. С. Роль ангиографии в дифференциальной диагностике внутригрудных абсцессов у больных туберкулезным спондилитом, Пробл, туб., № 6, с. 48, 1978; Зедгенидзе Г. А., Грацианский В. П. и Сивенко Ф. Ф. Рентгенодиагностика костно-суставного туберкулеза, с. 168, Л., 1958; Корнев П. Г. Хирургия костно-суставного туберкулеза, ч. 3, с. 57, Д., 1971; Краснобаев Т. П. Костно-суставной туберкулез у детей, с. 33, 203, М., 1947; Малевский А. М. Пневморетроперитонеум как метод диагностики псоас-абсцессов, Ортоп, и травмат., № 2, с. 79, 1973; Минeeв П. П. Анатомические пути распространения натечных абсцессов при туберкулезном спондилите, Вестн, хир., т. 74, № 6, с. 54, 1954; Сагалович В. Я. Особенности фистулографии при свищевых осложнениях туберкулеза позвоночника, Вестн, рентгенол, и радиол., № 3, с. 36, 1972; Степанов В. А. Эффективность хирургического лечения больных туберкулезом пояснично-крестцового отдела позвоночника, осложненного абсцессами и свищами, в кн.: Восстановительное лечение больных костно-суставным туберкулезом, под ред. E. Н. Варфоломеева и др., с. 52, Киев, 1972; Чистович А. Н. Патологическая анатомия и патогенез туберкулеза, с. 87, JI., 1973; Davi d-Chausse J. e. a. Mal de Pott dorsal, suppuration mediastinale, tuberculose de Toeso-phage avec fistules cutanees abces froids thoraciques, Rev. Rhum., t. 44, p. 193, 1977; Kastert J. u. Uehlinger E. Skelettuberkulose, Handb. d. Tuberk., hrsg. v. J. Hein u. a., Bd 4, S. 443, Stuttgart, 1964; Kremer W. u. Wies.se O. Die Tuberkulose der Knochen und Gelenke, B., 1930.
Д. K. Хохлов; С.И. Финкельштейн (рент.).
Источник
Туберкулез позвоночника – это форма костного туберкулеза, вызываемая палочками Коха и поражающая различные отделы позвоночного столба. Первые симптомы заболевания могут появиться как спустя короткое время, так и через несколько лет с момента инфицирования. Часто наблюдаются множественные поражения. Патология проявляется болями, ограничением движений и нарушением походки. В запущенных случаях может развиться деформация позвоночника. Диагноз выставляется на основании туберкулиновых проб и данных рентгенографии. Лечение обычно консервативное: длительная иммобилизация, коррекция диеты, стимуляция иммунитета.
Общие сведения
Туберкулез позвоночника – туберкулезное поражение одного или нескольких позвонков. Является самой распространенной формой костно-суставного туберкулеза. Наблюдается незначительное преобладание больных мужского пола. В 60% случаев поражается грудной отдел, в 30% случаев – поясничный отдел, по 5% приходится на туберкулез шейного и крестцового отдела.
Может страдать один позвонок, однако чаще выявляются множественные поражения. В 70% случаев в процесс вовлекается два позвонка, в 20% случаев – три или более позвонка. Обширные поражения чаще встречаются в грудном и переходном (грудопоясничном) отделах позвоночника. В последние годы отмечается увеличение количества случаев туберкулеза позвоночника в сочетании с другими формами туберкулеза (легких, глаз, почек).
Туберкулез позвоночника
Причины
Заболевание провоцируется кислотоустойчивыми штаммами туберкулезных микобактерий (палочек Коха). Возбудитель способен длительно сохраняться во внешней среде и активизироваться при попадании в благоприятные условия. Заражение происходит воздушно-капельным, пылевым, реже — контактно-бытовым и трансплацентарным способом.
Классификация
С учетом распространенности выделяют:
- Локальное (ограниченное) поражение – туберкулезный остит. Выявляется одиночный очаг, не выходящий за пределы тела позвонка, или поражение одного позвоночно-двигательного сегмента.
- Распространенное поражение – процесс, захватывающий два или более смежных позвоночно-двигательных сегмента.
- Множественное поражение – туберкулез двух или более не смежных позвоночно-двигательных сегментов.
- Сочетанная форма – поражение двух и более органов (например, позвоночника и легких).
Различают следующие стадии туберкулеза позвоночника:
- 1 стадия – развитие первичного туберкулезного остита.
- 2а стадия – признаки прогрессирующего спондилоартрита при сохранении функции позвоночника.
- 2б стадия – признаки прогрессирующего спондилоартрита при нарушении функции позвоночника.
- 3 стадия – развитие хронического деструктивного спондилита, полная утрата функции пораженного сегмента.
- 4 стадия – посттуберкулезный спондилоартроз.

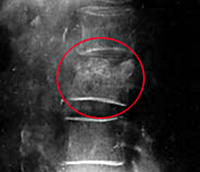
КТ ОГК. Деструкция 10 и 11 грудного позвонка (красная стрелка) с наличием скопления жидкости (абсцесс, натечник: синяя стрелка) в мышце, выпрямляющей спину, и перивертебральных тканях (зеленая стрелка).
Симптомы туберкулеза позвоночника
Проявления заболевания могут сильно варьироваться в зависимости от количества пораженных позвонков, локализации и стадии процесса. Наиболее постоянным симптомом является боль. При этом различают два типа болевого синдрома. Первый возникает при разрушении костных структур, для него характерны боли в глубине позвоночника, усиливающиеся при нагрузке и сопровождающиеся образованием зоны гиперестезии кожи над очагом поражения.
Причиной развития болей второго типа становится сдавление нервных корешков фрагментами позвонков. Возможна иррадиация в туловище и конечности, боли сопровождаются ограничением движений и напряжением мышц спины. Иррадиация болей наблюдается при поражении всех уровней. При туберкулезе шейного отдела боли могут отдавать в межлопаточную, затылочную или теменную область, при туберкулезе грудного отдела – в грудную клетку, живот или пах (в зависимости от локализации туберкулезного очага), при туберкулезе поясничного отдела – в ноги.
При поражении шейного отдела позвоночника пациент неохотно сгибает и поворачивает голову, старается разгрузить поврежденный отдел, поддерживая подбородок или голову руками. Туберкулез грудного отдела проявляется скованностью походки и фиксацией корпуса. Больной поворачивается в сторону всем телом, а, поднимая что-то с пола, сгибает колени, но сохраняет прямую спину. При поражении поясничного отдела также наблюдается скованность походки, характерно усиление поясничного лордоза и выпячивание живота.
Осложнения
При отсутствии лечения возможно образование натечных абсцессов, обусловленных казеификацией и расплавлением тканей с последующим скоплением гноя под связками позвоночника. Гнойники могут сдавливать спинной мозг и вызывать параплегию. Нередко гной распространяется по ходу мышечных фасций и образует удаленные затеки. При поражении шейного отдела могут возникать заглоточные абсцессы и абсцессы за кивательной мышцей, при локализации процесса в грудном отделе – абсцессы в области межреберных промежутков, при поражении поясничного отдела – абсцессы в области паха и по внутренней поверхности бедра, реже (при прохождении гноя через запирательное отверстие) – в области тазобедренного сустава.
На поздних стадиях туберкулеза позвоночника наблюдаются деформации, обусловленные разрушением тел позвонков. На уровне пораженного позвонка возникает угловое искривление (горб). При множественном распространенном поражении возможно выраженное укорочение туловища.

КТ ОГК (эта же пациентка, сагиттальный срез). Деструкция 10 и 11 грудного позвонка (красная стрелка), скопление жидкости в мышцах спины (синяя стрелка) и в перивертебральной клетчатке (зеленая стрелка).
Диагностика
Основным инструментальным методом диагностики туберкулеза позвоночника является рентгенологическое исследование. Этиологической верификации диагноза помогают иммунологические реакции: in vivo — проба Манту и Диаскинтест, а также in vitro — интерфероновый и Т-Спот тест.
Рентгенография грудной клетки свидетельствует о наличии первичных туберкулезных очагов во внутригрудных лимфатических узлах и верхних отделах легких, при этом обнаруживается кальцинация, подтверждающая значительную давность поражения. При проведении рентгенографии позвоночника на ранних стадиях выявляется сужение промежутков между соседними позвонками или наличие участков нарушения костной структуры в области тел позвонков.
В последующем тела позвонков спадают, возникает угловое искривление позвоночника. При туберкулезных абсцессах в пределах боковых связок позвоночника на снимках видны плотные веретенообразные тяжи, при натечных абсцессах в поясничной и грудной области определяются тени, иногда окруженные тонкими полосками обызвествления или содержащие кальцинированные глыбки. Для выявления натечных абсцессов при туберкулезе позвоночника также может использоваться МРТ позвоночника.

КТ ОГК. Очаговый туберкулез легких у этой же пациентки.
Дифференциальная диагностика
Постановка окончательного диагноза в большинстве случаев не вызывает затруднений. У детей и подростков иногда приходится проводить дифференциальную диагностику туберкулеза позвоночника с болезнью Шейермана-Мау и болезнью Кальве. При болезни Шейермана-Мау отсутствуют рентгенологические признаки треугольной деформации тел позвонков, при болезни Кальве на снимках на месте одного из позвонков выявляется равномерное образование с пластинчатой структурой и гнездами кальцификации. Кроме того, туберкулез позвоночника иногда дифференцируют с врожденными аномалиями развития, первичными злокачественными опухолями и метастазами опухолей других локализаций.
Лечение туберкулеза позвоночника
Лечение длительное, проводится в условиях стационара. План лечения составляют с учетом формы и стадии процесса, особенностей реакции организма, возраста больного, давности заболевания и состояния внутренних органов. Основными целями терапии являются стимуляция защитных сил организма, предупреждение развития осложнений и восстановление функции позвоночника. Базой для комплексного лечения становится санитарно-гигиенический метод, включающий в себя организацию правильного режима дня и полноценного питания, а также нормализацию нервно-психологического состояния пациента.
Местное лечение предусматривает длительную иммобилизацию с последующим проведением реабилитационных мероприятий. Важнейшей частью лечения является продолжительная химиотерапия, позволяющая предотвратить летальный исход, свести к минимуму вероятность развития грубых деформаций и тяжелых осложнений. Схему лечения составляют с учетом стадии болезни, используют комбинации нескольких лекарственных средств, в процессе терапии проводят замену препаратов. Хирургическое вмешательство показано только при сохранении параплегии.
Прогноз и профилактика
При раннем выявлении и адекватном лечении возможно выздоровление. При тяжелых поражениях отмечается высокий процент выхода на инвалидность, не исключен летальный исход. Туберкулез является социальной болезнью, обусловленной условиями жизни пациентов. К числу мер, позволяющих ограничить распространение этого заболевания, относятся регулярные противоэпидемические и профилактические мероприятия. Необходимо регулярно проходить флюорографию и сразу обращаться к врачу при появлении подозрительных симптомов. При контакте с больными туберкулезом следует соблюдать рекомендованные врачом-фтизиатром меры предосторожности. В течение 30 первых дней жизни нужно проводить первичную профилактику новорожденным.
Источник