Объем активных движений в поясничном отделе

Движения позвоночника в грудном отделе в сравнении с шейным у здорового человека возможны лишь в небольшом объеме и преимущественно вперед (сгибание — 40°, разгибание — 0°, наклоны — 20°, ротация — 30°). Объективным критерием достаточности или ограничения подвижности сгибания, является прием (симптом) Отта (рис. 141). От VII шейного позвонка отмеряется 30 см вниз и делается отметка, затем исследуемому предлагается максимально согнуть спину вперед. У здорового человека это расстояние увеличивается до 34-38 см. При поражении позвоночника оно либо ограничено, либо не меняется.

Рис. 141. Определение подвижности в грудном и поясничном отделах позвоночника с помощью приемов Отта и Шобера
Ротационные движения в грудном отделе позвоночника надо исследовать в положении больного сидя, чтобы исключить движения в тазобедренных суставах, возникающих при поворотах в вертикальном положении (рис. 142).

Рис. 142. Исследование ротационных движений в грудном отделе позвоночника. Больная сидит на стуле и делает максимальные повороты головы и плеч в одну, затем в другую сторону. Врачу лучше наблюдать за исследуемым сверху. В положении сидя таз фиксирован, и ротационные движения осуществляются только за счет грудного отдела позвоночника
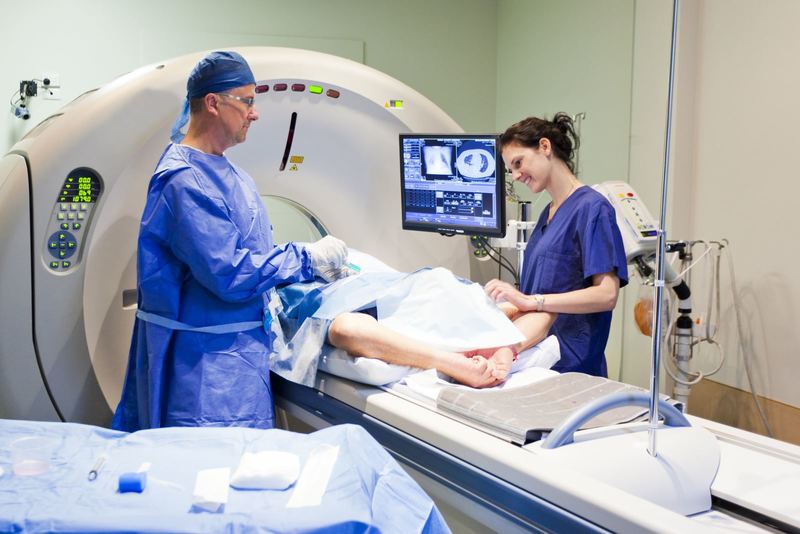
В поясничном отделе позвоночника объем движений небольшой и преимущественно вперед. Для оценки подвижности поясничного отдела можно использовать ориентировочный тест с наклоном туловища вперед, учитывая при этом, что наклон осуществляется не только за счет сгибания позвоночника, но и за счет движения в тазобедренном суставе. У здорового человека при наклоне позвоночник образует дугу (рис. 143, 144).

Рис. 143. Ориентировочный тест на подвижность поясничного отдела позвоночника и тазобедренного сустава. Исследуемому, находящемуся в вертикальном положении, врач устанавливает пальцы правой руки на остистые отростки нижних поясничных позвонков и просит его максимально наклониться вперед, коснуться пальцами пола. У здорового человека грудной и поясничный отделы позвоночника делают плавную дугу, а пальцы врача, расположенные на позвоночнике, расходятся. Хороший наклон туловища вперед указывает также на нормальное сгибание в тазобедренном суставе

Рис. 144. Определение подвижности позвоночника с помощью наклона туловища вперед, Наблюдение сбоку. У здорового человека позвоночник образует равномерную дугу. При фиксированном позвоночнике наклон осуществляется за счет сгибания в тазобедренных и коленных суставах
Ограничение движения позвоночника вперед можно выявить с помощью приема (симптома) Шобера (см. рис. 141). От V поясничного позвонка отмеряется 10 см вверх и делается пометка. При максимальном наклоне вперед у здорового человека это расстояние увеличивается на 4-6 см. При заболеваниях позвоночника оно может не меняться.
Разгибание в поясничном отделе незначительное и оценивается врачом на глаз. Во время исследования врач придерживает исследуемого, так как возможно нарушение равновесия и падение (рис. 145).

Рис. 145. Исследование объема движений в поясничном отделе позвоночника наклоном вперед, разгибанием назад, наклоном в стороны
Наклоны в стороны определяются в вертикальном положении исследуемого. Руки при наклоне должны скользить по швам, но при этом наклон туловища вперед недопустим. Величина наклона у здоровых до 20°. Ограничение его в большей степени характерно для болезни Бехтерева, остеохондроза и спондилеза, травмы.
Ригидность грудного и поясничного отделов нозвоночника клинически может проявляться симптомом доскообразной спины. Выявляется он следующим образом. Исследуемому предлагается наклониться вперед и пальцами достать пол, не сгибая ног в коленях; здоровому это сделать легко.
При воспалительных или дегенеративных процессах в этих отделах позвоночника, спазмах мыпщ спины сгибание туловища происходит за счет тазобедренного сустава, спина при этом выглядит плоской, доскообразной (рис. 146).

Рис. 146. Синдром пояснично-бедренной разгибательной ригидности (симптом доски по Марксу). Происходит одновременная фиксация поясничного отдела позвоночника и тазобедренных суставов. Наклон стоящего больного почти невозможен. При поднятии за ноги лежащего больного из-за скованности в суставах происходит подъем таза и туловища, больной касается кушетки только надплечьями. Причина синдрома — выпадение межпозвонкового диска, спондилолистез, опухоли оболочек, воспалительные сращения корешков и др.
Изменение формы, ограничение подвижности позвоночника, напряжение мышц спины и локальная болезненность при пальпации могут быть обнаружены как при воспалительных, так и при дегенеративных заболеваниях. Наличие таких отклонений у лиц молодого возраста в сочетании с характерным болевым синдромом позволяет заподозрить анкилозирующий спондилоартрит. Наиболее характерный объективный признак этого заболевания — ограничение подвижности позвоночника. Реже можно встретить одно из двух типичных для него вариантов деформации позвоночника — выпрямление физиологических изгибов или значительное увеличение грудного кифоза.
Последняя разновидность деформации, возникшая в молодом возрасте, может быть также следствием остеохондропатии апофизов позвонков (болезнь Шейерманна—May). Изменения, развивающиеся в пожилом возрасте, чаще бывают связаны с остеохондрозом позвоночника.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Опубликовал Константин Моканов
Источник
![]() Медицинская реабилитация
Медицинская реабилитация
Важным этапом определения состояния двигательного аппарата является исследование функции движения позвоночного столба и суставов конечностей. Обследование проводят в два этапа: вначале устанавливают объем активных движений, а затем пассивных. Суставная или сегментная пассивная подвижность изучается с помощью специальных приемов мануального обследования. Соответствующим диагностическим приемам подвергается каждая кинематическая цепь. Этап исследования пассивной суставной подвижности можно назвать пальпацией движения.
Подвижность позвоночного столба исследуют при сгибании, разгибании, боковых наклонах и поворотах туловища. Для оценки нарушения подвижности существуют нормы амплитуды (в градусах). Сгибание позвоночного столба происходит главным образом в шейном, нижнегрудном и поясничном отделах. Общая амплитуда при сгибании его достигает приблизительно 90′ (шейный — 40’). Во время флексии позвоночный столб образует плавную дугу, а при патологии обычно происходит ограничение подвижности, то есть соответствующий отдел его не участвует в Движении. Обращают внимание на изменение естественных изгибов: при сгибании — выпрямление лордозов и усиление кифоза, а при разгибании — наоборот.
При исследовании сгибания врач, находясь сзади, наблюдает по мере увеличения наклона расширение межостистых промежутков и распространение сверху вниз (из грудного в пояснич-ный отдел) так называемой двигательной волны. В момент достижения максимального сгибания в сегменте происходит расслабление мышц-разгибателей (антагонистов сгибателей), что сопрово>кдается появлением этого зрительного феномена. При олокаде движения в сегменте происходит как бы перескакива-
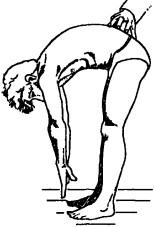
Рис. 124. Исследование сгибания позвоночного столба (грудо-поясничный отдел)
ние двигательной волны через эту зону.
Важно обратить внимание на симметричность «двигательной волны» в правой и левой половине спины, на отклонение позвоночного столба в сторону при сгибании. Для контроля за объемом движения замеряют расстояние между кончиками пальцев и полом при выпрямленных коленях. Следят, чтобы больной сгибался за счет позвоночного столба, а не тазобедренных суставов. При гипермобильности больной может согнуться таким образом, что свободно достает пол ладонями. Нестабильность сегмента может проявляться следующим: во время сгибания больной отмечает в определенный момент нарастание боли, после чего наступает сдвиг позвонка с уменьшением болезненности и возможностью закончить наклон вперед. Выпрямление позвоночного столба в обратном направлении сопровождается более равномерной болезненностью в ходе движения. Пациент продолжает стоять, врач кладет свои пальцы на остистые отростки поясничных позвонков и просит больного согнуться и достать пальцами пол (это также приводит к сгибанию в тазобедренных суставах). Если смотреть сбоку, то поясничный лордоз должен смениться плавной дугой, уровень под-
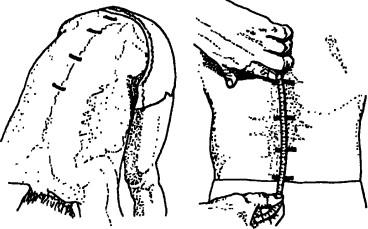
Рис. 125. Проведение модифицированного теста Шобера
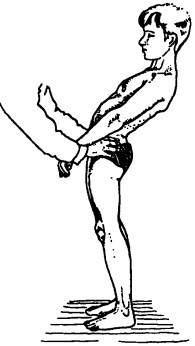
Рис. 126. Исследование разгибания в грудо-поясничном отделе
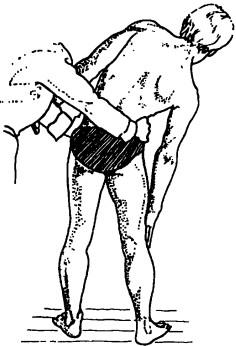
Рис. 127. Исследование бокового наклона в грудо-поясничном отделе
вижности оценивается по расхождению пальцев врача, установленных на остистые отростки поясничных позвонков (рис. 124). Сгибание в пояснично-грудном отделе может быть оценено также с помощью модифицированного теста Шобера. Пациента просят максимально нагнуться вперед, затем отмечают три Ю-сантиметровых отрезка на позвоночном столбе, начиная с верхнего остистого отростка крестца. Затем просят больного разогнуться и снова замеряют расстояние между отметками. Нижний отрезок должен уменьшиться как минимум на 50%, средний— на 40% и верхний — на 30% (большее укорочение наблюдается у высоких людей). Альтернативой является измерение расстояния Суп—Thxn и Thxii—S| в вертикальном положении и состоянии максимального сгибания. Расстояние в грудном отделе в норме увеличивается на 2—3 см, в поясничном — на 7— 8 СМ (рис. 125).
Затем, стабилизировав таз обеими руками, просят больного прогнуться назад (осуществить разгибание), в это время отмечают степень углубления лордоза (рис. 126). Амплитуда экстен-
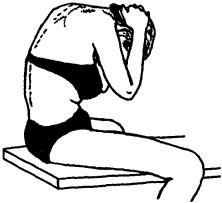
Рис. 128. Исследование сгиба ния в грудном отделе
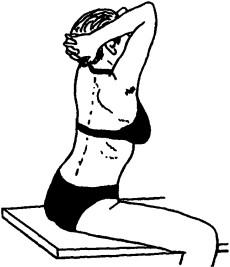
Рис. 129. Исследование разгибания в грудном отделе
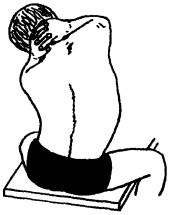
Рис. 130. Исследование бокового сгибания в грудном отделе
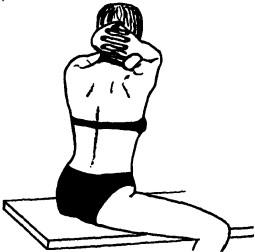
Рис. 131. Исследование ротации в грудном отделе
зии позвоночного столба в норме равняется примерно 30°. Боковые наклоны позвоночного столба (поясничные и грудные сегменты) также исследуют при фиксированном тазе в положении
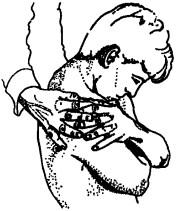
Рис. 132. Исследование сгибания в шейном отделе
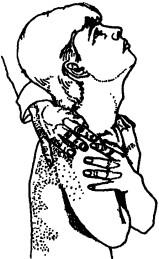
Рис. 133. Исследование разгибания в шейном отделе
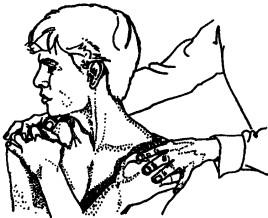
Рис. 134. Исследование ротации в шейном отделе
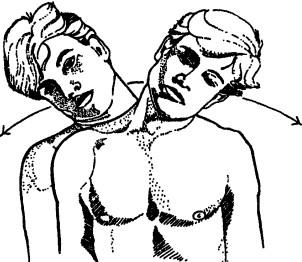
Рис. 135. Исследование сгибания в стороне разгибания в шейном отделе
больного стоя, ноги его должны быть на ширине плеч. Больного просят скользить обеими руками попеременно по боковым поверхностям ног (рис. 127). При боковых наклонах позвоночный столб образует угол, достигающий примерно 60°. При латерофлексии отмечают образование из линии остистых отростков плавной (равномерной) дуги, В зоне блокированных сегментов образование дуги нарушается. Паравертебральные мышечные валики с противоположной стороны от наклона расслабляются, чего не наблюдается при блокировках. Замеряют экскурсию среднего пальца на стороне наклона и сравнивают с противоположной стороны. Ротационные движения позвоночного столба в стороны возможны на 90°, причем в поясничном отделе ротация практически отсутствует.
Указанные цифры амплитуды движений всего позвоночного столба являются усредненными для лиц молодого возраста и изменяются в зависимости от возраста больного и его физического развития.
Для выявления ограничения подвижности и болезненности движений в реберно-позвоночных, поперечнореберных суставах больного просят глубоко дышать и в это время проверяют экскурсию ребер.
Активные движения в шейном и грудном отделах исследуют в положении больного сидя.
Для определения объема активных движений в грудном отделе позвоночного столба больной должен сидеть на кушетке (для фиксации таза), руки согнуты в локтевых суставах, кисти его рук на шее со сплетенными в замок пальцами (для фиксации плечевого пояса). Из этого положения больного просят приблизить локти к бедрам (сгибание, рис. 128), максимально посмотреть вверх (разгибание, рис. 129), до предела наклониться плечевым поясом поочередно вправо и влево (латерофлексия, рис. 130) и развернуться в стороны (ротация, рис. 131). Подвижность при латерофлексии и ротации сравнивают с обеих сторон.
При обследовании шейного отдела больного просят, обхватив себя руками перед грудью, зафиксировать плечевой пояс. Затем, удерживая зафиксированные плечи больного, просят его дотронуться подбородком до грудины (сгибание, рис. 132), взглянуть максимально вверх (разгибание, рис. 133), посмотреть вокруг, максимально поворачивая голову (ротация, рис. 134) и, наконец, прикоснуться попеременно ухом к соответствующему плечу (латерофлексия, рис. 135). Во время сгибания в сторону боль, ощущаемая на стороне, в которую происходит сгибание, будет указывать на поражение межпозвонковых суставов, но если она ощущается на противоположной стороне, то более вероятно, что это мышечный спазм.
При исследовании подвижности всегда обращают внимание на объем движений, локализацию и направление двигательных нарушений в кинематических цепях, степень болезненности движений.
Источник
Осуществляется
пальцем, с помощью молотка, а также
вибратора. Перкутируют остистые отростки
позвонков, межостистые связки, мышцы,
различные периартикулярные ткани. При
этом определяют зону иррадиации боли.
Исследование активных движений позвоночника
Сначала
визуально, а затем для получения
количественной оценки подвижности
позвоночника инструментально определяют
объем движений вперед — назад, в стороны,
в ротации.
В
поясничном и шейном отделах позвоночника
исследование проводится в положении
стоя, сидя, а в грудном отделе в положении
больного сидя на краю кушетки «как на
коне». В начале больной наклоняется
вперед только грудным отделом позвоночника,
не перенося тяжесть тела на тазобедренные
суставы. Движение должно продолжаться
до полного натяжения межостистой связки,
при этом образуется равномерная дуга
из остистых отростков грудных позвонков.
В месте блокированного двигательного
сегмента остистые отростки четко не
определяются, нарушается плавность
грудного кифоза. Наклоняться назад
необходимо до соприкосновения остистых
отростков грудных позвонков. В месте
блокады плавность перехода между ними
нарушается, движение становится почти
невозможным.
Наблюдают
также за симметричностью движений
правой и левой половины спины — «феномен
убегания одной половины спины» при
выполнении боковых наклонов движение
должно осуществляться свободно, с
образованием плавной дуги сколиоза.
При блокаде в каком-либо грудном сегменте
плавность перехода нарушается. При
проверке ротации направо левая рука
больного кладется на его колено, а правая
отводится назад, а при проверке налево
— наоборот; осуществляют движение по
часовой стрелке и против нее при
фиксированном тазе.
Затем
больного укладывают на живот и исследуют
равномерность подъема и опускания
грудной клетки при вдохе и выдохе
(феномен «дыхательной волны»). В месте
блокады наблюдают плато дыхательной
волны.
Но
даже если движения сохранены в полном
объеме, можно уловить некоторое
сопротивление на больной стороне при
ротации, исследовании симптомов
натяжения. При исследовании движений
в различных суставах может раздаваться
хруст, подтверждающий наличие
нейроостеофиброза. Если явления
нейростеофиброза мало выражены, то
хруста может и не быть, но при этом
следует учитывать плавность скольжения
суставных поверхностей.
Важно
знать, что при максимальных переднеезадних
и боковых наклонах спинной мозг смещается
в сторону наклонов благодаря наличию
резервных пространств и перерастяжения
его не возникает. Во время ротации головы
натяжение спинного мозга уменьшается
благодаря винтообразному движению
атланта со смещением его книзу.
При
обширном объеме движений позвоночника
между отдельными сегментами подвижность
составляет не более 4°. Наибольший объем
совершают в нижне-шейном и пояснично-крестцовом
отделах. В сгибании практически участвует
только грудной отдел, а шейный и поясничный
выпрямляются, в разгибании — наоборот.
В грудном отделе осуществляют
преимущественно боковые (больше в
нижне-грудном) и вращательные (больше
в верхне-грудном) движения, а в поясничном
в основном в передне-заднем направлении.
Основной
вид движения в атланто-затылочном
суставе — сгибание и разгибание вокруг
фронтальной оси, проходящей через
основание мыщелков затылочной кости.
Для
атланто-аксиального сустава характерно
вращательное движение вокруг вертикальной
оси в пределах более 20° и 30—40° при
латерофлексии, сгибание и разгибание
с амплитудой 7,5—14°. При легком наклоне
вперед во вращательном движении участвуют
преимущественно двигательные сегменты
(ДС) С3—С7, при максимальном наклоне
вперед — С1—С2, а назад — преимущественно
ДС — С5—С7.
Общий
объем движений в шейном отделе позвоночника
равен при сгибании 70°, разгибании —
60°, боковых наклонах — 30°, вращении —
75°.
Объем
движений грудного отдела позвоночника:
при сгибании — 50°, при разгибании —
55°, боковых наклонах — 100°, вращении —
40°.
Объем
движений поясничного отдела составляет
при сгибании — 40°, разгибании — 30°,
боковых наклонах — 35°, вращении — 5°.
Итак,
в шейном отделе позвоночника сгибание
должно происходить до соприкосновения
подбородка с грудиной, при разгибании
чешуя затылочной кости может занять
горизонтальное положение, боковое
сгибание — до соприкосновения уха с
неприподнятым надплечьем, при вращении
подбородок может совершать экскурсии
от одного акромиального отростка до
другого. При сгибании позвоночника
тренированный пациент может коснуться
кончиками пальцев пола, не сгибая
коленных суставов; при разгибании
позвоночника достать пальцами подколенных
ямок; при боковом сгибании кончики
пальцев, скользя по наружной поверхности
бедер, могут коснуться соответствующего
коленного сустава. Общий объем движений
в поясничной области в сагиттальной
плоскости в среднем составляет 42 мм.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Опрос больного (сбор анамнеза)
Осмотру и неврологическому исследованию пацинета предшествует тщательный сбор информации об истории заболевания, направленный на выявление характерных данных, указывающих на первичное поражение позвоночника в качестве причины болевого синдрома и нарушения движения.
Анамнез — один из важнейших методов исследования, помогающий правильно поставить диагноз, определить прогноз, выбрать наилучшие варианты лечения и профилактики. Сбор анамнеза проводят по определенному плану. Первоночально уточнянют жалобы больного, его ощущения, получают сведения о начале заболевания и последующем его течении, далее о предшествовавшей заболеванию жизни больного, о наследственности, перенесенных ранее болезнях, семейном положении, вредных привычках (употребление алкоголя, курение и т.д.), условиях быта, труда и пр. Неправильно сообщенные врачу сведения могут привести к ошибочному диагнозу болезни, а следовательно, и к неверному лечению.
Исследования позвоночника
После того как собран анамнез, оценены жалобы и характер болевого синдрома, врач приступает к осмотру больного.
Осанка и статика
Пациента необходимо осматривать раздетым до трусов, так как только в таком случае можно получить полное представление об особенностях осанки, о статике и динамике позвоночника, наличии кожных изменений (при нейрофиброматозе и других факоматозах, при ревматических заболеваниях, при псориазе, новообразованиях кожи, грудной железы), следы от ожогов, сухость кожи, ихтиоз, отеки и т.д. Симметричность кожных складок, наличие полос растяжения на пояснице, варикозного расширения вен (на ногах, над позвоночником), гемангиом; наличие костных деформаций (последствия травмы, рахита, деформации суставов при артрозах, отложения уратов при подагре, варусные или вальгусные деформации конечностей и т.д.). Многие из этих признаков могут оказаться решающими для постановки диагноза.
Осмотр проводится со всех сторон (спереди, сзади и сбоку), с ног до головы в положении стоя
При осмотре передней поверхности тела обращается внимание на положение головы относительно средней линии, симметричность ее расположения, приподнятость или опущенность плечевого пояса, на форму грудной клетки, грудины, симметричность реберных дуг, живота, расположение пупка (отклоняется в сторону напряженной косой мышцы живота), гребней подвздошных костей; на форму и длину ног (О-образные, Х-образные), позицию стоп (носки разведены или сведены, опора на внешнюю или внутреннюю часть стопы).
Осматривая больного сзади, проводим воображаемую вертикаль от середины макушки головы до середины расстояния мeжду стопами и фиксируем отклонения линии остистых отростков позвонков в ту или иную сторону (сколиоз), смещение головы от средней линии. Отмечаем асимметричность расположения плеч (приподнятое или опущенное плечо), лопаток (крыловидная, отстоящая от грудной клетки лопатка). Обращаем внимание на длину шеи (короткая шея), выстояние остистого отростка седьмого шейного позвонка, других позвонков. Изучаются форма грудной клетки, наличие реберного горба при сколиозе, кифозе (круглая или плоская спина); симметричность или косое стояние таза, крестца по форме крестцового ромба, высоте, симметричности расположения крыльев подвздошных костей. Важно не упустить из виду наличие поперечных линий растяжения, складок кожи, опущение ягодичной складки, наличие участков атрофий и гипертрофий паравертебральной мускулатуры и мышц ног, плоскостопия.
Треугольники талии, образованные линиями рук, бедер и талией, должны быть одинаковой формы с обеих сторон, их асимметрия свидетельствует о значительных нарушениях в опорно-двигательном аппарате.
Осмотр сбоку четко выявляет дефекты осанки, отклонения головы, живота, таза от центра тяжести, усиление физиологических изгибов или образование горба, гиперлордоза, переразгибание ног в коленных суставах. Наиболее часто встречающиеся отклонения — это выдвинутая вперед голова, переразгибание в шейном отделе позвоночника, сутулость(корригируется напряжением мышц спины), кифозирование грудногоотдела позвоночника, гиперлордоз поясничного отдела, выступающий вперед или свисающий живот, отстояние таза кзади, укорочение расстояния между нижними ребрами и тазом наблюдается при слабости ягодичных мышц и брюшного пресса, напряжении паравертебральных мышц поясничного отдела.
Исследование в положении сидя позволяет получить дополнительную важную информацию о статике позвоночника. При этом отмечаются особенности сидячей позы, усиление переднего смещения головы, ее наклона в сторону, акцентуация грудного кифоза, сколиоза, сглаженность лордоза или формирование кифоза в поясничном отделе позвоночника, симметричность опоры на ягодицы или ее нарушение. В сидячем положении хорошо выявляется преобладающий тип дыхания пациента (верхний и нижний грудной, брюшной или смешанный).
Исследования активных движений в позвоночнике
Исследование активных движений в позвоночнике (его динамики) является важнейшим дифференциально- диагностическим приемом, позволяющим судить о тяжести, локализации и нередко о характере его поражения. В положении стоя, сидя и лежа пациент выполняет сгибание, разгибание, наклоны в стороны и вращения вправо и влево в различных отделах позвоночника. Движения в шейном и грудном отделах лучше изучать в положении сидя. Подвижность в пояснично-крестцовом отделе позвоночника исследуется в вертикальном положении пациента.
При исследовании выявляется ограничение объема движений, фиксация позвоночника или его увеличение, гипермобильность (объем движений увеличен), нестабильность. Фиксация чаще всего обусловлена мышечным напряжением, обеспечивающим защитную противоболевую позу (миофиксация). Такая ситуация характерна для рефлекторных болевых и корешков синдромов, обусловленных остеохондрозом, грыжами межпозвоночных дисков. При этом движение ограничено в сторону боли, то есть попытка наклона, разгибания позвоночника в этом направлениее усиливает или провоцирует боль.
Ограничение и увеличение подвижности позвоночника определяется визуально по изменению кривизны его дуг. В шейном отделе объем движений устанавливается по приближение подбородка к вырезке грудины при наклоне головы (в норме подбородок должен коснуться груди), чешуи затылочной кости к остистому отростку седьмого шейного позвонка при разгибании (в норме взгляд должен быть устремлен точно вверх), уха к плечу при наклоне в сторону (в норме верхний край одного уха должен находится на одном уровне с нижним краем другого уха), ротация оценивается дугой поворота относительно плечевого пояса (в норме голова должна быть повернута в сторону так, чтобы взгляд был устремлен в сторону).
При гипермобильности объем движений увеличен.
Локальная нестабильность выявляется на фоне блокированных соседних сегментов и относительного уменьшения общего объема движений в исследуемом отделе позвоночника, деформации дуги позвоночника. При наклоне в нестабильном сегменте, может возникать характерный хруст, который бывает слышен со стороны. Движение прерывистое из-за мгновенных замыканий-размыканий пораженного сегмента с кратковременным усилением боли. Чаще то же самое явление более выражено при возвращении туловища в исходное положение.
Пальпация (ощупывание)
Пальпация является основным методом исследования, позволяющим врачу получить полную информацию о болезненных изменениях в мышечной ткани, сухожилиях, связках, суставах, о тонусе мышц, о состоянии кожи и подкожной клетчатки, о наличии болевых и триггерных точек, о болезненности периферических нервных стволов.
Вначале проводится поверхностная пальпация кожи в зоне пораженного двигательного сегмента, которая может обнаружит местное ее уплотнение, гипергидроз. Кожная складка в этой области плохо формируется. Эти изменения определяются в виде полосы над поврежденным сегментом или захватывают значительный участок кожи, расположенный ниже. Далее отдельно пальпируются остистые отростки, межостистые связки, места проекции межпозвоночных суставов, поперечные отростки. При этом пальпация становится более глубокой и интенсивной. Фиксируются наиболее болезненные точки, эффект отдачи боли в другие участки тела.
Неврологическое исследование
При исследовании неврологического больного, основные симптомы поражения нервной системы, которые имеют непосредственное отношение к статусу пациента с вертеброгенной патологией и связанных с нею различными неврологическими осложнениями, позволяют врачу (ортопеду) самостоятельно разобраться в синдроме поражения нервной системы и возможной ее связью с заболеванием позвоночника.
Исследование черепных нервов
С головным мозгом связано 12 пар черепно-мозговых нервов, которые обеспечивают чувствительность кожи лица, слизистой оболочки глаз, полости носа, рта, глотки, гортани, а также двигательные реакции мышц лица, глаза, языка, глотки и гортани. Вегетативные нервные волокна черепно-мозговых нервов управляют деятельностью слезных и слюнных желез, участвуют в обеспечении функции органов дыхания, сердечно-сосудистой системы, желудочно- кишечного (пищеварительного) тракта. Кроме того, черепно-мозговые нервы, обеспечивают работу органов чувств, поддерживая связь центральной нервной системы с рецепторами обоняния, зрения, слуха и вкуса.
Исследование вестибулярной функции
Атаксия — это расстройство равновесия, стояния, координации и ритма движений, походки.
Головокружение — ложное ощущение перемещения окружающих предметов или собственного тела, сочетающееся с нарушениями равновесия. Причиной головокружения являются нарушения отделов нервной системы, которые участвуют в регуляции равновесия тела, вестибулярного аппарата, располагающегося во внутреннем ухе.
Нистагм — толчкообразные горизонтальные, вертикальные или вращательные движения глаз, следующие одно за другим и независящие от воли больного. Нистагм обычно бывает двусторонним, очень редко — односторонним. У здоровых людей он возникает при наблюдении за быстро движущимися перед глазами предметами или при быстром вращении, например на специальном кресле. Нистагм также отмечается при промывании уха водой с температурой выше или ниже температуры тела. Причиной нистагма могут быть также заболевания внутреннего уха и различные поражения центральной нервной системы.
Исследование двигательной сферы
Осмотр мышц и суставов
Внешний осмотр позволяет обнаружить деформацию позвоночника, суставов, стоп, кистей, ассиметрию развития скелета, длины ног.
Пальпация мягких тканей, мышц, костей и суставов
Пальпируются болезненые места, области деформаций суставов, костей, подкодная клетчатка, места отека (плотный отек при гипотиреозе, мягкие отеки при венозной недостаточности).
Оценка объема движений
Объем движений является важнейшей характеристикой функции позвоночника, костно-суставной, мышечной системы, определяет степень выраженности двигательного неврологического деффекта, позволяет оценивать объективно результаты лечения больных с ортопедической и неврологической патологией.
Оценка мышечной силы позволяет определить степень выраженности пареза (частичное снижение мышечной силы) конечностей и слабости отдельных мышечных групп или мышц.
Исследование рефлексов (ответной реакции организма на раздражение из окружающей и внутренней среды, при участии центральной нервной системы; проявляющиеся возникновением или прекращением какой-либо деятельности организма, сокращением или расслаблением мышц, сужением или расширением сосудов и т.д.).
Исследование чувствительности (способности живого организма реагировать на раздражения, поступающие из внешней и внутренней среды).
Исследование походки
Изучение походки больного дает ключ ко многим диагностическим гипотезам, по ее характеру можно легко различить ряд неврологических и ортопедических синдромов. При исследовании больной должен быть легко одет, обувь необходимо снять. Оценивается устойчивость больного при опоре на обе ноги, поза, готовность к ходьбе. Проводится проба на толчок. Врач слегка толкает пациента в плечо. В норме отклонение тела легко компенсируется мышечным балансом. Если ноги больного в момент толчка сведены, наблюдается реакция опоры: отдаленная от места приложения нога рефлекторно смещается в сторону, предотвращая падение. В процессе ходьбы обращают внимание на ее скорость, ритмичность, плавность, симметричность смены фаз опоры и переноса ноги. Важными параметрами ходьбы являются ширина и длина шага, синхронность работы коленных и голеностопных суставов, степень отведения ноги в сторону при ее переносе, устойчивость суставов при опоре на ногу.
Изучается участие или выключение движений отдельных частей тела пациента в процессе ходьбы. Отмечается адекватность содружественных движений, их подавление, избыточность или асимметричность. Оцениваются положение головы и плечевого пояса; синхронность движений рук при ходьбе или их напряженная, защитная поза; сгибание бедер, раскачивание таза; переразгибание ноги в коленном суставе; опора на полную стопу, носки или подворачивание стопы внутрь, кнаружи. Походка на носках и пятках выявляет скрытую слабость разгибателей и сгибателей стоп.
Источник