Остеохондроз поясничного отдела позвоночника с корешковым синдромом мкб
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
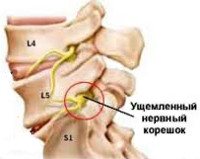
Корешковый синдром.
Корешковый синдром
Описание
Корешковый синдром — довольно частый невралгический синдром, который включает комплекс симптомов, возникающий в результате сдавливания (компрессии) спинномозговых корешков (спинномозговых нервов). Корешковый синдром может проявляться в виде болей в совершенно разных местах: в шее, конечностях, пояснице и даже в области внутренних органов, например, в области сердца или желудка.
Симптомы
Корешковый синдром возникает не сразу, как правило, к нему ведет длительный дегенеративный процесс в межпозвоночных дисках, который заканчивается образованием грыжи. В свою очередь грыжа, разрастаясь и, смещаясь, может повредить спинномозговой корешок и ганглий, что приводит к его сдавливанию и развитию воспалительной реакции, в итоге развивается радикулопатия, корешковый синдром.
Стандартный инструментальный метод диагностики корешкового синдрома включают рентгенографию позвоночника в передней и боковой проекциях. На сегодня самым чувствительным и информативным методом диагностики патологии позвоночника является магнитно-резонансная томография. Однако при установке диагноза корешковый синдром важную роль играют клинические симптомы.
Первым и наиболее характерным признаком корешкового синдрома является боль по ходу заинтересованного нерва. Так, процесс в шейном отделе позвоночника вызывает боли в шее и руке, в грудном — в области спины, иногда появляются ощущения характерных болей в сердце или в желудке (такие боли проходят только после лечения корешкового синдрома), в поясничном — в области поясницы, ягодиц и нижних конечностей и так далее. При движении или подъёме тяжести боли усиливаются. Иногда боль бывает в виде прострелов, отдающих в разные части тела в соответствии с расположением соответствующего нерва, в области поясницы такой прострел называется люмбаго. Боль может быть и постоянной, но она все равно усиливается при любом неосторожном движении (например, люмбалгия — боль в области поясницы). Приступы боли могут провоцироваться физическим или эмоциональным напряжением, переохлаждением. Иногда боли возникают ночью или во время сна, сопровождаются покраснением и отёком кожи, повышенной потливостью.
Другим признаком корешкового синдрома является нарушение чувствительности в зоне иннервации данного нерва: при лёгком покалывании иглой в этой зоне отмечается резкое снижение чувствительности по сравнению с аналогичной областью на противоположной стороне.
Третий признак корешкового синдрома — нарушение движений, которые появляются при изменениях в мышцах, возникающих на фоне поражения иннервирующих их нервов. Мышцы усыхают (атрофируются), становятся слабыми, иногда это видно даже на глаз, особенно, при сравнении двух конечностей.
Боль локализуется в области сдавления корешка и в тех органах, которые иннервируются поврежденным спинномозговым нервом. Например, при поражении корешка на уровне 5 поясничного позвонка (L5) боль определяется в поясничной области (люмбалгия), при ходьбе — в верхне-наружном квадранте ягодицы, иррадиирущая по наружной поверхности бедра и голени к II—IV пальцам стопы (люмбоишалгия). При повреждении корешка L4 боль распространяется от ягодицы через переднюю поверхность бедра и передне-внутреннюю поверхность голени к внутренней части стопы.
Так как в состав спинномозгового корешка входят двигательные отростки нейрона и чувствительные нервные волокна, то при корешковом синдроме может быть нарушение (снижении) чувствительности ткани. Например, при корешковом синдроме L5 снижается чувствительность кожи (гипестезия) в области наружной поверхности бедра, голени.

Корешковый синдром
Причины
Основной причиной развития корешкового синдрома является остеохондроз. Однако данный синдром может развиться по причине спинномозговой грыжи, спондилоартроза, компрессионного перелома позвонков (при остеопорозе), спондилолистезов, развития опухоли (невриномы), бокового смещения тел позвонков, сдавливания корешка боковыми остеофитамии, а также инфекционного поражения позвонков (остеомиелит, туберкулёз).
Лечение
Основные принципы лечения корешкового синдрома включают строгий постельный режим на твёрдой поверхности, приём обезболивающих препаратов (Баралгин, Кеторол), нестероидных противовоспалительных средств (Нурофен, Диклофенак, Кетонал, Мовалис) и местных раздражителей (мазь Финалгон, мазь Капсикам, мазь Никофлекс, перцовый пластырь). При выраженном спазме мышцы применяют миорелаксанты — Мидокалм, Сирдалуд, Пентоксифиллин. Возможно проведение эпидуральной блокады с применением анестетиков (обезболивающих средств). Назначение антиконвульсантов и антидепрессантов — по показаниям.
Поскольку корешковый синдром сопровождается не только острыми, но и хроническими ноющими болями, то при лечении данного заболевания следует учитывать длительность курсового назначения НПВС и анальгетиков. Как правило, лекарственные средства данной группы обладают рядом побочных эффектов, нарастающих при длительном применении, поэтому при терапии хронической боли следует применять более щадящие методы — рефлексотерапию, мануальное воздействие, физиотерапию (электрофорез, фонофорез), массаж, лечебную гимнастику, диету (направленную на снижение веса и выведение солей).
Медикаментозные меры заключаются в назначении витаминов группы В (В6, В12, В1, комплекса Нейромультивит, Магне-В6), хондропротекторов (Структум, Хондроксид (таб. ), Хондротек, Терафлекс, Артра), НПВС для наружного применения (Матарен плюс крем, Кетонал крем, Фастум-гель).
Иногда пациенты, страдающие корешковым синдромом, принимают миорелаксанты в надежде на то, что препараты снимут мышечные спазмы и сопровождающие их боли. Однако следует помнить, что миорелаксанты можно применять только по назначению врача, иначе лекарство может принести больше вреда, чем пользы.
В отдельных случаях для лечения корешкового синдрома показано хирургическое вмешательство.
Меры профилактики развития корешкового синдрома включают первичную профилактику дегенеративных процессов в позвоночнике, укрепление мышечного каркаса спины с помощью ЛФК и массажа, а также нормализация веса.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Что такое корешковый синдром при остеохондрозе

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Заболевание получило в МКБ-10 код М.42.1. При прогрессировании патологии, поражение корешков происходит чаще в результате сдавления и отека.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Передние и задние корешки объединяются в один спинномозговой нерв, который выполняет смешанную функцию. Он содержит аксоны нейронов из двигательных, чувствительных и вегетативных ядер. При компрессии существует опасность развития нарушения движений и чувствительности, работы внутренних органов.
Для синдрома остеохондроза характерно:
- боль, анестезия, парестезии – ощущение покалывания, распирания, шевеления под кожей и частях тела;
- парез мышц – частичная потеря возможности выполнять движения произвольно;
- нарушение мышечного тонуса;
- трофические и вегетативные расстройства.
Клинические проявления зависят от уровня поражения. Отмечается иррадиация боли по нервам, чьи корешки повреждены.
Виды заболевания
Остеохондроз – патология, обладающая прогрессивным течением, поражающая хрящевой диск, вызывающая реактивные изменения в телах смежных позвонков. Заболевание протекает с рефлекторным и компрессионным корешковым синдромом. В зависимости от места поражения выделяют виды болезни в соответствии с отделами позвоночника.
Шейный остеохондроз
В шейном отделе наибольшим дегенеративно-дистрофическим процессам при остеохондрозе подвергаются 6-й и 7-й позвонки, что обусловлено высокой подвижностью.
Деформация позвоночника шеи при корешковом синдроме может проявляться:
- цервикалгией – неприятными ощущениями в шее;
- цервикокраниалгией – шейной и головной болью;
- шейной радикулопатией.
Грудной
Грыжевые выпячивания в грудном отделе при корешковом остеохондрозе встречаются крайне редко в связи с низкой подвижностью из-за ребер.
Для начальной стадии заболевания характерно развитие торакалгии выраженной болью в грудной клетке с периодическими эпизодами усиления. Может иметь опоясывающий характер по ходу реберной дуги.
Усиливается при быстрых движениях, кашле, на высоте вдоха. Может отмечаться нарушение работы сердца, кишечника, печени, почек.
Поясничный остеохондроз с корешковым синдромом
Максимально подвержены дегенеративным процессам 4, 5 поясничные позвонки. Может захватываться первый крестцовый позвонок. Подобная закономерность связана с высокой нагрузкой на отдел.
Для остеохондроза поясницы характерны синдромы:
- люмбаго – острая, простреливающая, кратковременная боль;
- люмбалгия – дискомфорт постоянного характера;
- люмбоишиалгия – боль по ходу седалищного нерва – от середины ягодицы до стопы;
- корешковый – сбой функций по ходу нервных отростков позвонка;
- корешково-сосудистый синдром – симптомы с нарушением кровообращения;
- компрессионно-спинальный – грубая дисфункция спинного мозга.
Причины развития корешкового синдрома и симптомы
Радикулит при остеохондрозе развивается из-за давления выступающего межпозвоночного диска или остеофитов. Остеофиты—костные разрастания по краю позвонка, возникающие вследствие действия нагрузки. Процесс особенно выражен в шейном отделе, где плотная задняя продольная связка позвоночника и формирование грыжи маловероятно.
Корешковый вид появляется из-за дегенеративных процессов в диске при смещении пульпозного ядра, за счет разрушения фиброзного кольца межпозвонкового диска. Волокна кольца со временем выпячиваются в позвоночный канал, сдавливая структуры, расположенный в нем. Характерно для нижних поясничных позвонков.
Шейный остеохондроз позвоночника с корешковым синдромом характеризуется следующими симптомами:
- любое движение головой – провоцирующий фактор простреливающей боли;
- иррадиация боли в шею, руку, над лопатками, плечо и плечо;
- вынужденное положение, облегчающее неприятные ощущения – больной наклоняет голову к пораженной стороне;
- снижение тонуса мышц плечевого пояса и верхних конечностей;
- гипестезия или анестезия верхней конечности;
- снижение рефлексов.
Остеохондроз шейных и грудных сегментов спинного мозга приводят к появлению псевдокардиальных болей. Отмечается дискомфорт в зоне плечевого пояса, между лопатками с дальнейшим перемещением в область сердца.
Проявления синдрома заболевания нервных корешков путают со стенокардией. Движения мускулатуры грудной клетки скованы из-за боли, дыхание поверхностное, учащенное.
Редко отмечается дисфагия – нарушение глотания, поперхивание.
Для корешкового синдрома в грудном отделе характерно:
- постоянная боль, которая распространяется на области иннервации каждого пораженного спинномозгового нерва;
- снижение чувствительности или полная ее утрата.
Грудные спинномозговые нервы иннервируют кожу груди, частично живота, спины. Соответственно боль или нарушения чувствительности могут иметь опоясывающий характер из-за обширной зоны иннервации.
Локализация зависит от уровня поражения, который определяет врач.
Остеохондроз грудного отдела позвоночника с корешковым синдромом может проявляться рефлекторным спазмом сосудов в ответ на постоянную боль. К клиническим симптомам относят: онемение кистей, шелушение и бледность кожи, повышенную ломкость ногтей.
Среди других проявлений патологии в грудном отделе характерна гастралгия – боль в подложечной области. Возможно появление дискомфорта в правом, левом подреберье, животе. Проявления радикулопатии во время диагностики принимают за колит, язвенную болезнь, холецистит. Развивается дисфункция органов ЖКТ, для которой характерны признаки:
- вздутие живота;
- тошнота;
- запор или диарея.
Симптомы остеохондроза корешкового синдрома поясничного отдела представлены болью, вегетативно-сосудистыми нарушениями.
Боль может иррадиировать по-разному, зависит от уровня поражения:
- на верхние отделы ягодичной области, вниз по внешней стороне бедра, передней поверхности голени, стопы в большой палец – поражены корешки 5 поясничного сегмента;
- по передней поверхности бедра, внутренней поверхности голени – 3-4 сегмента;
- в поясничную, крестцовую область, по задней поверхности всей ноги до стопы – 5 поясничного и 1 крестцового;
- отмечается болезненность в точках Валле, которые расположены паравертебрально, в области остистых отростков 4 и 5 поясничного, 1 крестцового позвонка.
При корешковом синдроме, связанном с остеохондрозом отмечается гипотрофия, снижение тонуса мышц: разгибающей большой палец стопы, четырехглавой мышцы бедра, ягодичных, голени, сгибателей большого пальца и стопы.
Распространение боли по ходу нерва – важный диагностический признак при постановке диагноза.
Во время физической нагрузки, изменения позы, чихания, кашля, наклонов боль резко усиливается, заставляет пациента искать вынужденное положение, в котором ему станет легче.
При поражении сегментов поясничного-крестцового отдела наблюдаются вегетативные расстройства:
- потливость;
- цианоз – синюшность кожных покровов;
- шелушение кожи;
- дисфункция мочевого пузыря, проявляющаяся задержкой мочеиспускания;
- холецистопатия – нарушение функций желчного пузыря;
- нарушение моторной функции прямой кишки – запор или диарея.
Чем опасен корешковый синдром при остеохондрозе
Корешковый синдром опасен следующим:
- развитие пареза мышц – частичная утрата волевых движений;
- гипотрофия мышечных групп, иннервируемых поврежденным нервом;
- утрата тактильной, болевой чувствительности;
- длительная мышечная контрактура из-за болевого синдрома остеохондроза;
- формирование анталгической позы – перенесение тяжести на здоровую сторону, что способствует деформации позвоночного столба;
- ограничение двигательной активности – больные часто вынуждены использовать дополнительную опору при движении;
- нарушения работы внутренних органов.
Методы лечения заболевания
Лечение остеохондроза с корешковым синдромом проводится после обследования у специалиста. Главной целью первой помощи является снятие боли. Консервативное лечение эффективно только на начальных стадиях при точном соблюдении инструкций врача.
Народные методы малоэффективны, могут усугубить состояние.
Терапия включает в себя:
- постельный режим на ровной твердой поверхности;
- применение медикаментов;
- физиопроцедуры;
- фиксация пораженного отдела позвоночника;
- лечебная физкультура.
Медикаментозная терапия корешкового остеохондроза предполагает использование:
- обезболивающих лекарственных средств;
- мочегонных средств для снятия синдрома отека корешка, окружающих его тканей;
- противоаллергических препаратов;
- НПВС местно в виде мазей, в уколах;
- витамины группы В в больших дозах;
- вазоактивных препаратов – влияющих на тонус и диаметр сосудов;
- новокаиновые блокады.
Среди физиотерапевтических методов лечения остеохондроза данного синдрома используют:
- разгрузочные корсеты;
- вытяжение;
- иглорефлексотерапия;
- электрофорез.
Лечебная гимнастика является неотъемлемой частью реабилитации при корешковом остеохондрозе.
Фиксация осуществляется при помощи корсетов и воротников Шанца в период регрессии заболевания. Купить приспособления можно в аптеке.
Оперативное лечение синдрома применяется на последних стадиях остеохондроза и при неэффективности консервативной терапии.
Статья проверена редакцией
Источник: https://pozvonochnikpro.ru/osteohondroz/simptomy-prichiny/s-koreshkovym-sindromom.html
Симптоматика
Проявления пояснично-крестцового остеохондроза носят «размытый» характер: боль может отдавать в ноги, ягодицы, промежность, прямую кишку, поэтому бывает трудно определить, откуда происходит болевой синдром.
Однако есть специфические симптомы данного заболевания:
- болезненные ощущения в пояснице (люмбаго), отдающие в ногу (ишиас);
- повышение температуры в данной области, отеки, покраснения;
- снижение чувствительности кожи;
- ограниченная подвижность, скованность позвоночника, особенно по утрам;
- слабость мышц или онемение ног;
- нарушение работы органов малого таза, репродуктивных функций;
- запор.
Обычно симптомы проявляются при остеохондрозе 1 степени (вызваны физическими нагрузками или резкими движениями) и становятся яркими при 2 степени заболевания. Это уже ноющие боли, почти непрекращающиеся, которые появляются вследствие защемления нервных окончаний. Также возникает нехарактерная подвижность пояснично-крестцового отдела, ощущения холода или жара, «мурашек» по коже.
На последних стадиях позвоночник сильно деформируется, боль возникает даже при незначительной активности (например при кашле), так что человек избегает движений. 4-я степень чаще всего означает инвалидизацию.
Особыми симптомами отличается спондилоартроз. Боль в пояснице возникает при ходьбе, наклонах, и пациенты считают, что у них радикулит. Рентгенограмма не всегда «обнаруживает» спондилоартроз на 1 и 2 стадии его развития. На 3 стадии уже видны дистрофические изменения связок и хрящей, остеофиты (костные разрастания).
Чем отличается спондилоартроз от остеохондроза:
- скованность движений отмечается уже на первом этапе заболевания;
- поражены не только соединительные сегменты позвонков, но и связки, мышцы, хрящи;
- сдавливание сосудистых стенок и нарушение кровообращения (при остеохондрозе это – сдавливание межпозвоночных дисков), дистрофия хрящевой ткани.
Описание корешкового синдрома
О том, что такое остеохондроз с корешковым синдромом, знают лишь единицы пациентов, и когда врач ставит диагноз, многие начинают бояться этого непонятного состояния. На самом же деле под корешковым синдромом понимают симптомы, указывающие на неврологические отклонения при болезни. Они возникают практически у каждого пациента с остеохондрозом, так как эта болезнь вызывает невралгические отклонения в большинстве случаев.
Выраженность проявлений болезни зависит от стадии, болевого порога пациента и сопутствующих факторов. Остеохондроз может в течение десятилетий протекать скрытно, а немногочисленные симптомы проходят быстро и доставляют минимум дискомфорта пациенту.
Чаще всего диагностируют остеохондроз поясничного отдела позвоночника с корешковым синдромом. В 80% случаев эту стадию обнаруживают у пожилых людей. В «народе» именно остеохондроз с подобным синдромом называют радикулитом. Лечить его необходимо, так как длительное течение синдрома вызывает поражение органов, находящихся рядом с позвоночником.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Что такое корешковый синдром при остеохондрозе
Заболевание получило в МКБ-10 код М.42.1. При прогрессировании патологии, поражение корешков происходит чаще в результате сдавления и отека.
Передние и задние корешки объединяются в один спинномозговой нерв, который выполняет смешанную функцию. Он содержит аксоны нейронов из двигательных, чувствительных и вегетативных ядер. При компрессии существует опасность развития нарушения движений и чувствительности, работы внутренних органов.
Для синдрома остеохондроза характерно:
- боль, анестезия, парестезии – ощущение покалывания, распирания, шевеления под кожей и частях тела;
- парез мышц – частичная потеря возможности выполнять движения произвольно;
- нарушение мышечного тонуса;
- трофические и вегетативные расстройства.
Научная картина
Корешковым остеохондрозом называют совокупность последствий, возникающих у человека вследствие сжимания спинномозговых нервов и сосудов. Более распространенное название, используемое при развитии воспалительного процесса на сдавливаемых участках, — радикулит.
Источник

