Остеохондроз поясничного отдела позвоночника википедия
Остеохондро́з (от др.-греч. ὀστέον «кость» + χόνδρος «хрящ» + -ωσις «боль») — это (по данным разных авторов):
- Дегенеративно-дистрофическое мультифакториальное заболевание (в соответствии с МКБ[2] код — M42[3] входит в группу 6 — деформирующих дорсопатий XIII класса болезней костно-мышечной системы и соединительной ткани), начинающееся с пульпозного ядра межпозвонкового диска, распространяющееся на фиброзное кольцо, затем на другие элементы позвоночного двигательного сегмента (ПДС), проявляющееся в определённых условиях полиморфными (рефлекторными, компрессионными, компрессионно-рефлекторными и рефлекторно-компрессионными) неврологическими синдромами.
- Ускоренное изнашивание, преждевременное старение костносуставного аппарата, которое может быть локальным или генерализованным.
Причины[править | править код]
До настоящего времени нет точных данных о причинах дегенеративных заболеваний позвоночника. Существует лишь ряд теорий, рассматривающих в качестве причин развития дегенеративных поражений позвоночника различные факторы: инволютивные, дизонтогенетические, механические, иммунные, гормональные, дисметаболические, сосудистые, инфекционные, функциональные и наследственные.
Наиболее распространенной является инволютивная теория, согласно которой происходит локальное преждевременное старение хряща и кости в результате предшествовавших повреждений — механических, воспалительных и тому подобных. Согласно этой теории, развитие инволютивных дегенеративных изменений в позвоночнике предопределено генетически, а возникновение дегенерации как болезни, с соответствующими клиническими проявлениями, обусловлено влиянием различных эндогенных и экзогенных факторов. Если причину остеохондроза удается установить не всегда, то его патогенез достаточно хорошо исследован. Хотя и в данном разделе изучения остеохондроза имеются дискуссионные моменты. Дегенерация межпозвонкового диска развивается, когда катаболизм протеинов матрикса начинает преобладать над процессом их синтеза. Важнейшим пусковым моментом для этого может быть нарушение условий питания диска. Межпозвонковый диск представляет собой наиболее аваскулярную ткань в организме человека. По мере роста МПД его васкуляризация снижается, поэтому снижается и поступление питательных веществ в ткани. Это уменьшает способность клеток диска синтезировать новый матрикс, ограничивает их пролиферативный потенциал, что приводит с возрастом к снижению их плотности в диске. Результаты гистологических исследований показывают, что причина начала инволютивных и/или дегенеративных изменений межпозвонковых дисков — нарушение питания на фоне исчезновения кровеносных сосудов в замыкательных пластинках позвонков . На молекулярном уровне дегенерация диска проявляется уменьшением диффузии питательных веществ и продуктов катаболизма, снижением жизнеспособности клеток, накоплением фрагментов клеток (вследствие апоптоза) и дегенерированных макромолекул матрикса, уменьшением синтеза протеогликанов, повреждением нормального коллагенового каркаса. Данные изменения являются причиной дегидратации (из-за снижения концентрации хондроитинсульфатов). При этом пульпозное ядро теряет гидростатические свойства, то есть утрачивает способность распределять вертикальные нагрузки равномерно по всему объёму и перестаёт предохранять фиброзное кольцо от несвойственных его природе сил компрессии.
Фиброзное кольцо становится объектом постоянных механических воздействий, вследствие чего в нем развиваются патологические изменения: дезорганизация нормальной слоистой структуры в результате повреждения коллагенового матрикса, что приводит к возникновению трещин и разрывов фиброзного кольца. При развитии таких изменения межпозвонковый диск становится уязвимым для разрушающего воздействия биомеханических влияний, возникающих в условиях нагрузок и усилий человека при его нормальной активности. В результате уменьшения давления в диске напряженность волокон фиброзного кольца уменьшается, нарушаются фиксационные свойства диска, появляется патологическая подвижность в позвоночнодвигательном сегменте. Таким образом, идеология данного представления о патогенезе остеохондроза заключается в том, что патологическая подвижность выступает следствием, а вовсе не причиной дегенерации диска. Еще одним моментом в патогенезе дегенеративных изменений МПД — врастание в фиброзное кольцо межпозвонкового диска нервов и кровеносных сосудов, что является важной особенностью структурно разрушенных дисков. Врастание внутрь возникает ввиду потери гидростатического давления, которое свойственно внутренним областям неповрежденных дисков. Снижение содержания протеогликанов в дегенерированных дисках также облегчает врастание нервов и капилляров. Однако наличие сосудов и нервных волокон не могут влиять на регенераторные способности клетки, так как архитектоника, в которой они нормально функционировали, и ультраструктурные взаимодействия утрачены.
Жалобы, которые предъявляет пациент, разнятся в зависимости от формы остеохондроза: компрессионный или некомпрессионный. При компрессионных формах основными жалобами являются боль, онемение и мышечная слабость в зоне иннервируемой спинномозговым корешком; может быть скованность движений, нарушение функций тазовых органов. Выраженность болевого синдрома и неврологического дефицита зависит от степени и длительности компрессии. При некомпрессионных формах остеохондроза жалобы пациента очень вариабельны: локальный болевой синдром, рефлекторный болевой синдром, ангиодистонический синдром, висцеральный синдром и так далее. Манифестация заболевания может возникать как остро с выраженным болевым синдромом, так и прогредиентно с длительным хронизирующимся болевым синдром.
Диагностика[править | править код]
Установление предварительного диагноза осуществляется при первичном осмотре пациента. Осмотр обычно проводит врач-невролог в связи с жалобами больного на местные изменения, которые могут проявляться болевым синдромом, деформацией или ограничением подвижности. Позвоночник исследуют в положении больного стоя, сидя и лежа, как в покое, так и в движении. Уровень поражения позвоночника определяют путем отсчета числа позвонков от определённых анатомических ориентиров или по специальной схеме.
При осмотре спины обращают внимание на осанку, особенности строения туловища, отмечают линию остистых отростков (срединная борозда спины), нижние углы лопаток, гребни подвздошных костей, боковые контуры талии и шеи, положение надплечий, отклонение межъягодичной борозды от вертикали, выявляют выпячивание остистых отростков, обращают внимание на рельеф мышц, расположенных рядом с позвоночником.
Ощупывание позвоночника позволяет дополнить данные осмотра (наличие или отсутствие деформации), определить локализацию, степень и характер болезненности. При ощупывании отмечают также напряжение мышц, расположенных рядом с позвоночником, поскольку большинство травм и заболеваний позвоночника сопровождается повышением мышечного тонуса.
Сгибание позвоночника используется с целью определения амплитуды движений в различных отделах позвоночника.
Основную роль в исследовании позвоночника отводят рентгенографии, компьютерной томографии и магнитно-резонансной томографии, с помощью которых определяется уровень поражения, уточняется и конкретизируется диагноз, выявляются скрытые патологии. Данные диагностики позволяют лечащему врачу определить тактику лечения и выбрать наиболее эффективные методы лечения.
Лечение[править | править код]
Лечение остеохондроза и его осложнений проводят с помощью консервативных методов, направленных на устранение болевого синдрома, нарушений функции спинномозговых корешков и предупреждение прогресса дистрофических изменений в структурах позвоночника.
При неэффективности консервативного лечения и по специальным показаниям проводится оперативное (хирургическое) лечение, объём которого зависит от уровня поражения и клинических проявлений заболевания.
Длительность лечения остеохондроза и его осложнений в основном зависит от тяжести заболевания, возрастных изменений, применяемых методов лечения, а также добросовестного выполнения назначений и рекомендаций лечащего врача. Как показывает практика, активная фаза лечения в большинстве случаев длится 1-3 месяца при применении консервативных методов, а восстановительный период после операции — около 1 года. В начале лечения у некоторых пациентов возможно усиление болевого синдрома, связанное с реакцией мышечной системы и других образований на непривычные для организма воздействия. Болевые ощущения купируются в короткие сроки применением физиотерапевтических процедур, медикаментозных препаратов, а также специальных физических упражнений. Результат лечения во многом зависит от поведения самих пациентов, от которых требуется терпение, упорство, настойчивость, определённая сила воли, а также желание выздороветь. Наибольшую эффективность консервативной терапии и реабилитации после хирургического вмешательства можно достичь в условиях специализированных медицинских центров и санаториев, оснащённых современной диагностической и лечебной базой, а также высококвалифицированными практикующими специалистами, применяющими комплексное лечение заболеваний опорно-двигательного аппарата.
Комплексное консервативное лечение включает[источник не указан 1103 дня] в себя лечебную физкультуру, физиотерапию, массаж и медикаментозную терапию.
Лечебная физическая культура (ЛФК), кинезитерапия — основной метод консервативного лечения заболеваний опорно-двигательного аппарата. Заключается в создании дозированных нагрузок, направленных на декомпрессию нервных корешков, коррекцию и укрепление мышечного корсета, увеличение объёма и выработки определённого стереотипа движений и правильной осанки, придание связочно-мышечному аппарату необходимой гибкости, а также на профилактику осложнений. Это достигается регулярными занятиями на реабилитационном оборудовании и суставной гимнастикой. В результате выполнения упражнений улучшается кровообращение, нормализуется обмен веществ и питание межпозвонковых дисков, увеличивается межпозвонковое пространство, формируется мышечный корсет и уменьшается нагрузка на позвоночник.
Физиотерапия — метод лечения, в котором используются физические факторы: токи низкой частоты, магнитные поля, ультразвук, лазер и др. Применяется для снятия болевого синдрома, воспалительных процессов, реабилитации после травм и операций. При использовании методов физиотерапии сокращаются сроки лечения многих заболеваний, повышается эффективность применения медикаментов и снижение их дозировки, отсутствуют побочные эффекты, свойственные медикаментозному лечению.
Массаж — это совокупность приемов механического дозированного воздействия в виде трения, давления, вибрации, проводимых непосредственно на поверхности тела человека руками. Эффективно снимает мышечное напряжение, мышечные боли, улучшает кровообращение, обладает общеукрепляющим действием.
Мануальная терапия — индивидуально подобранное мануальное воздействие на костно-мышечную систему для снятия острых и хронических болей в позвоночнике и суставах, а также увеличения объёма движений и коррекции осанки.
Вытяжение (тракция) позвоночника — эффективный метод лечения болевых синдромов в позвоночнике, и суставах с использованием индивидуально подобранной нагрузки с использованием специального оборудования. Процедура направлена на увеличение межпозвонкового пространства, снятие боли и восстановление анатомически правильной формы позвоночника.
Медикаментозная терапия показана в период обострения заболевания, направлена на купирование болевого синдрома, снятие воспалительного процесса и усиление обменных процессов путём приёма или введения лекарственных средств с помощью внутримышечных или внутривенных инъекций.
Хотя каждый из выше перечисленных методов является высокоэффективным[источник не указан 1103 дня], всё-таки стойкий терапевтический эффект можно получить только при сочетании их с занятиями на реабилитационном оборудовании, то есть при создании полноценного мышечного корсета.
См. также[править | править код]
- Грыжа Шморля
- Остеохондроз позвоночника
- Дорсопатия
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Приказ Минздрава РФ от 27.05.97 № 170 (ред. от 12.01.98) «О переходе органов и учреждений здравоохранения Российской Федерации на Международную статистическую классификацию болезней и проблем, связанных со здоровьем X пересмотра». zakonbase.ru (1997).
- ↑ International Classification of Diseases 10th Revision (англ.). World Health Organization (2010).
Ссылки[править | править код]
Источник
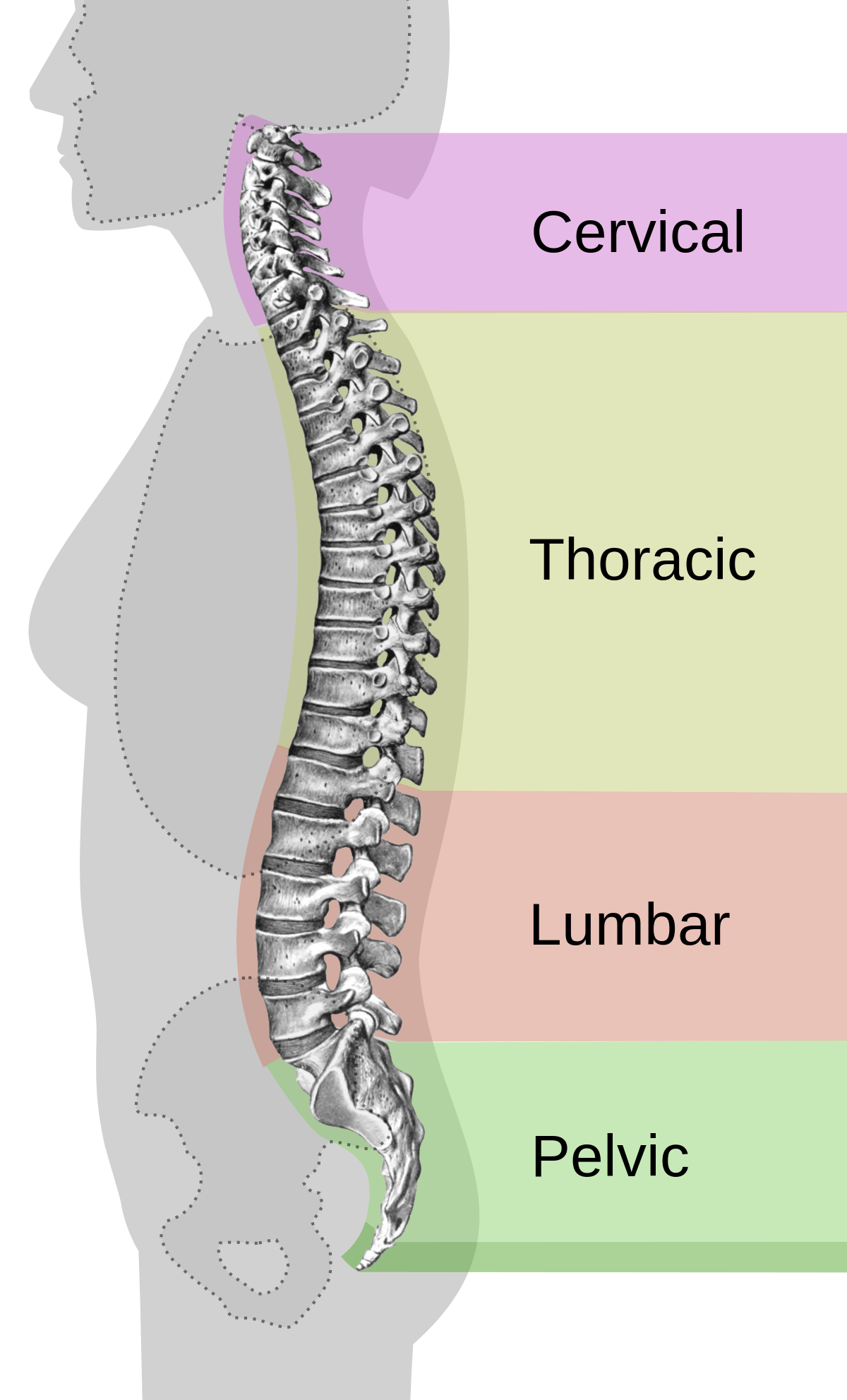
Остеохондроз (от др.-греч. ὀστέον — кость и χόνδρος — хрящ) — комплекс дистрофических нарушений в суставных хрящах. Может развиваться практически в любом суставе, но чаще всего поражаются межпозвонковые диски. В зависимости от нахождения выделяют шейный, грудной и поясничный остеохондроз. Следует обратить внимание на то, что в англоязычной медицинской литературе термином osteochondrosis обозначают совершенно другую группу ортопедических заболеваний, которые в русском языке называют остеохондропатиями.
Патогенез
Первопричиной остеохондроза является ухудшение питания хрящевых тканей и тела позвонков, изменения в гормональной системе человека.
В процессе взросления у человека физиологически редуцируется сосудистое русло в межпозвонковых дисках, поэтому питание их происходит диффузно. Этим осложняется восстановление межпозвонковых дисков после травм и нагрузок. Неполноценность рациона питания усугубляет остеохондротические процессы. Хрящ теряет эластичность и прочность, изменяется его форма и консистенция.
Отрицательно сказываются на дисках нерациональная и несимметричная работа мышц позвоночника, а именно: при неправильных привычных позах, при недостаточной разминке, при ношении сумок на плече, при использовании мягких подушек и матрацев. Стимулятором патологических процессов может выступать плоскостопие. Если стопа не обеспечивает должную амортизацию взаимодействий с опорой, последнее приходится делать позвоночному столбу. Ожирение также способствует остеохондрозу позвоночника. Излишняя жировая ткань, откладываясь в разных местах, затрудняет поддержку равновесия и перегружает межпозвоночные суставы.
Осложнения
К осложнениям остеохондроза относят такие заболевания, как: протрузия, грыжа диска (межпозвонковая грыжа, грыжа позвоночника), кифоз, радикулит. Стеноз
Причины
Причины, вызывающие изменения в межпозвонковых дисках, до конца не изучены. Люди начинают чувствовать проявления остеохондроза чаще всего после 35 лет. Развитию и обострению этого недуга способствуют различные травмы спины, статические и динамические перегрузки, а также вибрация. Чем старше человек, тем больше у него проявлений. Но в последние годы все больше людей в возрасте от 18 до 30 лет обращаются с жалобами на боли в спине. Причин для раннего проявления заболевания немало: слабая физическая подготовка, нарушение осанки и искривление позвоночника, плоскостопие и излишний вес. Итак, выделим основные причины:
- наследственная (генетическая) предрасположенность;
- нарушение обмена веществ в организме, инфекции, интоксикации;
- избыточный вес;
- неправильное питание (недостаток микроэлементов и жидкости);
- возрастные изменения;
- травмы позвоночника (ушибы, переломы);
- нарушение осанки, искривление позвоночника, гипермобильность (нестабильность) сегментов позвоночного столба, плоскостопие;
- неблагоприятные экологические условия;
- малоподвижный образ жизни;
- работа, связанная с подъемом тяжестей, частыми изменениями положения туловища (поворотами, сгибанием и разгибанием, рывковыми движениями);
- длительное воздействие неудобных поз в положении стоя, сидя, лежа, при подъеме и переносе тяжестей, при выполнении другой работы, при которой увеличивается давление в дисках и нагрузка на позвоночник в целом;
- чрезмерные физические нагрузки, неравномерно развитая костно-мышечная система;
- перегрузки позвоночника, связанные с заболеваниями стопы, а также в результате ношения неудобной обуви, высоких каблуков и беременности у женщин;
- резкое прекращение регулярных тренировок профессиональными спортсменами;
- нервное перенапряжение, стрессовые ситуации;
- курение;
Симптомы
Больные, страдающие остеохондрозом, жалуются на постоянные ноющие боли в спине, к которым нередко присоединяется онемение и чувство ломоты в конечностях. При отсутствии адекватного лечения происходит похудение и атрофия конечностей.
Основные симптомы:
- постоянные ноющие боли в спине, чувство онемения и ломоты в конечностях;
- усиление болей при резких движениях, физической нагрузке, поднятии тяжестей, кашле и чихании;
- уменьшение объема движений, спазмы мышц;
- при остеохондрозе шейного отдела позвоночника: боли в руках, плечах, головные боли; возможно развитие так называемого синдрома позвоночной артерии, который складывается из следующих жалоб: шум в голове, головокружение, мелькание «мушек», цветных пятен перед глазами в сочетании с жгучей пульсирующей головной болью. Причиной синдрома позвоночной артерии может быть ее спазм в ответ как на непосредственное раздражение ее симпатического сплетения за счет костных разрастаний, грыжи диска, артроза межпозвонкового сустава, так и рефлекторной реакции вследствие раздражения любых рецепторов позвоночника. Наличие синдрома позвоночной артерии может усугубить течение коронарной или сердечно-мышечной патологии при их наличии;
- при остеохондрозе грудного отдела позвоночника: боль в грудной клетке (как «кол» в груди), в области сердца и других внутренних органах;
- при остеохондрозе пояснично-крестцового отдела позвоночника: боль в пояснице, иррадиирующая в крестец, нижние конечности, иногда в органы малого таза;
- поражение нервных корешков (при грыжах межпозвонковых дисков, костных разрастаниях, спондилолистезе, спондилоартрозе): стреляющая боль и нарушение чувствительности, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов.
Диагностика
Установление предварительного диагноза осуществляется при первичном осмотре пациента. Осмотр обычно проводит врач-невролог в связи с жалобами больного на местные изменения, которые могут проявляться болевым синдромом, деформацией или ограничением подвижности. Позвоночник исследуют в положении больного стоя, сидя и лежа, как в покое, так и в движении. Уровень поражения позвоночника определяют путем отсчета числа позвонков от определенных анатомических ориентиров или по специальной схеме.
При осмотре спины обращают внимание на осанку, особенности строения туловища, отмечают линию остистых отростков (срединная борозда спины), нижние углы лопаток, гребни подвздошных костей, боковые контуры талии и шеи, положение надплечий, отклонение межъягодичной борозды от вертикали, выявляют выпячивание остистых отростков, обращают внимание на рельеф мышц, расположенных рядом с позвоночником.
Ощупывание позвоночника позволяет дополнить данные осмотра (наличие или отсутствие деформации), определить локализацию, степень и характер болезненности. При ощупывании отмечают также напряжение мышц, расположенных рядом с позвоночником, т.к. большинство травм и заболеваний позвоночника сопровождается повышением мышечного тонуса.
Сгибание позвоночника используется с целью определения амплитуды движений в различных отделах позвоночника.
Основную роль в исследовании позвоночника отводят рентгенографии, компьютерной томографии и магнитно-резонансной томографии, с помощью которых определяется уровень поражения, уточняется и конкретизируется диагноз, выявляются скрытые патологии. Данные диагностики позволяют лечащему врачу определить тактику лечения и выбрать наиболее эффективные методы лечения.
Лечение
Лечение остеохондроза и его осложнений проводят с помощью консервативных методов, направленных на устранение болевого синдрома, нарушений функции спинномозговых корешков и предупреждение прогресса дистрофических изменений в структурах позвоночника.
При неэффективности консервативного лечения и по специальным показаниям проводится оперативное (хирургическое) лечение, объём которого зависит от уровня поражения и клинических проявлений заболевания.
Длительность лечения остеохондроза и его осложнений в основном зависит от тяжести заболевания, возрастных изменений, применяемых методов лечения, а также добросовестного выполнения назначений и рекомендаций лечащего врача. Как показывает практика, активная фаза лечения в большинстве случаев длится 1-3 месяца при применении консервативных методов, а восстановительный период после операции — около 1 года. В начале лечения у некоторых пациентов возможно усиление болевого синдрома, связанное с реакцией мышечной системы и других образований на непривычные для организма воздействия. Болевые ощущения купируются в короткие сроки применением физиотерапевтических процедур, медикаментозных препаратов, а также специальных физических упражнений. Результат лечения во многом зависит от поведения самих пациентов, от которых требуется терпение, упорство, настойчивость, определённая сила воли, а также желание выздороветь. Наибольшую эффективность консервативной терапии и реабилитации после хирургического вмешательства можно достичь в условиях специализированных медицинских центров и санаториев, оснащённых современной диагностической и лечебной базой, а также высококвалифицированными практикующими специалистами, применяющими комплексное лечение заболеваний опорно-двигательного аппарата.
Комплексное консервативное лечение включает[источник не указан 623 дня] в себя лечебную физкультуру, физиотерапию, массаж, мануальную терапию, вытяжение (тракцию) позвоночника, рефлексотерапию, кинезиотейпирование и медикаментозную терапию.
Лечебная физическая культура (ЛФК), кинезитерапия — основной метод консервативного лечения заболеваний опорно-двигательного аппарата. Заключается в создании дозированных нагрузок, направленных на декомпрессию нервных корешков, коррекцию и укрепление мышечного корсета, увеличение объёма и выработки определённого стереотипа движений и правильной осанки, придание связочно-мышечному аппарату необходимой гибкости, а также на профилактику осложнений. Это достигается регулярными занятиями на реабилитационном оборудовании и суставной гимнастикой. В результате выполнения упражнений улучшается кровообращение, нормализуется обмен веществ и питание межпозвонковых дисков, увеличивается межпозвонковое пространство, формируется мышечный корсет и уменьшается нагрузка на позвоночник.
Физиотерапия — метод лечения, в котором используются физические факторы: токи низкой частоты, магнитные поля, ультразвук, лазер и др. Применяется для снятия болевого синдрома, воспалительных процессов, реабилитации после травм и операций. При использовании методов физиотерапии сокращаются сроки лечения многих заболеваний, повышается эффективность применения медикаментов и снижение их дозировки, отсутствуют побочные эффекты, свойственные медикаментозному лечению.
Массаж — это совокупность приемов механического дозированного воздействия в виде трения, давления, вибрации, проводимых непосредственно на поверхности тела человека руками. Эффективно снимает мышечное напряжение, мышечные боли, улучшает кровообращение, обладает общеукрепляющим действием.
Мануальная терапия — индивидуально подобранное мануальное воздействие на костно-мышечную систему для снятия острых и хронических болей в позвоночнике и суставах, а также увеличения объема движений и коррекции осанки.
Вытяжение (тракция) позвоночника — эффективный метод лечения болевых синдромов в позвоночнике, и суставах с использованием индивидуально подобранной нагрузки с использованием специального оборудования. Процедура направлена на увеличение межпозвонкового пространства, снятие боли и восстановление анатомически правильной формы позвоночника.
Медикаментозная терапия показана в период обострения заболевания, направлена на купирование болевого синдрома, снятие воспалительного процесса и усиление обменных процессов путём приёма или введения лекарственных средств с помощью внутримышечных или внутривенных инъекций.
Хотя каждый из выше перечисленных методов является высокоэффективным[источник не указан 623 дня], всё-таки стойкий терапевтический эффект можно получить только при сочетании их с занятиями на реабилитационном оборудовании, то есть при создании полноценного мышечного корсета.
См. также
- Грыжа Шморля
- Остеохондроз позвоночника
Ссылки
Источник