Пальпация поясничного отдела позвоночника
Осмотр позвоночника. Пальпация позвоночника пациентаДетальный осмотр позвоночника проводится последовательно по отделам, начиная с шейного. Его лучше совмещать с пальпацией, что позволяет выявить не только явные, но и скрытые выпячивания, западения, смещение отдельных или нескольких позвонков, выявить участки болезненности, уплотнения и напряжения мышц, опухолевидные образования. После статического осмотра сбоку и сзади позвоночник осматривается во время наклонов вперед, в стороны, назад. При этом обращается внимание на степень участия в движении каждого отдела позвоночника. Выключение из ритма движения отдельных позвонков, группы или целого отдела позвоночника указывает на локализацию патоло-шческого процесса. В случае обнаружения отклонений при осмотре и пальпации необходимо четко указать их анатомическую локализацию — отдел позвоночника или конкретный позвонок (позвонки) Отсчет позвонков обычно начинают с VII шейного позвонка, имеющего наиболее выступающий назад остистый отросток, особенно при наклоне головы вперед. Счет проводится сверху вниз. При мощной мускулатуре отсчет позвонков лучше проводить лежа при максимальном расслаблении мышц исследуемого. У ожиревших остистые отростки прощупать не удается. Выраженность изгибов позвоночника вперед и назад можно ориентировочно оцепить с помощью приема Форестье. Исследуемого ставят спиной к стене и просят прижать к ней затылок, лопатки, ягодицы и пятки. Здоровому ло удается легко При выраженном грудном кифозе или шперлордозе шейного отдела прижать к стенке затылок не удается. Расстояние от затылка до спины надо замерить в сантиметрах. При осмотре позвоночника обращается внимание на состояние кожи и подкожной клетчатки над позвоночником, степень развития мышц в паравертебральных пространствах от затылочного бугра до копчика, а также на отсутствие или наличие ограниченных припухлостей, грубой деформации позвоночника. У здорового человека цвет кожи над позвоночником не отличается от цвета других участков тела, влажность кожи чаще повышена, покраснений, припуханий не отмечается, мышцы спины развиты хорошо. Наличие ограниченной кожной гиперемии, припухлости, атрофии мышц, выраженного напряжения мышц, грубая деформация позвоночника свидетельствуют о патологии. Пальпация позвоночника пациентаПеред ощупыванием позвоночника в целях оценки способности его выдерживать нагрузки по вертикали и выявления юны болезненности можно применить прием вертикальной компрессии (осевая нагрузка). Техника приема такова: исследуемый находится в вертикальном положении стоя или сидя. Врач, располагаясь сзади, накладывает свои руки на его темя и осторожно осущестляет равномерное или толчкообразное давление вниз. Большого усилия прилагать не следует. Манипуляция прекращается при появлении локальной или распространенной боли. Этот Прием нельзя использовать при подозрении на деструкцию, перелом или смещение позвонков. Пальпация позвоночника проводится в вертикальном положении исследуемого (стоя, реже — сидя), с наклоном туловища вперед, и обязательно в горизонтальном положении на животе в условиях максимального расслабления мышц. Пальпируя шейный и поясничный отделы в положении лежа, необходимо использовать подкладную ватную подушку. Этим достигается не только расслабление мышц, Но и расширение межостистых промежутков. При пальпации позвоночника очень важно исследовать высоту стояния и положение остистых отростков, величину межостистых промежутков в разных отделах позвоночника, состояние над- и межостных связок, исследовать мышцы справа и слева от позвонков на одном уровне, места выхода межпозвонковых нервов, межреберные промежутки от позвоночника до грудины. Обследование. Измерение объема сгибания. Обследование пациента в положении лежа на животе. Симптомы натяжения седалищного нерва. — Также рекомендуем «Остистые отростки позвоночника. Пальпация и перкуссия остистых отростков позвонков» Оглавление темы «Исследование суставов и позвоночника пациента»: |
Источник
Перед ощупыванием позвоночника в целях оценки способности его выдерживать нагрузки по вертикали и выявления болезненности можно применить прием вертикальной компрессии (осевая нагрузка, рис. 124). Техника приема такова: исследуемый находится в вертикальном положении, стоя или сидя; врач, располагаясь сзади от исследуемого, накладывает руки на его темя и осторожно осуществляет равномерное или толчкообразное давление вниз. Большого усилия прилагать не следует. Манипуляция прекращается при появлении локальной или распространенной боли. Этот прием нельзя использовать при подозрении на деструкцию, перелом или смещение позвонков.

Рис. 124. Осевая нагрузка на позвоночник
Боль — наиболее ранний признак заболевания позвоночника, поэтому при ощупывании его нужно четко определить ее локализацию, степень выраженности, иррадиацию. Боль может быть локализованной и распространенной, выявляться в покое, при движении, провоцироваться врачебными приемами.
Распространенная боль характерна для диффузных поражений позвоночника (остеохондроз, споидилоартрит) либо воспалительного заболевания мышц. Локальная боль обусловливается ограниченным воспалением, ушибом, переломом позвонка или отростка, разрывом связок, отрывом мышц, опухолью.
Вместе с тем надо всегда учитывать, что боль в спине может не иметь никакого отношения к патологии позвоночника, а быть отраженной при патологии внутренних органов (рис. 125).

Рис. 125. Локализация отраженной боли в спине при некоторых заболеваниях внутренних
органов (Маркс В.О.)
Ориентировочную пальпацию позвоночника можно проводить в вертикальном положении больного (рис. 126), с наклоном туловища вперед, при котором информативной бывает не только пальпация, но и перкуссия по остистым отросткам пальцем или неврологическим молоточком.

Рис. 126. Пальпация позвоночника в вертикальном положении больного
Значительно большую информацию можно получить, исследуя больного в горизонтальном положении при максимальном расслаблении мышц. В ряде случаев следует сопоставить результаты исследования в вертикальном и горизонтальном положении. Это необходимо при дифференциации статического и рефлекторного напряжения мышц спины и положения позвонков.
Пальпируя поясничный и шейный отделы позвоночника, необходимо использовать подкладную подушку, что способствует не только расслаблению мышц, но и расширению межостистых промежутков (рис. 127).

Рис. 127. Положение исследуемого и подкладной подушки при пальпации шейного отдела позвоночника (А) и грудного и поясничного отделов позвоночника (б)
При пальпации необходимо ориентироваться на вершины остистых отростков, исследовать их межостистыс пространства в разных отделах позвоночника, мышцы слева и справа от позвонков на одном уровне, межреберные промежутки.
Перед непосредственной пальпацией позвоночника необходимо выявить зоны кожной гиперестезии методом образования «кожного валика» (рис. 128). Кожио-жировой валик захватывается двумя пальцами, начиная от шейного отдела с перемещением вниз до крестца, латеральнее на 3-5 см от остистых отростков, сначала с одной стороны, затем с другой. Гиперестезия указывает на возможную заинтересованность позвоночника соответственно уровню иннервации.

Рис. 128. Выявление кожной гиперестезии методом формирования «кожного валика»
Ощупывание позвоночника проводится ладонной поверхностью указательного или тремя пальцами правой руки, совершается медленное без сильного давления скольжение от 4-5-го шейного позвонка до крестца включительно (рис. 129). Рука врача плоско укладывается на позвоночник так, чтобы указательный палец располагался на вершинах отростков.

Рис. 129. Ощупывание остистых отростков позвоночника
Скользящим движением от 4-5-го шейного позвонка до крестца включительно можно выявить малейшие смещения остистых отростков вперед (споидилолистез), назад (ретролистез, чаше в шейном отделе), в стороны, их расщепление. Пальпация остистых отростков по Турнеру — мягкий край локтевой стороны ладони прикладывается к спине вдоль остистых отростков под углом 45°. Движение ладони вдоль позвоночника легко выявляет выступающие отростки пораженных позвонков. При ощупывании обращается внимание на расстояния между соседними остистыми отростками.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Опубликовал Константин Моканов
Источник
Комментарии
Опубликовано в журнале:
СПРАВОЧНИК ПОЛИКЛИНИЧЕСКОГО ВРАЧА »» Том 03/N5/2004
Боль в нижней части спины (БНЧС) – чрезвычайно распространенный симптом, с которым неврологи, терапевты и семейные врачи сталкиваются практически ежедневно.
В зависимости от длительности БНЧС подразделяется на острую, подострую и хроническую. БНЧС считается острой, если продолжается 6 нед или менее, подострой – если продолжается 6–12 нед. Хроническая боль длится более 12 нед. В зависимости от продолжительности боли можно предполагать прогноз: 60% больных с острой БНЧС возвращаются к работе в течение месяца, 90% – в течение 3 мес.
Причины БНЧС различны. Для удобства их принято группировать в 3 категории: потенциально опасные заболевания, ишиалгия и неспецифические болевые симптомы, вызванные механическими причинами.
Потенциально опасные заболевания
В эту группу входят опухоли, инфекции, травмы позвоночника, а также синдром “конского хвоста”. Заподозрить их можно во время сбора анамнеза и физикальном обследовании (табл. 1). При этих заболеваниях требуется немедленное дообследование и лечение.
Ишиалгия
Боль при ишиалгии иррадиирует в ногу и соответствует зоне иннервации сдавленного корешка или нерва. Иногда боль локализуется только в ноге. Чаще всего страдают корешки L5 и S1 (рис. 1). Ишиалгия часто сопровождается крайне выраженным болевым синдромом, но в большинстве случаев проходит при консервативной терапии. Иногда показано оперативное лечение.
Неспецифическая боль в спине, вызванная механическими причинами
Некоторые пациенты отмечают боли, локализованные только в спине, не связанные с корешковыми симптомами или какими-либо серьезными заболеваниями. К этой категории относятся “механические” БНЧС. Улучшение состояния пациента достигается при консервативном лечении.
Основой дифференциальной диагностики является сбор анамнеза и физикальное исследование.
Анамнез
Диагностика при БНЧС требует тщательного сбора анамнеза. Механические причины острой БНЧС вызывают дисфункцию мышечно-скелетных структур и связочного аппарата. Боль может исходить из тканей межпозвоночного диска, суставов и мышц. Прогноз у боли механического происхождения, как правило, благоприятный.
Вторичная боль требует поиск и лечение основного заболевания. Вторичная боль встречается гораздо реже, чем боль, вызванная механическими причинами. Вторичную БНЧС можно заподозрить у лиц моложе 20 и старше 50 лет. Клинические симптомы, способствующие диагностике, перечислены в табл. 1. Более редкие причины вторичной острой БНЧС, не вошедшие в таблицу, – это метаболические поражения костей, отраженная боль бри заболеваниях органов брюшной полости, забрюшинного пространства и таза, болезнь Педжета, фибромиалгия, психогенные боли.
Тревожные симптомы, которые должны насторожить врача и потребовать дальнейшего обследования, перечислены в таблице 2.
Физикальное исследование
Походка и осанка
Оценка походки и осанки необходима у всех пациентов с жалобами на БНЧС. Сколиоз может быть функциональным, но может и указывать на спазм мышц или нейрогенные расстройства.
При поражении корешка L5 возникают затруднения при ходьбе на птяках, при поражении корешка S1 – на носках.
Объем движений
Следует оценить, как пациент совершает наклоны вперед, разгибание, наклоны вбок и вращение верхней половиной туловища. Боль при наклонах вперед наблюдается чаще и обычно связана с механическими причинами. Если боль возникает при разгибании позвоночника, следует рассмотреть возможность стеноза позвоночного канала (рис. 2). К сожалению, оценка объема движений имеет ограниченное диагностическое значение, хотя и полезна для оценки эффективности лечения.
Пальпация и перкуссия позвоночника
Боль при пальпации и перкуссии остистых отростков позвоночника может указывать на наличие перелома или инфекции позвонка. Пальпация паравертебрального пространства позволяет очертить болезненные зоны и выявить мышечный спазм.
Ходьба “пятка-носок” и проба с приседаниями
Неспособность переступать с пятки на носок или совершать приседания характерна для синдрома конского хвоста и других неврологических расстройств.
Пальпация седалищной вырезки
Болезненность при пальпации седалищной вырезки с иррадиацией в ногу указывает на раздражение седалищного нерва.
Пробы с поднятием выпрямленной ноги (провокационные пробы)
Больной лежит на спине, врач поднимает его выпрямленную ногу на стороне поражения. Следует оценить угол подъема ноги. Появление боли в интервале 30–60o указывает о положительном симптоме Ласега. Сгибание ноги в коленном суставе должно уменьшить боль, а сдавление подколенной области – усилить ее. Надавливание на коленный сустав выпрямленной и поднятой ноги с одновременным тыльным сгибанием стопы также приведет к усилению боли.
Проба с поднятием прямой ноги дает положительный результат у 95% больных с грыжей диска; однако она положительна и у 80–90% больных, у которых на операции не находят каких-либо признаков протрузии диска. Другая проба – с поднятием прямой ноги, противоположной стороне поражения (так же, как и в предыдущем тесте, считается положительной при появлении боли) – менее чувствительна, но гораздо более специфична для диагностики грыжи диска.
Рефлексы, мышечная сила и чувствительность
Исследование коленных и голеностопных (ахилловых) рефлексов у больных с корешковыми симптомами часто помогает топическому диагнозу.
Ахиллов рефлекс ослабевает (выпадает) при грыже диска L5–S1. При грыже диска L4–L5 сухожильные рефлесы на ногах не выпадают. Ослабление коленного рефлекса возможно при радикулопатии L4 корешка у пожилых пациентов со стенозом позвоночного канала. Грыжи диска на уровне L3–L4 встречаются очень редко.
Слабость при разгибании большого пальца и стопы указывает на вовлечение корешка L5 (рис. 4). Для поражения корешка S1 характерен парез икроножной мышцы (больной не может ходить на носках).
Оценка чувствительности кожи голени и стопы (рис. 4) также позволяет оценить уровень поражения. Радикулопатия S1 вызывает гипестезию по задней поверхности голени и наружному края стопы. Сдавление корешка L5 приводит к гипестезии тыльной поверхности стопы, большого пальца и I межпальцевого промежутка.
Быстрое неврологическое обследование
При первичном обращении пациента с БНЧС и корешковыми симптомами неврологическое обследование может быть ограничено лишь несколькими тестами: оценкой силы тыльного сгибания/разгибания стопы и большого пальца (как вариант – ходьба на носках и пятках), коленного и ахиллового рефлексов, проверкой чувствительности стопы и голени, а также пробой Ласега. Такое сокращенное обследование позволяет выявить клинически значимую радикулопатию, связанную с грыжей диска поясничного отдела позвоночника. Если через месяц улучшение не наступает, необходимо дальнейшее обследование или направление к специалисту. При прогрессировании симптомов обследование должно быть проведено безотлагательно.
Рис. 1.
Вырианты сдавления корешков спинного мозга на поясничном уровне позвоночника
Таблица 1.
Причины БНЧС
Заболевания | Ключи к диагнозу |
Неспецифическая БНЧС, вызванная механическими причинами: заболевания и повреждения костно-суставного и мышечно-связочного аппаратов | Боль локализуется в люмбосакральной области, нет корешковых симптомов |
Ишиалгия (чаще грыжа диска L4-L5 и L5-S1) | Корешковые симптомы со стороны нижних конечностей, положительный тест с поднятием выпрямленной ноги (прием Ласега) |
Перелом позвоночника (компрессионный перелом) | Предшествующая травма, остеопороз |
Спондилистез (соскальзывание тела вышележащего позвонка, чаще на уровне L5-S1 | Физическая нагрузка и занятия спортом — частые провоцирующие факторы; боли усиливается при разгибании спины; рентгенография в косой проекции выявляет дефект межсуставной части дужек позвонка |
Злокачественные заболевания (миеломная болезнь), метастазы | Необъяснимая потеря массы тела, лихорадка, изменения при электрофорезе белков сыворотки, злокачественные заболевания в анамнезе |
Заболевания соединительной ткани | Лихорадка, увеличение СОЭ, антинуклеарные антитела, склеродерма, ревматоидный артит |
Инфекции (дисцит, туберкулез и остеомиелит позвоночника, эпидуральный абсцесс) | Лихорадка, введение препаратов парентерально, туберкулез в анамнезе или положительная туберкулиновая проба |
Аневризма брюшного отдела аорты | Больной мечется, боли не уменьшаются в покое, пульсирующая масса в животе |
Синдром “конского хвоста” (опухоль, срединная грыжа диска, кровоизлияние, абсцесс. опухоль | Задержка мочи, недержание мочи или кала, седловидная анестезия, выраженная и прогрессирующая слабость нижних конечностей |
Гиперпаратиреоз | Постепенное начало, гиперкальциемия, камни в почках, запоры |
Анкилозирующий спондилит | В большинстве случаев мужчины 3-го десятилетия жизни, утренняя скованность, положительный HLA-В27 антиген, увеличение СОЭ |
Нефролитиаз | Коликообразные боли в боковых отделах с иррадиацией в пах, гематурия, невозможность найти удобное положение тела |
Рис. 2.
Cтеноз позвоночного канала
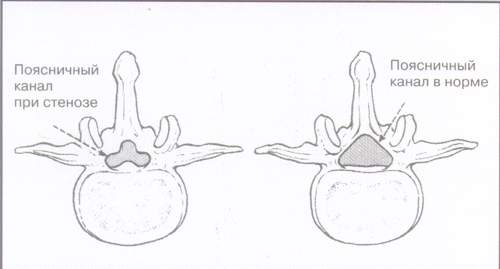
За счет разрастания остеофитов канал приобрел характерную форму трилистника. Возможное в этом случае сдавление как отдельного корешка, так и корешков конского хвоста приводит к моно– или полирадикулопатии. Нередко при стенозе позвоночного канала возникает псевдоперемежающая хромота: боль в пояснично-крестцовой области (возможно в ягодицах и ногах) появляется во время ходьбы и проходит, когда больной садится.
Таблица 2.
Тревожные симптомы при острой БНЧС
Анамнез
Злокачественные новообразования
Необъяснимая потеря масы тела
Иммунодефицит (ВИЧ-инфекция, сахарный диабет и др.)
Длительный прием стероидов
Внутривенное введение лекарственных (наркотических) препаратов
Инфекции мочевого тракта
Боль, усиливающаяся или не уменьшающаяся в покое
Лихорадка
Травмы, в зависимости от возраста (например, падение с высоты или автотравма у молодых пациентов, падение с высоты роста или поднятие тяжестей у пожилых лиц или пациентов с потенциально возможным остеопорозом)
Задержка или недержание мочи
Недержание мочи или кала
Физикальное обследование
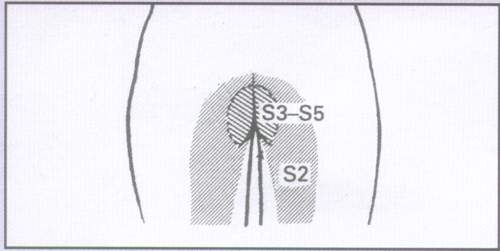
Седловидная анестезия (рис. 3)
Потеря тонуса анального сфинктера
Выраженные/прогрессирующие двигательные нарушения в нижних конечностях
Локальная болезненность при пальпации и перкуссии остистых отростков позвоночника
Значительное ограничение объема движений в позвоночнике
Неврологические симптомы, продолжающиеся более одного месяца
Таблица 3.
Показания к рентгенографии при острой БНЧС
Возраст старше 50 лет
Травма позвоночника
Двигательные нарушения
Необъяснимая потеря массы тела
Подозрение на анкилозирующий спондилит
Злоупотребление алкоголем и наркомании
Злокачественные новообразования в анамнезе
Применение кортикостероидов
Температура тела і 380С
Боль в покое
Повторное обращение с БНЧС в течение месяца и без улучшения
Рис. 3.
Седловидная анестезия

Седловидная анестезия часто является проявлением синдрома конского хвоста, который помимо анестезии может включать в себя: двустороннюю ишиалгию, внезапное появление задержки или недержания мочи, недержание кала, нижний вялый парапарез.
Рис. 4.
Симптомы поражения корешков L4-S1
Таблица 4.
Критерии Waddel
Тест | Неадекватная реакция |
| Болезненность | Поверхностная (при незначительном надавливании) и несоответствующая анатомическим структурам |
| Симуляция | |
Аксиальная нагрузка | Вертикальная нагрузка на голову стоящего пациента вызывает БНЧС |
Ротация | Пассивная ротация плечевого пояса и таза в одной плоскости вызывает БНЧС |
| Несоответствие симптомов | Несоответствие между симптомами при проведении пробы с поднятием выпрямленной ноги в положении сидя и лежа |
| Региональные расстройства | |
Мышечная слабость | По типу “зубчатого колеса” |
Чувствительность | Утрата чувствительности, не соответствующая дерматому |
| Чрезмерная реакция пациента | Чрезмерное гримасничанье, говорливость или тремор при обследовании |
Лабораторные тесты
Как правило, на начальных этапах обследования пациентов с острыми БНЧС лабораторные исследования не нужны. При подозрении на опухоль или инфекционный процесс необходимы общий анализ крови и СОЭ. Другие исследования крови рекомендуются только при подозрении на какое-либо первичное заболевание, например, анкилозирующий спондилит или миелому (анализ на HLA-B27 и электрофорез белков сыворотки соответственно). При подозрении на патологию мочевыводящих путей показан общий анализ мочи.
Для выявления метаболических заболеваний костей определяют уровни кальция, фосфатов и активность щелочной фосфатазы.
Рентгенологическое исследование
Показания к проведению рентгенографического исследования при острой БНЧС перечислены в табл. 3.
Проводить ренгенографию позвоночника всем больным с БНЧС не имеет смысла, так как те или иные изменения можно обнаружить практически у всех пациентов. На ренгенограмме пациента не предъявляющего жалоб на боли в спине могут быть выраженные изменения (остеохондроз, деформирующий остеоартроз, сакрализация или люмбализация позвонков). Напротив, у пациента с БНЧС изменения могут быть минимальными.
Если имеет место синдром конского хвоста или прогрессирующая мышечная слабость, показано проведение компьютерной томографии, магнитно-резонансной томографии, миелографии. Проведение этих исследований целесообразно также при подготовке к хирургическому вмешательству.
Лечение
Большинству пациентов с острой БНЧС показано лишь симптоматическое лечение. При этом, около 60% пациентов отмечают улучшение в течение первых 7 дней лечения и подавляющее большинство – в течение 4 нед. Пациентов следует проинструктировать, что в случае ухудшения двигательных или сенсорных функций, усиления боли, появления расстройств функций тазовых органов им следует незамедлительно обратиться к врачу повторно для продолжения обследования.
По мере уменьшения болей пациентов следует постепенно возвращать к нормальной деятельности. Показано, что сохранение активности в пределах, которые позволяет боль, способствует более быстрому выздоровлению, чем постельный режим или иммобилизация поясничного отдела.
Пациентам с такой патологией помогают также умеренные физические упражнения с минимальной нагрузкой на спину.
Лекарственные средства, применяемые при острой БНЧС, включают нестероидные противовоспалительные средства (НПВС) и парацетамол. Возможно также использование миорелаксантов. Показано, что пациенты, принимающие опиоидные анальгетики, возвращаются к нормальной деятельности не быстрее, чем принимающие НПВС или парацетамол. Миорелаксанты оказывают больший обезболивающий эффект, чем плацебо, но не имеют преимуществ перед НПВС. Пероральные глюкокортикоиды и антидепрессанты не оказывают эффекта у таких больных, и их применение не рекомендуется.
В настоящее время появились новые препараты, воздействующие непосредственно на уровне спинного мозга, что позволяет избежать множества нежелательных явлений, характерных для перечисленных выше групп препаратов. Первым представителем нового класса веществ избирательных активаторов калиевых каналов нейрона (SNEPCO = selective neuronal potassium channel opener) является флупиртинi. Он обладает сочетанием болеутоляющих и миорелаксирующих свойств, что особенно важно при лечении болей опорно-двигательного аппарата и мышечных спазмов.
Наибольший эффект от флупиртина следует ожидать при болевых синдромах, патогенез которых является как бы зеркальным отражением свойств препарата. Учитывая, что он обладает как обезболивающим, так и миорелаксирующим действием, то это те острые и хронические заболевания, при которых боли вызываются мышечным спазмом, в особенности боли опорно-двигательного аппарата (шеи и спины), мышечные спазмы при заболеваниях суставов.
В отличие от традиционно применяемых обезболивающих средств (НПВС, опиоидных анальгетиков, миорелаксантов), он не ингибирует циклооксигеназу, не обладает опиоидным и общерасслабляющим действием и, следовательно, свободен от присущих этим веществам побочных эффектов.
В нескольких рандомизированных исследованиях продемонстрирована эффективность мануальной терапии. У некоторых пациентов может оказаться полезным ношение в обуви специальных стелек или супинаторов. А вот упражнения по “растягиванию” позвоночника, чрескожная электростимуляция, инъекции в триггерные точки или в межпозвоночные суставы и акупунктура обычно не оказывают эффекта. Некоторым пациентам, у которых консервативная терапия не дает эффекта и ограничивающие активность симптомы сохраняются через месяц лечения, может быть показано хирургическое лечение.
Пациенты, у которых уже при первом обращении к врачу выявлены симптомы, перечисленные в табл. 2, нуждаются в скорейшем дообследовании и квалифицированном лечении.
Сложности диагностики при острой БНЧС
Иногда жалобы на острую БНЧС обусловлены неорганическими причинами. Психосоциальные причины могут быть экономического (например, увеличение финансовой компенсации за время нетрудоспособности) или социального (неудовлетворенность работой) характера. В случае если есть подозрение на психосоциальные факторы, врач может попросить больного отметить на фигуре, изображающей человеческое тело, распространение боли. Если распространение боли не соответствует анатомическим ориентирам, психогения высоковероятна. Существует также комплекс критериев Waddel (табл. 4), которые легко можно провести во время обычного физикального исследования. G. Waddel отметил, что у большинства пациентов с БНЧС органического происхождения этих критериев нет либо выявляется только один критерий. Если же пациент имеет три и более критериев Waddel, с большой степенью уверенности можно говорить о психогенной БНЧС или симуляции.
Литература:
Bratton R.L. Assessment and management of acute low back pain. American Family Physician, 1999; 60 (8): 2299–2306.
Материал подготовлен Р.И. Елагиным, канд. мед. наук,
кафедра клинической фармакологии ММА им. И.М. Сеченова
Катадолон® — Досье препарата
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник