Сильные приступы боли в поясничном отделе позвоночника

В народе острую боль в пояснице называют «прострелом». В медицине для обозначения данного явления используют термин «люмбаго». Патологию следует отличать от люмбалгии, для которой характерны постоянные ноющие боли в нижней части спины (БНЧС). Об острой боли в пояснице речь идет в том случае, если она длится не более трех недель.

Люмбаго чаще всего возникает у людей с дегенеративными изменениями пояснично-крестцового отдела позвоночника. Появление болей также могут спровоцировать травмы, тяжелая физическая работа, переохлаждение. Гораздо реже люмбаго развивается на фоне тяжелых заболеваний внутренних органов.
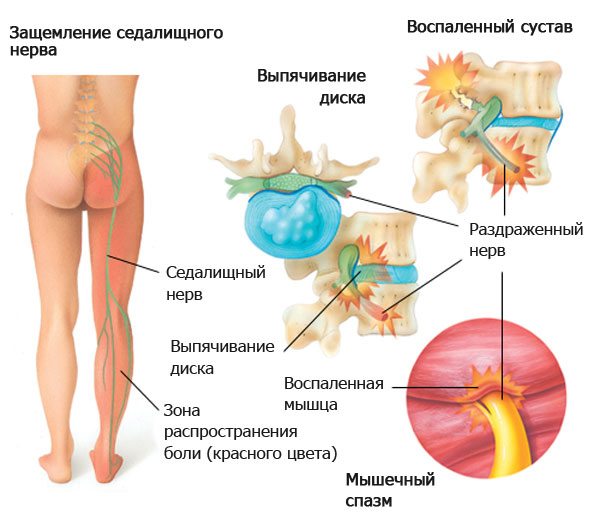
Острая боль в пояснице, отдающая в ногу, называется ишиасом. Патология возникает вследствие защемления или воспаления спинномозговых корешков, участвующих в формировании седалищного нерва. В некоторых источниках ишиас называют пояснично-крестцовым радикулитом.
Специфические и неспецифические боли
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
По статистике, у 85% пациентов с люмбаго врачи не выявляют каких-либо серьезных заболеваний. В этом случае речь идет о так называемых неспецифических БНЧС. Они развиваются на фоне пояснично-крестцового остеохондроза и протекают в виде мышечно-скелетного болевого синдрома. В международной классификации болезней (МКБ-10) патологии присвоен код М54.5.
Причины острых специфических болей в пояснице — злокачественные новообразования, болезни внутренних органов, поражение центральной нервной системы, воспалительные заболевания или травмы позвоночника.
Симптомы, позволяющие заподозрить специфическую БНЧС:
- появление болезненных ощущений в возрасте менее 15 или более 50 лет;
- не механический характер болей (отсутствие облегчения после отдыха или изменения положения тела);
- постепенное усиление болезненных ощущений со временем;
- сопутствующее повышение температуры тела;
- беспричинное похудание;
- чувство скованности в спине по утрам;
- нарушение мочеиспускания;
- перенесенные в прошлом онкологические заболевания;
- наличие патологических изменений в крови или моче;
- симптомы поражения спинного мозга (расстройства чувствительности, мышечные парезы или параличи).
Специфические БНЧС обычно указывают на инфекционные, ревматические, онкологические, сосудистые, гематологические заболевания, могут появляться при болезнях внутренних органов (желудок, поджелудочная железа) или органов мочеполовой системы (почки). У людей старшего возраста специфические боли могут говорить о развитии остеопороза.
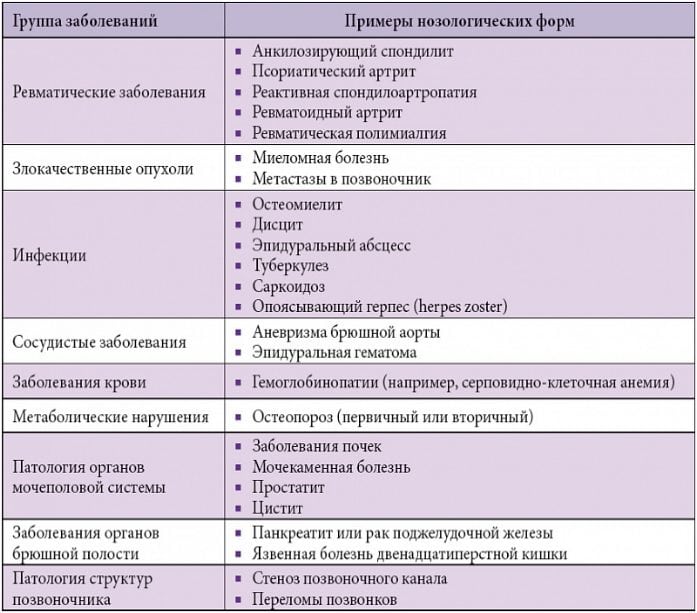
Специфические БНЧС являются причиной люмбаго всего в 8-10% случаев. Еще реже (3-5%) боль и прострелы в пояснице возникают на фоне компрессионной радикулопатии – защемления и повреждения пояснично-крестцовых нервных корешков.
Виды болей
В зависимости от механизма развития выделяют ноцицептивные, невропатические и психогенные боли в спине. Первые возникают вследствие раздражения ноцицепторов – чувствительных нервных окончаний, которые располагаются в определенных структурах позвоночного столба и некоторых внутренних органах.
Виды ноцицептивной боли:
- локальная. Обычно имеет диффузный, ноющий характер. Локализуется непосредственно в области позвоночника. Интенсивность болезненных ощущений меняется в зависимости от положения тела человека;
- отраженная. Не имеет четкой локализации и не ослабевает при изменении положения тела. Возникает при заболеваниях внутренних органов (желудка, почек, поджелудочной железы).
Таблица 1. Локализация ноцицепторов и причины их раздражения
Локализация | Причина возникновения болей |
| Надкостница позвонков | Развитие спондилеза или повреждение надкостницы вследствие травм |
| Наружная треть фиброзного кольца межпозвоночных дисков | Окостенение фиброзного кольца на фоне остеохондроза, его повреждение протрузиями или грыжами |
| Твердая мозговая оболочка | Раздражение рецепторов оболочки вследствие травмы, разрастания опухоли или сужения позвоночного столба |
| Фасеточные суставы | Возникновение дисфункции или спондилоартроза дугоотростчатых суставов позвоночника |
| Задняя продольная, желтая и межостистые связки | Травматизация связок остеофитами или распространение на них воспалительного процесса из межпозвоночных суставов |
| Эпидульная жировая клетчатка | Образование эпидуральных абсцессов, гематом, злокачественных или доброкачественных опухолей |
| Паравертебральные мышцы | Мышечное перенапряжение или спазмы из-за нарушения нормального функционирования межпозвоночных суставов |
| Стенки артерий и вен | Сдавление сосудов спазмированными мышцами или деформированными структурами позвоночного столба |
| Мышцы поясницы | Болезненные ощущения возникают на фоне миофасциальных мышечных синдромов, которые развиваются из-за продолжительного сидения в неудобной позе или частых стрессов |
| Внутренние органы | Раздражение ноцицепторов вследствие развития воспалительного процесса в почках, поджелудочной железе и т. д. |
Невропатические боли развиваются вследствие повреждения (защемления, воспаления, демиелинизирующих заболеваний) спинномозговых корешков или нервов пояснично-крестцового сплетения. Они имеют стреляющий характер и нередко иррадиируют в нижнюю конечность.
Причиной психиалгий чаще всего являются стрессы, депрессии, неврозы, истерические расстройства, посттравматический синдром, вегетососудистая дистония. Психогенные боли могут иметь разные характер и интенсивность.
Односторонняя острая боль в пояснице, которая локализируется слева или справа, обычно имеет невропатическую природу и указывает на невралгию, радикулит или радикулопатию.
Факторы, провоцирующие появление люмбаго
Острая боль в области поясницы чаще всего возникает на фоне дегенеративно-дистрофических заболеваний позвоночника. В патологический процесс сначала вовлекаются межпозвоночные диски и фасеточные суставы, затем связки, мышцы, сухожилия и фасции.
Болезненные ощущения, возникающие на фоне заболеваний костно-мышечной системы, обычно имеют механический характер. Это значит, что боли усиливаются при перенапряжении структур позвоночного столба.
Факторы, которые могут спровоцировать острую резкую боль в пояснице:
- переохлаждение;
- травмы спины;
- резкие движения, выполненные без соответствующей подготовки;
- подъем тяжелого груза;
- долгое пребывание в неудобной позе.
При травмах возникновение люмбаго обычно обусловлено механическим повреждением структур позвоночного столба. Длительное сидение в неудобном положении может вызывать мышечный спазм или защемление нервов, которые и приводят к появлению болезненных ощущений. Поднятие тяжестей провоцирует образование грыж межпозвоночных дисков, переохлаждение приводит к невралгии или воспалению нервов, формирующих седалищный нерв.
Некоторые люди жалуются: нагнулся и не могу разогнуться из-за острой боли в пояснице. Подобное явление указывает на пояснично-крестцовый радикулит или образование грыжи межпозвоночного диска. Острая боль в пояснице возникает при наклоне вперед или поднятии тяжестей. В последующем она усиливается при активных движениях ногами, кашле, чихании, натуживании.
Причины острых болей в пояснице
Болезненные ощущения в спине, не связанные с физической активностью, указывают за воспалительные заболевания внутренних органов, злокачественные новообразования или их метастазы. А вот острая боль в пояснице, усиливающаяся при движении, обычно говорит о заболеваниях позвоночника, защемлении спинномозговых корешков или поражении периферических нервов.
Не знаете, что делать при острой боли в пояснице и как бороться с ней в домашних условиях? Купировать болевой синдром можно с помощью мазей и сухого тепла. Однако после облегчения самочувствия нужно сходить к врачу. Обследовав вас, специалист поставит диагноз и назначит лечение.
Миофасциальный болевой синдром
Причина развития патологии — мышечное перенапряжение вследствие тяжелой физической нагрузки, психоэмоциональных расстройств, долгого сидения или лежания в одной позе. Болезненные ощущения возникают из-за раздражения мышечных ноцицепторов молочной кислотой, цитокинами, простагландинами, биогенными аминами, нейрокининами и т. д.
Развитие миофасциальных мышечных синдромов не связано с остеохондрозом позвоночника.
Типичные признаки патологии:
- ноцицептивный характер боли;
- спастическое сокращение мышц спины;
- ограничение объема движений в позвоночнике;
- наличие триггерных зон – уплотнений в мышцах, давление на которые приводит к усилению болей;
- болезненность при пальпации в паравертебральных точках;
- отсутствие неврологических симптомов.
Для миофасциальных болевых синдромов характерна ноющая или резкая острая боль в пояснице. Она усиливается при разгибании позвоночника, поворотах спины, длительном стоянии и положении лежа на животе. Продолжительное мышечное напряжение может вызывать рефлекторное искривление позвоночника с последующим развитием в нем дегенеративно-дистрофических изменений.
Миофасциальные болевые синдромы могут проявляться как острыми, так и хроническими болями.
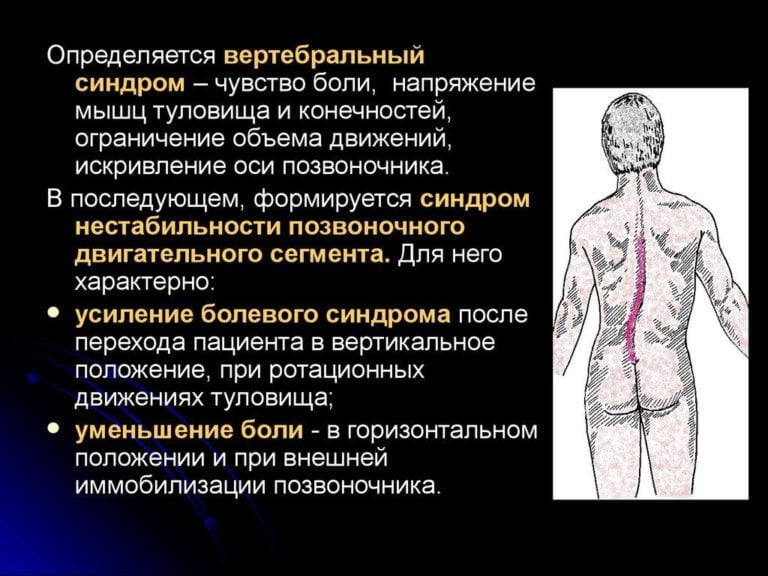
Мышечно-тонический болевой синдром
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Чаще всего развивается вследствие раздражения ноцицепторов, расположенных в области фасеточных суставов позвоночника. Реже источником боли выступают твердая мозговая оболочка, футляры спинномозговых корешков, задние или передние продольные связки. Мышечно-тонический болевой синдром обычно возникает на фоне остеохондроза или спондилоартроза пояснично-крестцового отдела позвоночника.
Болезненные ощущения в спине вызывают рефлекторный мышечный спазм. В дальнейшем спазмированные мышцы и сами становится источником болей. Из-за этого ухудшается подвижность в пояснице.
Отличить мышечно-тонический синдром можно по одному характерному признаку. У людей с данной патологией острые боли в спине в области поясницы уменьшаются в положении лежа на боку с согнутыми нижними конечностями.
Компрессионная радикулопатия
Возникает из-за повреждения одного или нескольких спинномозговых корешков. Проявляется стреляющими или жгущими болями пояснице. У больного нарушается чувствительность и возникают парестезии в зоне, которая иннервируется пораженным корешком. Реже человека беспокоят двигательные расстройства.
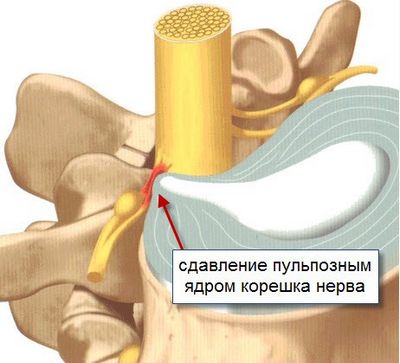
Причины радикулярных болей:
- сдавление нервного корешка вследствие острой протрузии диска в центральный канал позвоночного столба;
- дегенеративные изменения позвоночника (спондилез, спондилоартроз, гипертрофия желтой связки, спондилолистез);
- острая грыжа межпозвоночного диска (вещества, которые выходят из студенистого ядра, вызывают асептическое воспаление, отек и ишемию спинномозгового корешка).
Болевой синдром при компрессионной радикулопатии обычно имеет смешанный характер. Он включает признаки ноцицептивной и невропатической болей. Это объясняется тем, что на фоне радикулопатии практически всегда развивается рефлекторный мышечно-тонический болевой синдром.
При повреждении спинномозговых корешков врачи выявляют у человека положительный симптом Ласега. Прямую нижнюю конечность не удается поднять более чем на 30-50 градусов.
При патологии чаще всего повреждается пятый поясничный (L5) или первый крестцовый (S1) спинномозговой корешок.
Заболевания внутренних органов
Согласно статистике, болезни почек являются причиной острых болей в пояснице в 6% случаев. Реже болезненные ощущения в спине возникают вследствие патологий поджелудочной железы, печени, желудка, 12-перстной кишки или органов малого таза.
Симптомы, указывающие на поражение внутренних органов:
- повышение температуры тела;
- озноб, потливость, общая слабость и апатия;
- тошнота, рвота, ухудшение аппетита;
- колебания артериального давления;
- появление отеков на теле;
- нарушение мочеиспускания;
- отсутствие связи между интенсивностью боли и положением тела.
Двухсторонние болезненные ощущения в спине обычно возникают при пиелонефрите и гломерулонефрите – воспалительных заболеваниях почек. Как правило, они тупые, имеют ноющий характер.
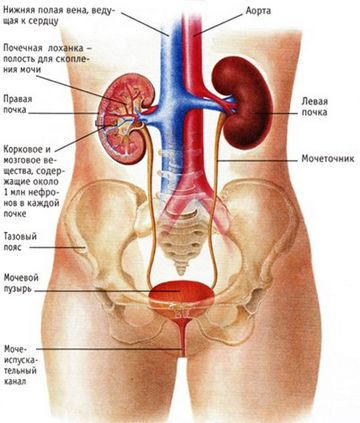
Острая боль в левой или правой части поясницы чаще всего указывает на почечную колику. Она иррадиирует по ходу мочеточников в наружные половые органы и внутреннюю поверхность бедра.
Для панкреатита (воспаление поджелудочной железы) характерно появление опоясывающей боли, которая больше выражена с левой стороны.
Острые боли в пояснице при беременности
Причиной острой боли в пояснице у беременных женщин чаще всего является повышенная нагрузка на позвоночник. Болезненные ощущения возникают не раньше пятого месяца беременности и проходят после родов. Боли также могут появляться во время ложных схваток Брэкстона-Хикса.

Не знаете, чем лечить острую боль в пояснице во время беременности? Спросите совета у своего гинеколога. Он подскажет, какое средство можно использовать без риска навредить малышу.
Что нужно для выявления причины люмбаго
Первое, что следует делать при острых болях в пояснице – это обращаться к невропатологу или врачу-вертебрологу. Опытный врач сможет заподозрить ту или иную патологию уже после беседы с пациентом и его смотра. Для уточнения диагноза он может назначить дополнительное обследование и сдачу некоторых анализов.
Методы, которые могут потребоваться для верификации диагноза:
- ренгтенография позвоночника. Информативна в диагностике последних стадий остеохондроза. На рентгенограммах можно увидеть изменение расстояния между позвонками и разрастание остеофитов;
- МРТ позвоночного столба. Методика позволяет выявить практические любые патологические изменения позвонков, межпозвонковых дисков и суставов. Магнитно-резонансная томография позволяет выявить остеохондроз и спондилоартроз даже на начальных стадиях;
- миелография. Суть исследования заключается в рентгенконтрастном исследовании позвоночника. Метод позволяет выявить асбцессы, опухоли, сужение позвоночного канала, грыжи и разрывы межпозвоночных дисков;
- общеклинические исследования. Позволяют выявить признаки воспалительного процесса в крови или моче. Сдача анализов полезна в диагностике болезней почек, поджелудочной железы и т. д.
Старайтесь избегать лечения острой боли в пояснице в домашних условиях. При появлении неприятных ощущений в спине лучше сразу же идите к врачу. Специалист определит причину люмбалгии и назначит вам подходящее лечение.
Первая помощь при острой боли в пояснице
Что делать при внезапном возникновении люмбаго? Как уменьшить болевой синдром и быстро облегчить самочувствие? Как и чем лучше всего снимать острую боль в пояснице в домашних условиях?
В первую очередь, следует отказаться от тяжелых физических нагрузок и длительного сидения в одной и той же позе. В первые дни заболевания лучше всего придерживаться постельного режима. Кровать должна быть умеренно жесткой. После улучшения самочувствия очень полезно поддерживать умеренную двигательную активность. Это помогает улучшить трофику в тканях и ускорить выздоровление.
Снять острую боль в пояснице помогают препараты из группы НПВС. Они оказывают выраженное противовоспалительное действие. Лекарства используют в виде мазей или таблеток.
Препараты для купирования болевого синдрома:
- Диклофенак;
- Ибупрофен;
- Кетопрофен;
- Ацеклофенак;
- Лорноксикам;
- Целекоксиб;
- Мелоксикам.

Для снятия мышечного напряжения и улучшения подвижности позвоночника используют миорелаксанты центрального действия. Многочисленные исследования подтвердили их эффективность в борьбе с острой болью в спине. Наиболее популярными средствами данной группы являются Толперизон, Баклофен и Тизанидин.
Одновременное применение НПВС и центральных миорелаксантов намного эффективней, чем использование лишь одного из этих препаратов.
Лечение острой боли
Лечебная тактика при люмбаго зависит от причины его появления. Если боли возникли вследствие заболеваний внутренних органов, больного госпитализируют в терапевтическое, нефрологическое, гастроэнтерологическое, хирургическое или другое отделение. Там пациента дообследуют и вылечат.
Если боли в пояснице являются неспецифическими, человеку назначают лекарственные препараты и физиопроцедуры. Из последних хороший эффект оказывают рефлексотерапия, массаж, мануальная терапия. При острой боли в пояснице полезны специальные упражнения. Они помогают улучшить подвижность позвоночника, снять мышечный спазм и облегчить самочувствие человека.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
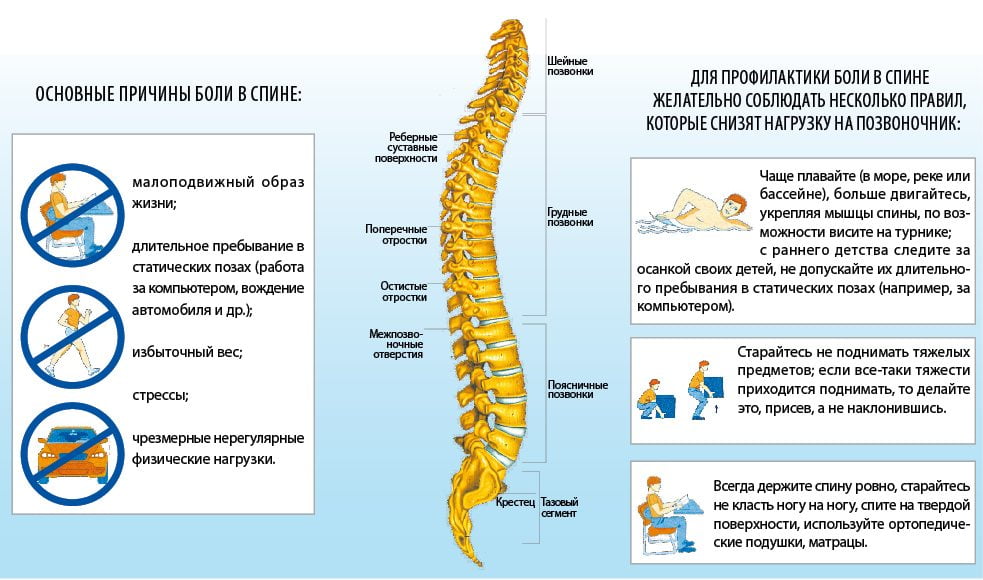
Острая боль в пояснице – самая распространенная разновидность болей в спине, которой страдает почти половина людей, ведущих малоподвижный образ жизни, имеющих избыточную массу тела или хронические заболевания пояснично-крестцового отдела позвоночника (например, остеохондроз).
Острая боль в пояснице
Такая боль может быть ноющей, стреляющей, колющей, кинжаловидной, жгучей. Интенсивность зависит от причины возникновения, наличия воспалительных процессов, тонического напряжения паравертебральных (околопозвоночных) мышц и возраста больного.
Интенсивность боли зависит от вызвавших ее причин
У людей пожилого и старческого возраста боли, как правило, более сильные, что связано с естественными процессами старения и высыханием хрящевой ткани позвоночника. Справиться с острой болью можно при помощи медикаментозных средств, но большое значение в формировании дальнейшего благоприятного прогноза имеет профилактика заболеваний спины.
Профилактика заболеваний спины не менее важна, чем своевременное лечение
Причины боли
Чтобы определить, что именно спровоцировало острую боль в пояснице, необходимо оценить ее течение, характер, продолжительность приступа, связь с двигательной активностью и изменение положения тела. Острая стреляющая боль в нижней части спины (люмбаго) в большинстве случаев является признаком радикулита.
Это заболевание, при котором происходит сдавливание нервных пучков (корешков), отходящих от нервных стволов, расположенных вдоль спинного мозга. Боль при радикулите острая, имеет высокую интенсивность и заставляет человека принимать определенное положение тела (чаще всего – согнувшись и придерживая руками область поясницы). Вылечить радикулит, который еще называют корешковым синдромом, полностью нельзя, и любая терапия направлена, в первую очередь, на облегчение симптомов и восстановление адекватного уровня подвижности.

Симптомы поясничного радикулита
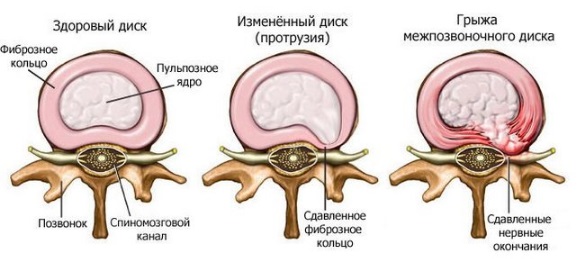
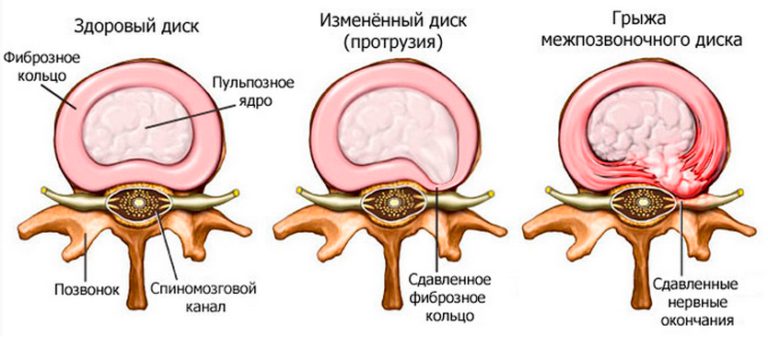
Причинами радикулита в большинстве случаев являются дистрофические изменения в хрящевой ткани позвоночника, которые приводят к его деформации и разрушению межпозвоночных дисков. Межпозвонковые диски на 90 % состоят из хрящевых волокон, коллагена и воды и выполняют функцию амортизатора, компенсируя ударную и силовую нагрузку на позвоночник.
Строение межпозвоночного диска
Питание хрящевых пластин, которые замыкают студенистое дисковое ядро, происходит через кровеносные сосуды центрального позвоночного канала. Если поступление жидкости и питательных элементов нарушается, происходит истончение фиброзной (сетчатой) оболочки, в результате чего она не может удерживать пульпу внутри дискового пространства. Смещение пульпозного ядра приводит к образованию выпячиваний и выпираний, которые называются межпозвоночными грыжами и протрузиями.
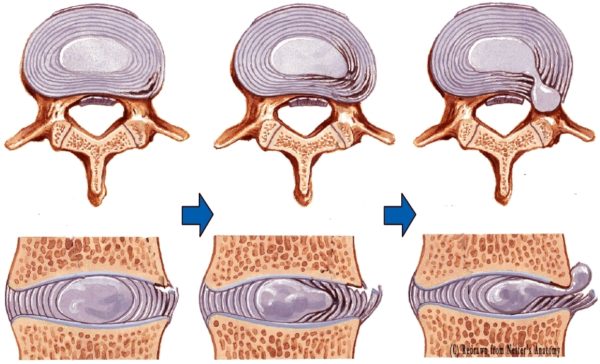
Грыжи и протрузии позвоночника
Такие выпячивания могут сдавливать и раздражать нервные окончания в пояснично-крестцовой области, вызывая приступ радикулита и острую боль в пояснице.
Спровоцировать приступ острой боли в нижней части спины также могут следующие причины:
- переохлаждение и длительное пребывание на сквозняке;
- эмоциональное напряжение или стресс (патогенетический механизм связан с нарушением функционирования центральной и периферической нервной системы);

Часто стресс отражается на физическом самочувствии
- сахарный диабет, подагра и другие заболевания, сопровождающиеся нарушением кальциевого обмена (приводят к образованию остеофитов – костных наростов в виде шипов – на позвоночнике);
- инфекционные заболевания позвоночника (остеомиелит, эпидурит, внелегочная туберкулезная инфекция, сифилис, ВИЧ-инфекция);

Остеомиелит позвоночника
- опухоли различного генеза в области пояснично-крестцового сегмента позвоночника (включая злокачественные поражения);
- травмы, ушибы и переломы позвоночника (в некоторых случаях приступ острой боли может возникнуть через 2-3 месяца после получения травмы);
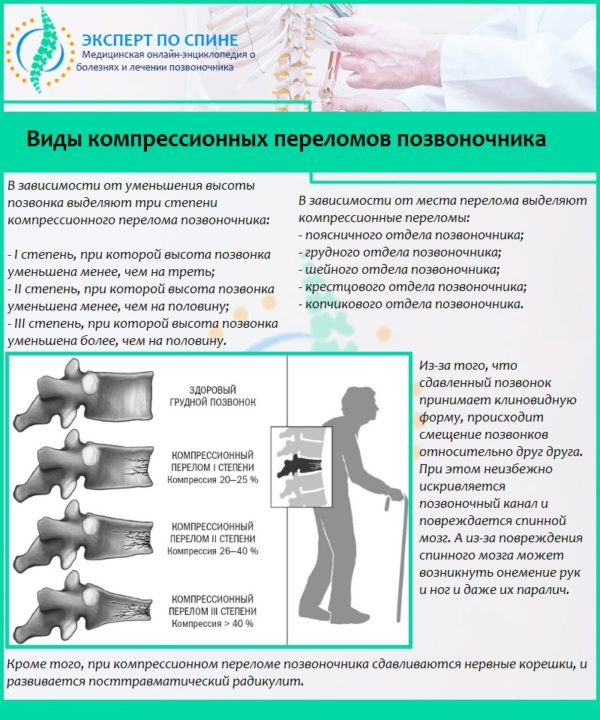
Виды компрессионных переломов
- патологии внутренних органов (например, воспаление почек или закупорка мочеточников);
- спаечный процесс в органах малого таза.
Факторами риска по возникновению поясничных болей (люмбаго и люмбалгии) являются также ожирение, отсутствие достаточной двигательной активности, злоупотребление алкоголем и курение. Токсичные вещества, которые содержатся в табачном дыме и этаноле, замедляют всасывание некоторых витаминов и минералов, способствуя дистрофическим изменениям в поясничных и крестцовых позвонках.
Как справиться с симптомами?
Симптоматическое лечение острых болей в пояснице включает медикаментозные и народные методы, направленные на уменьшение болевого синдрома и восстановление достаточной подвижности в области поясницы. Применение обезболивающих мазей, кремов, таблеток, а также рецептов нетрадиционной медицины позволяет избавиться от прострелов в спине, болей при наклонах и поворотах и мышечной скованности, которая почти всегда возникает одновременно с болезненными ощущениями.
Лекарственные препараты (таблетки)
Анальгетические препараты – основная фармакологическая группа лекарств, которые применяются для устранения симптомов при сильных и острых болях в пояснице. При стреляющих болях (люмбаго) наиболее эффективным является «Анальгин» (метамизол натрия). Для уменьшения интенсивности болевого синдрома его назначают по 1 таблетке 2-3 раза в день в течение 3-5 дней.

«Анальгин»
При назначении препаратов на основе метамизола натрия необходимо учитывать степень их токсичности, поэтому «Анальгин» и его аналоги (например, «Баралгин») не рекомендуются в период после перенесенных инфекционных заболеваний, а также лицам с ослабленным иммунитетом, в том числе, беременным и кормящим женщинам.

«Баралгин»
Если боль в пояснице сочетается с воспалительным процессом, для ее купирования используются противовоспалительные средства нестероидной группы. Наиболее эффективные препараты из группы НПВП, а также их дозировки, приведены в таблице ниже.
НПВП при острых болях в спине и пояснице
| Название (действующее вещество) | Суточная дозировка | Максимальная продолжительность применения (если иное не назначено врачом) |
|---|---|---|
Ибупрофен («Ибуфен», «Нурофен») | По 400-800 мг до 2-3 раз в сутки. | 5 дней. |
Кеторолак («Кеторол», «Кетанов») | По 10 мг до 4 раз в день. | 5-7 дней. |
Нимесулид («Нимесил», «Найз») | По 100 мг 2 раза в сутки. | 10 дней. |
Мелоксикам («Мовалис», «Амелотекс») | 7,5 мг (1 таблетка) в день. | 5-10 дней. |
Диклофенак («Вольтарен», «Диклак») | По 50 мг 2-3 раза в сутки. | 3-7 дней. |
Обратите внимание! Парацетамол, хоть и не относится к группе НПВП, также обладает достаточно выраженным обезболивающим действием. Принимать его лучше в комбинации с ибупрофеном («Ибуклин») от 1 до 3 раз в день.
«Ибуклин»
Мази и гели
Купировать острую боль в поясничной области только мазями практически невозможно, поэтому в течение первых 2-3 дней местные лекарственные формы рекомендуется сочетать с таблетками или инъекциями. Выраженным анальгетическим действием обладают мази на основе диклофенака и кеторолака: их следует наносить на больное место 2-4 раза в день в течение 7-10 дней подряд (даже если боль прекратилась спустя несколько дней после начала приступа).
Острые боли, спровоцированные радикулитом, можно уменьшить также при помощи разогревающих мазей («Капсикам», «Финалгон») и средств, в состав которых входит масло камфоры или камфорный спирт, а также пчелиный или змеиный яд.

«Капсикам», «Финалгон»)
Ниже представлен перечень хорошо зарекомендовавших себя препаратов местного действия, которые помогут быстро избавиться от болей в спине и восстановить подвижность поврежденного позвоночного сегмента.
- Скипидарная мазь. Одна из лучших мазей для избавления от болей в спине, независимо от их локализации. Эффект появляется уже после 1-2 использований, но для достижения стабильного результата лучше использовать средства на основе скипидара не менее 14 дней подряд.
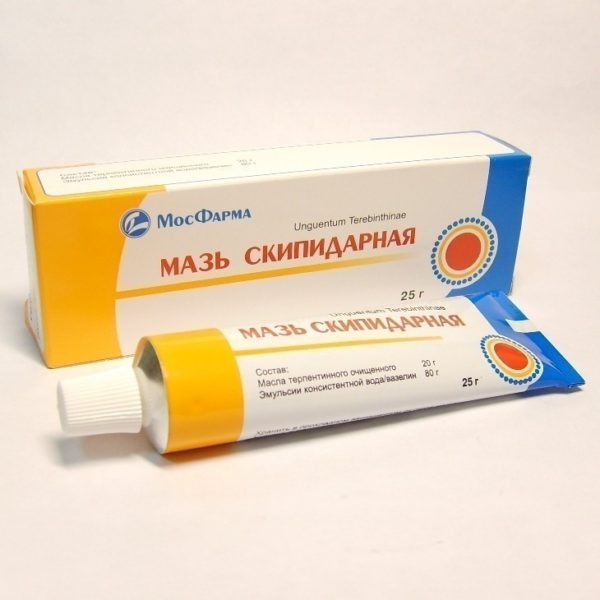
Скипидарная мазь
- «Випросал». Очень эффективный комбинированный препарат, в состав которого входит не только камфорный спирт и яд гадюки, но и пихтовое масло, обладающее противовоспалительными и укрепляющими свойствами.
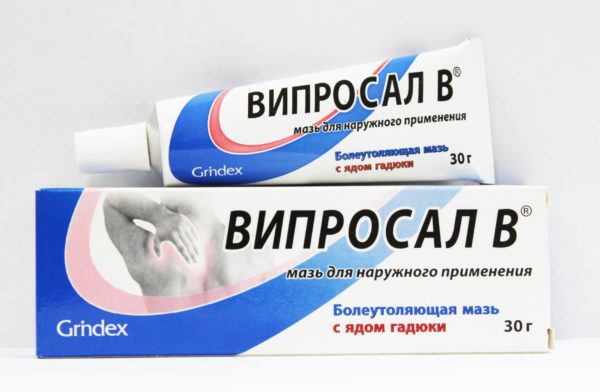
«Випросал»
- «Звездочка». Это доступный и знакомый многим поколениям бальзам вьетнамского производства, в составе которог?