Спондилодез поясничного отдела это
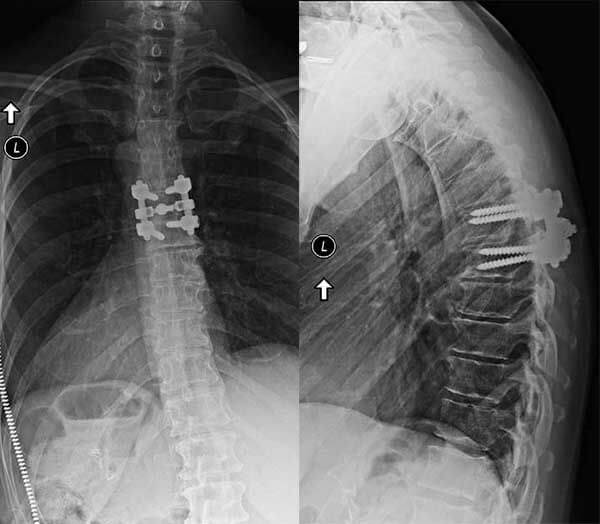
Спондилодез – это группа сложных хирургических вмешательств, направленных на обездвиживание одного или нескольких позвоночно-двигательных сегментов. Во время операции врачи с помощью специальных конструкций фиксируют между собой соседние позвонки. После спондилодеза они срастаются между собой, перестают двигаться и вызывать болезненные ощущения.
Как вы думаете, в чем разница между артродезом и спондилодезом? Артродезированием (artro – сустав, deso – связывать, скреплять) называют операцию по обездвиживанию любого сустава, который не удается вылечить консервативным путем. Спондилодез – это один из видов артродеза, который подразумевает иммобилизацию ПДС.
Позвоночно-двигательный сегмент (ПДС) – это структурно-функциональная единица позвоночника, состоящая из двух смежных позвонков, межпозвонкового диска (МПД), связывающих их суставов, связок и мышц.
Потребность в обездвиживании ПДС возникает при нестабильности позвоночника и ярко выраженном болевом синдроме. Чаще всего они развиваются при тяжелом остеохондрозе. У многих пациентов на фоне нестабильности позвоночно-двигательных сегментов выявляют артроз фасеточных суставов, компрессию нервных корешков или спинного мозга, грыжи межпозвонковых дисков. Каждая из этих патологий требует лечения.
Поэтому в большинстве случаев спондилодез комбинируют с другими хирургическими манипуляциями на позвоночнике. При тяжелом спондилоартрозе пациентам выполняют фасетэктомию, при наличии спаек в области спинномозговых корешков – менингорадикулолиз, при сдавлении спинного мозга – декомпрессию дурального мешка. Вместе с этим всем больным удаляют МПД и заменяют их специальными кейджами. Такой подход позволяет устранить причину болей в спине и предупредить их появление в будущем.
Спондилодез относится к группе декомпрессивно-стабилизирующих операций. Все они направлены на освобождение сдавленных невральных структур, удаление разрушенных межпозвонковых суставов и дисков, стабилизацию ПДС.
Показания и противопоказания
Хирургическое вмешательство требуется лицам с хроническими болями в спине, не поддающимися консервативному лечению. Отметим, что при различных заболеваниях пациентам требуются разные нейрохирургические операции. Выбор метода лечения проводится индивидуально, после комплексного обследования больного.
Показания к декомпрессивно-стабилизирующим операциям с последующим выполнением спондилодеза:
- врожденная или приобретенная нестабильность позвоночника;
- спондилолистез – смещение позвонка;
- артроз фасеточных суставов позвоночника;
- тяжелый сколиоз или кифоз;
- остеохондроз с дискогенным болевым синдромом;
- межпозвонковые грыжи, сдавливающие нервные корешки или спинной мозг;
- рецидивирующий корешковый синдром различной этиологии;
- спинальный стеноз – сужение спинномозгового канала;
- рубцово-спаечный эпидурит;
- опухоли позвоночника;
- компрессионные переломы позвонков на фоне остеопороза;
- травматические повреждения позвоночника (трещины, переломы).
Операции на позвоночнике нельзя делать при наличии тяжелой сердечно-сосудистой патологии, острых инфекционных заболеваний и свищей неизвестной этиологии. Из-за высокого риска тромбоэмболических осложнений спондилодез не делают при нарушениях свертываемости крови и варикозной болезни.
Хирургические вмешательства на позвоночнике довольно часто запрещают проводить детям моложе 12 лет и лицам в возрасте более 60 лет.
Виды спондилодеза
Операции могут выполнять через передний или задний доступ. В первом случае хирург «пробирается» к позвоночнику через брюшную полость или клетчаточные пространства шеи, во втором – через мягкие ткани со стороны спины. При этом врач сначала разрезает кожу и рассекает фасции, затем отодвигает в сторону глубокие мышцы спины.
- Передний доступ сегодня используют редко из-за огромных технических трудностей, большой кровопотери и высокого операционного риска. Его применяют только при оскольчатых переломах позвонков, сколиозе и некоторых дегенеративно-дистрофических заболеваниях.
- Задний доступ используют все чаще благодаря малотравматичности, низкой вероятности развития осложнений и быстрой реабилитации. Он стал особенно популярен после появления титановых кейджей с костной крошкой. Ими врачи заменяют разрушенные диски и надежно соединяют позвонки. Отметим, что ранее с этой целью использовали костные или искусственные имплантаты.
Что касается методов фиксации, они бывают передними и задними. В первом случае хирург работает с телами позвонков, во втором – с их остистыми и поперечными отростками. Многочисленные исследования показали более высокую эффективность межтелового спондилодеза. Тела позвонков лучше кровоснабжаются, имеют больше клеточных элементов и обладают хорошим остеогенным потенциалом. Следовательно, установленные между ними трансплантаты приживаются намного лучше тех, которыми соединяют отростки.
Любопытно! Как показывает статистика, частота успешных сращений при межтеловом спондилодезе составляет 96%. При фиксации позвонковых отростков она гораздо ниже.
Спондилодез шейного отдела
При тяжелых дегенеративно-дистрофических заболеваниях шейного отдела врачи предпочитают выполнять задний цервикоспондилодез. В ходе хирургического вмешательства они могут обездвиживать один, два или сразу несколько ПДС. Наиболее современным и надежным методом считается транспедикулярная фиксация позвонков. К сожалению, в ряде случаев она сопряжена с высоким риском ятрогенного повреждения нервов и сосудов.
Ввиду этого многие специалисты отдают предпочтение металлоконструкциям, которые фиксируют задний опорный комплекс ПДС. С их помощью хирурги соединяют между собой отростки шейных позвонков. Отметим, что сегодня среди врачей нет единого мнения о преимуществах того или иного метода заднего цервикоспондилодеза.
При тяжелых травмах шейного отдела позвоночника хирурги отдают предпочтение спондилодезу через передне-боковой доступ. Метод фиксации выбирают индивидуально, после комплексного обследования пациента. Как показала практика, при переломах позвонков наиболее эффективна комбинация межтелового цервикоспондилодеза и передней фиксирующей пластины. Подобная фиксация более надежна и обеспечивает раннюю мобилизацию больного.
Спондилодез поясничного отдела позвоночника
При выполнении хирургических вмешательств на поясничном отделе хирурги стараются выбирать задний доступ. Как мы уже сказали, он менее травматичен и гораздо реже приводит к развитию осложнений. Передний доступ используют только при лечении оскольчатых переломов. В редких случаях его применяют в сложных клинических ситуациях.
У людей старше 55 лет на фоне остеопороза довольно часто возникают компрессионные переломы позвонков. По статистике, среди жителей США они встречают чаще переломов шейки бедра.
Таблица 1. Виды поясничного спондилодеза.
| Особенности | Преимущества, недостатки | |
| Передний межтеловой, ALIF | Во время операции хирург получает удобный доступ к телам позвонков и МПД. Он свободно удаляет диск и выполняет декомпрессию. Затем он устанавливает кейдж, способствующий быстрому сращению тел позвонков. При необходимости специалист использует дополнительные фиксирующие конструкции. | Метод позволяет избежать дислокации нервных пучков, что сопряжено с высоким риском их повреждения. Тем не менее при ALIF врач вынужден смещать кровеносные сосуды, что может привести к кровотечению. |
| Задний межтеловой, PLIF | Врач выполняет двухстороннюю интерламинэктомию и радикальную дискэктомию. После этого он имплантирует кейджи по обе стороны от позвонка. В некоторых случаях хирурги используют расширяющиеся имплантаты. Поскольку они имеют меньший диаметр, для их установки достаточно медиальной двусторонней фасетэктомии и удаления студенистого ядра. После внедрения кейджи развинчивают до нужных размеров специальным ключом. | PLIF дает возможность выполнить циркулярный спондилодез за одно хирургическое вмешательство. Чтобы получить доступ к межтеловому пространству, врач вынужден отодвигать нервные корешки. Во время тракций он рискует повредить их. В последующем это может привести к парезам, параличам, дисфункции тазовых органов и т.д. |
| Трансфораминальный межтеловой, TLIF | Наиболее современный и малотравматичный метод, обладающий массой преимуществ. Во время операции хирург выполняет дискэктомию и спондилодез с одной стороны – максимального стеноза. | TLIF позволяет избежать разрушения задний опорных структур позвоночника. Метод дает возможность выполнить хирургическое вмешательство даже на фоне выраженного рубцового процесса. |
Для более прочной иммобилизации ПДС многие хирурги выполняют межтеловой спондилодез вместе с транспедикулярной фиксацией. Суть последней заключается в применении специальных конструкций, которыми дополнительно скрепляют тела позвонков.
Перспективы восстановления
Спондилодез – это тяжелая операция, которую выполняют под наркозом. В первые сутки после хирургического вмешательства пациент пребывает в палате интенсивной терапии под присмотром медперсонала. При отсутствии осложнений ему разрешают вставать с постели уже на вторые сутки.
Восстановительный период после разных видов спондилодеза длится от 2 до 4 месяцев. В это время человеку необходимо избегать физических нагрузок, носить ортопедические корсеты и выполнять все предписания врача. Если операция и реабилитационный период прошли гладко – больной вскоре возвращается к привычному образу жизни.
Отметим, что после некоторых операций у пациентов случается несращение позвонков. Обычно это происходит тогда, когда врачи фиксируют между собой остистые и поперечные отростки. В этом случае больных продолжают беспокоить боли в спине. При отсутствии лечения несращение позвонков может привести к тяжелых последствиям.
После моно- и бисегментарного спондилодеза человек практически не замечает ограничений подвижности позвоночника. А вот после фиксации одновременно нескольких ПДС он может испытывать трудности при сгибании и разгибании спины.
Сколько стоит операция
В Москве минимальная стоимость спондилодеза составляет 50 000 рублей. При этом человеку необходимо дополнительно заплатить за расходные материалы, металлические имплантаты, пребывание в стационаре и реабилитацию. В сумме лечение в Москве может обойтись больному в 100 000 рублей.
В наше время многие жители РФ едут оперироваться в Германию и Израиль. Там операция стоит в пределах 10-12 тысяч евро. К сожалению, в германских и израильских клиниках пациентов выписывают уже через несколько дней после хирургического вмешательства. В итоге больные не получают нужной реабилитации или проходят ее дома. Естественно, все это замедляет выздоровление.
Если вы хотите прооперироваться за рубежом и получить полноценную реабилитацию – обратите внимание на Чехию. Лечение там стоит намного меньше, чем в других европейских странах. За спондилодез, пребывание в клинике и качественное восстановление в Чехии вы заплатите всего 7-8 тысяч евро.
Источник
Одним из самых надежных способов уменьшить боль от дегенерации состоит в том, чтобы блокировать движение в нем путем спондилодеза. Спондилодез — операция, где два (или более) позвонка, разделенных суставом, позволяют срастись в единую кость. В медицине это называю артродезом, а для позвоночника спондилодезом.
Спондилодез используется в хирургии позвоночника уже долгие годы, с целью лечения болезненных состояний в поясничном отделе позвоночника, фиксации при различных деформациях. С каждым десятилетием совершенствуются способы достижения костного блока путем спондилодеза. Раньше после операции спондилодеза на больного одевали гипсовый корсет на 4-12 месяцев, в дальнейшем стали использовать съемные корсеты, а последние 20 лет широко используются устройства внутренней фиксации.
Только когда все способы консервативного лечения не принесли желанного результата, Ваш врач предложит Вам операцию. Вот несколько видов патологии, при которых можно использовать задний спондилодез:
- Дегенеративно-дистрофическое поражение межпозвонкового диска
- Нестабильность позвоночного сегмента
- Деформация позвоночника
- Спондололистез
Дегенеративно-дистрофическое поражение диска
Дегенерация дисков между одним или более позвонков может требовать выполнения операции заднего спондилодеза с обеих сторон. Межпозвонковые диски — плоские, округлые «подушечки», которые действуют как амортизаторы между отдельными позвонками в позвоночном столбе. Диск позволяет движение между позвонками. Удаление дегенеративного диска позволяет смежные позвонки соединить вместе, что приводит к уменьшению болевого синдрома.
Нестабильность позвоночного сегмента
Каждый позвоночный сегмент похож на хорошо отлаженную часть механизма. Все части должны сотрудничать, для выполнения функций опорно-двигательного аппарата: перенесение веса тела, движение, поддержку. Когда один сегмент выходит из строя, может возникнуть его нестабильность, которая приводит к ограничению движения, болевому синдрому.
Нестабильным считается сегмент, если движение в нем больше допустимого значения в 5-7°. Излишнее движение в сегменте может вызвать раздражение или защемление нервных корешков, излишнее давление на межпозвонковые суставы, приводя его к воспалению и дегенерации.
Клинически это проявляется в спазму околопозвоночных мышц, которые рефлекторно пытаются мешать позвоночному сегменту производить излишнее движение. Все это приводит к ускорению дегенеративных процессов в этой области позвоночного столба.
Деформация позвоночника
Задний спондилодез также применяется при деформациях позвоночника, типа сколиоза и кифоза, где позвоночник имеет патологическое искривление во фронтальной или сагиттальной плоскости. Эти деформации могут быть врожденными или развиваться на почве дегенеративно-дистрофического поражения позвоночного столба. Задний спондилодез необходим для стабилизации и исправления деформации.
Спондилолиз и спондилолистез
Спондилолиз (дословно: «рассасывание позвонка») — термин, принятый для обозначения дефекта межсуставной части дуги позвонка. Спондилолистез — смещение тела вышележащего позвонка относительно нижележащего в горизонтальной плоскости. В позвоночном столбе есть две структуры, которые позволяют сохранять стабильность — межпозвонковый диск и сустав. При наличии спондилолиза межпозвонковый сустав не может больше сдерживать позвонок.
Под действием увеличенной нагрузки межпозвонковый диск медленно утончается и позволяет вышележащему позвонку скользить вперед. Задний спондилодез используется как при спондололизе та и при спондилолистезе для предотвращения движения в сегменте.
Процедура
Для создания костного блока между двумя или более позвонками (спондилодез) необходимо использование костных трансплантатов. В процессе заживления трансплантаты срастаются с позвоночником в единую кость.
Обычно костный трансплантат берется из таза или голени. Ваш хирург может использовать передний, задний или комбинированный доступ к поясничному отделу позвоночника для спондилодеза.
Передний доступ
Встречаются случаи, когда лучше всего поместить костный трансплантат между телами позвонков. Передний доступ позволяет хирургу удалять межпозвонковый диск с передней стороны, а на его место поместить костный трансплантат между телами смежных позвонков. Разрез обычно производиться на переднебоковой поверхности живота над тазовой костью. Органы брюшной полости (кишечник, почки, сосуды) смещаются в сторону, тем самым позволяют хирургу видеть переднюю сторону позвоночного столба. Потом хирург находит проблемный диск, удаляет его, а его место замещает костным трансплантатом.
Задний доступ
Задний доступ делается со спины пациента. Этот доступ может быть использован только для слияния позвонков, а так же для удаления межпозвонкового диска. Если диск удален, его замещают костным трансплантатом. Хирург смещает нервные корешки в одну сторону и вставляет костный трансплантат между телами позвонков. Эту процедуру называют задним поясничным спондилодезом. Разрез делается по средней линии в области поясницы на уровне позвонков, на которых будет проводиться спондилодез.
Мышцы смещаются в стороны так, чтобы хирург мог видеть заднюю поверхность позвоночника. Далее хирург удаляет задние элементы позвонков (ламинектомия), что бы убрать давление с мозговой оболочки и нервных корешков. Это позволит хирургу видеть области сдавления нервных корешков вызванных костными разрастаниями (сподилез), грыжей межпозвонкового диска или утолщенной связкой. Дальше хирург уменьшает или удаляет эти образования, что бы уменьшить давление на корешки.
После удаления эти образований хирург выполняет спондилодез путем укладки продолговатых трансплантатов вдоль задней поверхности позвоночного столба. Для создания благоприятных условий для перестройки костных трансплантатов выполняют внутреннюю фиксацию позвоночника металлическими фиксаторами.
Комбинированный доступ
Задний доступ к позвоночному столбу имеет существенные ограничения. Хирург ограничен тем фактором, что нервные корешки блокируют доступ к дискам, и существенно суживают поле деятельности.
Нервные корешки лишь в небольшой степени могут быть смещены в сторону и делают невозможным использование некоторого инструментария. По этим причинам многие хирурги предпочитают делать отдельный разрез через переднюю брюшную стенку и фактически выполнить две операции, с передней и задней стороны позвоночника. Эти операции могут быть выполнены в один день, либо же с разницей в несколько дней.
Инструментарий
В прошлом спондилодез поясничного отдела позвоночника выполняли без помощи внутренней фиксации. Хирург просто готовил ложе для трансплантата, укладывал его и надеялся, что в дальнейшем он срастется. Иногда пациентам накладывали гипсовые корсеты, для того, что бы обездвиживать поясничный отдел, тем самым, создавая условия для срастания. Пациент имел 70% шанса на успех. Хирургия позвоночника продолжает быть одной из самых трудных областей ортопедии и травматологии.
Позвоночник является достаточно маленьким для установки больших конструкций. Кроме того, множество нервных структур мешают размещению винтов в тела позвонков. Большая нагрузка, которая приходиться на поясничный отдел позвоночника требует особой прочности металлических конструкций используемых в спинальной хирургии. За прошлые два десятилетия было разработано множество различных устройств с целью стабилизации позвоночного столба при выполнении спондилодеза.
Транспедикулярная фиксация
Хирург может использовать различные виды педикулярных винтов, пластин и прутов для создания прочной, неподвижной конструкции, которая создаст необходимые благоприятные условия для полного срастания костного трансплантата с позвонками (спондилодеза). Этот тип устройств, может использоваться, что бы стабилизировать позвоночный сегмент в то время, пока заживает спондилодез.
Специальные винты, называемые «педикулярные» (в переводе с латыни педикула — ножка), проводятся через костные ножки позвоночной дуги. Винт проводиться через ножку в тело позвонка. Как только винты установлены в тела позвонков, между ними проводятся специальные пруты, соединяющие их вместе. Закрепленная конструкция блокирует любые движения в данном сегменте, стабилизирует его. Вокруг конструкции, вдоль позвонков, может быть уложен костный трансплантат для заднего спондилодеза.
Они внедряются между двумя смежными позвонками и блокируют какие-либо движения в этом сегменте.
Осложнения
Как и все хирургические процедуры, операции на позвоночном столбе могут иметь осложнения. Поскольку хирург оперирует в непосредственной близости от спинного мозга и нервов, операции всегда считаются чрезвычайно тонкими и потенциально опасными.
Все риски и осложнения Вы должны обговорить непосредственно с Вашим врачом и только после того как выгоды от операции превысят риски, принять окончательное решение.
Восстановление
Минимально необходимое время для создания костного блока после спондилодеза — 3 месяца. Но максимальной прочности он достигает по прошествии 1-2х лет. Ваш доктор может одеть Вам жесткий гипсовый корсет на 3-4 месяца для создания благоприятных условий для перестройки костного трансплантата.
Если Вам была выполнена внутренняя фиксация при помощи металлических имплантатов, то Вы не нуждаетесь во внешней иммобилизации. Большинство пациентов выписываются домой через 7-10 дней после операции сразу после снятия швов. Ваш врач будет рекомендовать Вам избегать физической работы, для предотвращения повторных манипуляций на позвоночнике. Так же избегайте наклонов, поворотов туловища, и повышенной активности, по крайней мере, 6 недель.
Восстановительное лечение
Ваш доктор будет рекомендовать Вам пройти восстановительное лечение сроком от 6 недель и более после операции на позвоночнике. Всесторонне разработанная программа помогает уменьшить боли и воспаление, улучшить подвижность и прочность позвоночника, и позволит заняться повседневными делами с большей легкостью и непринужденностью. Восстановительная терапия преследует следующие цели:
- Изучить способы улучшения общего состояния
- Улучшить гибкость и прочность позвоночного столба
- Изучить правильную осанку и движение тела, что бы не нарушить спондилодез
- Ускорить процесс возвращения к привычному для Вас образу жизни
По материалам сайта:
Похожие страницы
Источник