Стандарты лечения межпозвоночной грыжи поясничного отдела

Грыжа диска поясничного отдела позвоночника — методы диагностики, лечения по Европейским рекомендациям
а) Определение. Дегенерация диска в поясничном отделе позвоночника и смещение вещества диска в позвоночный канал с различной степенью протрузии диска за пределы нормальных границ. Вещество диска может проникать через разрывы в фиброзном кольце или секвестрироваться. Типовой номенклатуры для оценки степени смещения диска нет.
В большинстве случаев грыжи диска смещаются в латеральную сторону в связи с большей прочностью задней продольной связки по средней линии, что приводит к компрессии корешков нервов. В зависимости от направления и величины секвестров развивается или изолированная компрессия нервных корешков или компрессия конского хвоста. Клинические симптомы зависят от степени компрессии нервных корешков.
Поясничные грыжи диска наиболее распространены в L4/L5 и L5/S1 сегментах. Обычно компримируется нижний корешок, но если грыжа диска направлена вверх, то вовлекаются и верхние корешки.
б) Этиология/эпидемиология. Около 90% грыж дисков возникают в L4/L5 и L5/S1, менее часто в верхней части поясничного отдела. Некоторые авторы обнаружили, что более высокие уровни грыжи диска коррелируют со старшим возрастом.
в) Симптомы грыжи диска поясничного отдела позвоночника:
• Может начаться как боль в пояснице, которая затем переходит в корешковую боль (постепенно или внезапно) с или без уменьшения боли в спине. Ишиас характерен для поясничной грыжи диска.
• При сгибании колена боль может уменьшаться.
• Обострение боли может произойти после кашля или чихания.
• Симптомы со стороны мочевого пузыря включают ощущение сокращения, позывы и повышенную частоту мочеиспусканий.
• Радикулопатия. Обычно грыжа межпозвоночного диска сдавливает нервный корешок на один уровень ниже места его выхода. В 70% случаев грыжи смещаются книзу, но если грыжа смещается кверху, компримируется вышележащий корешок.
— Дисфункция корешка включает боль, двигательную слабость, нарушение чувствительности в соответствующем дерматоме, снижение рефлексов, положительный симптом натяжения (Ласега)
• Синдром конского хвоста:
— Острая задержка мочи
— Недержание кала
— Потеря или уменьшение тонуса анального сфинктера
— Седловидные парестезии/анестезии
— Слабость в нижних конечностях обычно с вовлечением более одного нервного корешка
— Половая дисфункция.
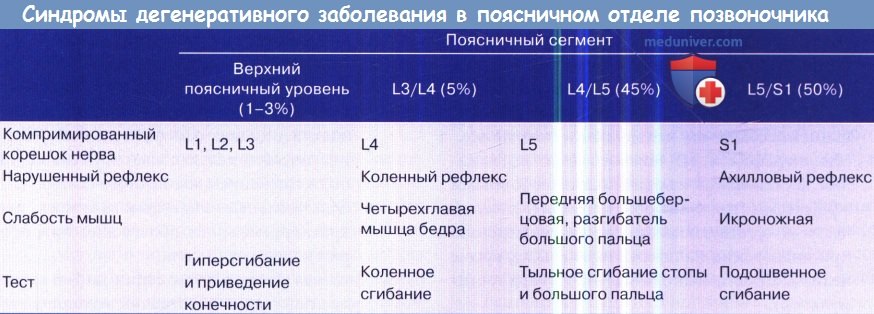
Синдромы и клинические симптомы дегенеративного заболевания в поясничном отделе позвоночника.
г) Диагностика грыжи диска поясничного отдела позвоночника:
• Обычная рентгенография: снижение высоты межпозвонкового дискового пространства, остеофиты, аномалии развития (spina bifida occulta). Не рекомендуется для рутинного обследования пациентов с острой поясничной болью в течение первых четырех недель при отсутствии признаков тяжелого состояния (инфекция, злокачественные опухоли, травма).
• МРТ широко заменила КТ и миелографию. МРТ является методом выбора для пациентов с предшествующим оперативным лечением и позволяет выявить вовлечение корешков и дурального мешка, а также изменение сигнала от спинного мозга в верхнем грудном отделе позвоночника и конуса. При МРТ хорошо определяется изменение сигнала межпозвонкового диска, однако этот метод имеет ограниченную ценность для оценки состояния костной ткани.
• КТ: отлично детализирует костные структуры и дает неплохие изображения мягких тканей, параспинальных структур и может визуализировать боковую грыжу диска или другие патологические изменения или новообразования. КТ является быстро выполняемым диагностическим методом, что важно при неспособности пациента сохранять неподвижное положение.
• Миелография и КТ миелография: инвазивные исследования с возможными побочными эффектами (головная боль), поэтому практически отсутствуют показания к проведению при подозрении на поясничную грыжу, кроме невозможности выполнить МРТ (кардиостимулятор).
д) Лечение грыжи диска поясничного отдела позвоночника. Лечение всегда надо начинать с консервативной терапии, кроме случаев глубокой моторной дисфункции и синдрома конского хвоста (абсолютное показание к экстренной операции). Относительными показаниями для хирургического лечения являются сильные боли, не реагирующие на адекватное обезболивание или сохраняющиеся после консервативного лечения.
I. Консервативное лечение грыжи диска поясничного отдела позвоночника. Около 85% пациентов выздоравливают без хирургического лечения.
1. Изменение активности: в течение острой фазы (1-4 дней) постельный режим может помочь избежать болезненных движений и уменьшить давление на нервные корешки и/или внутридисковое давление; оптимально для пациентов с тяжелой радикулопатией. Постельный режим более четырех дней может оказать негативное влияние, поэтому показано постепенное возвращение к нормальной повседневной активности.
В подострой фазе физические движения должны быть увеличены, но не следует совершать болезненных движений и продолжать повседневную деятельность. Подъема тяжестей или скручивания спины следует избегать. Рекомендуется постепенное увеличение уровня активности, но движения, связанные с болью или дискомфортом следует прекратить. Через одну или две недели после начала боли, пациент должен ежедневно заниматься по программе физической терапии (ходьба, езда на велосипеде, плавание) или выполнять упражнения для мышц туловища (спины и разгибателей мышц живота).
2. Медикаментозное лечение.
а. Анальгетики: НПВП, парацетамол, опиоиды (только в острой фазе и замена НПВС в течение примерно двух недель).
б. Миорелаксанты: используются как отдельно, так и в комбинации с другими препаратами (бензодиазепины и небензодиазепиновые миорелаксанты). Терапевтической целью является уменьшение боли снижением мышечного спазма.
в. Эпидуральные инъекции: вариант для кратковременного облегчения при острой корешковой боли.
3. Лечебная физкультура: серии из 5-6 манипуляций в стадии обострения неспецифической поясничной боли или краткий курс лечения боли при 5-6 посещениях терапевта, а также обучение биопсихосоциальному подходу уменьшают боль и снижают инвалидность в краткосрочной перспективе. Преимущество ЛФК терапии в течение первого месяца неоднозначно, следует избегать ЛФК при острой радикулопатии с неврологическим дефицитом.
4. Образование: правильная осанка, позиция для сна, техника поднятия тяжестей.
5. Когнитивная поведенческая терапия: лечебные мероприятия включают творческую визуализацию, методы релаксации мышц, методы решения проблем и другие. Цель состоит в понимании, приятии и контроле боли с информацией о возможных вредных последствиях (например, утрата самоуважения, боязнь движений, депрессия, проблемы в семье, потеря работы, социальная изоляция), помощи в развитии адаптивного ко-пинг-поведения и выработке стратегий (например, сопоставление активности, приятие боли, позитивная оценка ситуации и решения проблем).
II. Хирургическое лечение грыжи диска поясничного отдела позвоночника:
— Показанием к немедленной операции является синдром конского хвоста или тяжелая (прогрессирующая) двигательная дисфункция, связанная с поясничной грыжей диска.
— Отсутствие результата после консервативного лечения (фармакотерапия и изменения активности), в течении не менее четырех недель боль остается такой же сильной и инвалидизирующей для пациента, при рентгенографии определяются патологические изменения, коррелирующие с данными анамнеза и обследования.
— Не существует никаких показаний для инструментальной фиксации, кроме связанной с грыжей нестабильностью или спондилолистезом.
III. Хирургические доступы при грыже диска поясничного отдела позвоночника:
— Микродискэктомия с минимальной тракцией корешка является относительно безопасной и быстрой хирургической процедурой для удаления грыжи диска поясничного отдела позвоночника. Кроме случаев фораминальной или околофораминальной грыжи диска, микродискэктомия осуществляется через задний доступ в положении на спине (на раме или грудном валике), в грудоколенном положении, либо на боку.
— Выраженные латеральные грыжи диска оперируются через заднебоковой доступ без вскрытия канала.
— Эндоскопическая трансфораминальная дискэктомия через боковой доступ возможна на различных уровнях, тогда как задний доступ ограничен уровнем L5-S1.
— Новейшие малоинвазивные процедуры, такие как чистая секвестрэктомия или эндоскопические процедуры, позволяют достичь результатов аналогичных стандартной микродискэктомии. Эндоскопические процедуры все чаще применяется для лечения грыж поясничных межпозвонковых дисков.
IV. Прогноз грыжи диска поясничного отдела позвоночника:
— В принципе, симптомы грыжи диска поясничного отдела позвоночника могут регрессировать в течение времени без хирургического вмешательства.
— Клиническое улучшение не обязательно коррелирует с подтвержденным рентгенологически разрешением примерно в трети случаев.
— Прогноз после операции на поясничном диске хороший или отличный у более чем 85% пациентов.
— В больших сериях частота повреждений ТМО и корешков составила менее 2%.
— Частота повторных операций составляет около 5%.
— Была оценена эффективность хирургического лечения поясничных межпозвонковых грыж по сравнению с консервативным лечением. Между группами различие в улучшении было последовательно в пользу хирургического лечения во всех периодах, но было небольшим и статистически незначимым за исключением вторичного лечения тяжелого ишиаса и улучшения самооценки.
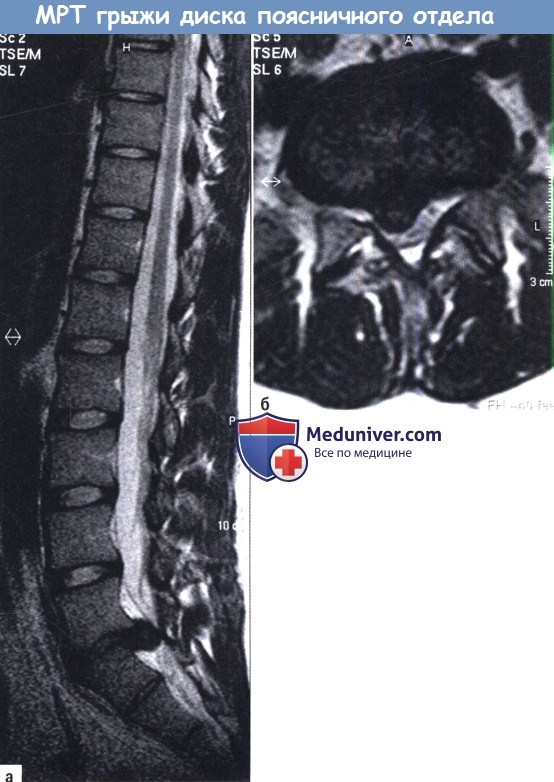
А, Б. Т2-взвешенная МРТ (сагиттальная, аксиальная) с изображением большой слегка правосторонней поясничный межпозвонковой грыжи диска у молодого человека:
L5/S1 с компрессией дурального мешка и нервных корешков.
— Также рекомендуем «Стеноз позвоночного канала в поясничном отделе позвоночника — методы диагностики, лечения по Европейским рекомендациям»
Оглавление темы «Нейрохирургия позвоночника.»:
- Боль в пояснице — методы диагностики, лечения по Европейским рекомендациям
- Грыжа диска поясничного отдела позвоночника — методы диагностики, лечения по Европейским рекомендациям
- Стеноз позвоночного канала в поясничном отделе позвоночника — методы диагностики, лечения по Европейским рекомендациям
- Спондилолистез — методы диагностики, лечения по Европейским рекомендациям
- Юкстафасеточная киста сустава позвоночника — методы диагностики, лечения по Европейским рекомендациям
- Артерио-венозные мальформации спинного мозга — методы диагностики, лечения по Европейским рекомендациям
- Инфекция позвоночника (позвонков, дисков) — методы диагностики, лечения по Европейским рекомендациям
- Спинальный эпидуральный абсцесс позвоночника — методы диагностики, лечения по Европейским рекомендациям
- Поперечный миелит при ВИЧ — методы диагностики, лечения по Европейским рекомендациям
- Травма верхнего шейного отдела позвоночника — методы диагностики, лечения по Европейским рекомендациям
Источник

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2015
Категории МКБ:
Поражения межпозвоночных дисков поясничного и других отделов с миелопатией (G99.2*), Поражения межпозвоночных дисков поясничного и других отделов с радикулопатией (M51.1)
Разделы медицины:
Нейрохирургия
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Общая информация
Краткое описание
Экспертным советом
РГП на ПХВ «Республиканский центр развития здравоохранения»
Министерства здравоохранения и социального развития Республики Казахстан
от «30» ноября 2015 года
Протокол № 18
Выпячивание или выпадение фрагментов межпозвонкового диска в позвоночный канал, возникающее в результате дегенеративно-дистрофического поражения позвоночника (спондилѐза) или травмы и приводящее к сдавлению нервных структур.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Грыжи диска поясничного и других отделов позвоночника с сохранением стабильности позвоночно-двигательного сегмента (оперативное лечение).
Код КЗГ:
Код протокола:
M51.0 – Поражения межпозвоночных дисков других отделов (в т.ч. поясничного) смиелопатией
M51.1 – Поражения межпозвоночных дисков других отделов (в т.ч. поясничного) с радикулопатией
Сокращения, используемые в протоколе:
ЛФК – лечебная физическая культура
МРТ – магнито-резонансная томография
СОЭ – скорость оседания эритроцитов
ЭКГ – электрокардиография
ЭНМГ-электронейромиография
Дата разработки протокола: апрель 2013 года (пересмотрен 2015 г.).
Категория пациентов: Пациенты нейрохирургического отделения с диагнозом грыжи позвоночного диска.
Пользователи протокола:нейрохирурги.
Указание на отсутствие конфликта интересов: отсутствует.
Классификация
Клиническая классификация
По степени миграции в позвоночный канал:
1. Протрузия диска – смещение в сторону позвоночного канала и выбухание в позвоночный канал элементов фиброзного кольца межпозвоночного диска без нарушения целостности последнего.
2. Экструзия – выбухание в позвоночный канал элементов фиброзного кольца(с незначительным разрывом) и дегенерированного пульпозного ядра, но сохранением целостности задней продольной связки.
3. Пролапс – выпадение в позвоночный канал через дефекты фиброзного кольца фрагментов дегенерированного пульпозного ядра сохраняющих связь с диском.
4. Секвестрация – смещение по позвоночному каналу выпавших фрагментов дегенерированного пульпозного ядра.
По расположению во фронтальной плоскости:
1. Срединная (медианная)
2. Заднебоковая (латеральная)
3. Парамедианная
4. Фораминальная
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров) эритроциты, гемоглобин, лейкоциты, гематокрит, тромбоциты, СОЭ, свертываемость
2. Биохимический анализ крови (определение мочевины, общего белка, билирубина, глюкозы, АлТ, АсТ)
3. Анализ крови на ВИЧ.
4. Анализ крови на гепатиты В, С
5. Общий анализ мочи
6. Определение группы крови и резус-фактора
7. ЭКГ
8. Консультация терапевта
9. Магнитно-резонансная томография поясничного отдела позвоночника.
10. Флюрография
11. Кал на яйца-глист
12. Кровь на микрореакцию
Дополнительные диагностические мероприятия:
1. ЭНМГ (электронейромиография) по показаниям
2. Компьютерная томография
3. Рентгенография с функциональными пробами
4. Консультации специалистов по показаниям
Диагностические критерии
Жалобы на боли и нарушение чувствительности (гипестезия, гиперпатия) по ходу компремированного корешка. Возможен парез или плегия определенной группы мышц, нарушение функции тазовых органов. Консервативная терапия до 2 месяцев – без эффекта или носит кратковременный характер.
Физикальное обследование:
Корешковый болевой синдром (в зоне иннервации компремированного корешка); в ряде случаев – двигательные и чувствительные нарушения различной степени выраженности.
Лабораторные исследования:
Достоверных отклонений в клинических, биохимических анализах при отсутствии сопутствующей патологии не наблюдается.
Инструментальные исследования:
МРТ позвоночника – наличие грыжи диска с компрессией спинного мозга и (-или) корешков спинного мозга.
Показания для консультации специалистов:
При наличии сопутствующей патологии консультации соответствующих специалистов: при изменениях на ЭКГ – консультация кардиолога, терапевта, при эндокринной патологии – эндокринолога и другие.
Дифференциальный диагноз
Дифференциальный диагноз:
| Признак | Грыжа межпозвоночных дисков | Объемное образование спинного мозга | Последствие травмы спинного мозга |
| Неврологическая симптоматика | Корешковый болевой синдром, чаще с одной стороны. | Преобладает миелопатический синдром. Корешковый синдром в виде гипестезии, гиперпатии, снижения силы мышц в зоне иннервации дерматома. | Преобладает миелопатический синдром, снижение силы мышц, их гипотрофия. |
| МРТ признаки | Наличие грыжи межпозвоночного диска с компрессией спинного мозга или -(и) корешков. | Наличие объемного образования спинного мозга | Рубцово-атрофические изменения спинного мозга. |
| Начало | Постепенное | Постепенное | Острое. Факт травмы в анамнезе |
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Лечение
Цели лечения:
Микрохирургическое удаление грыжи диска (использование операционного микроскопа, микрохирургического инструментария) с декомпрессией спинного мозга и (или) его корешков.
Немедикаментозное лечение:
Режим в течение суток постельный.
Активизация пациента на 2 сутки после операции.
Медикаментозное лечение
Основное медикаментозное лечение:
1. Антибиотикопрофилактика.
2. Обезболивающая терапия в послеоперационном периоде с первых суток (кетопрофен 100мг в/м, лорноксикам 8мг в/м) при боли в течение 5-10 суток.
Дополнительное медикаментозное лечение:
1. Коррекция нарушений микроциркуляции (пентоксифилин 100 мг в/в, алпростадил 20мкг в/в) 5-10 суток по показаниям при неврологическом дефиците.
2. Стимуляция синаптической передачи нервных импульсов (галантамин) по показаниям.
3. Купирование мышечно-тонического и спастического синдрома при центральных парезах и параличах баклофен 25мг. таб внутрь, С целью купирования нейропатической боли -карбамазепин 200мг внутрь.
4. Смесь Бойко внутривенно капельно в течение 3-5 днейпо показаниям с противоотечной и противовоспалительной целью, состав: натрия хлорид 0,9% 200 мл, дексаметазон 4-8 мг, аминофиллин 120мг, кетопрофен 100мг, дифенгидрамин 10мг.
5. По показаниям при наличии отраженного рефлекторного болевого синдрома — блокады паравертебральные, грушевидной мышцы и другие. Состав: лидокаин 2%-10 мл + бетаметазон 7,5мг.
6. С целью купирования нейропатической боли карбамазепин 200мг.
Другие виды лечения:
Со 2 суток занятия ЛФК под руководством инструктора. Со 2-3 суток после операции начинают физиотерапию по назначению врача физиотерапевта. Она включает (по показаниям) электростимуляцию, магнитотерапию, электрофорез, фонофорез (ультразвук), УВЧ терапию, лазеротерапию, иглорефлексотерапию, массаж и другие.
Хирургическое вмешательство: интерламинарный доступ с применением микрохирургического инструментария и операционного микроскопа, с удалением компремирующего агента без кюретажа межпозвонкового промежутка
Профилактические мероприятия:
1. Ограничение физической нагрузки, работы в наклон в течении 2 месяцев.
2. ЛФК постоянно, укрепление паравертебральных мышц.
1. Наблюдение невропатолога по месту жительства
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
1. Регресс неврологической симптоматики (корешкового и (или) миелопатического) синдромов.
2. Заживление раны первичным натяжением.
Препараты (действующие вещества), применяющиеся при лечении
| Аминофиллин (Aminophylline) |
| Баклофен (Baclofen) |
| Бетаметазон (Betamethasone) |
| Галантамин (Galantamine) |
| Дексаметазон (Dexamethasone) |
| Дифенгидрамин (Diphenhydramine) |
| Карбамазепин (Carbamazepine) |
| Кетопрофен (Ketoprofen) |
| Лидокаин (Lidocaine) |
| Натрия хлорид (Sodium chloride) |
| Пентоксифиллин (Pentoxifylline) |
Группы препаратов согласно АТХ, применяющиеся при лечении
(J01) Противомикробные препараты для системного применения
Госпитализация
Показания для госпитализации:
1. Плановая госпитализация. Наличие клинических проявлений (корешковый синдром, миелопатический синдром) при отсутствии эффекта от консервативной терапии и подтвержденное на МРТ-сканах наличие грыжи межпозвоночного диска на уровне поясничного отдела позвоночника. Отсутствие явлений нестабильности позвоночно-двигательного сегмента: люмбалгический синдром не выражен или не проявляется; сохранена высота межпозвоночного диска или его снижение до 50%; отсутствие краевой (вокруг межпозвоночного диска) жировой дегенерации; нет дегенеративно-деструктивные изменений гиалиновых пластин межпозвоночных дисков.
2. Экстренная госпитализация. Кауда синдром
Информация
Источники и литература
- Протоколы заседаний Экспертного совета РЦРЗ МЗСР РК, 2015
- 1) Handbook of Spine Surgery. Ali A Baaj, Praveen V. Mummaneni, Juan S. Uribe, Alexander R. Vaccaro, Mark S. Greenberg. – Thieme, New York — Stuttgart. – 2011. — 455 P.
2) European Manual of Medicin. Neurosurgery. W. Arnold, U. Ganzer, Christianto B. Lumenta, Concezio Di Rocco, Jens Haase, Jan Jakob A. Mooij. 2009.
3) KompendiumNeurochirurgie, Hölper, Soldner, Behr. 2.Auflage 2007 Prolnn-Verlag.
4) Вертебрология. Ульрих Э.В., Мушкин А.Ю. ЭЛБИ-СПб; 2006, с.74 Дифференциальная диагностика в неврологии и нейрохирургии. Цементис С.А. 2007г.
- 1) Handbook of Spine Surgery. Ali A Baaj, Praveen V. Mummaneni, Juan S. Uribe, Alexander R. Vaccaro, Mark S. Greenberg. – Thieme, New York — Stuttgart. – 2011. — 455 P.
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола:
1) Кисаев – Е.А.врач нейрохирургАО «Республиканский научный центр нейрохирургии».
2) Урунбаев Е.А – врач нейрохирургАО «Республиканский научный центр нейрохирургии».
3) Алейников В.Г – врач нейрохирургАО «Республиканский научный центр нейрохирургии».
4) Керимбаев Т.Т. – заведующий отделениемАО «Республиканский научный центр нейрохирургии».
Махамбаев Г. – главный внештатный нейрохирург УЗ Карагандинской области, заведующий отделением нейрохирургии КГП «Областной медицинский центр» г.Караганда
Указание условий пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 5 лет, либо при поступлении новых данных по диагностике и лечению соответствующего заболевания, состояния или синдрома.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник