Стрептодермия у беременных лечение в домашних условиях

 Стрептодермия – это инфекционное заболевание кожи, возникающее при попадании в нее стрептококков. Болезнь чаще всего возникает у детей, беременных женщин и людей с ослабленным иммунитетом. Чем грозит стрептодермия будущей маме и ее малышу?
Стрептодермия – это инфекционное заболевание кожи, возникающее при попадании в нее стрептококков. Болезнь чаще всего возникает у детей, беременных женщин и людей с ослабленным иммунитетом. Чем грозит стрептодермия будущей маме и ее малышу?
Причины
Возбудителем стрептодермии является стрептококк. Существует множество разновидностей этого микроорганизма, но не все из них опасны для человека. Стрептококки обитают на коже, в дыхательных путях и толстом кишечнике. Многие представители этого вида относятся к условно-патогенной флоре и живут в организме человека без вреда для его здоровья.
Факторы риска развития пиодермии:
- снижение иммунитета;
- травмы кожных покровов;
- несоблюдение правил личной гигиены;
- заболевания эндокринной системы;
- хронические заболевания кожи;
- авитаминоз;
- заболевания, сопровождающиеся нарушением кровообращения в коже (варикозная болезнь и др.).
Беременность является провоцирующим фактором для развития стрептодермии. В ожидании малыша у всех женщин происходит естественное снижение защитных сил организма. Иммунная система приспосабливается к вынашиванию ребенка на долгие девять месяцев. Но именно этот фактор играет против материнского организма, приводя к развитию инфекционных заболеваний.
Симптомы
Стрептодермия возникает на любом сроке беременности. Вероятность развития инфекции сохраняется в послеродовом периоде вплоть до полного восстановления защитных сил организма.
Стрептококковое импетиго
Импетиго – это поражение поверхностных слоев кожи. Заболевание начинается с появления мелких пузырей, заполненных желтоватым содержимым. Пузыри быстро растут, достигая размеров до 2 см, после чего вскрываются. На месте пузыря остается эрозия. Эрозия покрывается желтой корочкой, которая легко отслаиваются.
Все изменения на коже сопровождаются сильным зудом и появлением расчесов. В процессе расчесывания происходит самозаражение и разнесение инфекции по всей поверхности кожи. В результате на теле появляются множественные участки стрептодермии, не связанные между собой.
После вскрытия пузырей и образования корочек происходит постепенное заживление элементов. При неосложненном импетиго на коже после выздоровления не остается рубцов и шрамов.
Стрептококковая эктима
Эктима – это поражение глубоких слоев кожи. Такая реакция встречается у людей ослабленным иммунитетом, в том числе у беременных женщин. Развитие эктимы возможно и при неадекватном лечении стрептококкового импетиго.
Заболевание начинается с появления пузырей с гнойным серовато-желтым содержимым. Пузыри быстро растут, но не вскрываются. В дальнейшем высыпания уменьшаются в размерах, а на их месте образуются плотные корочки, снимающиеся с большим трудом. При отторжении корочки на ее месте возникает глубокая болезненная язва. После выздоровления на месте эктимы остаются рубцы и шрамы.
Общее состояние беременной женщины при стрептодермии обычно не страдает. При значительном распространении процесса возможно повышение температуры тела, озноб и появление других признаков интоксикации организма. В среднем болезнь длится в течение 2-3 недель.
Последствия для плода
Неосложненная стрептодермия не представляет угрозы для течения беременности и развития плода. При своевременном и адекватном лечении никаких серьезных последствий для малыша не ожидается. Внутриутробное заражение плода возможно лишь при генерализации инфекции и попадании стрептококка в системный кровоток.
Инфицирование плода возможно при прохождении родовых путей. Если на теле женщины в момент родов остаются элементы сыпи, стрептококк может легко попасть на кожу новорожденного. У малышей стрептодермия протекает тяжело с быстрым поражением большой площади кожных покровов и развитием осложнений. Вот почему так важно вовремя вылечить стрептодермию и не допустить рецидива инфекции к моменту родов.
Методы лечения
Лечением стрептодермии занимается врач-дерматолог. При появлении первых пузырей необходимо обязательно обратиться к специалисту. Многие привычные препараты, используемые для терапии гнойных заболеваний кожи, запрещены во время беременности как потенциально опасные для плода. Грамотный специалист сумеет подобрать безопасное и эффективное лекарственное средство с учетом срока гестации и тяжести состояния будущей мамы.
Для лечения стрептодермии применяются местные антибактериальные препараты в виде кремов и мазей. Приоритет отдается средствам, не проникающим в системный кровоток. Курс терапии длится до 10 дней. Эффект наступает уже спустя 3-4 дня от начала лечения. Если за указанное время состояние женщины не улучшается, необходимо пересмотреть диагноз и схему терапии.
При обработке кожных покровов очень важно не сдирать корочки, особенно в случае развития эктимы. Корочки, которые начали самостоятельно отделяться, можно аккуратно убирать тампоном, смоченным в отваре календулы или ромашки. Нельзя расчесывать кожу – это может привести к распространению инфекции по всей поверхности тела.
На весь период лечения запрещается принимать ванну и душ. Кожу следует аккуратно протирать мягким полотенцем, смоченным в воде. Рекомендуется на время отказаться от синтетического белья и грубой одежды, способной травмировать кожу и привести к дальнейшему распространению инфекции.
При сильном зуде на фоне стрептодермии назначаются антигистаминные препараты. Выбор лекарства должен быть обязательно согласован с врачом. На ранних сроках беременности антигистаминные средства назначаются только по строгим показаниям. При значительном ухудшении состояния будущей мамы к лечению добавляются антибиотики системного действия.
Профилактика стрептодермии заключается в соблюдении правил личной гигиены и стимуляции иммунитета. Активный образ жизни, рациональное питание и прием поливитаминов лучше всего защитят беременную женщину от появления гнойной инфекции в этот ответственный период.
Автор: врач акушер-гинеколог Екатерина Сибилева
Источник

Содержание статьи:
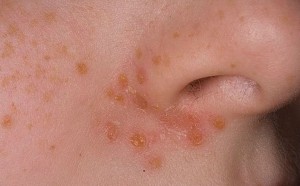
Стрептодермия — инфекция, поражающая поврежденную кожу путем внедрения в нее стрептококковой микрофлоры. Патогенные возбудители образуют в процессе своей жизнедеятельности на кожном покрове гнойные высыпания. Это заразная инфекция легко передается от человека к человеку. Стрептодермия при беременности наблюдается нечасто, но в связи с тем, что в этот период у будущей мамы происходит некоторое ослабление иммунной системы, беременная подвержена появлению этой болезни.
Причины стрептодермии
Главным фактором является иммунитет. Если он крепкий, то никакие стрептококки не страшны. Но во время вынашивания малыша защитные функции немного ослабевают. Скорее всего, так задумано природой, потому что в ином случае плод мог бы восприниматься организмом матери, как инородной тело. И он (организм) боролся бы с ним и отторгал. Кроме того, защищать приходиться теперь двоих (мать и дитя). В общем, при беременности некоторые функции иммунной системы подавляются, другие, наоборот, усиливаются. Но вернемся к заболеванию.
Итак, для того чтобы возбудитель проник внутрь будущей мамы нужны следующие условия:
• сниженная сопротивляемость организма;
• женщине самой являться носителем инфекции;
• контактировать с тем, кто ее носит;
• касаться предмета, на котором находился микроб.
Но этих факторов недостаточно, чтобы заболеть. Для заражения необходимо, чтобы целостность кожного покрова была нарушена любым способом — царапина, расчесанный укус комара, порез, ранка и т. д. Стрептококк находит это место и таким путем попадает в организм женщины. Так начинается беременность со стрептодермией.
А также к недугу приводят:
• аллергия;
• постоянное переохлаждение;
• варикоз;
• диабет.
И обладательницы нежной уязвимой кожи в числе тех, кто больше подвержен заражению.
Признаки стрептодермии у беременных
Виды стрептодермии
В своем проявлении болезнь имеет несколько форм:
• импетиго — гнойничковые высыпания;
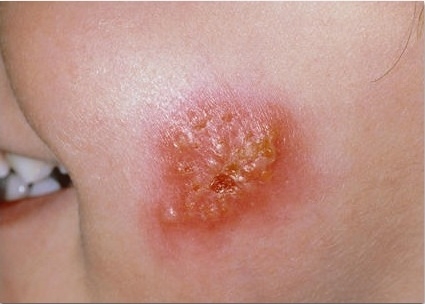
• эктима обыкновенная — пустуло-язвенное поражение;
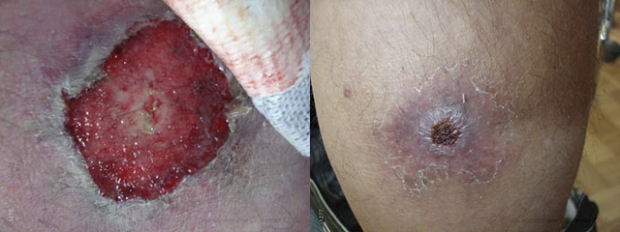
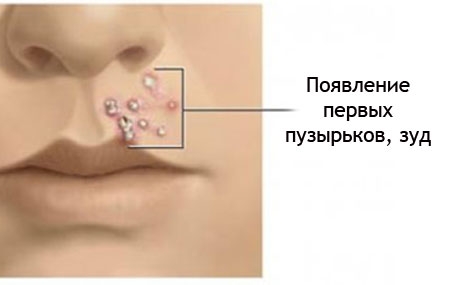
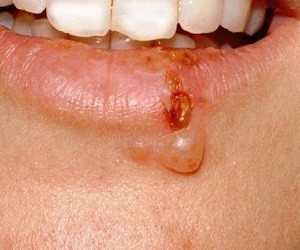
• заеды — пузырьки в уголках губ, преобразующиеся в дальнейшем в трещинки, а затем в корочки;
• лишай на коже лица — так проявляется сухая стрептодермия при беременности.
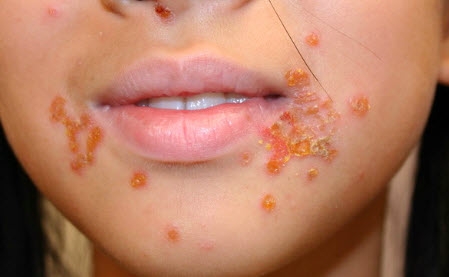
Вначале кожа краснеет или розовеет, пораженная область становится сухой и начинает шелушиться. А потом уже появляются высыпания — множество маленьких пузырьков, наполненных жидкостью — это основные симптомы стрептодермии. Эти образования самопроизвольно вскрываются и засыхают, образуя корку. Визуально заболевание заметить проще, чем догадаться о его существовании по внутреннему самочувствию. Лишь иногда проявляются следующие симптомы:
• зуд;
• небольшое повышение температуры;
• изменение цвета мочи;
• тошнота;
• слабость;
• увеличение лимфатических узлов;
• отеки.
Эти проявления редки, но так как беременность — время гормональных всплесков и сниженного иммунитета, то стрептодермия в данный период может протекать в тяжелой форме. В любом случае — легко протекает болезнь или тяжело — необходимо обратиться к врачу при первых признаках. Тем более что также могут проявляться и другие заболевания, более опасные, чем описываемое.
Последствия и осложнения стрептодермии при беременности
Будущие мамы, которые подверглись этой неприятной напасти, переживают — влияет ли стрептодермия на беременность? На самом деле, здесь ответить однозначно нельзя. В основном она не имеет никаких последствий для ребенка и мамы. Но в предельно запущенных случаях болезнь может спровоцировать при родах осложнения такого характера:
• преждевременное начало родовой деятельности;
• внутриутробное инфицирование или даже гибель плода;
• заражение малыша стрептококками.
Но это происходит крайне редко, в исключительно тяжелых, оставленных без лечения случаях. Но все-таки вероятность заражения ребенка после родов от больной мамы есть. Поэтому необходимо вылечить инфекцию до того, как кроха решит появиться на свет.
Лечение стрептодермии во время беременности
Часто можно услышать о том, что лечение стрептодермии во время беременности не требуется, потому что заболевание проходит само по себе. К тому же в терапии используются антибиотики, которые, как предполагается, несут потенциальную опасность для малыша. Давайте рассмотрим подробнее методы лечения стрептодермии при беременности.
Как лечат стрептодермию при беременности
1. Действительно, возможность того, что болезнь исчезнет сама, существует. Но лечение позволяет гораздо быстрее от нее избавиться. А также заболевание небезопасно для окружающих. Устранив его можно существенно снизить риск инфицирования других людей.
2. Мазь с антибиотиками от стрептодермии не страшна для крохи, ее можно смело применять, так как она действует только местно, не всасываясь в кровь. Но прописать антибактериальную мазь должен только доктор.
Средство наносят до 4 раз за сутки в течение недели. Проблемные участки предварительно промываются антисептиком, например хлоргексидином. При этом надо стараться убирать корочки, которые уже сами начали отделяться. После следует тщательно мыть руки. Но если за неделю состояние не изменится в лучшую сторону, обязательно нужно снова обратиться к врачу.
У мази могут быть слабовыраженные эффекты побочного характера вроде покраснения и зуда. Они быстро проходят.
Антибиотики в таблетках, капсулах или суспензиях назначаются в очень сложных ситуациях: если инфекция протекает в тяжелой форме, поражая значительные участки. И тогда тоже врач подбирает наиболее безвредные препараты для лечения стрептодермии у беременных с учетом чувствительности бактерии к антибиотику. Чаще всего применяют препараты с бензилпенициллином или ампициллином. При этом наружное лечение антибактериальной мазью продолжают.
Для будущей мамы важно соблюдать все требования и рекомендации специалиста, так как вероятность того, что болезнь начнет прогрессировать, при беременности все-таки очень высока.
И при таком заболевании нельзя:
• выдавливать или прокалывать пузырьки;
• чесать и трогать руками;
• принимать ванну и купаться до полного излечения;
• носить синтетику и тесное белье.
А в дальнейшем нужно помнить о профилактических мерах.
Профилактика стрептодермии при беременности
Нося ребенка под сердцем, любая женщина должна трепетно относиться к своему здоровью. Для предотвращения недуга необходимы такие меры:
1. Бытовые предметы (посуда, полотенце и т. д.) у беременной женщины должны быть свои, особенно если кто-то из близких страдает кожными проблемами.
2. Будущей маме надо стараться как можно реже посещать места, где скапливается много народу.
3. Больше гулять на свежем воздухе, есть фруктов и овощей, заниматься фитнессом для беременных и меньше переживать.
4. Царапины, порезы обрабатывать антисептиком.
5. Мыть руки с мылом после улицы.
Не нужно впадать в панику, заболев стрептодермией при беременности. Обратившись к врачу при первых проявлениях инфекции всех возможных осложнений можно избежать.
Дата: 24.11.2016
Источник
Стрептодермия – инфекционная болезнь, спровоцированная патогенными микроорганизмами. Этой тяжёлой кожной инфекцией чаще всего страдают женщины и дети. Если упустить время лечения стрептодермии или проводить самолечение в домашних условиях народными средствами — может привести к серьёзным последствиям.
Причины появления болезни
 Симптомы стрептодермииЧтобы знать, как лечить стрептодермию, надо понимать причины и механизм развития заболевания. Стрептодермия вызывается гемолитическим стрептококком группы А.
Симптомы стрептодермииЧтобы знать, как лечить стрептодермию, надо понимать причины и механизм развития заболевания. Стрептодермия вызывается гемолитическим стрептококком группы А.
Влияние патогенного микроорганизма распространяется не только на кожные покровы, отмечается его воздействие на внутренние органы, может вызывать аллергические реакции, приводить к серьёзной аутоиммунной патологии. Особенно опасна инфекция при беременности и у маленьких детей.
Быстрое развитие инфекции провоцируют факторы:
- Снижение общего иммунитета;
- Повреждения кожи: ожоги, обморожения, травмы, трещины, потёртости;
- Нервно-стрессовые ситуации;
- Наличие хронических заболеваний;
- Нарушенный гормональный уровень организма;
- Постоянное физическое перенапряжение, нарушение сна и отдыха;
- Авитаминозы;
- Наличие варикозной болезни ног;
- Избыточный вес;
- Недостаточное соблюдение гиены тела;
- Общее пользование бытовыми и гигиеническими средствами.
Симптомы
Стрептодермии характерны неприятные болезненные проявления, вызывающие повреждения эпидермиса, зачастую сопровождающиеся общей слабостью состояния и недомоганием больного.
Типичные проявления:
- Покраснение кожи;
- В местах поражения возникновение маленького пузыря — фликтена, заполненного мутно-жёлтым содержимым, чтобы исключить проявление ветрянки нужно обратить внимание на характер пузырьков – у ветрянки они водянистые, а не гнойные.
- Быстрое увеличение фликтена, до одного-двух, иногда трёх сантиметров.
- Множественные высыпания пузырей, образовывающие сплошную поражённую поверхность на участках тела;
- Созревая фликтены лопаются, после образовывая изъязвления;
- Лопнувший пузырь, быстро высохнув, покрывается плотной коркой;
- на всех этапах развития инфекции больной испытывает жжение, зуд – при расчёсывании поражённых участков, инфекционный агент способен распространяться на другие части тела, локализуясь на коже рук, ног.
Стрептодермия легко передаётся через бытовые предметы общего пользования: постельное бельё, полотенца, посуду и др.
Лечение необходимо проводить быстро, чтобы избежать риска развития осложнений. При склонности к аллергическим реакциям чувствительность поражённых участков усиливается, через микротрещины и ранки могут проникать другие инфекционные агенты. Если лечение стрептодермии запустить и не пройти курс терапии – может развиться микробная экзема. О присоединении другой инфекции может говорить мокнущие язвочки, с мутным серозным отделяемым.
Разновидности болезни
- Стрептококковое импетиго – локализация на лице, около ушной раковины, на теле, руках, нижней части ног. Высыпания часто сливаются, вызывая образование кольцевого импетиго.
- Простой лишай – места высыпания в нижнечелюстной области, участки кожи щёк, около губ. Чаще встречается у детей.
- Буллёзное импетиго — пузыри на ладонях, иногда на стопах ног.
- Стрептококковая опрелость или интертригиозная стрептодермия – встречается у новорождённых детей, людей с лишним весом. Интертригинозная стрептодермия локализуется в складках кожи – под грудью, подмышками, в складках ушной раковины, коленной впадине ног, в области гениталий.
- Турниоль – инфекция на валиках ногтевых пластин рук, ног, спровоцированная заусеницами, ранками.
- Ангулярный стоматит или народное название — заеды в углах рта. Иногда воспаление высыпает на глазном веке и на носу.
Методы лечения стрептодермии
Стрептодермия у маленьких детей и грудничков
 Стрептодермия у детейУ новорождённых детей кожа слабо защищена и уязвима проникновению инфекции. Малейшее не соблюдение гигиены может вызвать опрелость в области гениталий, в складках ног, на руках, у ушной раковины, на шее — развиться интертригинозная форма болезни. Самостоятельное лечение стрептодермии у ребёнка в домашних условиях народными средствами категорически не приемлемо – необходима обязательная консультация и наблюдение врача, чтобы подобрать способы терапии. Если лечение стрептодермии вовремя не провести – после могут развиться серьёзные осложнения. В дошкольном-школьном возрасте заболевание с лёгкостью передаётся от больного ребёнка здоровому при контакте. Течение болезни у маленького ребёнка тяжёлое – помимо локального воспаления, зудящих расчёсов кожи поднимается температура тела на фоне общей слабости организма. Для исключения ветрянки и других инфекций у ребёнка специалист проводит лабораторную диагностику — бакпосев экссудата с мест поражения. Этот эффективный метод определяет болезнетворного возбудителя, помогает выяснить, какие антибиотики при стрептодермии чувствительны и подобрать способы проведения успешной терапии. После назначения врача необходимо пройти курс лечения полностью, чтобы навсегда вылечить ребёнка от вредоносных микроорганизмов.
Стрептодермия у детейУ новорождённых детей кожа слабо защищена и уязвима проникновению инфекции. Малейшее не соблюдение гигиены может вызвать опрелость в области гениталий, в складках ног, на руках, у ушной раковины, на шее — развиться интертригинозная форма болезни. Самостоятельное лечение стрептодермии у ребёнка в домашних условиях народными средствами категорически не приемлемо – необходима обязательная консультация и наблюдение врача, чтобы подобрать способы терапии. Если лечение стрептодермии вовремя не провести – после могут развиться серьёзные осложнения. В дошкольном-школьном возрасте заболевание с лёгкостью передаётся от больного ребёнка здоровому при контакте. Течение болезни у маленького ребёнка тяжёлое – помимо локального воспаления, зудящих расчёсов кожи поднимается температура тела на фоне общей слабости организма. Для исключения ветрянки и других инфекций у ребёнка специалист проводит лабораторную диагностику — бакпосев экссудата с мест поражения. Этот эффективный метод определяет болезнетворного возбудителя, помогает выяснить, какие антибиотики при стрептодермии чувствительны и подобрать способы проведения успешной терапии. После назначения врача необходимо пройти курс лечения полностью, чтобы навсегда вылечить ребёнка от вредоносных микроорганизмов.
Лечение стрептодермии должно включать исполнение правил:
- Ограничение контактов больного ребёнка;
- При высокой температуре обязательный постельный режим;
- Нельзя купать ребёнка во время лечения – тело обтирают салфетками, с антибактериальными средствами;
- Соблюдение гигиены тела, регулярное мытьё рук, ног;
- Ежедневная смена нательного и постельного белья ребёнка;
- Обязательная влажная уборка, проветривание помещения;
- Исключение острых, сладких продуктов, газированных напитков;
Лечение во время беременности
 Лечение стрептодермии при беременности
Лечение стрептодермии при беременности
- После первых симптомов у беременных женщин немедленно обратиться к медицинскому специалисту – самостоятельное лечение в домашних условиях народными средствами может привести к тому, что инфекция может негативно повлиять на ребёнка;
- При беременности соблюдать рекомендации и назначения врача, принимать назначенные препараты, средства и тогда можно быстро вылечить заболевание без последствий;
- Не нарушать целостность пузырей, использовать для обработки антибактериальные препараты, например фукорцин, наносить мази прописанные врачом, с большой осторожностью обрабатывать высыпание на веке, использовать йод для обработки ногтевых пластин при турниоли;
- Проводить обработку здоровой кожи антибактериальными средствами;
Способы местной терапии:
- Для смазывания поражённых очагов используют зелёнку, раствор марганца, фукорцин;
- После обработки фукорцином рекомендуется к применению цинковая паста для подсушивания, антибактериальные мази: стрептоцидовой, тетрациклиновой, хорошо зарекомендовал себя фуцидин и другие мази;
- Влажно-высыхающие повязки с отваром подорожника, ромашки, календулы ослабят зуд, жжение помогают быстро вылечить инфекцию;
- Смазывание заед азотно-кислым серебром, резорцином, фукорцином;
- Фукорцин и йод применяют для обработки ногтевых пластин рук, ног при турниоли;
- При аллергических проявлениях — антигистаминные препараты и мази местного применения;
Правильная диета
- Если нет противопоказаний по питанию у беременных женщин – диета должна включать чеснок, лук;
- Рекомендуется употреблять больше жидкости – травяные чаи, отвары, компоты, соки, морсы;
Если состояние ребёнка или у женщины при беременности стабильно тяжёлое, с обширными повреждениями кожи – недопустимо лечение в домашних условиях, необходима госпитализация и стационар под наблюдением медицинских специалистов.
Лечение у взрослых
Самолечение и эксперименты над своим здоровьем часто вредят больным людям. Обнаружив первые признаки болезни, многие сами себе назначают лечение в домашних условиях народными средствами, настойками, применяют сомнительные мази или того хуже бесконтрольно принимают антибактериальные препараты.
Методы лечения стрептодермии включают мероприятия:
- Обязательная консультация у врача, если есть признаки болезни чтобы определить правильный диагноз, методы лечения;
- При первых кожных проявлениях можно делать примочки водного раствора нитрата серебра или резорцина, повязку меняют по мере высыхания в течение полутора часов, повторяя каждые три часа. Такой метод уменьшает воспаление, успокаивает зуд, заживляет изъязвления;
- Здоровую кожу около болезненных очагов обрабатывают спиртовыми растворами, антибактериальными средствами;
- На изъязвления, после обработки фукорцином наносить тетрациклиновую или стрептоцидовую мази на сутки, подсушивающий эффект даёт цинковая паста. Также паста уменьшает раздражение и зуд;
- Для дезинфекции сухих корок применяют риванол, фуцидин, фукорцин, резорцин и другие средства, после обработка лечебной мазью, либо используется цинковая паста;
- Эффективное средство банеоцин в виде порошка – разводится и готовится как самостоятельная паста или салицило-цинковая паста смешивается с банеоцином и наносится на повреждённую кожу.
- При сильных воспалениях врач может назначить гормональные средства – мази, таблетки;
- Если лимфатические узлы увеличены, держится высокая температура – врач назначает лечение стрептодермии антибиотиками, подбирая препараты по результатам бакпосева;
- Чтобы убрать зуд рекомендуется применение противоаллергических препаратов: кларитина, супрастина, телфаста и других – орально, местно — в виде мази;
- Диета во время лечения должна быть сбалансированной без жирной, острой, сладкой пищи;
- Для поднятия защитных сил организма применяют иммуномодулирующие препараты, например пирогенал;
- Положительное воздействие на болезненные очаги оказывает физиотерапия – очень эффективное ультрафиолетовое облучение больных участков.
Самолечение в домашних условиях часто провоцирует осложнения болезни. При первых признаках инфекции посетите врача-дерматолога и соблюдайте назначенный курс лечения.
Полезные рекомендации:
- Необходимо соблюдение ежедневной личной гигиены;
- Проводить дезинфекцию рук, ног, обрабатывать складки кожи ушной раковины, под коленом, подмышечной впадины, под грудью и т.д.;
- Использовать йод и фукорцин для обработки околоногтевых валиков;
- Обрабатывать фукорцином высыпания.
- Пользоваться индивидуальной посудой и бельевыми принадлежностями;
- Проводить частую стирку и глажку постельного и нательного белья;
- Во время болезни ограничить контакты с другими людьми;
- Пропить курс витаминов и минералов;
Народные средства
Стрептодермия – серьёзная болезнь, при которой народные рецепты в домашних условиях применять нужно очень осторожно и под контролем лечащего врача.
Правильно подобранные методы лечения в домашних условиях помогают снять воспаление, зуд, подсушить ранки. Врачи часто рекомендуют применение лекарственных растений:
- Отвар ромашки, коры дуба используют для влажных повязок – эти растения обладают отличным антисептическим действием;
- Водные процедуры при болезни запрещены – поэтому тело хорошо протирать тампонами, смоченными в травяных отварах ромашки, календулы;
- Эффективно лечение медным купоросом — его сначала прокаливают, просеивают, делают раствор, а затем делают примочки медным купоросом;
- Для повышения защитных сил организма рекомендуют пропить курс настойки эхинацеи, чай из шиповника, протёртую калину, лимоны с мёдом.
Профилактика
Соблюдать профилактические мероприятия не сложно:
- Необходимо регулярно мыть руки;
- Соблюдать гигиену кожи;
- Повышать иммунитет;
- Обрабатывать повреждения кожи;
- Сбалансировать питание;
- Пользоваться индивидуальной посудой, бельём;
- При первых поражениях кожи обратиться в медучреждение.
if ( !is_front_page() && !empty($dochernii_kategorii) ) { ?>
} ?>
Источник