Боль в поясничном отделе позвоночника у женщин при движении

 Поясничный отдел выполняет множество функций в организме человека, но не всегда проявляющаяся боль свидетельствует о нарушении работы опорно-двигательного аппарата. Болевые ощущения могут быть связаны с формированием различных заболеваний органов, находящихся в этом районе. Иррадиирущая боль в пояснице имеет массу причин. Симптомы проявления не всегда могут точно указывать на само заболевание, поэтому, если эта причина мучает ежедневно, нужно пройти полноценное обследование. О том, с чем связана боль в пояснице, какими симптомами отображается, и что с ней делать, узнаем далее.
Поясничный отдел выполняет множество функций в организме человека, но не всегда проявляющаяся боль свидетельствует о нарушении работы опорно-двигательного аппарата. Болевые ощущения могут быть связаны с формированием различных заболеваний органов, находящихся в этом районе. Иррадиирущая боль в пояснице имеет массу причин. Симптомы проявления не всегда могут точно указывать на само заболевание, поэтому, если эта причина мучает ежедневно, нужно пройти полноценное обследование. О том, с чем связана боль в пояснице, какими симптомами отображается, и что с ней делать, узнаем далее.
Какая она?
Ощутить на себе такую боль доводилось каждому человеку. Это связано не только с патологическими изменениями позвоночника или мягких тканей, но и с банальным длительным сидением на одном месте, а также ношением тесной одежды с туго затянутым поясом. Она может иметь как периодичность, продолжительность, силу, так и характер. В зависимости от этих показателей можно установить первичный диагноз, который в большинстве случаев является правильным.
Медицинская практика показывает, что чаще всего болезненности поясничного отдела подвержены следующие категории людей:
- имеющие работу, которая требует усидчивости более 6-8 часов на одном месте;
- игнорирующие физкультуру или обычную зарядку;
- имеющие предрасположенность к развитию хронических заболеваний опорно-двигательного аппарата.
Для многих людей чувство боли в пояснице становится привычным, хотя по медицинским меркам терпеть боль вредно для организма. Сама по себе боль – это сигнал нейронов о том, что в организме имеются какие-либо нарушения. Нельзя ее игнорировать, а также заниматься самолечением. Халатное отношение к собственному здоровью может иметь целый ряд негативных последствий.
Причины
Достоверно определить, что же спровоцировало болезненные ощущения в нижней части спины крайне сложно. Однако, многолетняя медицинская практика показывает, что при появлении определенных симптомов, сигнализирующих о той или иной причине, можно предположить диагноз. Разберем более подробно, почему возникает боль в пояснице, какие факторы в этом играют ключевую роль.
Задайте свой вопрос врачу-неврологу бесплатно
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО «Московская поликлиника».Задать вопрос>>
Боль и дискомфорт при движении
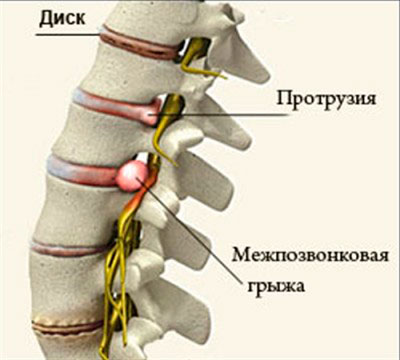 Позвоночный столб имеет достаточно разветвленную мышечную сеть, богатую нервными окончаниями. Поэтому, если дискомфорт возникает при незначительном повороте туловища или даже обычном вздохе, все дело в травматизме нервных окончаний. Их воспаление или ущемление между позвонками создает импульс, сигнализирующий о происходящем мозгу. Сложная система нейрогуморального регулирования позволяет человеку понимать через боль, что в поясничной области имеются проблемы. Вызваны они могут быть следующими причинами:
Позвоночный столб имеет достаточно разветвленную мышечную сеть, богатую нервными окончаниями. Поэтому, если дискомфорт возникает при незначительном повороте туловища или даже обычном вздохе, все дело в травматизме нервных окончаний. Их воспаление или ущемление между позвонками создает импульс, сигнализирующий о происходящем мозгу. Сложная система нейрогуморального регулирования позволяет человеку понимать через боль, что в поясничной области имеются проблемы. Вызваны они могут быть следующими причинами:
Межпозвоночные грыжи, возникающие в результате нарушения целостности фиброзного кольца. Когда позвонки максимально близко находятся друг к другу, они сдавливают нейронные окончания, которые в свою очередь провоцируют очаг воспаления и сильную боль. Развивается все это в результате:
- ненормированные физические нагрузки на позвоночник;
- поднятие слишком большого веса, превышающего собственную массу тела;
- резкие повороты, которые приводят к тому, что позвонки не успевают принять анатомическое положение и под напряжением смещаются.
Слабость мышечного корсета, удерживающего тело в вертикальном положении. Если человек длительное время находится в положении сидя, мышцы спины приходят в тонус, то есть перенапрягаются. Важно давать им расслабление, которое достигается за счет сокращения и расслабления поочередно. Отсутствие физических нагрузок делает мышцы дряблыми и не способными справиться с нагрузками. Отсюда человек начинает горбиться, после чего чувствует болезненные ощущения в пояснице. Случается это в следующих случаях:
- отсутствие спорта или любых физических нагрузок на мышцы спины;
- длительное сидячее положение.
Наличие заболеваний. Также боль может возникать, если у человека имеются такие заболевания, как:
- остеохондроз позвоночника;
- панкреатит и язва желудка;
- мочекаменная болезнь;
- воспалительные процессы органов малого таза.
Эти недуги могут отдавать в поясницу, поскольку их локализация напрямую связана с местоположением поясницы.
Травматизм позвоночного столба – наиболее опасный фактор развития поясничной боли, когда на позвоночник оказывается огромное давление извне, после чего кости не выдерживают, и происходит перелом, смещение позвонков, либо грыжи.
У женщин
Выделяют три основных фактора, связанных с нарастанием болезненных ощущений в области поясницы у слабого пола:
- Наличие воспалительных процессов, а также новообразований в органах малого таза. Любое воспаление мочеполовой системы может сопровождаться спазмом, острой или режущей болью не только внизу живота, но и в пояснице, особенно это касается такого женского заболевания, как цистит.
- Поднятие тяжестей, приводящих к травматизму позвоночника и ущемлению мягких тканей. Ношение на руках ребенка, сумок с покупками, ведер с углем и много другого может спровоцировать боль в пояснице.
- Неправильная обувь. Если женщина предпочитает неудобную, но красивую и стильную обувь на высоких каблуках (особенно опасны шпильки), это может сказаться на ее позвоночнике. Неправильное распределение нагрузки на позвоночный столб приводит к остеохондрозу, а также может спровоцировать воспалительные процессы.
Не смотря на все это, большая часть женского населения привыкла терпеть подобного рода боль вплоть до того, пока она станет невыносимой и сковывающей любое движение.
У мужчин
В 98% случаев боли в пояснице среди мужского населения причиной служит именно межпозвоночная грыжа или радикулит, возникающий в результате сильных физических нагрузок. Реже, но все же случается, когда причиной выступает сугубо мужская болезнь – простатит. Воспалительные процессы мочеполовой системы могут также провоцировать болезненные ощущения в пояснице, однако, они не такие острые.
Другие причины
Среди наиболее редких причин, вызывающих боль в пояснице, выделяют:
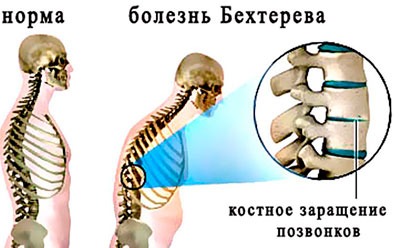
- онкологические заболевания: нейрофиброма, липома, менингиома;
- болезнь Бехтерева (спондилоартроз);
- спондилез поясничного отдела;
- наличие опухолей в органах малого таза.

Мнение эксперта
Филимошин Олег Александрович
Врач-невролог, городская поликлиника г. Оренбурга. Образование: Оренбургская государственная медицинская академия, Оренбург.
Нельзя допускать, чтобы поясница болела постоянно. Хроническая боль может привести к развитию серьезных заболеваний, трудно поддающихся лечению.
Классификация болей
Как уже говорилось выше, боли в пояснице имеют свою особенность, проявляясь и завися от множеств факторов. Неловкий поворот или резкая смена положения тела могут послужить причиной растяжения мышц, в результате чего отмечается боль.
Выделяют следующие виды болей:
- Постоянная – возникает в результате продолжительного воздействия раздражающего фактора. Хронической боль становится тогда, когда его присутствие отмечается длительное время, но причина не устраняется. Определяется наличием хронических заболеваний опорно-двигательного аппарата, а также органов малого таза.
- Периодическая – напрямую зависит от раздражающего активного фактора. Это может быть длительное сидение, смена погоды, работа в саду или огороде в согнутом положении и др. Чаще всего такая боль устраняется путем нанесения болеутоляющих мазей и кремов или же после приема обезболивающих пероральных препаратов.
- Резкая или острая – возникает внезапно, не имея никаких предпосылок. Характерна для травматизма позвоночника, а также мягких тканей (разрывы мышечного волокна, ушиб, гематома). Может сопровождать радикулит или остеоартрит.
- При наклоне или любом другом движении корпусом – боль провоцируется ущемлением нервных окончаний позвоночного столба. Сопровождает такие заболевания, как радикулит, остеоартрит, спинные грыжи.
- Ноющие боли – могут свидетельствовать о наличии проблем с внутренними органами или даже целыми системами. Характерны для мочекаменной болезни, цистита или холецистита. Сопровождают также аппендицит и панкреатит. Могут быть результатом развития спаек после хирургической операции на внутренних органах.
Есть ли связь с заболеваниями почек?
 Довольно часто при заболеваниях почек пациент отмечает боль в пояснице, преимущественно в верхней ее части. Помимо острых покалываний, изменяющих свою динамику от малейшего резкого движения, при мочекаменной болезни у пациента отмечается отечность мягких тканей, нарушенный диурез, а также повышение температуры. Сопоставить боль в пояснице с возможными проблемами с почками достаточно просто. Врач, при помощи легких постукиваний в области почек, следит за поведением пациента, отмечая уровень боли. Если боль сильная, острая и простреливающая – вероятно проблема именно в почках.
Довольно часто при заболеваниях почек пациент отмечает боль в пояснице, преимущественно в верхней ее части. Помимо острых покалываний, изменяющих свою динамику от малейшего резкого движения, при мочекаменной болезни у пациента отмечается отечность мягких тканей, нарушенный диурез, а также повышение температуры. Сопоставить боль в пояснице с возможными проблемами с почками достаточно просто. Врач, при помощи легких постукиваний в области почек, следит за поведением пациента, отмечая уровень боли. Если боль сильная, острая и простреливающая – вероятно проблема именно в почках.
Однако, такие же симптомы могут проявлять и другие заболевания, к примеру миалгия. Воздействуя во время удара на воспаленные мышечные волокна, отмечается сильная острая боль, которая буквально растекается по всей пояснице. Поэтому важно правильно и вовремя определить причину боли в пояснице, что способен сделать только врач после проведения обследования.
Что делать?
Перед тем как приступить к лечению, важно установить истинную причину болезненных ощущений в пояснице. В большинстве случаев сделать это в домашних условиях не удается. Поэтому при наличии боли не нужно пытаться устранить ее самостоятельно. Лучше обратиться к специалисту, который подберет такое лечение, которое полностью устранит причину.
Нужно понимать, что радикулит и мочекаменная болезнь имеют схожие проявления боли в пояснице, однако их лечение кардинальным образом отличается. Не нужно экспериментировать и принимать различные медикаменты, устраняющие боль. Их прием может быть опасен для здоровья, а также иметь ряд побочных реакций, которые усложнят лечение основной болезни.
Проблемы с опорно-двигательным аппаратом решаются в три этапа:
- купирование острой боли – уколы в поясницу;
- лечение очага воспаления или устранение ущемления нервных окончаний;
- профилактика.
Другие заболевания, в том числе внутренних органов, имеют свои особенности медикаментозной терапии.

Мнение эксперта
Филимошин Олег Александрович
Врач-невролог, городская поликлиника г. Оренбурга. Образование: Оренбургская государственная медицинская академия, Оренбург.
Причины появления болей в пояснице могут свидетельствовать о развитии опасных заболеваний, которые требуют немедленного хирургического вмешательства, поэтому самолечение следует исключить вовсе.
К какому врачу обращаться?
Вначале нужно посетить участкового терапевта, который соберет первичный анамнез, а также сопоставит проявляемые симптомы с возможными заболеваниями. После этого терапевт сам решает, к какому врачу отправить пациента на консультацию. Иногда при диагностике используют метод УЗИ, рентгенограммы, а также МРТ диагностики. Помимо этого берут кровь из вены на расширенный анализ, который способен рассказать о состоянии здоровья пациента в целом.
Шпаргалка
- Боль в пояснице при движении может указывать не только на проблемы с опорно-двигательным аппаратом, но и заболевания внутренних органов.
- Периодические боли у женщин связаны с менструальным циклом, тогда как мужчины более подвержены травмам, которые связаны с ненормированными физическими нагрузками.
- Боли могут быть различной интенсивности и локализации, что учитывают в диагностике причин.
- Терапия предполагает использование медикаментов, которые снимают боль и воздействуют на первопричину их появления. Физиотерапевтические процедуры используются только после минования острой фазы заболевания.
- Физкультура и массаж позволят снять спазм с поясничного отдела позвоночника, а также укрепить мышечный корсет.
- Отсутствие лечение болей может вызывать их сохранение в неподвижном положении, что указывает на прогрессирование серьезных заболеваний, требующих длительного лечения.
Источник
Многие из нас сталкивались с ощущением тянущей и ноющей боли в области поясницы. Боль может пройти сама, если Вы находились какое-то время в неудобной позе и мышцы спины просто затекли, а может беспокоить периодически или постоянно, являясь симптомом заболевания:
Травма позвоночника. Характеризуется строй тянущей болью в области поясницы, сопровождающейся иррадиацией в руку или ногу. Болезненные ощущения, не вызывающие на первых порах особого дискомфорта, возникающие периодически, в дальнейшем принимают постоянный характер.
Поражение позвонка, его деформация. Тянущие боли в пояснице сопровождаются нарушениями работы внутренних органов, с соответствующими симптомами.
Миозит (воспаление спинных мышц). Тянущие болевые ощущения в области поясницы усиливаются при совершении движения, надавливании на пораженную область, сопровождаются заметной отечностью и покраснением кожных покровов.
Болезнь Бехтерева (является формой артрита, поражающей позвоночник)
Тянущие боли в области поясницы. При дальнейшем прогрессировании патологического процесса возникают болезненные ощущения в паху, скованность движений, особенно по утрам.
Заболевания желудочно-кишечного тракта, печени. Боли тянущего характера, ломота в области поясницы. Усиления болевого синдрома при движении не наблюдается.
Пиелонефрит. Тянущие боли в области поясницы, сопровождающиеся повышением температуры.
Почечная колика. Сильная тянущая боль в поясничной области, сопровождающаяся болями внизу живота . Практически невозможно найти положение, облегчающее состояние. Может возникнуть чувство тошноты и рвота.
Камни в почках. Ноющие, тянущие боли в поясничной области и паху, болезненное мочеиспускание, кровь в моче.
Простатит. Тянущие болевые ощущения в области поясницы, крестца и копчика, внизу живота, в паху. Возможно повышение температуры тела, мочеиспускание частое, болезненное, затрудненное.
Гинекологические заболевания. Боль в области поясницы и внизу живота ноющего, тянущего характера сочетается с симптомами, характерными для гинекологических заболеваний, например нарушение цикла.
Острый холецистит. Тянущие боли в области поясницы, иррадиируют в правое подреберье. Сопровождаются чувством тошноты, рвотой, ощущением горечи и сухости во рту.
Острый панкреатит. Тянущие боли в области поясницы, усиливающиеся после приема пищи, сопровождаются вздутием живота, рвотой.
Сердечно-сосудистые заболевания. Тянущие боли в области поясницы, за грудиной, с иррадиацией в левую руку.
Пневмония. Тянущие боли в области поясницы, возникающие при кашле. Причиной возникновения болей является перенапряжение спинных мышц.
Тянущие боли в области поясницы могут носить острый или хронический характер.
Острые болевые ощущения характеризуются внезапным возникновением. Боль в области поясницы тянущая, отдает в ногу или пах. Причинами ее возникновения могут является: воспаление мышц, травма позвоночника, чрезмерная физическая нагрузка, острый воспалительный процесс внутренних органов.
Хроническая тянущая боль в области поясницы ощущается практически постоянно и со временем пациенты перестают обращать на нее внимания, игнорируя наличие патологических процессов, вызывающих болезненные ощущения. Необходимо помнить, что заболевания сами по себе не проходят и имеют тенденцию усугубляться с течением времени. Поэтому игнорировать любые болевые ощущения, а тем более в области спины, ни коим образом нельзя.
Диагностика
Широкий спектр заболеваний, сопровождающийся тянущими болями в области поясницы, требует тщательного подхода к дифференциальной диагностике причин появления данного симптома.
Опрос и осмотр.
Грамотно собранный анамнез (история заболевания, жалобы, сопутствующие заболевания) значительно облегчает проведение дальнейшей диагностики.
Анализ крови и мочи
Анализ крови позволяет обнаружить наличие воспалительного процесса в организме. Анализ мочи позволяет исключить или подтвердить наличие заболеваний почек, печени.
Рентгенография
Позволяет выявить патологические процессы в легких и позвоночнике.
УЗИ
Используется для дифференциальной диагностики гинекологических заболеваний, почечной патологии, простатита, поражения позвонков. Позволяет исключить или подтвердить причину возникновения тянущих болей в области поясницы.
Компьютерная и магнитно-резонансная томография. Данные виды исследований позволяют оценить степень поражения мягких тканей и нервных окончаний, а также место локализации патологического процесса.
В нашей клинике проводятся все виды диагностических мероприятий. Высококвалифицированный врач-остеопат проводит эффективное лечение используя приемы остеопатии, массажа, иглоукалывания, неврологическое лечение.
Остеопатия. Врач-остепат воздействует на костные образования и мягкие ткани. Основным направлением лечения является устранение причины заболевания. В процессе лечения устраняется мышечный спазм, органы, кости и позвонки возвращаются в нормальное положение. Остепатия активизирует адаптационные механизмы, безболезненно устраняет функциональные блоки и проводит коррекцию нарушений, активирует механизмы саморегуляции.
Массаж. Оказывает общеукрепляющее действие на организм в целом, снимает мышечный спазм, болевой синдром, улучшает кровообращение и активизирует процессы регерации.
Иглоукалывание. В данном методе используется раздражение акупунктурныех точек специальными иглами. Стимуляция биологически активных точек снимает боль, воспаление, спазм мышц спины, активирует иммунную систему.
Даже если тянущие боли в области поясницы не доставляют видимого неудобства, необходимо обратиться к врачу. Диагностика, проведенная квалифицированными специалистами, позволяет выявить патологический процесс на ранней стадии развития и подобрать адекватное эффективное лечение.
Хотите читать полезные статьи о здоровье?
Ставьте лайк и подписывайтесь на МОЙ КАНАЛ
Всегда на связи Ваш ДОКТОР ЕВДОКИМОВ www.gyga.ru
Источник
13 июля 201686435 тыс.
Содержание:
Боль в поясничном отделе позвоночника и прилежащих областях может беспокоить пациента в любое время суток, в положении стоя, сидя, лежа или на ходу, при физической нагрузке или в покое. Симптом этот настолько неспецифичный, то есть может встречаться в таком огромном количестве случаев, что требует особого внимания в первую очередь со стороны больного: необходимо сразу же обратиться к врачу.
К какому врачу обращаться?
По статистике, до 25% больных обращаются за медицинской помощью именно в связи с возникновением болей в поясничной области. 8 из 10 жителей Земного шара испытывали болевые ощущения в спине, по крайней мере, 1 раз в жизни. Причем наиболее часто страдают от этих симптомов лица работоспособного возраста, чуть реже – люди пенсионного возраста и еще реже — подростки (по разным данным, от 8 до 40% в России).
Терапевт, невролог, травматолог, ревматолог
Первыми врачами, к которым обратится большинство больных с болью в нижней части спины, станут терапевт и невролог. А вот молодые люди с травмой в недавнем (или давнем) прошлом чаще обращаются к травматологу.
И диагностическая, и лечебная тактики у этих специалистов различаются. Зачастую терапевт направляет больного к неврологу, невролог определяет «свой» диагноз и назначает лечение. Травматолог чаще работает «индивидуально», а помимо использования нестероидных противовоспалительных средств, применяет методы мануальной терапии и физиолечение. Главное для больного – не растеряться в этой ситуации, не увлекаться обещаниями моментального исцеления при выполнении мануальных приемов, не прибегать к ним повторно в случае неуспеха или, что хуже, усилившейся на фоне такого лечения боли.
При лечении консервативно, то есть лекарствами, следует понимать, что безуспешность лечения в течение четырех недель — веский довод за пересмотр диагноза, обращения к ревматологу, а не для проведения повторных курсов терапии. Нередки ситуации, когда пациент с жалобами на боль в нижней части спины получает симптоматическое (то есть всего лишь обезболивающее) лечение по некоей шаблонной схеме, без уточнения истинной причины возникновения этой боли.
Причины болей в пояснице
Основные причины болей в поясничной области – это
- изменения структур позвоночника, как правило, возрастные (они же дегенеративные), остеохондроз позвоночника (он же спондилез), разнообразные грыжи межпозвонковых дисков или неадекватная работа мышечно-связочного комплекса. Такие боли называют первичными, то есть напрямую связанные с позвоночником;
- патологические изменения органов, находящихся рядом с болезненной областью, но непосредственно к позвоночнику не относящихся (например, болезни внутренних органов, кожи). К этой же категории причин относят воспаление суставов, травмы, эндокринные нарушения (к примеру, диабет), — словом, все, что не укладывается в картину «естественных возрастных изменений» позвоночника. Такие боли называют вторичными.
Расспрос и осмотр на приеме у врача
Боли, ощущение тугоподвижности или повышенное болезненное напряжение мышц на участке между нижними ребрами и ягодицами принято обозначать термином «люмбалгия». Если к указанным симптомам присоединяются боли в ноге, это состояние принято называть люмбоишиалгией.
В первую очередь важна острота боли, то есть давность ее возникновения. Боль давностью до 12 недель (3 месяцев) называют острой, более 12 недель – хронической. Хронический болевой синдром может протекать с обострениями и периодами улучшения.
Принципиальное значение имеет то, как боль чувствуется. Это или ощущение в определенной точке, или распространение («проекция», «иррадиация») боли по ходу нерва в бедро, ягодицу, коленный сустав, стопу, или нечеткая, «тупая» боль. Необходимо понять, ограничены движения в позвоночнике в моменты возникновения боли, или движения беспрепятственные (это может указывать на механический характер повреждения, например, при переломе позвонка). В какие моменты появляется боль? Возникает ли она при нагрузке, или в покое, во время ночного сна? Утвердительный ответ на последний вопрос вообще является «красным флагом» для ревматолога и заставляет задуматься о диагнозе воспалительного заболевания позвоночника у пациента (на них остановимся чуть позже). Если боль усиливается при движении головы, ходьбе, прыжках, речь скорее всего идет о так называемой проекционной боли, причина которой – повреждение нервных структур (наиболее часто – радикулит).
Остеохондроз позвоночника, или спондилез – состояние, при котором наблюдается уплотнение и деформация позвонков, с появлением небольших костных выростов, похожих на шипы, по краям позвонков. Долгое время было принято считать спондилез результатом естественного течения дегенеративных процессов, старения организма. Однако убедительно доказано, что не только возраст может быть причиной остеохондроза. Неподвижный образ жизни, повышенная нагрузка на поясничный отдел позвоночника при длительной работе за компьютером или при длительном вождении (например, профессия водителя-дальнобойщика) способствуют возникновению остеохондроза даже у молодых людей. Под воздействием всех этих факторов межпозвонковые диски-буферы уплощаются, и нервные корешки, ответвляющиеся от спинного мозга, сдавливаются, а затем травмируются выросшими краевыми костными шипами. Постоянное раздражение и сдавление этих корешков и вызывает боль. По-латыни корешок называется radix, поэтому такое воспаление принято именовать радикулитом.
Так называемые воспалительные заболевания позвоночника – область интересов ревматологов. Эти таинственные болезни могут «тлеть» несколько лет, начинаясь преимущественно в молодом возрасте и поражая в основном мужчин, и выливаясь в итоге в обездвиженность и инвалидизацию больного. Пациенты этой группы обычно «терпят до последнего» и ночные боли, и утреннюю скованность в спине, и слабость, и нарастающее снижение работоспособности. К великому сожалению, от появлений первых симптомов заболевания до постановки правильного диагноза в среднем проходит около семи лет. За это время изменения в позвоночнике могут стать необратимыми, а функциональная (двигательная) активность – низкой. Позвоночник становится неподвижным, меняет форму, появляется горб. Встречается эта патология не так часто, как остеохондроз, к примеру, но затраты на лечение и общее время нетрудоспособности таких больных несоизмеримо выше.
Если помимо болей в спине пациент при расспросе говорит о воспалении суставов (чаще речь идет о коленных суставах, суставах кистей или стоп), боли в ягодицах, неустойчивом стуле с необычными примесями, нарушение зрения или боли в глазах, это тоже повод срочно направить его к ревматологу для проведения специфического дополнительного обследования и исключения заболевания из группы спондилоартритов (например, серонегативного спондилоартрита или болезни Крона).
Существуют заболевания, проявляющиеся болью в нижней части спины и совершенно не затронутыми позвоночными или нервными структурами. Одно из таких заболеваний – миофасциальный болевой синдром. Пациенты (чаще это молодые пациентки) указывают на длительное нахождение в неудобной позе или физическую перегрузку, предшествовавшие развитию болей. При врачебном осмотре обращает на себя внимание резкая болезненность при надавливании на определенные точки, расположенные около позвоночника. Такое состояние значительно снижает качество жизни пациента, но незначительные изменения в мышечной ткани (локальное перенапряжение) не представляет опасности ни для нервных корешков, ни для внутренних органов. Обычно лечебного эффекта удается достичь с помощью назначения миорелаксантов (мидокалм), низких доз нестероидных противовоспалительных препаратов (мелоксикам, диклофенак), локального введения (укола) в «болевую точку» стероидного противовоспалительного препарата (дипроспан).
Обследование
Принято считать, что если пациент с жалобами на боли в нижней части спины не имеет «тревожных знаков» (о них рассказано ниже), то в дополнительном обследовании он не нуждается, и лечение может быть проведено терапевтом без анализов и даже рентгенографии. Но, как показывает практика, практически у любого больного такие «знаки» могут быть обнаружены, а значит, существует необходимость сдать кровь как минимум на общий (а лучше – еще и на иммунологический) анализ, и выполнить рентгенографию поясничного отдела позвоночника в двух проекциях (в идеале – с «захватом» костей таза).
— Анализы крови могут выявить повышение скорости оседания эритроцитов (СОЭ), что свидетельствует о воспалении, возможно иммунного происхождения, или инфекции. Повышение уровня лейкоцитов также говорит об инфекции или воспалении, а выраженная анемия – о возможном наличии опухолевого процесса.
— Анализ мочи сдается при подозрении на болезнь почек. Боль в области поясницы при этом носит ноющий характер, часто «распространяясь» вверх, к нижним ребрам. При наличии изменений в анализе мочи проводят УЗИ почек, и дальнейшая тактика подробно обсуждается с терапевтом или урологом.
— Рентгенография – наиболее дешевое из инструментальных обследований, это метод выбора при диагностическом поиске в данном случае. На рентгенограмме можно увидеть нарушение структур позвоночника, признаки воспаления позвоночных суставов, по косвенным признакам определить место сдавления нервов. «Прозрачность» позвонков на рентгенограмме натолкнет на мысль об остеопорозе (хрупкости) костного скелета. Как известно, на фоне остеопороза наиболее часто встречается такое осложнение как перелом позвонка с последующим сдавлением прилежащих нервов. Если перелом, увы, состоялся, это также будет видно на рентгенограмме. Возможности этого метода исследования огромны, но если патология найдена, необходимо уточнить, насколько серьезно повреждение, не нуждается ли пациент в оперативном вмешательстве на позвоночнике. Для этого уже требуется более точное исследование – послойное (томография). Существует два вида томографии – компьютерная рентгеновская и магнитно-резонансная.
— Компьютерная томография (КТ). Метод обследования, позволяющий буквально заглянуть внутрь позвоночника. Все костные структуры, ускользнувшие от внимания рентгенолога при обычной рентгенографии, на томограмме будут отлично видны. При необходимости с помощью полученных данных и специальной компьютерной программы можно реконструировать 3D модель любой интересующей структуры.
— Магнитно-резонансная томография (МРТ). Нерентгеновский метод исследования. Отличается от компьютерной томографии также тем, что позволяет врачу более тщательно оценить состояние «мягких» структур позвоночника (на КТ хорошо видны только костные элементы): спинного мозга, корешков. Более детально при этом обследовании видно позвоночные грыжи, изменения сосудов и мышц. Обычно именно за специалистом по МРТ остается последнее слово при диагностическом поиске и определении дальнейшей тактики.
Признаки, на которые следует обратить внимание
Вторичные боли в спине, то есть не имеющие связи с остеохондрозом и «перетружденной» спиной – тревожный симптом, заставляющий как можно скорее начать поиск основного патологического процесса, вызывающего боль. Кратко остановимся на симптомах, которые могут указывать на возможный вторичный (то есть не связанных непосредственно с позвоночником) характер болей и требуют повышенной бдительности, как от врача, так и от пациента:
- быстрая внезапная потеря массы тела (может возникнуть подозрение на опухоль);
- инфекции почек и мочевого пузыря (в этом случае боль может быть симптомом пиелонефрита);
- усиление боли в покое или после ночного сна (этот симптом особенно интересует ревматологов, так как может быть знаком развивающейся болезни Бехтерева);
- повышение температуры тела;
- изменения в анализах крови (повышение свертываемости крови, обнаруженное при выполнении коагулограммы, повышение уровня лейкоцитов или падение гемоглобина, а также повышение СОЭ (скорости оседания эритроцитов) в общем анализе, повышение уровня С-реактивного белка в иммунологическом анализе);
- установленный диагноз «остеопороз», или прием лекарств, уменьшающих количество кальция в костях;
- возраст свыше 50 лет (риск развития остеопороза у женщин в климаксе) или менее 20 лет, особенно это касается юношей;
- ссылка на травму, вне зависимости от ее давности (например, падение с высоты более 2 метров, а для пожилых людей значимой травмой является уже падение с высоты собственного тела);
- признаки серьезных неврологических отклонений (нарушение чувствительности кожи, мочеиспускания или дефекации обычно свидетельствует о глубоком поражении спинного мозга);
- неэффективность «рутинного» лечения в течение 4 недель.
Лечение боли в пояснице
Как уже упоминалось, пациенты с болью в нижней части спины попадают в первую очередь в поле зрения терапевта и невролога. По имеющимся медицинским стандартам, врачи этих специальностей, особенно это касается терапевтов, проводят лечение неосложненных форм болевого синдрома при отсутствии «знаков опасности», о которых упоминалось ранее. Медикаментозная терапия заключается в назначении нестероидных противовоспалительных средств (НПВП, например, мелоксикама) или простых анальгетиков. Крайне важно убедить больного снизить нагрузку на позвоночник – избавиться от лишнего веса, исключить работу, связанную с подъемом и перемещением тяжестей, уменьшить время нахождения в статической вертикальной позе («сидячий» образ жизни, работа за компьютером или, наоборот, «работа на ногах»). Пациента следует настроить на регулярные занятия физической культурой, при этом главное не переусердствовать: при болях в нижней части спины противопоказаны бег, прыжки, многие игровые виды спорта, такие как баскетбол, волейбол, футбол.
Неврологи чаще всего используют комплексную терапию болей в нижней части спины, включая в схему миорелаксанты (например, мидокалм) и витамины группы В. Основное действие миорелаксантов – расслабление спазмированных (зажатых) мышц, предоставление им отдыха. Витамины группы В, как принято считать, улучшают питание и регенерацию нервных волокон. Эти препараты более эффективны в случаях острой боли, а вот при хроническом болевом синдроме их назначение хоть и не навредит, но доказанной эффективности не имеет.
Довольно часто врачи (особенно хирурги) рекомендуют ношение бандажа на поясничную область (поддерживание поясницы). Это позволяет избавить пациента от неприятных ощущений в том случае, если предстоит физическая нагрузка, долгая дорога или выступление, но собственно лечебного эффекта не имеет. Как только бандаж сним?


