Болезнь мондора лечение народными средствами
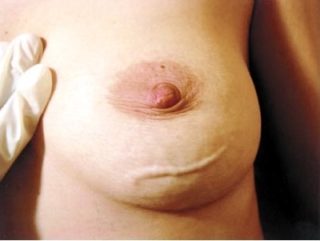
Сгустки крови в просвете кровеносного сосуда (тромбы) могут возникнуть на разных участках. Поверхностный тромбофлебит грудной клетки, воспаление вен молочной железы и других частей тела носит название болезнь Мондора.
Что представляет собой заболевание?
Болезнь Мондора, известный также, как эндофлебит торакоэпигастральных вен или шнуровидный тромбофлебит, является воспалительным процессом венозных стенок и поверхностей. Впервые заболевание было зафиксировано, в деталях описано и выделено в самостоятельное хирургом из Франции Генри Мондором в 1939 году, чьим именем и назвали патологию. Ранее – с 1869 г – патологическое состояние расценивалось, как проявление склеродермии, т. е. аутоиммунного заболевания тканей.
Вначале под болезнью Мондора подразумевался тромбофлебит, т.е. тромбоз с воспалением грудной клетки – ее поверхности, некоторых областей молочной железы. Потом (к середине 20 века) к ней стали относить другие локализации. При патологии поражаются различные части всей венозной сети организма, а именно, отделы:
- плеча, предплечья;
- молочной железы у женщин;
- полового члена у мужчин;
- поверхности грудной стенки;
- отдела брюшной стенки.
Некоторые специалисты объединяют недуг с заболеваниями венозных сосудов пениса и яичек, подмышечной впадины, предплечья. Если тромб возник подмышками, появляется уплотнение от 5 до 30 см, шнуровидный тяж на грудной стенке. Оно сращено и двигается вместе с кожей, иногда уходит в подкожную клетчатку живота (передней стенки) и движению не мешает.

Тяж на поверхности грудной клетки и живота
Если имеются признаки интоксикации, то проявляются крайне слабо. При пальпации шнуровидный тяж напоминает плотный катетер. При обследовании уплотнение умеренно болезненно.
Условно болезнь делится на два периода:
- Первая фаза, когда в венах обнаруживается тромб. Венозные стенки утолщаются.
- Вторая фаза, наступающая через 1,5-2 недели после начала патологического процесса. Вена подвергается склерозированию, и кожный покров вокруг вовлекается в воспалительный процесс. Это происходит при отсутствии лечения.
Несмотря на то, что открыли эту болезнь давно, в литературе она описывалась редко. Объясняется это тем, что патология имела легкое клиническое течение, а большинство заболевших находились под врачебным наблюдением короткое время. Распространены случаи самоизлечения. Патологию рассматривали и продолжают рассматривать, как редкую и не угрожающую жизни.
Не путайте! Синдром Мондора – это иной медицинский термин. При синдроме (симптоме) Мондора наблюдается посинение кожи лица в сочетании с болями в животе, и бывает такое состояние при остром течении панкреатита.
Причины возникновения
Болезнь Мондора бывает первичной (спонтанной, идиопатической) и вторичной, когда связана с другими заболеваниями или повреждениями.
При спонтанном варианте генезис не выясняется. Развитие патологии бывает спровоцировано сбоями в работе иммунной системы организма, а также кожными поражениями поверхности грудной клетки. Например, постоянное взаимодействие с неудобной одеждой (нижнее белье, рабочие фартуки) становятся причиной флебита. Провокаторы вторичной формы болезни называют следующие:
- удаление аппендикса;
- последствие аллергии;
- осложнение инфекций, фурункулеза;
- гидраденит;
- воспаление сальных желез;
- операции грудной клетки;
- злокачественные опухоли;
- хронический мастит;
- регулярное, резкое напряжение рук;
- патологии тканей (волчанка, артрит);
- реакция на внутривенное введение наркотиков.
Распространенные причины вторичной патологии – повреждения, даже незначительные, кожи молочной железы и смежных областей грудной клетки или оперативное вмешательство. Синдром проявляется спустя несколько недель после проведения операции. Иногда болезнь Мондора возникает на стороне противоположной той, где было хирургическое вмешательство.
Симптомы
Шнуровидный тромбофлебит Мондора не влияет на самочувствие человека, однако имеет характерные симптомы, которые помогают правильно диагностировать патологию:
- Первым делом люди обращают внимание на твердое вертикальное уплотнение.
- Утолщение слабо прощупывается, при этом возникают боль и жжение, которые отдают в подмышечную область и подложечную часть (не всегда). При поднятии конечностей и глубоком вдохе дискомфорт чувствуется сильнее.
- Пораженный участок краснеет и отекает, может сопровождаться сыпью. Чувство жжения не проходит.
- Может повышаться температура тела, болеть голова, воспаляться лимфатические узлы подмышками (редкие явления).
- С рубцеванием больных вен воспалительный процесс охватывает и близлежащие ткани. Морщины лучеобразной формы можно увидеть, подняв руку.

Болезнь Мондора (жгутообразное уплотнение под грудью)
Болезнь Мондора проявляется по-разному: у женщин патологические процессы чаще отражаются только с одной стороны, а у мужчин – с обеих.
Кто в зоне риска?
Проведенные исследования утверждают, что тромбофлебит Мондора чаще возникает у женщин, чем у мужчин, хотя этого мнения придерживаются не все медики. В группу риска входят молодые люди от 25 до 40 лет. Гораздо реже патология встречается в пожилом возрасте, от 64 до 70 лет в среднем. Далеко не все заболевшие обращаются к доктору.
Болезнь Мондора, а именно уплотнения в груди, могут путать с раковой опухолью, обращаясь с подозрением на эту патологию.
Факторы риска заболевания включают операции на груди, инфекции, травмы грудной клетки. Болезни Мондора подвержены люди с некоторыми заболеваниями и патологическими состояниями, указанными выше. Также в группе риска – беременные, кормящие и те, кто по роду деятельности подвергается радиации и носит одежду, сковывающую движения и повреждающую определенные участки кожи.
Диагностика
Наличие болезни Мондора легко определяется. Обнаружить его можно на первичном обследовании пациента с помощью пальпации болезненной области. Прощупывание определяет уплотнение, которое движется вместе с кожей. В анамнезе присутствуют такие патологические состояния, как жжение, болевой синдром, покраснение эпидермиса, повышение температуры тела. Могут потребоваться дополнительные анализы и исследования.
Важно дифференцировать патологию с другими: мастопатией, невралгией межреберной, миозитом и др. Врачебные ошибки приводят к ненужному хирургическому вмешательству.
Клиническая картина патологии типична, но в некоторых случаях для диагностики болезни Мондора используются следующие методы медицинского обследования:
- УЗИ тромбированного сосуда.
- Маммография. На ней визуализируются границы уплотнения.
- Исследование белков. Выявляет патологию по изменению характера кровотока.
- Биопсия, обнаруживающая изменения вены с признаком воспаления и тромбоза.
- Анализ крови, показывающий наличие лейкоцитоза, моноцитоза и пр.
К какому врачу следует обратиться?
Для диагностики патологии Мондора обращаются к терапевту в районной поликлинике, который проведет первичные исследования и выдаст необходимые направления к узким специалистам. Их выбор зависит и от локализации патологии. Для дифференциации заболевания с другими и (в случае наличия их) проведения своевременной терапии может потребоваться консультация таких врачей, как:
- маммолог;
- флеболог;
- уролог;
- иммунолог;
- аллерголог.
Лечение болезни Мондора
Лечение патологии в целом консервативное, требуется лишь для устранения симптомов, а может и не назначаться вовсе. Терапия при болезни Мондора включает прием медикаментов, местных обезболивающих: антибиотиков, кортикостероидов, антикоагулянтов, препятствующих образованию тромбов.
Цель лечения – купирование воспалительного процесса и возможных осложнений. Для избавления от патологии одинаково эффективны:
- противовоспалительные средства (чаще нестероидные, например, ибупрофен);
- новокаиновые блокады;
- компрессы и физиотерапевтические процедуры;
- нестероидные мази (например, Бутадион – 3 раза в день).

Прогнозы
Болезнь Мондора – довольно редкая и не опасная. Серьезные осложнения при ней не встречаются. Но, как и другие флебиты, патология может привести к таким неприятным последствиям, как:
- кровотечение;
- абсцесс, в частности в паравенозной клетчатке (если заболевание имеет инфекционную природу);
- эмболия септическая.
Как правило, заболевание проходит само собой через несколько месяцев. Если симптомы были слабо выражены, человек и не замечает наличие патологии до полного выздоровления (без врачебного вмешательства). В некоторых – очень редких – случаях бывают рецидивы. Основная опасность при данной болезни, как и других похожих заболеваниях венозной системы, кроется в возможной онкологической патологии вен.
Прогнозы на выздоровление хорошие, особенно при своевременном обращении к врачу.
В более тяжелой форме патология протекает (и требует постоянного наблюдение) у людей старше 50 лет и при таких сопутствующих заболеваниях, как:
- болезни ЦНС;
- почечные патологии;
- нарушение работы органов ЖКТ.
За всю историю врачебной практики случаи заболевания фиксировались крайне редко, в основном за счет неправильной дифференциации патологии и ее легкого течения. Но при подозрении на наличие данной болезни рекомендуется получить консультацию специалиста, который исключит сопутствующие заболевания, включая такие серьезные, как рак.
Источник
Шнуровидный тромбофлебит – это редкая форма заболевания, поражающая вены и сосуды. Впервые патологическое состояние было выявлено в 1939 году французским ученым Генри Мондором. Характеризуется воспалением вен брюшной стенки и переднебоковой грудной, молочной железы. Болезнь Мондора у мужчин встречается значительно реже, чем у женщин.
Симптомы и причины

Болезнь Мондора
Болезнь Мондора у женщин и мужчин не оказывает особого влияния на самочувствие. Симптомы интоксикации (отравления) и развития воспалительного процесса выражены слабо или вовсе отсутствуют.
Генезис первичной формы патологии еще невыяснен, но ученые предполагают, что спровоцировать развитие могут нарушения в работе иммунной системы. Развитие вторичной формы обусловлено течением других патологических состояний в организме.
Клиническая картина шнуровидного тромбофлебита:
- В области грудных желез формируется вытянутое твердое утолщение, длина варьируется от 3 до 30 мм, перемещается оно вместе с кожными покровами, при попытках прикоснуться возникает выраженный болевой синдром.
- Боли часто иррадиируют в область подмышечных впадин, усиливаются при попытке поднять руки и глубоких вдохах.
- Пораженная область постоянно напоминает о себе выраженным чувством дискомфорта и жжения.
- Мягкие ткани, расположенные в пораженной области, отекают.
- Быстрая утомляемость, сонливость, головные боли.
- Часто воспаляются лимфатические узлы, расположенные в подмышечных впадинах.
Болезнь изучена плохо, поэтому все провоцирующие факторы еще не выявлены. У женщин патология часто развивается после тяжелых родов, продолжительного грудного вскармливания, при течении хронической формы мастита, постоянном ношении некачественных узких бюстгальтеров.
Удаление аппендикса может стать причиной развития болезни Мондора
Другие причины:
- постоянное или резкое напряжение рук во время работы;
- удаление аппендикса;
- инфекционные процессы, протекающие в молочных железах;
- гидраденит.
Синдром Мондора у женщин поражает одну грудь, у мужчин недуг носит двусторонний характер.
Методы диагностики
Нормы биохимического анализа крови
При проявлении отклонений, не стоит откладывать визит к доктору. В большинстве случаев для постановки диагноза достаточно первичного осмотра и пальпации вен. Для определения степени тяжести поражения доктор назначает дополнительное обследование.
Инструментальные и лабораторные методы диагностики:
- клинический и биохимический анализ крови;
- общий анализ мочи;
- коагулограмма;
- ультразвуковое ангиосканирование;
- рентген грудной клетки;
- флебография;
- тест на онкомаркеры.
На основании результатов обследований с учетом индивидуальных особенностей организма пациента доктор разрабатывает схему лечения.
Лечение болезни Мондора
Ибупрофен для снятия воспаления и боли
Преимущественно разрабатывается консервативная терапия, она необходима для купирования симптоматики. В некоторых случаях лечение может и вовсе не назначаться.
Пациенту показаны к применению антибиотики, кортикостероиды и антикоагулянты, предотвращающие образование тромбов.
Основная задача терапевтического курса – уменьшить или купировать воспалительный процесс, что позволит облегчить состояние и снизит вероятность развития осложнений.
Приблизительная схема лечения:
- нестероидные противовоспалительные препараты, например, Ибупрофен;
- новокаиновые блокады;
- физиотерапевтические процедуры и различные компрессы;
- нестероидные мази.
С медикаментозной терапией и физиотерапевтическими процедурами можно сочетать рецепты народной медицины, но каждый шаг должен предварительно согласовываться с лечащим врачом. Самодеятельность может нанести больше вреда, чем пользы.
Возможные осложнения
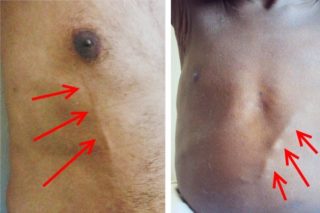
Болезнь Мондора — не опасное для жизни заболевание
Синдром Мондора достаточно редкое и при этом неопасное для жизни заболевание. Как правило, серьезные осложнения при его течении не развиваются. Но как и другие формы флебита, невылеченное патологическое состояние может стать причиной развития серьезных последствий:
- септическая эмболия;
- внутреннее кровотечение;
- абсцесс, преимущественно в паравенозной клетчатке, если заболевание имеет инфекционную природу.
В большинстве случаев заболевание проходит самостоятельно в течение нескольких месяцев. Если клиническая картина была выражена слабо или вовсе отсутствовала, часто человек даже не подозревает, что болел. Очень редко, но были зафиксированы случаи рецидивов. Основная опасность этого заболевания таится в том, что все недуги венозной системы увеличивают вероятность развития онкологии.
Источник
Шнуровидный тромбофлебит – редкая венозная патология, впервые ее диагностировали в 1939 г. Заболевание характеризуется воспалением вен грудины и брюшной полости, проявляется симптомами, характерными для других разновидностей флебита. Какие косвенные причины развития патологии и основные симптомы? Методы диагностики и лечения? Какие осложнения возникают и какой прогноз на выздоровление.
Что такое болезнь Мондора
Что такое шнуровидный тромбофлебит? Это локализованная патология вен передней и боковой поверхности брюшной стенки и грудной клетки, относится к васкулитам.
Выражена в виде тромбоза с воспалением стенки боковой или поверхностной вены грудной клетки. Данное заболевание встречается преимущественно у женщин.
Во время развития патологии в подмышечной области, на передней грудной стенке образуется уплотнение. Его длина варьируется от 3 до 30 см. Уплотнение сращено и двигается вместе с кожей.
Многие врачи причисляют к этому заболеванию поражение венозных сосудов предплечья, плеча, подмышечной впадины, пениса и яичек.
Проблема возникает у людей в возрасте 25–40 лет, реже – после 60 лет.
Механизм развития заболевания
Флебит Мондора не особо влияет на общее самочувствие человека. Признаки интоксикации и воспалительного процесса выражены слабо, или вовсе отсутствуют.
Первичная форма болезни имеет невыясненный генезис, спровоцировать ее развитие могут сбои в работе иммунной системы. Вторичная – возникает на фоне других патологических процессов в организме.
Симптомы шнуровидного тромбофлебита:
- в области молочных желез, подмышек образуется твердое вытянутое вертикальное утолщение длиной 3–30 см, которое перемещается вместе с кожей, при пальпации образования возникает выраженный болевой синдром;
- боль может отдавать в область подмышек, эпигастрия, усиливается при вдохе, поднятии рук;
- беспокоит постоянное чувство жжения в пораженной области;
- воспаленный участок отекает, краснеет;
- появляются пигментные пятна, купероз вокруг пораженной области, симметричная сыпь;
- редко температура тела повышается до субфебрильных отметок, при этом наблюдается слабость, сонливость, головные боли;
- воспаляются подмышечные лимфатические узлы;
- по мере развития заболевания патологический процесс охватывает близлежащие ткани, на коже по ходу вен образуются морщины лучеобразной формы.
Шнуровидный тромбофлебит диагностируют чаще у женщин, нежели у мужчин.
Болезнь развивается после тяжелых родов, длительной лактации, при хроническом мастите, постоянном ношении узких бюстгальтеров.
Причины
Причины развития тромбофлебита вен брюшины и грудной области плохо изучены.
Патология может возникнуть как осложнение респираторных инфекций, фурункулеза, аллергии. После оперативных вмешательств и травм грудной клетки, при наличии злокачественных новообразований.
Причины, способствующие развитию болезни:
- удаление аппендикса;
- гидраденит;
- инфекционные процессы в сальных железах;
- резкое или постоянное напряжение рук при работе.
У женщин при синдроме Мондора патологические процессы возникают с одной стороны. У мужчин болезнь носит двусторонний характер.
Риски при возникновении синдрома Мондора
Осложнения при шнуровидном тромбофлебите возникают редко. Чаще у людей преклонного возраста, при запущенных формах патологии, наличии хронических заболеваний.
Наиболее опасное последствие флебита – тромбоэмболия легочной артерии. Болезнь развивается внезапно, часто приводит к летальному исходу.
Диагностика
Определить шнуровидный флебит можно уже при первичном осмотре, пальпации вен в пораженной области.
Чтобы подтвердить диагноз, определить степень тяжести патологического процесса, врач назначает дополнительные анализы.
Методы диагностики шнуровидного тромбофлебита:
- клинический анализ крови – наблюдается эозинофилия, моноцитоз, лейкоцитоз;
- общий анализ мочи;
- биохимический анализ крови;
- коагулограмма;
- ультразвуковое ангиосканирование – определяют степень утолщение венозных стенок, наличие тромбов, выявляют проблемы с кровотоком в пораженной вене;
- рентген грудной клетки;
- флебография – рентгеновское исследование вен при помощи контрастного вещества;
- тест на онкомаркеры – патология часто возникает при раке.
На основании полученных результатов обследования врач подбирает препараты для домашнего лечения, или выписывает направление в стационар.
К какому врачу необходимо обратиться
При появлении признаков шнуровидного тромбофлебита необходимо посетить участкового терапевта.
После осмотра и первичной диагностики врач выпишет направление к флебологу. Иногда требуется консультация онколога.
Лечение флебита Мондора
При диагностировании синдрома Мондора назначают симптоматическое медикаментозную терапию, физиопроцедуры, диету.
Лечение шнуровидного тромбофлебита включает в себя прием следующих медикаментов:
- нестероидные противовоспалительные средства – Диклоберл, Ортофен, Бутадион;
- антиагреганты – Аспирин, устраняют повышенную вязкость крови;
- вазотоники – Эскузан, Анавенол;
- полиэнзимные препараты – Вобэнзим;
- антибиотики пенициллиновой группы – назначают редко, при вовлечении в воспалительный процесс близлежащих тканей;
- гепариновая мазь для укрепления венозных стенок, снижения риск возникновения тромбов;
- мазь Вишневского – устраняет воспалительные процессы;
- при сильном болевом синдроме назначают новокаиновые блокады;
- физиотерапия – электрофорез с лекарственными препаратами, УВЧ, грязелечение, водолечение, гирудотерапия, иглоукалывание, магнитотерапия;
- если наблюдаются частые рецидивы, проводят иссечение пораженной вены.
Из народных методов хорошо помогает масло облепихи – продукт обладает антисептическим и противовоспалительным действием.
Масляным раствором пропитать стерильную марлю, наложить на ночь компресс, зафиксировать шерстяным платком.
Продолжительность лечения – 30–40 дней.
При флебите основа рациона – овощи, фрукты, зелень, кисломолочная продукция, рыба и морепродукты.
Запрещено употреблять быстрые углеводы, жирная, жаренная, копченая пища. Все блюда следует готовить на пару, тушить, варить или запекать.
Необходимо уменьшить количество соли. Пить в сутки не менее 2 л чистой воды без газа.
Прогнозы
Шнуровидный флебит часто протекает без ярко выраженных симптомов, нередки случаи самоизлечения, поэтому прогноз на полное выздоровление благоприятный.
При наличии нарушений функций почек, болезней ЦНС, органов пищеварительной системы, у пациентов старше 50 лет патология протекает в более тяжелой форме. Требуется постоянное диспансерное наблюдение.
Болезненные ощущения и повышенная чувствительность кожных покровов исчезает в течение 7 дней. Жжение беспокоит в течение 3–4 недель. Уплотнения и пигментация остается на несколько месяцев.
Синдром Мондора – редкая и неопасная венозная патология, воспалительный процесс локализуется в грудной и брюшной области.
Заболевание хорошо поддается лечения, рецидивы и осложнения возникают редко, при правильной терапии избавиться от болезни можно за 1–2 месяца.
Полезное видео: Болезнь Мондора или шнуровидный тромбофлебит
Источник

