Болезнь остуга шляттера коленного сустава лечение народными средствами
Нарушение процессов окостенения и травмы коленной чашечки могут имеют последствия: развитие болезни Осгуда-Шляттера коленного сустава, возникающей у подростков. Заболевание проявляется в период активного роста костной системы — с 10 до 18 лет.
Описание
Болезнь Осгуда-Шляттера — это асептический некроз большеберцовой кости, имеет невоспалительный характер.
В большинстве случаев поражает обе конечности, но встречаются и патологические процессы одной из них. Подростковую болезнь можно заметить визуально – она определяется наростом или шишкой под коленной чашечкой. Особенность патологии состоит в том, что врачи купируют очаги поражения, тогда как полностью излечить симптоматику невозможно. По мере прекращения роста костной ткани у детей болезнь Шляттера проходит самостоятельно.
Интересно знать! Болезнь Шляттера была описана в 1906 году Осгудом-Шляттером, имя которого она и носит. Другое название заболевания, которое также применяется в клинической ортопедии и травматологии, отражает суть происходящих при болезни Шляттера процессов и звучит как «остеохондропатия бугристости большеберцовой кости».
Первопричина появления до сих пор не выяснена, но чаще всего ее связывают с травматичностью в детском возрасте. Продолжительное напряжение и травмирование колен в прошлом приводят к отекам, нарушению кровотока, микротрещинам и разрушению ядра кости.
Читайте также статью «Лeчeниe киcты Бeйкepa кoлeннoгo cycтaвa».
Триггерными факторами в развитии изъяна могут быть прямые травмы (ушибы, переломы голени и надколенника, вывихи) и микротравматизация при занятиях спортом.
Важно! Медицинская статистика указывает на то, что болезнь присуща почти 20% подростков, активно занимающихся спортом, и лишь 5% неспортивных детей.
В результате перегрузок, частых микротравм и чрезмерного натяжения собственной связки надколенника, происходящего при сокращениях мощной четырехглавой мышцы бедра, возникает расстройство кровоснабжения в области бугристости большеберцовой кости. Отмечаются мелкие кровоизлияния, разрыв волокон, асептическое воспаление в районе сумок, некротические видоизменения большеберцовой кости.
Причины возникновения
В период интенсивного роста ребенка скорость увеличения массы костной ткани значительно опережает рост кровеносных сосудов. Из-за этого местами усложняется кровоток и кость в области большеберцовой бугристости испытывает кислородное голодание. Следствием становится ее хрупкость и уязвимость.
Если ребенок не перегружает мышцы и сухожилия, риск развития патологии минимален. Заболеванием чаще страдают дети, ведущие активный образ жизни. Чрезмерные нагрузки на четырехглавую мышцу, соединяющую большеберцовую кость с коленом могут привести к растяжению и микротравмам.
Образовавшиеся воспалительные процессы сопровождаются болями и отеками. Это становится причиной неправильного окостенения не до конца сформированной бугристости и активное разрастание костной ткани в виде неподвижной шишки под коленной чашечкой.
Важно! После полного развития и формирования скелета у взрослого человека не характерно проявление болезни Шляттера.
Возникновение заболевания достаточно распространено, от него страдают 11% детей и подростков. Основными факторами риска являются:
| Фактор | Описание |
|---|---|
| Возраст | Заболеванию подвергаются мальчики и девочки в период наиболее активного созревания организма. У девочек созревание наступает раньше, поэтому заболевание появляется в 11-13 лет, у мальчиков – 13-15 лет |
| Пол | Мальчики более активные, поэтому у них болезнь Шляттера появляется чаще |
| Спорт | Частые интенсивные спортивные занятия увеличивают шансы проявления болезни до 20% |
Причинами развития заболевания зачастую становятся следующие факторы:
- прямые травмы: переломы и вывихи надколенника или голени, повреждение коленного сустава;
- постоянные микротравмы колена, связанные с занятиями спортом.
В группу риска входят дети, которые занимаются следующими видами спорта:
- баскетболом;
- волейболом;
- хоккеем;
- футболом;
- спортивной гимнастикой;
- акробатикой;
- фигурным катанием;
- балетом;
- борьбой;
- тяжелой атлетикой.
Симптомы
На начальных стадиях пациенты редко связывают симптомы болезни с травмами. Первичные незначительные проявления характеризуются локальными продолжительными болями в области подколенника. Во время ходьбы и приседаний неприятные ощущения усиливаются, в состоянии покоя же становятся незаметными.
Физические проявления не сопровождаются воспалительными процессами, плохим самочувствием и повышенной температурой тела.
Основные симптомы:
- в нагруженном состоянии (спортивные занятия, продолжительные прогулки, поднятие тяжестей) проявляется дискомфорт в колене;
- неприятные ощущения во время надавливания в области подколенника;
- отеки;
- прекращение болей в течение пары недель, после чего их возвращение с новой силой;
- под коленным суставом образуется шишка (нарост).
Сигналом прогресса заболевания служат появления симптомов в ненагруженном состоянии. В зависимости от особенностей роста и развития каждого индивидуума болезнь протекает хронически или волнами, может проявляться в легком дискомфорте или сильных острых болях.
Интересно знать! Болезнь Шляттера имеет хроническое течение, иногда отмечается волнообразное течение с наличием выраженных периодов обострения. Заболевание длится от 1 до 2 лет и зачастую приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17-19 лет).
Бывает, что ни ребенок, ни родители не обращают внимания на болезненные проявления в колене. Проблема может усугубиться до инвалидности ребенка. Обязательно нужно насторожиться и посетить врача, если:
- при нагрузках начинает болеть колено;
- наблюдается отек, опухоль или шишка в области коленной чашечки;
- боль сосредотачивается ниже колена;
- больно приседать, бегать или быстро ходить.
Иногда при болезни Шляттера симптомы могут различаться: например, может присутствовать только боль в чашечке, а ни шишек, ни отеков не возникает. Поэтому, чтобы исключить другие заболевания, нужно побеседовать с ортопедом.
Интересно знать! Болезнь Шляттера у взрослых не наблюдается по той простой причине, что во взрослых костях нет таких активных зон роста и слабых хрящевых тканей.
Диагностика
Для определения заболевания необходимо обратиться к травматологу-ортопеду. Постановка диагноза основывается на клинических признаках. Дополнительной и решающей мерой становится обследование рентгенологическим аппаратом.
Диагностирование болезни Осгуда-Шляттера проводится врачом — специалистом (ортопедом). Для диагностики большое значение имеет история заболевания и врачу необходима следующая информация:
- Описание симптоматики подростка.
- Переносил ли ребенок травмы в прошлом.
- Характер физических нагрузок.
- Есть ли подобные симптомы или заболевания у других членов семьи.
- Принимает ли ребенок медицинские препараты.
Для диагностики болезни Осгуда-Шлаттера болезни, врач проведет осмотр коленного сустава ребенка, что позволит определить наличие отека, болезненности, покраснения. Кроме того, будет оценен объем движений в колене и бедре.
Чтобы поставить точный диагноз необходимо провести рентгенологическое исследование суставов пораженной конечности, при котором чаще всего выявляется некоторое увеличесние области бугристости большой берцовой кости и отделение от нее апофиза (отростка кости).
Рентгенологическое исследование также позволяет определить стадию развития данного заболевания.
Для получения более полной информации врач может назначить и такие методы диагностики, как:
- Сканирование радиоизотопное.
- Компьютерная термография. Данный метод дает возможность определить стадию развития заболевания. При гипертремии — стадия начала заболевания, гипотермия — стадия некроза.
- Ультрасонография. Данный метод позволяет получить более полное, чем рентгенограмма, описание процесса развития заболевания.
- Компьютерная томография. Используется крайне редко в тех случаях, когда данные рентгена показали наличие свободных отломков бугристости. Чаще всего используется такой метод для принятия решения о виде хирургического вмешательства для лечения болезни Осгуда-Шляттера.
- Лабораторная диагностика назначается для исключения инфекционного характера поражения коленного сустава (специфического и неспецифического артрита). Она включает клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования.
В начальном периоде болезнь Шляттера характеризуется рентгенологической картиной уплощения мягкого покрова бугристости большеберцовой кости и поднятием нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава. Последнее обусловлено увеличением объема поднадколленниковой сумки в результате ее асептического воспаления. Изменений в ядрах (или ядре) окостенения бугристости большеберцовой кости в начале болезни Шляттера отсутствуют.
С течением времени рентгенологически отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм. Может наблюдаться нечеткость трабекулярной структуры ядер и неровность их контуров. Возможно постепенное рассасывание смещенных ядер. Но чаще происходит их слияние с основной частью ядра окостенения, с образованием костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ, хорошо визуализирующийся на боковой рентгенограмме и прощупывающийся при пальпации в области бугристости.
Интересно знать! Дифференциальный диагноз болезни Шляттера необходимо проводить с переломом большеберцовой кости, сифилисом, туберкулезом, остеомиелитом, опухолевыми процессами.
Инструментальное диагностирование в этом случае используется не всегда, оно необходимо для оценки изменений в патологиях и выявления других болезней.
Лечение
Пациенты с болезнью Шляттера проходят лечение в амбулаторных условиях. Хирурги, ортопеды и травматологи обычно используют консервативные методы, в особо запущенных случаях применяется хирургическое вмешательство.
Консервативные методы
При данном методе лечения болезни у подростка:
- купируется болевой синдром;
- уменьшаются воспалительные процессы;
- нормализируется оссификация апофиза.
Среди медикаментозных препаратов, применяемых в лечении заболевания наиболее популярны:
- препараты противовоспалительного действия (Ибупрофен, Толметин);
- мази с обезболивающим эффектом (Вольтарен эмуль гель, Альгасан, Финалгон);
- компрессы (на основе подсолнечного масла, ронидазы).
Для стимуляции восстановительных процессов в суставе больным назначают:
- препараты кальция (расчет 1500 мг в сутки);
- витамины группы В;
- витамин Е.
Все эти препараты способствуют более быстрому и качественному восстановлению поврежденного участка.
Чтобы предотвратить дальнейшее развитие заболевания показаны следующие действия:
- Предоставить разгрузку суставу и ограничить виды деятельности, усиливающие симптоматику (например, стояние на коленях прыжки бег).
- Прикладывание холода в область повреждения.
- Использование надколенника при занятиях спортом.
- Замена видов спорта связанных с прыжками и бегом на такие виды как езда на велосипеде или плавание на период, необходимый для стихания симптоматики.
Хирургическое лечение
Применяется этот способ редко. Причины хирургического вмешательства:
- заболевание протекает больше 2-х лет;
- в течение 9 месяцев применяется консервативное лечение, не дающее результатов;
- болезнь появляется после 18 лет;
- осложнения (отрыв связки и фрагментация кости).
Оперативное вмешательство заключается в удалении разрастаний и очагов некротического характера. Хирурги подшивают трансплантат, который фиксирует бугристость, благодаря чему срастается отрывной перелом и восстанавливаются функции.
Среди хирургических методов лечения заболевания также распространены:
- создание «тоннеля» между поврежденной частью бугристости и частью кости с целью улучшения сращивания и ускорения процесса окостенения (оссификации);
- туннелизация хоботковидного отростка в саму берцовую кость.
Такие операции применяют при неэффективности консервативного лечения, в возрасте старше 14 лет.
Интересно знать! Если у пациента старше 20 лет на фоне болезни Остуда-Шляттера возникло воспаление суставной сумки (бурсит), то прибегают к частичному или полному удалению отростков и выпячиваний бугристости вместе с частью воспаленной суставной сумки. Это более радикальный метод лечения.
После операции пациент проходит период реабилитации, от которого зависит будущее его состояние и функциональность нижних конечностей. Для наилучшего результата необходимо выполнять следующие рекомендации:
- обязательно использовать давящую повязку или бандаж сроком на 1 месяц;
- пройти курс физиопроцедур для ускорения процесса окостенения (электрофорез с солями кальция);
- консервативное лечение путем применения препаратов кальция с целью как можно скорее восстановить кость и способствовать окостенению срастающихся участков (применяют препараты кальция в усиленных дозировках).
Все эти рекомендации выполнять необходимо в течение 4 месяцев после проведения оперативного вмешательства.
Важно! Возвращение к физическим нагрузкам возможно не ранее, чем через 6 месяцев после проведения операции и только после согласования с доктором.
Народная медицина
Домашнее лечение применяется после консультирования у врача. Лечение состоит из лечебных упражнений и терапии:
- Утром и вечером принимается настой трав. Стаканом кипятка заваривают 3 ч.л. сушеницы топяной, настаивают отвар в течение 2-х часов и пьют четверть стакана за полчаса до еды.
- На шишкообразное нарастание кладут компрессы. Для их приготовления берут 6 ст.л. корней окопчика в измельченном состоянии и заливают кипятком. Стоять отвар для компресса должен в течение 12 часов. Держать повязку нельзя более 8 часов.
- Для масляных компрессов, которые прикладывают на ночь, берут марлю или хлопчатую ткань, пропитывают ее в нерафинированном масле подсолнечника и прикладывают к пораженному участку. Сверху компресса укладывают целлофановый пакет и укутывают полотенцем или шарфом.
ЛФК
Выполнение лечебной физкультуры является обязательным во время заболевания Шляттера. Его выполняют согласно инструкциям специалиста. Ниже представлено видео ЛФК, по которому пациенты занимаются самостоятельно.
ЛФК необходимо для подбора упражнений, растягивающих четырехглавую мышцу и подколенные сухожилия, что позволяет снизить нагрузку на область прикрепления сухожилия надколенника к большеберцовой кости. Упражнения на усиление мышц бедра помогают также стабилизировать коленный сустав.
Физиотерапия
Физиотерапия эффективно применяется для устранения симптомов и скорейшего выздоровления:
- Для снятия отека и воспалительного процесса проводится ультразвуковая терапия, которая позволяет значительно уменьшить симптомы даже после первого использования.
- Используется магнитотерапия с импульсным магнитным полем.
- Для обезболивания и регенерации тканей проводится лазеротерапия, которая предусматривает использование разных приборов с лазерным излучением. Так, используется лазер низкой мощности, современная лазерная установка для проведения MLS терапии, а также лазер высокой мощности — HILT-терапия. Вид лазерной терапии подбирается индивидуально для максимально эффективного обезболивания и усиления процессов заживления тканей. Биостимулирующее влияние лазера при болезни Осгуда-Шляттера незаменимое для быстрого выздоровления.
- Лечение также включает использование специальных токов для снятия боли. Электротерапия также позволяет стимулировать или расслаблять мышцы, в зависимости от необходимости. Разновидностью электротерапии является высокотоновая терапия, которая, кроме обезболивающего эффекта, имеет сильное стимулирующее влияние на общий метаболизм организма.
- Лечение болезни Осгуда-Шляттера проводится также с помощью тепловых процедур: выгревание солевыми грелками, парафином, озокеритом. Они комбинируются поочередно с экстремальным холодом: проводится локальная криотерапия для обезболивания и усиления кровоснабжения.
- Ударно-волновая терапия проводится в подострый период для усиления кровоснабжения тканей, обезболивания и разрушения патологических отложений солей кальция. Показано использование массажа конечностей, очень полезным является гидромассаж для расслабления мышц, усиления кровообращения и микроциркуляции.
- Польза инфракрасной сауны состоит в том, что она дает глубокий прогрев тканей, расслабляет и улучшает эмоциональное состояние.
Важно! Лечение проводится курсами. Длительность курса зависит от тяжести заболевания и длится от 3 до 6 месяцев.
При неэффективности консервативного лечения и отсутствии положительной динамики, прибегают к применению хирургических методов лечения заболевания.
Последствия
В большинстве случаев врачи положительно прогнозируют результат заболевания. До совершеннолетия рост костной ткани и окостенение бугристости прекращаются. Шишка под коленом остается, но не причиняет дискомфорта, коленный сустав функционирует нормально.
Реже наблюдаются осложнения:
- деформация надколенника;
- остеоартроз;
- постоянные боли во время сгибания коленного сустава.
Иногда после болезни Шляттера пациенты жалуются на ломоту или ноющие боли в области коленного сустава, возникающие при перемене погоды.
Профилактика
Основной метод предупреждения дефекта заключается в:
- правильной подготовке мышц к спорту;
- перед основной тренировкой или пробежкой тщательно разогревают мышечные волокна и разминают ноги с помощью растяжки или разогревающих мазей, которые советуют использовать и после тренировки;
- во время занятий суставные соединения нужно защищать с помощью амуниции: бинтов, наколенников;
- выбирать нагрузки лучше в соответствии со своими физическими данными;
- избегать травм;
- делать целебные компрессы на колени и массажи после тренировок;
- нельзя допускать повышение веса – нагрузка на колени возрастает, как и риск травмирования суставов;
- питание должно быть богато витаминами и минералами, а дополнительно можно время от времени пить курсами препараты кальция.
Source: spinainfo.com
Читайте также
Вид:


Источник
Чтобы понять причину болезни Шляттера, лечение в домашних условиях которой, как правило, не практикуется, необходимо обратить внимание на особенности функционирования опорно-двигательной системы человека. Преобладающий возраст развития болезни Шляттера – с 10 до 15-18 лет.

Особенности заболевания
Основная нагрузка приходится на самую большую мышцу организма – четырехглавую мышцу бедра. Своими сухожилиями она крепится к бугристости кости под коленом в передней поверхности. На эту часть опорно-двигательного аппарата приходятся максимальные систематические нагрузки. Активный рост подросткового организма может привести к прерывистой микроциркуляции: нарушается нормальное поступление питательных веществ и кислорода в костную ткань, в результате чего определенная часть костной структуры ослабевает.
 Воздействие на эту область сильных болевых ударов и непрекращающихся изнурительных нагрузок, переломов, вывихов, растяжений и разрывов связок и сухожилий приводит к патологическим процессам и омертвлению определенного участка костной ткани.
Воздействие на эту область сильных болевых ударов и непрекращающихся изнурительных нагрузок, переломов, вывихов, растяжений и разрывов связок и сухожилий приводит к патологическим процессам и омертвлению определенного участка костной ткани.
Если ребенок увлекается активными видами спорта (футболом, баскетболом, хоккеем), риск появления болезни усиливается. Но 5% заболевших подростков не занимаются спортом.
Особенностью болезни Шляттера является то, что специфического лечения нет – существующие в настоящее время методики лишь купируют выраженные симптомы. Все болезненные ощущения через некоторое время проходят при соблюдении важнейшего условия – обеспечения относительного покоя голеностопу и мышцам голени в течение длительного промежутка времени. Это заболевание приносит дискомфорт не только из-за физического состояния, но и эмоционального, так как исключена возможность заниматься любимым видом спорта независимо от результативности.
Симптомы заболевания
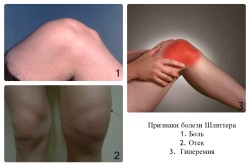 В области коленной чашечки происходит отек мягких тканей, образуя выраженную припухлость, которая болит при пальпации. В верхней трети голени появляются болезненные ощущения, которые нарастают при ходьбе по лестнице, выполнении приседаний. Некоторые дети при наличии данной патологии не в состоянии полностью согнуть колено в суставе. При волевых усилиях такое телодвижение осуществимо, но сопровождается резкой болезненной реакцией. Боль в состоянии покоя не проходит.
В области коленной чашечки происходит отек мягких тканей, образуя выраженную припухлость, которая болит при пальпации. В верхней трети голени появляются болезненные ощущения, которые нарастают при ходьбе по лестнице, выполнении приседаний. Некоторые дети при наличии данной патологии не в состоянии полностью согнуть колено в суставе. При волевых усилиях такое телодвижение осуществимо, но сопровождается резкой болезненной реакцией. Боль в состоянии покоя не проходит.
Постепенно ноющая боль приобретает постоянный характер, возрастает ее интенсивность. При значительных физических нагрузках проявляется резкая сильная режущая боль в колене. Эта болезнь хроническая, нередки обострения. Длительность заболевания варьирует, возможно излечение и за год-полтора. Чаще всего симптомы проходят после завершения роста костей, годам к 15-18. Болезнь Шляттера не оставляет никаких значимых последствий, кроме дискомфорта в области больного места, который проявляется во время резкого изменения погоды. У большинства выздоровевших остаются шишковидные безболезненные выпячивания, которые не отражаются на функциональной деятельности пояса нижних конечностей.
Диагностика заболевания
При занятиях спортом необходимо беречь здоровье и не следует брать на себя непосильные физические нагрузки, приводящие к перенапряжению. Требуется по возможности избегать ситуаций с вероятностью тяжелого травмирования, иначе последствия непредсказуемы.
При жалобах ребенка на непрекращающуюся боль в колене необходима консультация ортопеда.
 Клиническая картина складывается из осмотра коленного сустава на наличие отека и подвижности, а также характерной симптоматики. Окончательный диагноз болезни Шляттера ставят в результате рентгенологического исследования. Снимок коленного сустава во всех проекциях позволяет выявить область сочленения сухожилия надколенника и большеберцовой кости.
Клиническая картина складывается из осмотра коленного сустава на наличие отека и подвижности, а также характерной симптоматики. Окончательный диагноз болезни Шляттера ставят в результате рентгенологического исследования. Снимок коленного сустава во всех проекциях позволяет выявить область сочленения сухожилия надколенника и большеберцовой кости.
Иногда применяют и дополнительные методы: УЗИ коленного сустава, денситометрию, МРТ, компьютерную томографию. А при инфекционном осложнении берут забор крови на анализ или применяют метод ПЦР.
Лечение болезни Шляттера
Прогноз при лечении болезни Шляттера, как правило, благоприятный и сводится к устранению болезненных проявлений. В первую очередь обеспечивают минимальные физические нагрузки и неподвижность пораженной конечности. Если место локализации болит при малейшем движении, ногу обездвиживают гипсовой манжетой.
Больному прописывают курс электрофореза с хлористым калием и прокаином. Кальций – необходимый компонент костной ткани, а прокаин избавит от болезненных ощущений. Лечебный массаж и санаторное лечение также показаны при болезни Шляттера.
Физиотерапевтические методы с применением местного УФ-облучения и тепловыми процедурами (парафином, озокеритом, теплыми ваннами) надолго облегчат состояние, поэтому курсы назначают 2-3 раза в год.
Лечение в домашних условиях
 В качестве местных средств для лечения болезни Шляттера используют примочки, компрессы, грязевые и парафиновые ванны.
В качестве местных средств для лечения болезни Шляттера используют примочки, компрессы, грязевые и парафиновые ванны.
Чаще всего в народной медицине прибегают к масляным компрессам на ночь. Для этого необходима тряпочка из хлопчатобумажной ткани или сложенная в несколько слоев марля. Ткань нагревают утюгом и пропитывают в нерафинированном подсолнечном масле. Промасленную тряпочку расправляют и прикладывают на пораженное место. Сверху накрывают большим по площади целлофановым либо полиэтиленовым пакетом и обматывают всю ногу теплым полотенцем или шерстяным шарфом. Чтобы избежать сползания повязки во время движения, необходимо прочно закрепить компресс. Масляный компресс снимают лишь на следующее утро, лечебную манипуляцию повторяют каждую ночь около одного месяца. При тяжелой степени заболевания курс продолжают до 3 месяцев.
Компрессы из трав помогут избавиться от боли, дискомфорта, снизят отечность и припухлость, ускорят регенеративную функцию костной соединительной ткани. Для приготовления компресса 5 ст. л. измельченных сухих корней окопника и чернокорня заливают кипятком и настаивают 12 часов. Способ применения аналогичен наложению масляного компресса, но повязку держат не более 8 часов.
Для приготовления мази это же сухое сырье измельчают в порошок и смешивают со свиным нутряным жиром – смальцем. Втирают в пораженный участок.
 Для того, чтобы унять боль, необходимо каждый день по утрам и вечерам втирать ниже и выше шишкообразного нарастания пихтовое масло. Обезболит костную деформацию одновременный прием настоя травы сушеницы топяной или сабельника болотного: 2 ч. л. сухого сырья заливают 1 стаканом кипятка и оставляют настаиваться в течение 2 часов. Пьют дважды в день по 1/4 стакана за час до приема пищи.
Для того, чтобы унять боль, необходимо каждый день по утрам и вечерам втирать ниже и выше шишкообразного нарастания пихтовое масло. Обезболит костную деформацию одновременный прием настоя травы сушеницы топяной или сабельника болотного: 2 ч. л. сухого сырья заливают 1 стаканом кипятка и оставляют настаиваться в течение 2 часов. Пьют дважды в день по 1/4 стакана за час до приема пищи.
Подобный эффект может оказать домашнее средство из доступных продуктов. К тому же оно способно нормализовать обмен веществ на больном участке. В липовый мед добавляют немного порошка сухой горчицы и щепотку поваренной соли. Смесь втирают перед сном в мягкие ткани около костных выростов
Можно использовать траволечение для снятия болей. На основе лекарственных состовляющих готовят целебные мази.
Средство, приготовленное из одной головки измельченной в блендере головки лука, 20 мл еловой смолы, 40 мл оливкового масла и 15 г медного купороса, поможет наладить кровообращение, избавит от нарывов. Все ингредиенты необходимо перетереть, потомить смесь на водяной бане, не доводя до кипения. Смазывать больное место следует несколько раз в день.
Чтобы процесс выздоровления протекал интенсивней, улучшают состояние иммунитета. Лучшего средства, чем настой шиповника, не найти. Чтобы его приготовить, в посуду помещают 5 ст. л. витаминных плодов и заливают 1 л кипяченой воды. Применяют 3-4 раза в день по полстакана.
Народные средства являются дополнением к традиционному лечению, помогая улучшить состояние пациента, способствуют скорейшему восстановлению и реабилитации. При этом не следует заниматься самолечением, лучше прибегнуть к врачебной консультации. Для лечения болезни Шляттера средства народной медицины не находят особо широкого применения – больным показан режим покоя и неукоснительное следование всем врачебным показаниям.
Источник

