Дегенеративно дистрофические изменения грудного и поясничного отдела позвоночника

Дегенеративные заболевания позвоночника являются распространенной патологией, поражающей пациентов различных возрастных групп. В основе лежит нарушение питания костных и хрящевых тканей, их ранее изнашивание. Дегенеративно-дистрофические заболевания грудного отдела позвоночника встречаются не так часто, как поражение других сегментов и не имеют такой яркой симптоматики как, например, остеохондроз шейного отдела или междупозвоночная грыжа, локализующаяся в поясничном отделе. Вследствие этого такие болезни часто диагностируются в уже далеко зашедшей стадии течения.
Что такое дегенеративно-дистрофические поражения грудного отдела позвоночника
Из 12 позвонков, ребер и грудины формируется прочный каркас – грудная клетка. В связи с малой высотой дисков и большой длиной остистых отростков позвонков, данный отдел имеет ограниченную подвижность — для сохранения целостности жизненно важных органов необходима жесткая структура.
Характерная форма позвонков грудного отдела, естественный изгиб назад создает условия, в которых межпозвонковые диски реже травмируются и на них приходится меньшая нагрузка. Следовательно, ДДЗП в этом отделе развиваются реже и медленнее.
Дегенеративно-дистрофические болезни грудного отдела позвоночника — это группа патологий костной и хрящевой ткани, проявляющихся потерей эластичности и преждевременным изнашиванием его структур.
Виды ДДЗП в грудном отделе:
- остеохондроз;
- протрузии и грыжи межпозвоночных дисков;
- спондилоартроз;
- остеоартроз.
Причины
Дегенеративно-дистрофические изменения грудного отдела позвоночника формируются с возрастом во всех тканях и органах. Иногда такие изменения выявляются у молодых пациентов. Раннему развитию ДДЗП в грудном отделе позвоночника способствуют:
- врожденные нарушения формы позвоночника (кифоз и сколиоз);
- вынужденная рабочая поза;
- неправильная осанка;
- наследственные нарушения питания хрящей;
- наличие травм в анамнезе;
- физическая перегрузка;
- остеопороз;
- дефицит микроэлементов, особенно кальция и магния приводит к нарушению строения костной ткани и дисфункции нервов;
- метаболические нарушение и болезни эндокринной системы;
- расстройства гормонального фона: прием гормональных препаратов, период менопаузы у женщин.
К факторам риска, способствующим развитию дегенеративно-дистрофических заболеваний позвоночника относятся следующие состояния:
- курение;
- употребление алкоголя;
- гиподинамия;
- высокий рост;
- избыточная масса тела;
- частые переохлаждения;
- генетическая предрасположенность.
В первую очередь страдают элементы межпозвоночных дисков, состоящие из соединительной ткани. Происходит сближение позвонков. В связи с возросшей нагрузкой образуются выросты – благодаря им распределение нагрузки идет более равномерно. Однако в ответ на образование наростов формируется спазм мышц. Напряженная мышечная ткань затрудняет приток артериальной крови к органам и позвоночнику. С течением заболевания затрудняется движение в пораженном отделе позвоночного столба.
Клинические проявления
Как правило, дегенеративные изменения в грудном отделе позвоночника проявляются поздно, когда заболевание уже развилось. Выраженность симптомов зависит от выраженности воспаления хрящей и защемления спинного мозга и его корешков.
Остеохондроз грудного отдела позвоночника развивается вследствие изменений в тканях межпозвоночного диска: ядро сохнет и утрачивает свои свойства, фиброзное кольцо становится тоньше, на нем появляются трещины. Спинномозговые корешки защемляются, начинается воспалительный процесс, это приводит к боли. При прогрессировании остеохондроз поражает не только межпозвоночные диски, но и связочно-суставной аппарат позвоночника. В отличие от шейного и поясничного, грудной остеохондроз имеет скрытое течение, существуют следующие симптомы болезни:
- дорсаго – резкая боль, возникающая после долгого нахождения одной позе, во время приступа затрудняется дыхание;
- дорсалгия – невыраженная боль, локализующаяся в очаге поражения, усиливается во время глубокого дыхания и наклонов;
- боль между ребрами во время ходьбы;
- чувство давления вокруг груди;
- парестезии – изменение чувствительности;
- зуд, жжение;
- шелушение кожи;
- боли в области горла.
Ранняя симптоматика характерна для спондилоартроза грудного отдела:
- боль тянущего характера, локализующаяся в патологическом очаг, характерно ее усиление при движении, в случае защемления корешка боль иррадиирует по ходу межреберного нерва;
- скованность;
- парестезии: покалывания, онемение;
- дисфункция органов грудной клетки;
- формирование поверхностного, частого дыхания;
- при развитии спондилоартроза возможно искривление позвоночника.
Остеоартроз грудного отдела позвоночника формируется вследствие изменения костной ткани и межпозвоночных дисков. Отдельные элементы позвонков становятся более толстыми, связки теряют эластичность. На ранних стадиях болезни трудно диагностировать остеоартроз ввиду отсутствия специфических симптомов. На позднем этапе появляются следующие симптомы:
- периодические боли в спине и груди не причиняют острого дискомфорта, нарастают плавно, в течение нескольких месяцев, усиливаются во время наклонов, выполнения физической работы, на высоте вдоха.
- «грудной прострел» — острая, резкая боль, пациенты, перенесшие такой симптом остеоартроза, сравнивают его с ударом ножом между лопаток; болевые ощущения усугубляются при разгибании после продолжительного нахождения в положении сидя, затрудняется вдох, мышцы напряжены;
- редко развивается корешковый синдром.
Ощущение несильных болей в позвоночнике не означает, что болезнь находится на ранней стадии развития. Наоборот, это сигнал того, что остеоартроз уже развился. При отсутствии терапии эта болезнь приводит к осложнениям, одно из них – межпозвоночная грыжа.
Межпозвоночная грыжа грудного отдела чаще всего формируется в нижних позвонках, рядом с поясницей. При своем разрастании сдавливает спинномозговые корешки. Именно это провоцирует развитие нарушений. В начальной стадии пациент ощущает жжение, дискомфорт и ограничение подвижности. По мере прогрессирования заболевания присоединяются следующие симптомы:
- болезненность между лопаток;
- боли в области желудка и сердца различной интенсивности: от ноющей до острой;
нарушение дыхания; - слабость мышц;
- нарушение чувствительности верхних конечностей;
- парез рук;
- при тяжелом течении и обширности поражения возможно развитие паралича;
нарушение осанки.
Болезненные ощущения возникают при выполнении каких-либо движений: при поднятии рук, даже при ходьбе. Чем заболевание запущеннее, тем сильнее выражены проявления, а чем больше грыжа давит на корешки и спинной мозг, тем проявления разнообразней.
Осложнения
Без должного лечения ДДЗП приводят к возникновению патологии в близлежащих тканях, дисфункции органов грудной клетки. Вследствие сдавливания нервов и кровеносных сосудов формируется вегето-сосудистая дистония, проявляющаяся головокружением, головной болью, в тяжелых случаях обмороками.
На фоне усталости развиваются панические атаки – внезапные неконтролируемые приступы страха, сопровождаемые частым сердцебиением и нехваткой воздуха. Вследствие замещения корешков спинного мозга грудного отдела формируется межреберная невралгия, имеющая схожие признаки с другими болезнями: поражениями сердца и органов дыхания.
Диагностика
Для диагностики ДДЗП используются рентгенография, миелография, компьютерная и магнитно-резонансная томография.
В первую очередь проводится рентгенография. Этот метод исследования заключается в получении снимков отдельных областей позвоночника. Для получения дополнительных сведений проводится прицельная рентгенография. Признаки ДДЗП, определяемые с помощью этого метода: снижение высоты дисков, деформация отростков, подвывихи позвонков, наличие остеофитов. В случае если рентгенография не принесла необходимых результатов, проводятся другие виды обследования.
Миелография позволяет исследовать спинной мозг путем введений контрастного вещества под оболочку спинного мозга. Таким образом, обнаруживаются участки сужения. Миелография – сложная инвазивная процедура, поэтому выполнение ее возможно только при наличии подозрения на стеноз.
Компьютерная и магнитно-резонансная томография по сравнению с другими методами дают больше информации. Обнаруживаются следующая МР-дегенеративно-дистрофических изменений: в связи со снижением количества жидкости, пораженные диски выглядят темнее здоровых, хрящевая пластина тела стерта, наблюдаются разрывы, протрузии, грыжевые выпячивания.
Лечение
Задачи, стоящие перед врачом и пациентом при лечении дистрофических изменений позвоночника: купирование болевого синдрома, снижение скорости протекания процессов разрушения, восстановление структуры хрящевой и костной тканей, возвращение подвижности позвоночному столу. Терапия должна быть комплексной, в нее входят следующие составляющие:
- диета;
- медикаментозная терапия;
- использование ортопедического корсета;
- мануальная терапия и массаж;
- лечебная физкультура;
- физиотерапия;
- хирургическое лечение.
При обнаружении подобного заболевания обязательно соблюдение диеты: продукты должны быть богаты витаминами, минералами, в том числе кальцием. В остром периоде лечение начинается с назначения постельного режима. Длится он обычно 4-6 дней. При необходимости применяется кратковременная иммобилизация – ношение поддерживающих устройств, способствуют уменьшению нагрузки. По мене стихания симптоматики обычная двигательная активность должна возвращаться постепенно.
Медикаментозный метод лечения ДДЗП предусматривает назначение следующих видов препаратов:
- нестероидные противовоспалительные препараты позволяют снизить отечность, воспаление, устраняют боль (кетанов, диклофенакк);
- анальгетики, в том числе блокады;
- миорелаксанты для снятия спазма мышц (мидокалм, сирдалуд);
- витаминотерапия и прием минеральных комплексов;
- седативные средства (целекоксиб, мовалис);
- хондропротекторы (терфлекс, хондроитин);
- сосудистые препараты (трентал).
Анальгетики используются осторожно, так как они не устраняют причин патологии, а только позволяют лечить симптомы болезни. После стихания активной симптоматики проводится терапия с помощью массажа и мануальной терапии. Эти техники позволяют снять напряженность спины, снизить болевой синдром. Рекомендуется выполнять подобные процедуры только у профессиональных массажистов.
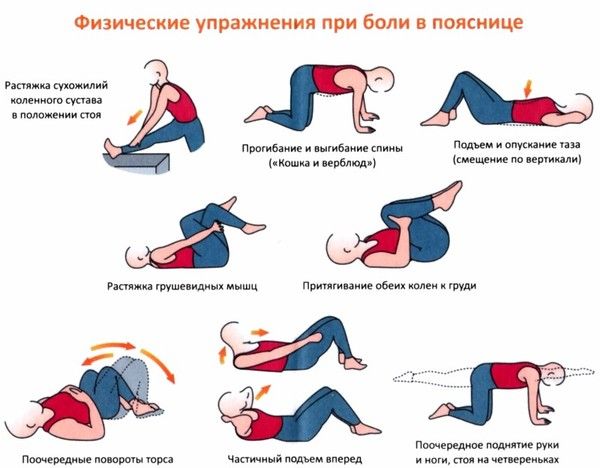
Упражнения лечебной физкультуры проводится под контролем специалиста, а после стихания симптоматики и облегчения состояния больного, можно продолжить занятия в домашних условиях. Специальные упражнения позволяют устранить скованность позвоночника и укрепить мышечную составляющую спины. ЛФК помогает снизить скорость протекания патологического процесса и улучшает обмен веществ. Возвращает правильную осанку, повышает подвижность позвонков и эластичность всех компонентов связочно-суставного аппарата позвоночника.
Среди физиотерапевтических существует большое количество методик, позволяющих снять болевой синдром и расслабить мышцы. Наиболее распространены электрофорез, индуктотермия и ультразвуковая терапия. УЗ-терапия снимает воспаление и боль, улучшает микроциркуляцию в тканях. Во время электрофореза организм больного подвергается действия электрического тока с одновременным введением лекарственных средств. При индуктотермии путем воздействия магнитного поля ткани прогреваются, улучшается кровообращение, снимается боль. Лазеротерапия повышает питание межпозвоночных дисков, освобождает нервные корешки от сдавливания.
Хирургическое лечение проводится в тяжелых, запущенных случаях. Принципом оперативного вмешательства является освобождение корешков от сдавливания: удаление грыжи или сустава. В случае необходимости проводится фиксация позвоночника конструкциями из металлов или установка специальных трансплантатов.
Показания к хирургическому вмешательству:
- сильная запущенность болезни;
- стремительное течение;
- ярко выраженные неврологические проявления;
- сильный болевой синдром;
- отсутствие необходимого эффекта от консервативных методов лечения.
Профилактика
Сохранить здоровье позвоночника позволяет соблюдение простых правил:
- избегать переохлаждения;
- укреплять мышечный корсет;
- не находиться долго в одной позе;
- соблюдать правильное питание;
- носить удобную одежду;
- контролировать вес;
- отказаться от алкоголя и курения;
- утром вставать сразу на две ноги для равномерной нагрузки на позвоночник;
- держать спину прямо;
- спать на твердом матрасе.
Дистрофические заболевания грудного отдела позвоночника развиваются постепенно, часто скрыто, но небольшая выраженность симптомов не говорит о легком течении заболевания. Кроме неудобств во время выполнения повседневных дел, осложненные ДДЗП могут стать причиной потери подвижности и привести к развитию инвалидности. В случае обнаружения признаков болезни следует немедленно обратиться к врачу – ранняя диагностика позволяет снизить срок лечения и увеличить вероятность полного восстановления функций позвоночника.
(3 оценок, среднее: 5,00 из 5)
Загрузка…
Источник
 У многих пациентов, которые обращаются к врачам с жалобами на боли в спине, выявляют дегенеративно-дистрофические изменения.
У многих пациентов, которые обращаются к врачам с жалобами на боли в спине, выявляют дегенеративно-дистрофические изменения.
Патология развивается из-за ухудшения процесса питания межпозвоночных соединений.
В первую очередь страдают хрящи, а потом и костные структуры.
При прогрессировании заболевания они деформируются.
Хрящевая ткань истончается, становится хрупкой, а на позвонках появляются наросты.
При появлении микротрещин пациент начинает чувствовать боль.
Что это такое?
Дегенеративно-дистрофическими процессами называют изменения, проходящие в межпозвоночных дисках. Они напрямую связаны со старением человека. Ведь со временем хрящевые структуры изнашиваются, поэтому эластичность межпозвоночных дисков ухудшается.
Обменные процессы нарушаются, питание хрящевых и костных структур становится неполноценным. На хрящах появляются трещины, возникают межпозвоночные протузии, грыжи, защемляются нервные окончания. Сопровождается патология появлением болей, нарушением подвижности.

Картина протекания заболевания
В грудном отделе позвоночника трофические изменения начинаются из-за нарушенного процесса питания. Необходимые хрящу вещества поставляются из синовиальной жидкости путем прохождения диффузных процессов. В синовиальную жидкость питательные элементы попадают из крови.
При появлении трофических изменений (ухудшении процесса питания), нехватке аминокислот, которые требуются для синтеза хрящевой ткани, межпозвоночные диски разрушаются. Наблюдаются дегенеративные процессы. На хрящах появляются трещины, эрозивные изменения.
Это приводит к таким последствиям:
- уменьшение высоты межпозвоночных дисков;
- появление протрузии (выпячивания);
- появление межпозвоночной грыжи (при которой целостность дискового фиброзного кольца нарушается).
Такие изменения в грудном отделе провоцируют уменьшение диаметра отверстий, через которые выходят спинномозговые корешки. Они сдавливаются, и пациент начинает ощущать боль.
Степени и классификация
В зависимости от особенностей протекания дегенеративно-дистрофических процессов выделяют:
- остеохондроз;
- спондилез;
- спондилоартроз;
- локальный тендиноз, лигаментоз.
При изменении хрящей, расположенных между грудными позвонками, диагностируют остеохондроз. На поздних стадиях заболевания появляются протрузии и грыжи межпозвоночных дисков. Но грудном отделе чаще изменения начинаются в участках, расположенных между отростками позвонков. В результате расстояние между костными структурами уменьшается, спинномозговые корешки защемляются.
Также встречаются такие дистрофические изменения как болезнь Форестье (фиксирующий гиперостоз) и остеопеническая дистрофия. Дистрофия развивается на фоне гормональных, эндокринных патологий, различных заболеваний внутренних органов, в том числе лекарственных.
Распространенность
Дегенеративно-дистрофические изменения в грудном отделе позвоночника встречаются намного реже, чем схожие патологии в шейном и поясничном отделах. Это связано с его ограниченной подвижностью и высокой устойчивостью.
Столкнуться с заболеванием могут люди различных возрастных групп, но чаще всего встречается оно у людей старше 35 лет.
Видео: «Лекция о дегенеративно-дистрофических изменениях в позвоночнике»
Факторы риска и причины
 При отсутствии проблем со здоровьем позвоночник способен выдерживать значительные нагрузки. Но современные люди подвергаются множеству факторов, которые ухудшают его состояние.
При отсутствии проблем со здоровьем позвоночник способен выдерживать значительные нагрузки. Но современные люди подвергаются множеству факторов, которые ухудшают его состояние.
К основным факторам риска относят:
- сидячий образ жизни;
- сниженную физическую активность;
- употребление алкоголя;
- курение.
Это приводит к ожирению и ослаблению мышечных структур.
Люди, которые целый день проводят за компьютером, пренебрегают необходимостью ходить пешком, делать утреннюю зарядку, со временем сталкиваются с заболеваниями опорно-двигательного аппарата.
Более склонны к развитию дегенеративно-дистрофических изменений высокие люди астенического телосложения.
Среди основных причин называют:
- врожденные аномалии строения хребта, из-за которых нарушается кровообращение;
- неправильная осанка;
- заболевания, при которых процесс питания хрящевых тканей нарушается, в том числе наследственные;
- травмы грудного отдела позвоночника;
- гормональные сбои;
- инфекционные, воспалительные заболевания, поражающие позвоночник;
- чрезмерные нагрузки, провоцирующие появление микротравм.
Неправильно организованный рабочий день и хроническое недосыпание могут спровоцировать появление проблем с иннервацией сосудов. Их в конечном итоге приведет к нарушению кровообращения, в том числе в тканях позвоночника.
Последствия
Дегенеративно-дистрофические изменения на начальных этапах не заметны. В грудном отделе боли возникают крайне редко, поэтому диагностируется заболевание тогда, когда начался процесс ущемления нервных окончаний из-за сужения межпозвоночных каналов. Нервные корешки отекают, их проводимость ухудшается. Часто пациенты жалуются на чувство онемения конечностей, ощущения усталости в спине, плечах.
Из-за сдавливания нервных окончаний у людей появляются симптомы вегето-сосудистой дистонии. Она проявляется головными болями, головокружениями, в тяжелых случаях возможны обмороки. На фоне хронической усталости у некоторых возникают панические атаки.
Отсутствие своевременного лечение приводит к прогрессированию заболевания. В результате у человека помимо постоянной боли наблюдается повышенная утомляемость. Осложниться дегенеративно-дистрофические изменения могут артритами, артрозами, остеохондропатией, межреберной невралгией. Ослабление мышечного корсета провоцирует появление сколиоза, у некоторых людей даже смещаются позвонки. В тяжелых случаях возникают парезы, параличи.
Видео: «Симптомы, последствия и лечение остеохондроза»
Симптомы и методы диагностики
Заподозрить появление дегенеративно-дистрофических изменений можно по характерным для патологии признакам.
Чаще всего люди приходят к врачам с жалобами на:
- боли в спине и грудной клетке, межреберном пространстве;
- ухудшение подвижности;
- онемение конечностей и других участков тела;
- снижение подвижности;
- ощущение дискмофорта в районе нахождения внутренних органов;
- половую дисфункцию.
Пациентов с описанными жалобами врачи отправляют на рентгенографию, миелографию.
 Для уточнения характера изменений в дисках назначают компьютерную либо магнитно-резонансную томографию.
Для уточнения характера изменений в дисках назначают компьютерную либо магнитно-резонансную томографию.
О развитии дегенеративно-дистрофических изменений свидетельствуют такие признаки:
- деформация отростков;
- снижение высоты дисков;
- остеофиты;
- подвывихи позвонков.
Миелография проводится для выявления стеноза спинномозгового канала.
Более информативными диагностическими методами являются томографии.
Лечение
Тактика терапии при выявлении патологии зависит от выраженности дегенеративно-дистрофических изменений.
Лечение направляется на:
- купирование болей;
- остановку или снижение скорости прохождения разрушительных процессов;
- восстановление костных тканей, хрящевых структур;
- возвращение подвижности.
Врач назначает медикаментозное лечение в комплексе с диетой. При необходимости медики рекомендуют носить ортопедический корсет. После снятия острых симптомов дают направление на массаж, физиопроцедуры, ЛФК. В запущенных случаях показано хирургическое лечение.
Препараты
При проведении медикаментозной терапии назначаются средства, с помощью которых можно улучшить состояние пациента.
Врачи выписывают:
Анальгетики используются коротким курсом при условии, что НПВС не помогают купировать болевой синдром. Чаще всего делают блокады. Они просто облегчают состояние, не устраняя причину болей.
Хирургическое лечение
В запущенных случаях, когда консервативная терапия не дает желаемого результата, назначают операцию. Она необходима, чтобы устранить сдавливание нервного корешка, удалить грыжу, которая беспокоит пациента, либо заменить сустав. В некоторых случаях во время проведении операции позвоночный столб фиксируют специальными металлическими конструкциями или устанавливают трансплантаты.
ЛФК и массаж
После того как острая стадия под воздействием медикаментов миновала врачи рекомендуют пациентам массаж и дают направление на лечебную гимнастику. Массаж позволяет привести расслабленные мышцы в тонус, а напряженные расслабить. В результате укрепляется мышечный корсет, и уменьшаются боли.
ЛФК на первых порах проводится под контролем специалиста. Упражнения предназначены для устранения скованности, укрепления мышц, повышения подвижности. С помощью гимнастики улучшается процесс поступления питательных веществ к межпозвоночным дискам, возвращается правильная осанка, повышается эластичность межпозвоночных соединений.
Лечение в домашних условиях
При появлении болей нужно посетить врача. Медик установит диагноз и подберет тактику лечения. Стационарная терапия необходима лишь в крайних случаях. Все лечение проходит дома. Пациент принимает назначенные препараты, носит корсет, делает гимнастику.
Но некоторые рекомендуют использовать для ускорения выздоровления средства альтернативной медицины. Использовать можно настой корня сельдерея, отвар корней подсолнечника. Проблемные участки мазать советуют приготовленной мазью из свиного жира, воска, пихтового масла и нашатырного спирта.
Профилактика
Избежать развития дегенеративно-дистрофических изменений в позвоночнике может каждый человек. Для этого медики рекомендуют выполнять установленные правила.
медики рекомендуют выполнять установленные правила.
Необходимо:
- избегать переохлаждений;
- правильно питаться;
- поддерживать физическую форму;
- контролировать вес;
- отказаться от вредных привычек;
- следить за осанкой;
- спать на твердом матрасе.
Умеренная физическая активность позволяет поддерживать позвоночный столб в правильном положении на протяжении всей жизни. Это основной метод предупреждения заболеваний.
Прогноз выздоровления
Сказать, как будет развиваться заболевание, можно только после полноценного обследования и установки точного диагноза. Например, полностью избавится от остеохондроза 2–4 степени невозможно. Но правильно подобранная терапия позволяет снять воспаление и остановить дальнейшее развитие болезни. При правильном лечении удается добиться длительной ремиссии. Предупредить появление осложнений и остановить прогрессирование дегенеративно-дистрофических изменений можно, если не забывать о профилактике.
Заключение
- При появлении болей в спине необходимо пройти обследование. У многих пациентов выявляют дегенеративно-дистрофические изменения в тканях позвоночника. В грудном отделе заболевание развивается гораздо реже по сравнению с другими участками.
- К появлению изменений в хрящевых тканях приводят врожденные патологии, инфекционно-воспалительные заболевания, гормональные сбои, травмы, чрезмерные нагрузки. Чаще заболевание развивается у людей, которые ведут сидячий образ жизни, курят, употребляют алкоголь и пренебрегают необходимостью давать организму физические нагрузки.
- Отсутствие лечения провоцирует ухудшению состояния, дегенеративно-дистрофические процессы прогрессируют, развиваются сопутствующие патологии.
- Для диагностики назначают рентгенографию, КТ, МРТ. Врачи отправляют на обследование пациентов, которые приходят с жалобами на боли в грудном отделе позвоночника, в груди, ухудшение подвижности, онемение конечностей.
- После установки диагноза врач назначает медикаментозную терапию, массаж, ЛФК. В запущенных случаях требуется операция.
Комментарии для сайта Cackle
Источник