Диффузная поясничного отдела как лечить

Диффузная протрузия позвоночника не редкое заболевание, чаще всего поражающее представителей мужского пола пожилого возраста или тех, кто ведет постоянный сидячий образ жизни. Это дегенеративное заболевание имеет свойство прогрессировать, перерастая в грыжу. Ниже мы рассмотрим виды недуга, его причины, методы лечения.
Что это такое?
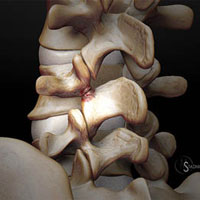
Позвоночник человека состоит из дисков (ядро, окруженное фиброзным кольцом), которые, вследствие патологических процессов в организме человека, могут высыхать. Высыхание приводит к снижению опорной функции из-за чего диск растрескивается, происходит выпячивание фиброзного кольца. По бокам каждого диска располагаются межпозвонковые отверстия, через которые проходят спинномозговые корешки, сдавливающиеся при выпячивании. Если недуг ограничивается выпячиванием без разрыва – это называется протрузией, при разрыве заболевание переходит в грыжу.
Виды
Известно 4 вида позвоночных протрузий: циркулярная, диффузная, медианная, фораминальная. В этой статье мы подробно рассмотрим диффузную форму заболевания, как наиболее распространенную среди пациентов, которая еще называется дорзальной или задней. При этой форме болезни происходит неравномерное выпячивание в заднем направлении (то есть от груди к спине). Обычно диффузная протрузия поражает диски L4-L5 (поясничный отдел). Однако встречаются случаи возникновения недуга в шейном или грудном отделах.
Причины
Главная причина, приводящая к развитию недуга – существующие дегенеративные или патологические процессы, затрагивающие хрящевую ткань межпозвонковых дисков (остеохондроз, например). Эти процессы приводят к снижению содержания воды в тканях, что приводи к их высыханию и ослаблению. Как результат они истончаются, разрыхляются, трескаются, что приводит к протрузии.
Факторы, провоцирующие болезнь:
- Нарушение обмена веществ и/или кровоснабжения позвоночника.
- Пассивный образ жизни, ведущий к ослаблению мышечного корсета.
- Постоянная высокая физическая нагрузка.
- Заболевания, травмы позвоночника.
Важно понимать, что одних патологических процессов для возникновения недуга недостаточно – нужен фактор, провоцирующий его.
Осложнения
При игнорировании протрузии, ее не лечении, болезнь прогрессирует, переходя в осложненную форму, при которой фиброзное кольцо разрывается, ядро выходит наружу и образуется грыжа.
Чтобы этого не произошло, пациенту необходимо вовремя заметить заболевание и обратиться к доктору за лечением.
Образование грыжи
Симптомы
Смещение дисков на начальных стадиях болезни незначительно: от 1 до 5 мм. В некоторых случаях недуг проходит бессимптомно. Однако при более сильном выпячивании раздражаются нервные корешки, пациенты жалуются на болезненные ощущения, имеющие приступообразный характер. Боли бывают очень сильными, простреливающими, отдающими в ягодицы. Вместе с этим снижается подвижность поясничного отдела и ног, появляются сложности во время ходьбы. Появляются ощущения онемения, мурашек, жжения на месте поражения, мышцы спины рефлекторно напрягаются.
При локализации поражения в шейном отделе нарушается кровоснабжение позвоночных артерий, транспортирующих кровь к головному мозгу. От этого возникают:
- головные боли;
- головокружения;
- неприятные ощущения в шее, переходящие на плечи;
- онемение рук;
- общее ухудшение состояние организма, снижение работоспособности.
Боль в шее при протрузии
Грудной отдел поражается протрузией крайне редко, из-за его дополнительного укрепления реберным каркасом.
[mir_sh class=»warning»]Важно! Обнаружив у себя симптомы недуга сразу же обращайтесь к врачу! Болезнь имеет склонность к прогрессированию. Только своевременное лечение останавливает этот процесс.[/mir_sh]
Диагностика
Лечение недуга занимаются врачи ортопед, мануальный терапевт, хирург. Если вы не можете определиться к какому из докторов идти – запишетесь на прием к участковому терапевту, он выпишет вам направление.
Доктор начинает диагностику со сбора анамнеза – данных о болезни, которые ему предоставляет пациент. Врачу нужно получить полную, достоверную информацию о длительности, симптомах болезни, их интенсивности, образе жизни пациента. На втором этапе диагностики врач проводит визуальный осмотр спины, пальпацию, может попросить совершить пациента определенные движение или принять какое-либо положение.
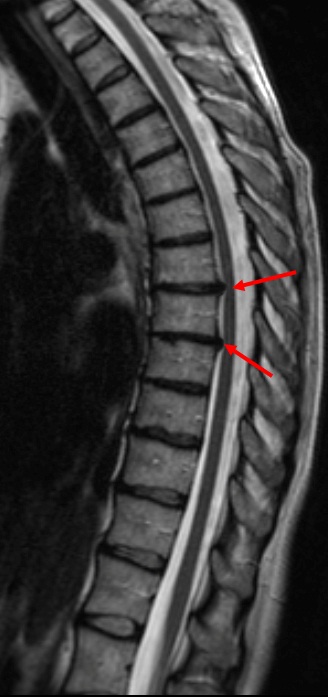
Для подтверждения диагноза назначается аппаратное исследование: магнитно-резонансная или компьютерная томография. Вторая проводится реже, поскольку имеет больший негативный эффект на организм человека. С помощью МРТ происходит четкая визуализация области поражения, что позволяет точно определить место протрузии, степень выпячивания, состояние других близлежащих тканей.
На основе полученных данных врач ставит диагноз и назначает соответствующее лечение.
Лечение
Терапия протрузии имеет 3 главных задачи: симптоматически облегчить состояние пациента, устранить причину недуга и восстановить уже поврежденные ткани. Для этого используются различные виды лечения, которые мы рассмотрим ниже.
Прогноз
При отсутствии терапевтических мер прогноз негативный – заболевание будет прогрессировать, переходя в грыжу. Вместе с этим разовьется симптоматика, боли будут проявляться чаще и сильнее.
Если начать лечение на ранних этапах протрузии, существует высокая вероятность выздоровления без применения хирургических процедур, на более поздних стадиях необходимо оперативное вмешательство.
Медикаменты
Главная цель приема препаратов – снять болевой синдром и воспаление. С этой целью используются лекарства местного применения в виде гелей, мазей: Диклак гель, Индометацин, Вольтарен. Их наносят на область поражения аккуратными, массирующими круговыми движениями. Благодаря сопутствующему согревающему эффекту, стимулируют микроциркуляцию крови, улучшая обменные процессы на месте поражения. Таким образом, обеспечивается приток питательных веществ, необходимых для восстановления тканей. Вместе с гелями выписываются витаминные комплексы.
Для улучшения защитных функций, восстановления хрящевой ткани, назначаются препараты с общим названием хондропротекторы (Хондроитин, Румалон). Они повышают устойчивость органа к физической нагрузке, а также другим воздействиям внешней среды.
Массаж
Для укрепления мышечного корсета шеи и спины рекомендуется записаться на курс лечебного массажа к ортопеду или мануальному терапевту. Минимальная длительность курса – 2 недели. Помимо этого, точечные воздействия пальцев рук массажиста стимулируют кровообращение, успокаивает нервную систему, помогает снять боли.
Массаж является очень эффективным лечением при протрузии шеи
Кинезитерапия
Восстанавливаться можно с помощью выполнения лечебных физических упражнениях на специальных тренажерах. Доктор разрабатывает индивидуальную программу исходя из особенностей, потребностей пациента. Выполняются все упражнения под контролем инструктора.
[mir_sh class=»warning»]Важно! Кинезитерапия проводиться только с тренером врачом. Нельзя выбирать себе комплекс упражнений самостоятельно, вы можете усугубить свое состояние.[/mir_sh]
Благодаря движениям, совершающимся определенным образом, снижается механическое воздействие на болевые рецепторы, чем достигается обезболивающий эффект. Кости и суставы человека принимают естественно положение, оптимально распределяя нагрузку по позвоночнику.
Лечебная гимнастика
Действие лечебной гимнастики дает аналогичный эффект, который пациент получает от массажа или кинезитерапии. В зависимости от места локализации заболевания назначаются подвижные или статичные упражнения. Гимнастика не требует наличия каких-либо гимнастических снарядов, понадобится только коврик, мягкий мат или стул. Большое преимущество ЛФК в том, что выполнять его можно в любом положении: стоя, сидя, лежа, что делает эту системы доступной для людей с разной степенью тяжести болезни.
Лечебная гимнастика поможет снять боли при протрузии
Нуклеопластика
Малоинвазивная форма хирургического вмешательства, применяющаяся для лечения диффузной протрузии. Главное преимущество нуклеопластики перед другими оперативными методиками – минимальное повреждение здоровых тканей, быстрая реабилитация(4-5 дней). Процедура занимает не более часа времени.
Суть методики заключается в ведении иглы в область поражения, воздействуя на нее энергией холодной плазмы за счет чего происходит уменьшение объема диска и ликвидация выпячивания, вместе с которым проходит болевой синдром.
Диета
Для успешного лечения пациентам необходимо внести изменения питания. Поскольку дегенеративные процессы в организме связаны с нехваткой минеральных веществ, витаминов, в рацион следует добавить продукты с высоким содержанием этих веществ:
- холодец;
- желейные отвары;
- кисло-молочные продукты;
- мясные и рыбные блюда;
- бобовые;
- фрукты и овощи;
- орехи;
Важно следить за водным балансом и пить много воды для предотвращения пересыхания диска. Ограничьте дневное потребление соли, чтобы снизить риск возникновения остеохондроза и других патологических процессов костей и суставов. Рекомендуется отказаться от кофеина, поскольку он вымывает кальций из организма.
Кушать нужно 4-5 раз в день небольшими порциями. Ни в коем случае нельзя передать – это увеличивает нагрузку на позвоночник.
Профилактика
- Следите осанкой себя и детей. При обнаружении искривлений нужно начинать комплекс коррекционных процедур.
- Соблюдайте режим дня и отдыха, не перегружайте спину длительным сидением, высокой физической нагрузкой.
- Регулярно и сбалансированно питайтесь, увеличьте потребление фруктов овощей, орехов.
- Если в спине возникают боли, хруст, опухания и другие необычные явления – обращайтесь за консультацией к врачу.
- Если доктор назначает вам лечения, добросовестно и полностью выполняйте его рекомендации.
Важно! Болезнь легче предотвратить, чем вылечить, поэтому соблюдение профилактических мер – залог здоровья вашего организма.
Заключение
Сегодня мы рассмотрели диффузную протрузию позвоночника, причины возникновения этого недуга и методы лечения. Мы также привели отдельным разделом симптоматику, чтобы вы могли своевременно распознать болезнь у себя и обратиться к доктору. Соблюдайте профилактические меры, будьте внимательны к себе и здоровы!
Источник
 Дегенеративно-дистрофические процессы, которые происходят в позвоночнике, являются одними из самых распространенных патологий опорно-двигательной системы.
Дегенеративно-дистрофические процессы, которые происходят в позвоночнике, являются одними из самых распространенных патологий опорно-двигательной системы.
Эти изменения могут иметь разный характер: это может быть остеохондроз, спондилоартроз, спондилёз и т.д.
По статистике больше 80 % населения планеты так или иначе сталкиваются с патологическими изменениями в позвоночном столбе.
Ситуацию усугубляет современный образ жизни: плохая экология, малоподвижный образ жизни, сидячая работа, вредные привычки и неправильное питание.
С дегенеративно-дистрофическими изменениями может столкнуться любой, поэтому важно знать, как бороться с этими патологиями.
Что такое дегенеративно-дистрофические изменения в позвоночнике?
Дегенеративно-дистрофические изменения в позвоночнике (ДДИ) — это совокупность патологий хрящевой и костной тканей, которая вызывает болезненные ощущения. Дегенеративно-дистрофические процессы представлены как группа симптомов, в качестве термина, называющего отдельное заболевание, их использовать нельзя.
Болезненные ощущения возникают по причине наличия следующих дегенеративно-дистрофических заболеваний:
- Спондилоартроз;
- Межпозвоночная грыжа;
- Остеохондроз;
- Протузия;
- Сподилёз.

Виды дегенеративно-дистрофических изменений
Современная медицина выделяет три основных вида дегенеративно-дистрофических изменений, происходящих в сегментах позвоночного столба:
- Остеохондроз;
- Спондилоартроз;
- Спондилёз.
Спондилёз провоцирует образование вертикальных шипов на позвоночнике (остеофитов). Остеофиты в свою очередь начинают сдавливать корешки нервных окончаний спинного мозга. Этот процесс вызывает болевые ощущения у пациента.
При остеохондрозе межпозвоночные диски теряют свою нормальную эластичность и прочность. Также уменьшается высота дисков. Деформации, происходящие в межпозвоночных дисках, приводят к разрыву фиброзного кольца и проникновению содержимого ядра диска наружу. Этот процесс обуславливает появление межпозвоночной грыжи, которая, развиваясь, начинает сдавливать спинномозговые нервные окончания. Это приводит к появлению болевого синдрома у пациента.
Спондилоартроз — это осложнение остеохондроза. Спондилоартрозом называют патологию фасеточных суставов (с их помощью позвонки крепятся друг к другу). В процессе развития патологии хрящевая ткань этих суставов начинает истончаться и разрушаться. Может выступать как самостоятельное заболевание, а также в сочетании с другими патологиями повзончоника.
Помимо этой классификации, существует разделение дегенеративно-дистрофических процессов по локализации:
- шейного отдела позвоночного столба;
- грудного отдела позвоночного столба;
- пояснично-крестцового отдела позвоночного столба.
Причины дегенеративно-дистрофических изменений в позвоночнике
Дегенеративно-дистрофические изменения в позвоночнике опасны прежде всего тем, что могут перерасти в хронические патологии. Около 85% пациентов, страдающих от дегенеративно-дистрофических патологий, жалуются на постоянные боли в спине и конечностях.
Для того, чтобы предупредить развитие ДДИ, стоит разобраться в том, как могут возникать эти изменения.
Основными причинами появления ДДИ являются:
- Нарушение обменных процессов и кровообращения в области межпозвоночных дисков определенного отдела позвоночника;
- Нехватка полезных веществ в тканях позвоночника;
- Травмы позвоночника, а также посттравматические синдромы;
-
 Чрезмерные нагрузки на позвоночник;
Чрезмерные нагрузки на позвоночник; - Неправильное и частое поднятие тяжестей;
- Растяжение связок, мышц;
- Микротравмы позвоночника;
- Инфекционные процессы в позвоночнике;
- Нарушения гормонального фона;
- Воспалительные процессы в организме;
- Вредные привычки;
- Неправильный рацион;
- Лишний вес;
- Малоподвижный образ жизни, сидячая работа;
- Возрастные изменения в тканях, недостаточное питание тканей;
- Генетические причины.
Список причин наглядно демонстрирует разнообразие факторов, которые могут вызывать развитие дегенеративно-дистрофических заболеваний позвоночного столба.
Как остановить дегенеративно-дистрофические изменения в позвоночнике?
Единой терапевтической системы, устраняющей дегенеративно-дистрофические патологии, на сегодняшний день не существует. В зависимости от типа патологии подбирается лечение. Лечение является комплексным и включает в себя несколько методик: медикаментозную терапию, лечебную физкультуру, физиотерапевтические процедуры, реже хирургическое вмешательство.
Медикаментозная терапия
Медикаментозное лечение подразумевает приём нескольких основных групп препаратов, каждая из которых выполняет конкретные функции:
| НПВС (нестероидные противовоспалительные средства) | Эти препараты созданы для устранение болевого синдрома |
| Миорелаксанты | Препараты из этой группы снимают мышечные спазмы, отёки, налаживают кровообращение |
| Новокаиновые блокады | Применяются только в случае невыносимой боли |
| Стероидные противовоспалительные средства | Применяются в том случае, когда НПВС и анальгетики бессильны |
| Хондропротекторы | Особые препараты, способные запустить регенерацию хрящевой ткани |
| Витаминные комплексы | Обязательный пункт любой медикаментозной терапии. Эти препараты созданы для поддержания нормального обмена веществ в организме, а также для нормализации питания тканей и мышц |
Это стандартный набор медикаментов, применяющийся в различных дегенеративно-дистрофических заболеваниях. В зависимости от конкретного диагноза и клинической картины список может корректироваться лечащим врачом.
Лечебная физкультура
Лечебная гимнастика является ведущим методом борьбы с дегенеративно-дистрофическими изменениями в позвоночнике. Лечебная физкультура применяется практически при всех заболеваниях опорно-двигательного аппарата.
Важно! Комплекс упражнений должен подбираться только лечащим врачом с учетом индивидуальной клинической картины пациента. Выполнять комплекс следует только после того, как острый кризис заболевания миновал и болевой синдром несколько угас.
Лечебная физкультура также имеет ряд противопоказаний, в числе которых:
- Сердечная декомпенсация;
- При шейном остеохондрозе запрещены рывки головой;
- При поясничном остеохондрозе запрещены резкие наклоны вперед;
- Тяжелые соматические заболевания.
Примерный комплекс упражнений (исходное положение — лежа на спине):
- Руки вытяните вдоль корпуса, нога сомкните вместе. Медленно вдыхайте и на вдохе начинайте разводить руки в стороны. На выдохе возвращайтесь в исходное положение;
- Вновь вытяните руки вдоль корпуса, а ноги сожмите вместе. Сожмите и разожмите пальцы в кулак, одновременно сгибая и разгибая стопы;
- Руки вытяните вдоль туловища, ноги держите вместе. Согните ноги в коленях, не отрывая при этом стопы от пола. Затем медленно вернитесь в исходное положение, скользя стопами по полу;
- Руки разведите в разные стороны, ноги поставьте на ширину плеч. Сделайте медленный вдох и соедините ладони слева от корпуса. На выдохе соедините руки с другой стороны;
- Вновь вытяните руки вдоль корпуса, ноги держите вместе. Делайте медленный вдох и попеременно и плавно поднимайте выпрямленные ноги под прямым углом. На выдохе спокойно опускайте;
- Руки держите вдоль туловища, ноги вместе. Теперь поднимайте вверх согнутые в коленях ноги, задерживайтесь в таком положении на 5-10 секунд, а затем на счет 2, 3, 4 медленно опускайтесь в исходное положение. Не стоит поднимать ноги слишком высоко. После того, как Вы выполните упражнение, отдохните 10-15 секунд;
- Кисти рук подтяните к плечами, локти соедините перед грудной клеткой. Теперь разводите локти в разные стороны и медленно вдыхайте. Затем выдыхайте и соединяйте локти перед грудной клеткой;
- Руки разведите в стороны, ноги соедините вместе. Теперь согните и разогните левую ногу, стараясь при этом максимально притянуть колено к животу (если тяжело, можете помочь себе руками). Аналогично проделать с правой ногой;
- Лягте на бок. Правую руку положите под голову, левой упритесь в пол перед грудной клеткой. Сгибайте выпрямленную левую ногу в тазобедренном суставе, а затем присоединяйте к ней правую. После медленно опускайте ноги. Стопы следует при этом держать согнутыми (угол сгиба должен быть прямой). Аналогично повторить с противоположной стороной;
- Правую руку держите над головой, левую вытяните вдоль туловища. Ноги согните и вдохните. Теперь поднимайте левую руку вверь, выпрямляя при этом ноги, и, выдыхая, тянитесь.
Видео: «Как заниматься при шейном остеохондрозе?»
Физиотерапевтические мероприятия
К помощи физиотерапии следует прибегать во время ремиссии, т.е. с отсутствующим болевым синдромом и воспалительным процессом.
 В это время могут назначаться следующие процедуры:
В это время могут назначаться следующие процедуры:
- Сеансы массажа, ускоряющие обменные процессы в организме, снимающие спазмы;
- Мануальная терапия, способная вернуть каждый позвонок в нормальное положение;
- Иглоукалывание;
- Магнитотерапия;
- Электрофорез;
- УВЧ.
В зависимости от индивидуальных особенностей пациента, врач поберет наиболее эффективные физиотерапевтические мероприятия.
Хирургическое лечение
Хирургическое вмешательство осуществляется в большинстве случаев только тогда, когда консервативное лечение не принесло никаких плодов, и болезнь продолжает прогрессировать, угрожая пациенту серьёзными осложнениями или инвалидностью.
Решение о проведении операции может принять только лечащий врач, опирающийся на подробные результаты диагностики, а также изучивший историю болезни пациента.
Профилактика
Поскольку дегенеративно-дистрофические изменения являются распространенным явлением, то уберечь себя от них нужно на ранних этапах.
Профилактика, как известно, гораздо эффективнее любого лечения, так что, чтобы избежать проблем в настоящем и в будущем, постарайтесь выполнять простые правила:
- Держите спину в тепле и сухости. Чрезмерная влага и переохлаждение незамедлительно приведут к воспалению;
- Постарайтесь избегать сильных физических нагрузок;
-
 Займитесь гимнастикой. Подберите несложный комплекс упражнений и выполняйте его хотя бы через день;
Займитесь гимнастикой. Подберите несложный комплекс упражнений и выполняйте его хотя бы через день; - Если Ваша работа заставляет Вас постоянно находиться в статичной позе, то старайтесь менять положение как можно чаще. Если есть возможность, то старайтесь делать перерывы и разминаться каждые 1-1,5 часа по 10-15 минут;
- Наладьте свой рацион и избавьтесь от вредных привычек;
- Старайтесь как можно чаще дышать свежим воздухом и гулять;
- Подберите качественный ортопедический матрас и ортопедическую подушку. Здоровый сон также сохранит Вас от дегенеративно-дистрофических изменений в будущем.
Заключение
Дегенеративно-дистрофические изменения в позвоночнике диагностируются у 80% населения планеты. Патологические изменения в позвоночнике усугубляются современным образом жизни, плохой экологией, неправильным рационом и вредными привычками.
Каждый из нас может столкнуться (а может быть уже столкнулся) с такой проблемой, поэтому важно помнить о нескольких важных факторах, касающихся ДДИ:
- Дегенеративно-дистрофические изменения бывают трех типов: остеохондроз, спондилоартроз и спондилёз. Каждое из этих заболеваний вызывает деформацию и разрушение хрящевой и костной ткани, а также появление болезненных ощущений;
- Причин, вызывающих появление ДДИ, бессчетное множество. Именно поэтому важно внимательно относиться к своему здоровью и обращаться за помощью при первых симптомах;
- Для того, чтобы устранить ДДИ, нужно первым делом определить точный диагноз. Только ясная и подробная клиническая картина позволить подобрать эффективное комплексное лечение;
- Единого лечебного комплекса для ДДИ не существует. В зависимости от конкретной клинической картины подбирается индивидуальный терапевтический курс. Обычно лечебный комплекс включает в себя медикаментозную терапию, физиотерапию, лечебную гимнастику. В редких случаях прибегают к помощи хирурга;
- Важно не только вовремя лечить патологии, но и заниматься профилактикой. Выполнение простых профилактических мероприятий поможет избежать появления проблем в будущем или усугубления уже имеющихся нарушений.
Комментарии для сайта Cackle
Источник