Фотодерматит лечение в домашних условиях


- 7 Февраля, 2019
- Аллергология
- Марина Николаева
К сожалению, далеко не все могут позволить себе расслабиться под лучами летнего солнца. Кто-то с грустью смотрит на отлично загоревших в отпуске коллег, а сам старается проводить свободное время в тени. Это связано с заболеванием, который медики называют фотодерматозом (фотодерматитом).
Надо сказать, что это не такое уж редкое явление. Страдают им до 3% людей на нашей планете. Многим это заболевание известно под названием солнечной аллергии. Само по себе светило не обладает аллергическим компонентом. Токсическое воздействие УФ-лучей на кожный покров связано с их взаимодействием с веществами на коже человека.
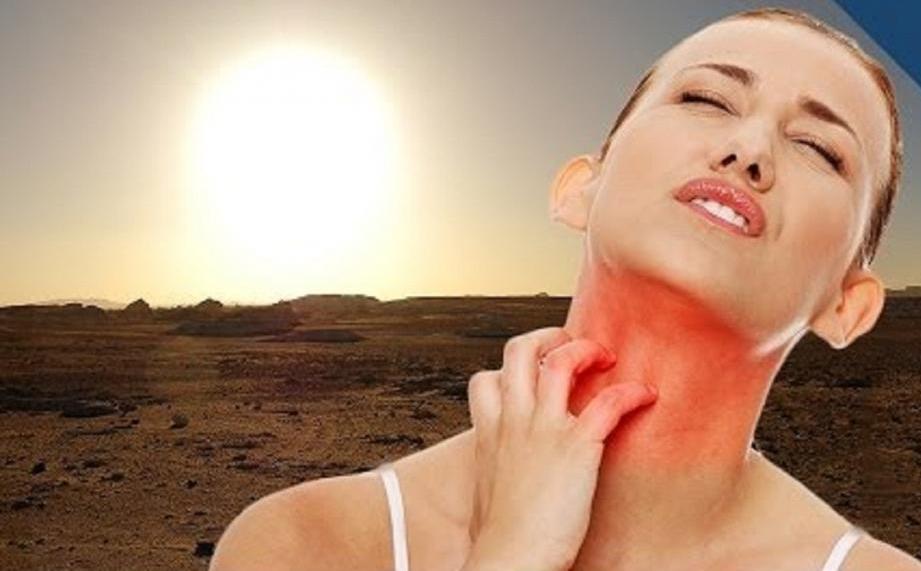
Фотодерматозы – это заболевания, которые характеризуются высокой чувствительностью кожи к воздействию ультрафиолетового излучения (УФ). При этом у пациентов на теле развиваются воспалительные процессы разной степени интенсивности. Не совсем верно называть эти болезни солнечной аллергией. Всегда существует первопричина, которая активизируется под воздействием солнечных лучей.
Что провоцирует болезнь
Фотодерматоз может проявиться по ряду обстоятельств и условий, но в основном его развитие связано с индивидуальной гиперчувствительностью человека. К примеру, аллергик воспользовался мазью или кремом, дезодорантом или духами, которые, вступив в реакцию с УФ-лучами, провоцируют реакцию кожи на солнце. Проявиться она может волдырями, покраснением, зудом.
Таким свойством обладает эозин, который входит в состав губных помад, и парааминобензойная кислота. Это вещество используется при изготовлении некоторых солнцезащитных кремов. Кроме того, следует выделить в группу опасных для таких людей препаратов масло розы, зверобоя и сандала, бергамота и мускуса, даже сок укропа и петрушки.
Иногда причина развития болезни обусловлена наличием заболеваний кишечника, печени или нарушениями в работе иммунной системы. Кроме того, как и в случаях с любыми другими видами аллергий, эту разновидность провоцирует:
- Недостаток витаминов.
- Снижение иммунитета.
- Хронические заболевания.
- Нарушение обмена веществ.
Если у пациента имеется хотя бы один из перечисленных факторов, ему следует задуматься об изменении рациона и провести курс по очищению печени. Возможно, этого будет достаточно для того, чтобы реакция на лучи нашего светила пошла на спад.
Классификация
Медики разделяют эту разновидность аллергии на два вида: экзогенный и эндогенный фотодерматит. Они имеют существенные различия.
Эндогенный фотодерматит
Реакция проявляется после контакта УФ — лучей с разными веществами. К ним следует отнести:
- Средства личной гигиены — масла, крема и т. д.
- Пыльца цветов и перга пчел.
- Парфюмерия и косметические средства.
- Цитрусовые.
Как правило, после прекращения контакта с аллергеном реакция ослабевает.
К провоцирующим фотодерматит лекарственным средствам относят:
- Препараты для сердца и сосудов.
- Антидепрессанты.
- Противозачаточные средства.
Экзогенный фотодерматит
Этот вид заболевания связан с такими факторами:
- Особенности организма и его иммунной системы.
- Наследственность.
- Низкий уровень меланина.
- Слабый иммунитет.
- Инфекционные заболевания — грипп, туберкулез, коклюш и прочие.
Поскольку любой вид аллергической реакции на воздействие солнечных лучей имеет свои особенности, только врач может решить, как лечить заболевание. Поэтому при появлении симптомов обратитесь за консультацией в поликлинику.
Диагностика
Как лечить аллергию на солнце? Для начала следует выяснить причины негативной реакции организма и поставить точный диагноз. Для этого необходимо обратиться к аллергологу или дерматологу. Обследование начинается со сбора анамнеза и проведения лабораторных исследований. Врачу необходимо выяснить, были ли случаи фотодерматита среди близких родственников пациента, принимает ли он какие-либо препараты. Выявить индивидуальную непереносимость УФ-лучей помогут тест-пробы.
Кто находится в группе риска
Наиболее часто аллергия на солнце проявляется у светлокожих людей, а также у маленьких детей, организм которых еще не приобрел защитных механизмов достаточной силы. Кроме того, необходимо выделить группы людей, которые наиболее часто сталкиваются с этой проблемой:
- Имеющие наследственную предрасположенность.
- Будущие мамы.
- Все, кто злоупотребляет посещением соляриев.
- После проведения косметических процедур с использованием солей кадмия (татуаж, химический пилинг).
- Пациенты с атопическим или любыми другими видами дерматита.
Симптомы заболевания
На солнце люди реагируют по-разному и, что важно, не сразу. Кто-то спокойно проводит под прямыми лучами несколько часов и не испытывает при этом дискомфорта, а кого-то начинают одолевать неприятные ощущения уже через полчаса. Нередко первые симптомы болезни проявляются через день после длительного пребывания, например, на пляже.

Важно знать, как проявляется аллергия на солнце. Сначала реакция представляет собой легкое покраснение, шелушение кожи (как правило, в зоне декольте, но может быть на руках, лице, ногах). Затем появляются:
- Отеки.
- Точки, напоминающие веснушки.
- Сыпь на руках и других частях тела.
- Зуд и жжение кожи.
- Гнойные высыпания (редко, обычно, если человек расчесывает зудящие места).
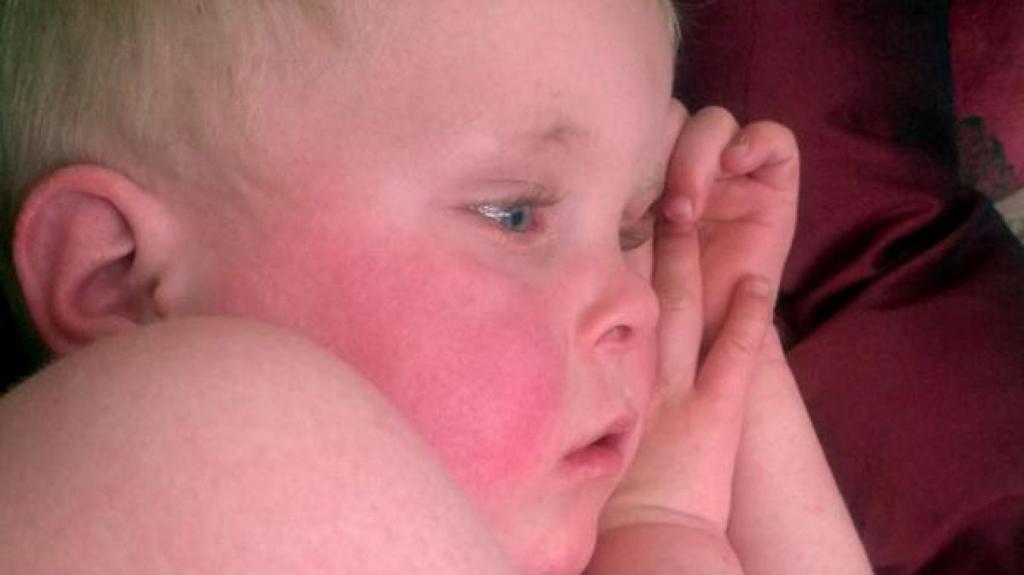
Как у детей проявляется эта реакция
Многих родителей интересует, если у детей проявляется аллергия на солнце, что делать. Большинство мам, заметив у ребенка первые симптомы заболевания, начинают обзванивать знакомых, собирать все рецепты, пытаются своими силами укреплять иммунитет ребенка. Вместо этих действий нужно отправиться на прием к педиатру. Перед выходом на улицу требуется надеть малышу головной убор и закрытую одежду.
Врач должен установить причину появления реакции у ребенка. Если сыпь на руках и на теле несколько дней не сходит, будут назначены противозудные средства или антигистаминные препараты. Сегодня многие из них подходят даже для малюток, начиная с месячного возраста.
Что делать при аллергии на солнце
Необходимо в обязательном порядке ограничить время пребывание под прямыми лучами или свести его к минимуму. Проверьте свои косметические средства на наличие в их составе фотосенсибилизаторов – веществ, активно провоцирующих фотодерматиты. Разумеется, обратитесь за медицинской помощью, если высыпания в течение нескольких дней не проходят. В больнице вам поставят точный диагноз и назначат курс терапии.
Как лечится эта разновидность аллергии
После того как были выявлены и исключены факторы, вызвавшие фотодерматит, назначается прием антигистаминных препаратов. Они помогают снять зуд, красноту, неприятные ощущения. Наиболее эффективные препараты этого типа при аллергии на солнце – «Супрастин», «Зиртек», «Диазолин», «Эриус». Воспаления кожи помогут снять нестероидные противовоспалительные препараты – «Индометацин», «Аспирин».
Можно разделить лечение аллергии на солнце на два вида: местное и внутреннее. В первом случае пораженные участки смазывают специальными мазями или кремами с содержанием метилурацила, ланолина и цинка. Следует учесть, что противоаллергенные кремы и мази делятся на две группы: гормональные и негормональные. Последние абсолютно безопасны, не имеют практически никаких противопоказаний. Их назначают даже грудным малышам. Такие лекарственные средства можно использовать продолжительное время, их часто прописывают пациентам при фотодерматитах и пищевых аллергиях.
В острый период накладываются охлаждающие компрессы на пораженную кожу, если проявления болезни ограничиваются гиперемией, локальным зудом и отеком. При неосложненной аллергии на солнце лечение проводится такими негормональными мазями и кремами:
- «Метилурацил».
- «Пантенол» и «Д-Пантенол».
- «Бепантен».
- «Пртопик».
- «Эпидел».
- «Гистан».
- «Фенистил».
Они эффективно и быстро снимают зуд кожи и способствуют ее регенерации.

Гормональные мази
Это сильные и очень эффективные средства, действие которых наступает мгновенно, но применять их надо ограниченный период (не более 7 дней). Они имеют довольно много противопоказаний, поэтому любое такое средство должен назначить доктор. К гормональным мазям относятся следующие препараты:
- «Дермовейт».
- «Фторокорт».
- «Преднизалон».
- «Элоком» и другие.
Мазь «Преднизолон»: инструкция по применению, отзывы
«Преднизолон» выпускают в виде таблеток, ампул для инъекций, мазей и капель. В состав 0,5% мази входит основное вещество (0,5 г преднизолона на 100 г мази) и вспомогательных компоненты — вазелин, глицерол, нипагин, стеариновая кислота, эмульгатор №1, нипазол, вода. Выпускается в тубах по 10 г.
Фармакология
Препарат является стероидным синтетическим гормоном, относящимся к подклассу кортикостероидов, продуцируемых корой надпочечников. Этим обусловлено его антиаллергическое, противовоспалительное, антиэкссудативное свойство. Препарат останавливает движение лейкоцитов к очагу воспаления, стабилизирует лизосомольные клетки, снижает концентрацию белковых протеолитических молекул в очаге воспаления.
Показания
Спектр применения препарата довольно широк. Его назначают при многих недугах, включая аллергические заболевания острой и хронической формы.
Применение
Мазь наносят на пораженный участок тонким слоем до трех раз в день.
Меры предосторожности
Применяя эту мазь при фотодермите, необходимо выполнять следующие правила: не использовать препарат в профилактических целях, не заниматься самолечением. Данный медикамент должен назначить только врач.
Отзывы пациентов
Эта мазь от фотодерматита является очень эффективным препаратом, быстро снимающим симптомы заболевания. Она начинает действовать очень быстро, снимая отечность, высыпания и зуд. Правда, она имеет много противопоказаний, что обязательно нужно учесть пред началом использования.
Осложненная аллергия
При лечении аллергии на солнце, вызванной нарушениями работы внутренних органов, будет недостаточно средств местного применения. В этом случае терапию фотодерматита необходимо начать с устранения главной патологии. К примеру, при красной волчанке используются стероиды, при гемосидерозе или порфирии — антиоксиданты, комплексообразующие препараты. Специальные пищевые добавки помогут восполнить дефицит витаминов в организме.
Если фотодерматит спровоцирован аллергическими реакциями, назначают антигистаминные препараты, антиоксиданты и диуретики, которые способствуют скорейшему выведению из организма аллергенов. Значительно затрудняется лечение аллергии на солнце в запущенной стадии, выздоровление затягивается. К этой болезни следует отнестись серьезно и начинать терапию при появлении первых признаков, поскольку повторное проявление фотодерматита может повлечь за собой экзему. Ее вылечить значительно сложнее, чем крапивницу.
Народные методы
Препараты народной медицины следует применять сразу же после пребывания на открытом солнце.
- На пораженную кожу наносят сметану или кефир, а также кашицу из конского каштана.
- От зуда хорошо помогают тонкие ломтики картофеля или огурца, капустные листья.
- Неприятные симптомы аллергии на солнце снимают теплые ванны с добавлением хвои пихты или ели.
- Народные целители и травники утверждают, что с проявлениями фотодерматита прекрасно справляется отвар из листьев герани. Для этого три ложки свежих листьев растения заливают тремя стаканами теплой воды и кипятят в течение пяти минут. Примочки с таким отваром помогут снять покраснение.
- От волдырей и сильного зуда помогает избавиться масло с чистотелом. Наполните банку любого объема цветками чистотела, не слишком приминая их, и залейте сырье растительным маслом. Состав должен настояться в течение 21 дня. Смочите салфетку этим лекарственным средством и наложите на травмированную кожу, предварительно аккуратно протерев ее перекисью водорода. Зафиксируйте компресс и оставьте его на ночь. Утром его снимают, протирают перекисью кожу. На следующий день процедуру повторяют. Для полного исчезновения симптомов понадобится не более трех процедур.
- Чтобы избавиться от сильного зуда, приготовьте ромашковый настой из одной столовой ложки цветов и стакана кипятка. Сделанные из него примочки и компрессы успокаивают воспаленную кожу.
- Есть в народной медицине и средства для приема внутрь при лечении аллергии на солнце. Вместо чая или кофе пьют напиток из череды, но всегда в свежем виде, пока цвет отвара золотистый. Чайную ложку листьев заливают стаканом горячей воды и доводят до кипения. Принимают по полстакана.
- Прекрасно помогают снять симптомы заболевания травяные сборы. Для их приготовления используют зверобой, кору крушины и почки осины. По ложке (столовой) каждой травы смешивают и заливают 1/2 л кипятка, настаивают в течение двадцати минут, процеживают и принимают по 100 мл утром и вечером.
- Эффективны и травяные ванны, которые устраняют зуд, отечность, красноту. Для этого заварите липовые, березовые ореховые, калиновые листья, траву чистотела и мелиссу, мяту и клевер, пижму и тысячелистник в равных частях. Летом желательно использовать свежие травы, а весной – сухие.
- С помощью препаратов народной медицины можно предотвратить аллергию на солнце. Используйте сок из хрена, смешанный в равной пропорции с натуральным медом. Это средство принимают по чайной ложке три раза в день.
Профилактика заболевания
Перед походом на пляж не используйте косметические либо парфюмерные средства. На тело наносите только солнцезащитные лосьоны и кремы. Загорать следует утром до 10 часов или вечером после 18:00. Перед поездкой на море не делайте пилинг и не посещайте солярий.
Источник
Кожные реакции, которые спровоцированы избыточной восприимчивостью к солнечным лучам, сопровождаются обильными покраснениями и кожными высыпаниями, в медицинской практике называется фотодерматитом. Проявляется у человека после нахождения под воздействием прямых солнечных лучей. Симптомы этой болезни такие же, как при любом аллергическом дерматите: зуд кожи и высыпания. Они появляются только на тех участках тела, которые подвергались солнечному свету. Дополнительно к сыпи (солнечной крапивнице), может появиться гиперемированность кожи.
Далее рассмотрим, первые признаки и симптомы, как лечить заболевание у взрослых, какие мази, крема и таблетки чаще всего назначают.

Фотодерматит: что это?
Фотодерматит – является разновидностью дерматита (болезни кожи), обусловленного повышенной чувствительностью к ультрафиолетовым (солнечным) лучам, он проявляется разнокалиберной сыпью на коже. Может быть как самостоятельным заболеванием, так и симптомом какой-либо болезни (например, системной красной волчанки).
- Код по МКБ-10: L56.3
Чаще всего фотодерматит проявляется покраснением кожи, зудом, классической крапивницей на участках, которые были открыты солнцу. Иногда присоединяются и другие аллергические проявления: насморк, слезотечение. Тех, кто страдает от таких проявлений аллергии на солнце, в Европе — 18% населения.
???? Не путайте фотодерматит с солнечным ожогом — нормальной реакцией на действие солнечных лучей. Фотодерматит — реакция аномальная, спровоцированная веществами, которые образуются в коже под действием ультрафиолета.
Патогенез заключается в том, что под влиянием солнечных лучей освобождаются и активируются свободные радикалы — нестабильные частички в организме, которые вступают в реакцию с белками. На этом фоне формируются новые комбинации — антигены, способные выступать в качестве пускового механизма для аллергического процесса.
Реакция человеческого организма на солнце может быть следующей:
- Фототравматический эффект. Развивается из-за длительного нахождения под прямым солнечным излучением, особенно с 10 до 16 часов. На кожном покрове возникают ожоги.
- Фототоксический. Обусловлен бесконтрольным применением лекарственных препаратов как перорально, так и в виде инъекций. Отмечают появление волдырей, отечность и покраснение.
- Фотоаллергический. Возникает, когда иммунная система человека воспринимает ультрафиолет как чужеродное и опасное влияние. Кожа становится шершавой, покрывается мелкими высыпаниями.
Причины
В частности, сегодня не удалось выявить аллергию при фотодерматите ни у одного заболевшего по анализу крови. Медики при этом отмечают, что среди причин, которые вызывают фотодерматит, наблюдаются следующие:
- Заболевания эндокринной системы.
- Заболевания внутренних органов (чаще всего — почки или печень).
- Аллергия на некоторые лекарства.
- Гиповитаминоз.
Внутренние источники:
- отягощенная наследственность;
- присутствие в истории болезни какой-либо аллергической реакции;
- сахарный диабет;
- повышенные показатели индекса массы тела;
- нерациональное применение лекарственных препаратов — при несоблюдении суточной нормы и продолжительности приема, предписанных врачом;
- протекание патологий органов пищеварительной системы, поскольку нарушается процесс обезвреживания и вывода токсинов — гепатит в хронической форме, цирроз печени и почечная недостаточность;
- нарушение функционирования эндокринной системы;
- недостаточное поступление в человеческий организм витаминов и питательных веществ;
- любые заболевания, которые приводят к снижению сопротивляемости иммунитета;
- влияние психосоматики.
Внешние факторы
Подавляющее большинство фотодерматитов имеют экзогенное происхождение. Внешние факторы, провоцирующие фотосенсибилизацию, можно разделить на несколько групп:
- Лечение определенными лекарственными препаратами, вызывающими фототоксические и фотоаллергические реакции;
- Использование косметических средств, способных вызывать фотоаллергию;
- Использование агрессивных видов пилинга;
- Контакт с растениями, вызывающими фитодерматит;
- Профессиональные вредности (некоторые химические производства);
- Недавно сделанные татуировки.
Среди лекарств в сочетании с солнцем опасны:
- фотосенсибилизирующие препараты – Метвикс, Оксорален, Аммифурин;
- антибиотики – Доксициклин, Тетрациклин;
- препараты против диабета, гормоны, сульфаниламиды, цитостатики;
- лекарства для лечения болезней сердца;
- противовоспалительные, например, Аспирин или Ибупрофен;
- антигистамины, барбитураты, нейролептики.
Факторы риска ????
Факторы риска возникновения фотодерматитов у взрослых:
- генетическая предрасположенность к аллергическим заболеваниям,
- обменные нарушения,
- иммунодефицитные состояния,
- хронические заболевания внутренних органов,
- острые тяжелые инфекции,
- курсы лекарственной терапии,
- периоды изменений гормонального фона – подростковый, беременности, менопаузальный,
- а также – татуаж, пилинг, другие косметические процедуры, профессиональный контакт с токсическими веществами, вредные привычки, временное пребывание в непривычно жарком климате, хлорированная вода, купание в море в момент цветения водорослей (обычно в начале лета).
В любом случае, какой бы не была причина высыпаний на коже после принятия солнечных ванн, ее устранением стоит заниматься не менее щепетильно, чем избавлением от кожной сыпи. Также следует иметь в виду, что наличие фотодерматита предполагает полный запрет на походы в солярии.
Лучше всего, разумеется, не допускать развития хронической формы крапивницы. Для этого следует принимать определенные меры безопасности:
- укреплять иммунитет;
- следить за тем, какие лекарственные препараты вы принимаете;
- избегать воздействия на тело прямых солнечных лучей;
- носить летом и весной закрытую, хоть и легкую, одежду.
Виды

Медики разделяют эту разновидность аллергии на два вида: экзогенный и эндогенный фотодерматит. Они имеют существенные различия.
Эндогенный фотодерматит
Реакция проявляется после контакта УФ – лучей с разными веществами. К ним следует отнести:
- Средства личной гигиены — масла, крема и т. д.
- Пыльца цветов и перга пчел.
- Парфюмерия и косметические средства.
- Цитрусовые.
Как правило, после прекращения контакта с аллергеном реакция ослабевает.
К провоцирующим фотодерматит лекарственным средствам относят:
- Препараты для сердца и сосудов.
- Антидепрессанты.
- Противозачаточные средства.
Экзогенный фотодерматоз
Этот вид заболевания связан с такими факторами:
- Особенности организма и его иммунной системы.
- Наследственность.
- Низкий уровень меланина.
- Слабый иммунитет.
- Инфекционные заболевания — грипп, туберкулез, коклюш и прочие.
Поскольку любой вид аллергической реакции на воздействие солнечных лучей имеет свои особенности, только врач может решить, как лечить заболевание. Поэтому при появлении симптомов обратитесь за консультацией в поликлинику.
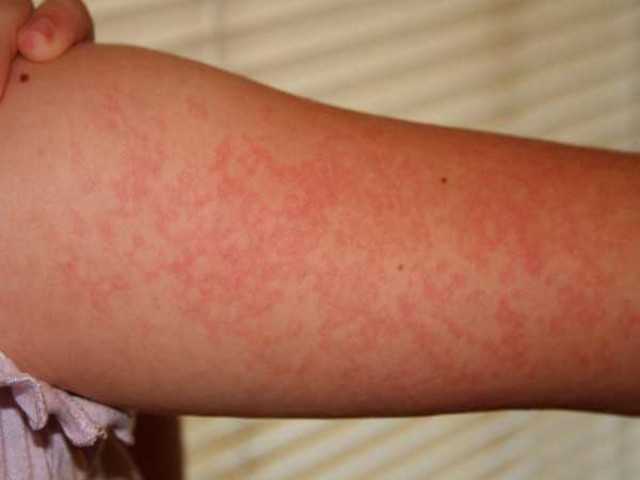
Симптомы фотодерматита + фото кожи ????
Фотодерматит, помимо кожных проявлений, может сочетаться с признаками других аллергических реакций и симптомами сопутствующих заболеваний.
Наиболее характерные симптомы у взрослых:
- Покраснение открытых участков кожи;
- Появление сыпи, которая может иметь вид пастул (пузырьков с гнойным содержимым), везикул (пузырьков с водянистым содержимым) или сливающихся красных пятен, возвышающихся над поверхностью кожи (см. фото);
Фотодерматит может проявляться следующим образом:
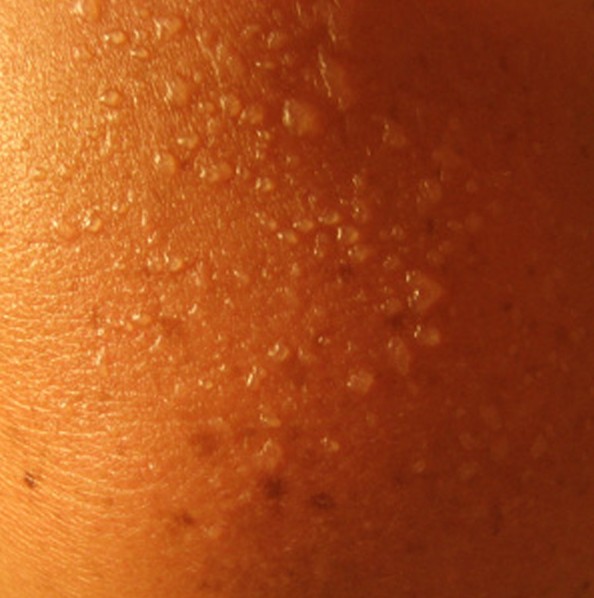
- Шелушение кожи. Распространенный симптом хронической формы болезни. Возникает вследствие нарушения липидной оболочки кожных покровов.
- Покраснение. Расширение кровеносных сосудов приводит к тому, что кожа краснеет и отекает. Это один из первых по скорости проявления признаков фотодерматоза.
- Высыпания. Сыпь может иметь разный вид: гнойнички, пузырьки, узелки, папулы.
- Жжение и зуд. В результате отека нервные окончания сдавливаются, что приводит к неприятным ощущениям. Появлению зуда способствует расчесывание сыпи, в ходе которого в ранки заносится инфекция.
- Пигментация. После длительного воздействия солнца коже темнеет (в ней накапливается меланин или другой пигмент).

Вот так выглядит кожа при фотодерматите
Если возникла подобная симптоматика не нужно откладывать лечение и провоцировать тем самым переход в затяжную форму. Воспалительный процесс на первых этапах намного легче поддается лечению. Иногда возникает конъюнктивит и хейлит. Высыпания обычно проходят уже через 2 недели. Но могут возобновиться при следующем контакте с ультрафиолетовыми лучами. Так может развиваться хроническое заболевание, которое характеризуется:
- выраженной пигментацией кожи;
- сухостью эпидермы;
- возникновению сосудистых сплетений;
- развитием более яркого рисунка кожи;
- истончением эпителия.
В клинической практике фотодерматит иногда проходит в форме эритемы. Ее симптомы не проходят даже при наличии должного лечения и устранения провоцирующих факторов. Они усиливаются при попадании солнечных лучей на поверхность кожи.
Быстро появляются волдыри с гнойным серозным содержимым. Постепенно начинают отшелушиваться ороговевшие частицы кожи, приводя к неприятным ощущениям (раздражению, расчесыванию). Это опасно возможным занесением бактериальной инфекции. В данном случае может наблюдаться:
- повышение температуры;
- скачки давления;
- насморк;
- чихание;
- удушье;
- слезотечение;
- отечность слизистой оболочки глаз;
- недомогание;
- головокружение;
- головная боль;
- спазмы бронхов;
- предобморочное состояние.
Кожные высыпания по типу бывают разными: папулы, волдыри, эритемы. Со временем сыпь начинает сходить, но может оставлять пигментацию, неприятные рубцы на отдельных участках кожи.
По мере накопления меланина под эпидермисом происходит проникновение аллергена, поэтому признаки болезни напоминают аллергию:
- заложенность носа;
- чихание;
- слезотечение.
Возможно развитие симптоматики в виде кератита, конъюнктивита, интоксикации организма.
Кожа на фоне длительного облучения ультрафиолетом начинает темнеть, приобретая явно выраженный сосудистый рисунок.
В каких областях кожи чаще развивается фотодерматит? ????
Чаще всего фотодерматит развивается на открытых участках тела. Это те места, которые больше всего подвержены воздействию солнечных лучей.
Области кожи:
- лицо;
- шея;
- область декольте;
- плечи;
- тыльная поверхность кистей;
- место, где был сделан татуаж.
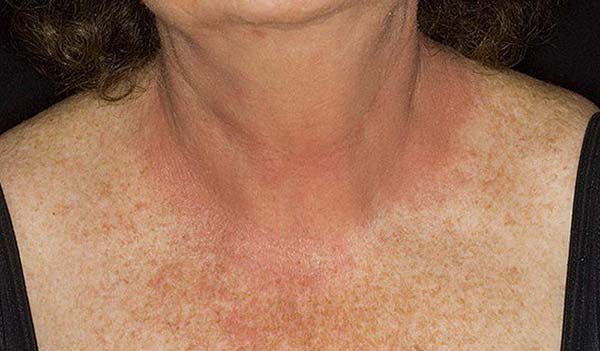
Место где будут проявляться симптомы фотодерматита зависит от того, где оседает аллерген. Если в качестве фотосенсибилизирующего агента выступали духи, то это будет шея, область декольте. Если крем или лосьон – то лицо, шея. Если же это луговой фотодерматит, то он будет проявляться на всех открытых участках, где осели фурокумарины.
Диагностика ????????⚕️
Специалисты, которых, возможно, надо будет посетить:
- аллерголога – в случае наличия аллергии к каким-либо веществам или, например, при подозрении на луговой фотодерматит.
- гепатолога – если есть признаки нарушения обмена веществ, а также при подозрении на гемохроматоз, порфирию.
- ревматолога – при системных заболеваниях соединительной ткани, которые сопровождаются фотосенсибилизацией (например, при системной красной волчанке);
- гематолога – при подозрении на порфирию;
- терапевта – если причиной фотодерматита являются лекарственные препараты.
Как происходит лечение фотодерматита? Пациента направляют на анализы, чтобы окончательно установить причину фотодерматита. Это могут быть такие исследования, как:
- анализ крови (общий и биохимический);
- аллергологические тесты;
- УЗИ внутренних органов;
- ревмопробы;
- гормональные исследования;
- пробы Зимницкого.
Дифференциальная диагностика
Дифференциальная диагностика проводится с целью установления конкретного вида фотосенсибилизации:
- солнечной крапивницы, экземы, почесухи;
- фотодерматитов, индуцированных лекарствами, растениями, токсическими веществами;
- дифференциации их с симптомами обменных или аутоиммунных патологий – красной волчанки, порфирий;
- другими кожными заболеваниями – рецидивами атопического либо себорейного дерматита, мультиформной эритемой и прочими.
Как лечить фотодерматит?
Лечение состоит из нескольких этапов и должно назначаться только врачом дерматологом.????????⚕️
На время терапии нужно отказаться от нахождения под прямыми лучами. Стирка одежды возможна только неагрессивными средствами, без использования кондиционеров, с тщательным полосканием. Следует отменить все пикники, не контактировать с цветущими растениями. Использование косметики и парфюмерии на время прекращается. Если фотодерматит спровоцирован исключительно внешними факторами, замена вызывающих его появление лекарств и косметики позволяет с высокой долей вероятности избежать рецидивов.
Период терапии в зависимости от тяжести болезни продолжается от 2-3 дней до 2 недель.
Мази при фотодерматите

При легких формах фотодерматита назначают обработку пораженных зон:
- Мазями с метилурацилом и цинком, обладающими противовоспалительным и ранозаживляющим действием;
- Мазью Аргосульфан – антисептическим средством, оказывающим ранозаживляющее действие;
- Мирамистиновой мазью – антимикробным средством, способствующим регенерации тканей.
При сильно выраженном воспалительном процессе в дополнение к вышеназванным препаратам назначают следующие наружные средства:
- Синтомициновую мазь, содержащую антибиотик левомицетин, которая обладает антибактериальным, противовоспалительным и обезболивающим действием;
- Мазь левомеколь, содержащую левомицетин, оказывающий антибактериальное действие, и метилурацил, ускоряющий регенерацию клеток;
- Солкосерил мазь, улучшающую питание тканей и оказывающую ранозаживляющий эффект.
Системные средства для взрослых
При фотодерматите, кроме мазей назначают:
- Глюкокортикоиды в таблетках – применяются в наиболее тяжелых случаях. Примером может служить преднизолон в таблетках.
- Обезболивающие препараты при необходимости – кеторол, нимесулид, найз.
- Антигистаминные препараты – блокируют действие медиаторов воспаления. Используются вещества последних поколений, обладающие меньшим количеством побочных эффектов – эриус, зиртек, лоратадин и т.д.
- Десенсибилизирующие лекарства – никотиновая и парааминобензойная кислоты.
Симптоматическое лечение фотодерматитов
| Таблетки | Механизм действия и способ применения |
| парацетамол | оказывает жаропонижающее и противовоспалительное действие по одной таблетке (500 мг) от 2 до 4 раз в день. Максимальная суточная доза – 8 таблеток (4 грамма) |
| супрастин | блокирует главный медиатор воспаления – гистамин, устраняет бронхоспазм, отек, зуд. по одной таблетке (25 мг) от 2 до 4 раз в день. Максимальная суточная доза – 100 мг (4 таблетки) |
| кларидол | блокирует высвобождение медиаторов аллергической реакции, предупреждая развитие отека, спазма бронхов, зуда. по одной таблетке (10 мг) раз в сутки. Максимальная суточная доза – 10 мг (одна таблетка) |
| тавегил | оказывает противозудный и противоаллергический эффект по одной таблетке (1 мг) от одного до двух раз в сутки |
| верошпирон | оказывает мочегонное действие. Принимать по одной – две таблетке (25 мг) в первой половине дня |
| триампур | производит мочегонный эффект, устраняя отек. Принимать по 2 таблетке два раза в день |
В комплексном лечении используют такие препараты:
- гипоаллергенные лосьоны, эмульсии — Ла-кри для чувствительной кожи;
- смягчающие — с ланолином, цинком в составе (Лассара, Цинокап);
- гормональные для устранения шелушения, увлажнения, снятия зуда — Синафлан, Бетаметазон, Тридерм;
- с содержанием метилурацила против зуда и для предотвращения возможного шелушения — Метилурациловая мазь, Аркален, Аекол;
- антисептики для обработки патологических очагов при присоединении гнойной инфекции — Фурацилин, Хлоргексидин;
- Фотодерм — эффективный препарат для защиты кожи от воздействия ультрафиолета с противогрибковыми, антибиотическими свойствами.
Народные средства ????

Для лечения фотодерматита применяют народные средства в домашних условиях:
- свежие капустные листья. Их необходимо прикладывать на пораженные места. Оставляют для воздействия на ночь;
- ромашковый отвар. Этим раствором производят протирание пораженных мест несколько раз за день;
- можно использовать также иван-чай и лопух репейный.
- Прекрасно помогают снять симптомы заболевания травяные сборы. Для их приготовления используют зверобой, кору крушины и почки осины. По ложке (столовой) каждой травы смешивают и заливают 1/2 л кипятка, настаивают в течение двадцати минут, процеживают и принимают по 100 мл утром и вечером.
- Эффективны и травяные ванны, которые устраняют зуд, отечность, красноту. Для этого заварите липовые, березовые ореховые, калиновые листья, траву чистотела и мелиссу, мяту и клевер, пижму и тысячелистник в равных частях. Летом желательно использовать свежие травы, а весной – сухие.
- При фотодерматите натуропаты советуют применять такой рецепт. Заваривают горячим кипятком 300 грамм «геркулеса». Когда смесь настоится, ее выливают в приготовленную ванну с водой (при 36-37°С). Водную процедуру проводят 20-30 минут. Она снимает воспаление и устраняет кожные высыпания.
- Снимут зуд и успокоят кожу ванны с отваром веточек и иголок сосны, елки или пихты. На 300 грамм сырья берут два литра кипятка. Варят состав 30-40 минут. После этого отвар процеживают и выливают в ванну.
Все отвары на растительной основе готовят следующим образом в домашних условиях: 2 ст. ложки сырья заливают 200 мл. кипятка и дают настояться длительное время.
⛔ Важно! При появлении фотодерматита следует учитывать возможные нежелательные последствия этой болезни. Так, если вовремя не обратиться к доктору и не заняться лечением, можно запустить заболевание и потерять сознание или, как крайний вариант, получить отек Квинке.
Профилактика
Вероятность рецидива или обострения болезни снижается, если следовать некоторым рекомендациям.
- Избегать нахождения под открытыми солнечными лучами;
- Пользоваться головными уборами в жаркое время года;
- Использовать защитные крема с ультрафиолетовым фильтром;
- Отказаться от использования косметики, если причина в ней;
- Перейти на гипоаллергенную диету;
- Избегать эмоциональных перенапряжений.
Фотодерматит поддается лечению, но чтобы быстро избавиться от заболевания, обязательно посетите врача дерматолога.
Источник


