Гнойные затеки в поясничном отделе

Гнойный спондилит (остеомиелит) — это заболевание позвоночника воспалительного характера. Изначально патология развивается в теле позвонков. Позднее воспалительный процесс переходит на диски, связки и мышечные волокна. В тяжелых случаях патология затрагивает спинной мозг, что часто становится причиной смерти пациента.
Причины появления
 Гнойный спондилит возникает вследствие инфицирования тканей позвоночника патогенной микрофлорой:
Гнойный спондилит возникает вследствие инфицирования тканей позвоночника патогенной микрофлорой:
- золотистый стафилококк;
- синегнойная палочка;
- стрептококк и другие бактерии.
Инфицирование происходит через:
- кровеносную или лимфатическую системы;
- открытые раны на спине.
В настоящий момент гнойный спондилит встречается крайне редко. В группу риска развития патологии входят пожилые мужчины старше 55 лет. У детей патология практически не встречается.
Спровоцировать возникновение заболевания могут следующие факторы:
- эндокринные патологии;
- венерические заболевания типа сифилиса или гонореи;
- продолжительный прием наркотиков, алкоголизм, курение;
- серповидно-клеточная анемия;
- СПИД;
- злокачественные новообразования.
Ввиду того что патогенные бактерии распространяются по кровотоку, проникая в ткани в области позвоночника, гнойный спондилит иногда развивается у людей, находящихся на гемодиализе, ранее перенесших трансплантацию внутренних органов или прошедших катетеризацию.
Симптоматика
Гнойный спондилит бывает двух типов:
- Неспецифический. Развивается на фоне заражения организма стафилококковой или стрептококковой инфекции.
- Специфический. К спондилиту этого типа приводят сифилис, туберкулез и другие системные заболевания тяжелого характера.
Клиническая картина при патологии не зависит от ее формы. На заболевание указывают следующие симптомы:
- признаки лихорадочного состояния (озноб повышенная температура тела);
- острые боли, локализующиеся в пояснице;
- скованность в движении;
- повышенная сонливость, усталость;
- приступы тошноты, рвоты.
По мере прогрессирования патологии развиваются свищи. В случае поражения спинного мозга клиническая картина дополняется следующими явлениями:
- парезы, судороги;
- покраснение и отек в проблемной зоне;
- онемение и тремор конечностей;
- проблемы со слухом, зрением;
- изменение вкусовых ощущений;
- тахикардия и боли в сердце;
- снижение артериального давления;
- проблемы с мочеиспусканием.
У некоторых пациентов на фоне поражения спинномозговых отростков развиваются галлюцинации. Однако иногда заболевания протекает бессимптомно. Важно своевременно выявить гнойный спондилит. Без лечения заболевания у пациента наступает кома.
Методы диагностики

При подозрении на гнойный спондилит назначаются:
- общий анализ крови и мочи;
- исследование ликвора (спинномозговой жидкости);
- рентген позвоночника;
- КТ и МРТ;
- сцинтиграфия.
Последний метод применяется для уточнения диагноза.
Результат лечения патологии напрямую зависит от типа антибактериального препарата, применяемого в терапии. Поэтому важным этапом обследования пациента является анализ крови и ликвора на предмет обнаружения патогенных микроорганизмов. Для этих целей применяется метод полимеразной цепной реакции. ПЦР позволяет выявить возбудителя патологии.
Лечение
При гнойном спондилите проводится комплексное лечение, в состав которого входят:
- медикаментозная терапия;
- физиотерапия;
- хирургическое вмешательство.
Тактика лечения подбирается, исходя из характера течения заболевания и причинного фактора.
В медикаментозной терапии основную роль отводят антибактериальным препаратам:
- цефалоспоринам третьего и четвертого поколений («Цефтриаксон», «Цефотаксим», «Цифипим» и другие);
- фторхинолам третьего и четвертого поколений («Моксифлоксацин», «Левофлоксацин», «Гатифлоксацин»).
При необходимости антибактериальную терапию дополняют «Ванкомицином» или «Рифампицином».
Ввиду того что по мере роста и развития патогенной микрофлоры увеличивается объем продуктов жизнедеятельности бактерий, последние оказывают токсическое воздействие на организм пациента. В целях восстановления организма и устранения симптомов интоксикации назначается внутривенное введение растворов:
- физиологического;
- Рингера;
- реосорбилакта;
- неогемодеза.
Воспалительный процесс купируется посредством нестероидных препаратов типа «Диклофенака», «Ибупрофена» или «Мелоксикама».
В случае если лечение заболевания дало положительный результат, пациента отправляют на физиотерапию:
- массаж для улучшения кровотока;
- электрофорез с гидрокортизоном, благодаря которому устраняются отечность и болевой синдром.
В течение 1-2 месяцев после завершения антибактериальной терапии пациенту необходимо выполнять комплекс упражнений ЛФК.
Если медикаментозная терапия не дала положительного результата, назначается хирургическое вмешательство. В ходе операции врач вскрывает очаг, дренирует полость, удаляя гной и некротические ткани. При необходимости позвоночник дополнительно стабилизируется посредством металлоконструкций.
Гнойный спондилит считается опасным заболеванием. В отсутствии лечения патология осложняется сепсисом, параличом конечностей или сердечной недостаточностью. В запущенных случаях на фоне поражения позвоночника и спинного мозга наступает смерть.
Источник
Илеопсоит – этто воспаление подвздошно-поясничной мышцы (m. iliopsoas). Проявляется болями в паховой и подвздошной области, усиливающимися при ходьбе, иррадиирующими в бедро и поясницу, реже – в область ягодицы или коленного сустава. Сопровождается симптомами общей интоксикации: повышением температуры тела до фебрильных цифр, слабостью, разбитостью, ознобами, тахикардией. Диагностируется на основании клинических проявлений, данных рентгенографии, УЗИ, КТ, МРТ, лабораторных исследований. В процессе дифференциальной диагностики может назначаться экскреторная урография. Лечение – вскрытие, дренирование гнойника на фоне антибиотикотерапии.
Общие сведения
Илеопсоит (илиопсоит) – редко встречающаяся патология. Распространенность заболевания составляет 1 случай на 10 000 пациентов хирургического профиля. Обычно носит односторонний характер, чаще обнаруживается справа. Преимущественно диагностируется у больных детского и юношеского возраста. Из-за значительной глубины залегания подвздошно-поясничной мышцы, ее близости к внутренним органам, позвоночнику, сосудам и поясничному нервному сплетению диагностика илеопсоита нередко сопряжена со значительными затруднениями. По данным специалистов, почти трети пациентов после комплексного обследования выставляют другой диагноз, а воспаление мышцы выявляют только во время операции.
Илеопсоит
Причины илеопсоита
Подвздошно-поясничной мышцей называют анатомическую структуру, которая располагается в подвздошной ямке, включает в себя большую подвздошную мышцу, поясничную мышцу и окружающую их фасцию. Воспалительный процесс в этой структуре развивается при лимфогенном, реже гематогенном или контактном проникновении инфекционных агентов в толщу мышцы. В качестве возбудителя обычно выступает золотистый стафилококк, реже – стрептококк, энтерококк, синегнойная или кишечная палочка. Основными причинами илеопсоита считаются:
- Воспаление органов малого таза. Патология провоцируется аднекситом, параметритом, другими заболеваниями внутренних женских половых органов, нижних отделов мочевыводящей системы и ЖКТ. Бактерии проникают в мышцу по лимфатическим сосудам, анастомозирующим с сосудами малого таза.
- Воспаление нижних конечностей. Заболевание может возникать при флегмонах, абсцессах, гнойных ранах, особенно сопровождающихся паховым лимфаденитом. Как и в предыдущем случае, путь проникновения инфекции – лимфогенный, миграция патогенных микробов объясняется связью паховых лимфоузлов с узлами, расположенными по задней поверхности подвздошно-поясничной мышцы.
- Сепсис, отдаленные гнойные очаги. Илеопсоит развивается в результате гематогенного распространения инфекции при наличии генерализованного септического воспаления или бактериемии, обусловленной проникновением патогенов в кровь из локальных очагов.
- Воспаление соседних структур. Патология становится следствием контактного распространения бактериальных агентов при остром аппендиците, ретроцекальном абсцессе, параколите, паранефрите, остеомиелите позвонков и костей таза. В отдельных случаях болезнь возникает в результате прорыва абсцесса легкого в забрюшинное пространство и формирования затеков в непосредственной близости от m. iliopsoas.
Вероятность гематогенного и лимфогенного процесса повышается при травматических повреждениях мышцы или ее перенапряжении с кровоизлиянием в ткани. Фактором риска также считаются нарушения свертываемости крови, при которых в мышечной ткани чаще образуются гематомы. Излившаяся кровь во всех перечисленных случаях становится субстратом для размножения патогенных микроорганизмов. Развитию илеопсоита способствует переохлаждение и состояния, сопровождающиеся снижением иммунитета: истощение организма, алкоголизм, наркомания, СПИД, почечная недостаточность, сахарный диабет, продолжительный прием глюкокортикостероидных препаратов.
Патогенез
При гематогенном и лимфогенном путях инфицирования илеопсоиту обычно предшествует аденофлегмона – воспаление клетчатки и лимфоузлов, располагающихся в области подвздошно-поясничной мышцы. При контактном пути инфицирования образование гнойника происходит на фоне затеков из очагов другой локализации. При попадании инфекционных агентов и их токсинов в зоне поражения увеличивается количество медиаторов воспаления. Мелкие кровеносные сосуды расширяются, проницаемость их стенок увеличивается, что приводит к выходу жидкой части крови в окружающие ткани. Вначале образуется серозный экссудат. В последующем воспаление становится гнойным вследствие скопления микробов, продуктов их жизнедеятельности и погибших клеток организма. Сдавление нервных окончаний и местные реакции являются причиной развития болевого синдрома. При попадании токсинов в кровеносное русло возникают явления общей интоксикации.
Классификация
В зависимости от этиопатогенетических особенностей различают два варианта илеопсоита: первичный и вторичный. Первичный очаг образуется при гематогенном либо лимфогенном инфицировании. О вторичном процессе говорят при контактном распространении гноя путем образования затеков. С учетом характера воспаления гнойные хирурги выделяют три формы илеопсоита:
- Серозный. Возникает на начальном этапе заболевания. Обычно носит реактивный характер. Проявляется набуханием мышцы вследствие скопления экссудата без формирования гнойного очага.
- Серозно-гнойный. Мышечная ткань пропитывается серозно-гнойным отделяемым, в толще мышцы появляются мелкие абсцессы. Через некоторое время воспаление распространяется на окружающую жировую клетчатку с развитием парапсоита.
- Гнойный. Экссудат приобретает гнойный характер, мышечная ткань расплавляется, формируется крупный абсцесс, ограниченный фасциальным футляром. При свежих процессах гной жидкий, светлый, в последующем – густой, желтоватый. Количество гноя существенно варьируется и иногда достигает нескольких литров.
Симптомы илеопсоита
Клиническая картина включает местную и общую симптоматику. Местными признаками воспаления являются боли в проекции мышцы, отдающие в бедро, поясничную область. Реже наблюдается иррадиация в коленный сустав и ягодицу. Боли усиливаются при ходьбе, пациент щадит больную ногу, возникает хромота. По мере развития воспаления все более выраженным становится вынужденное положение конечности. Нога на стороне поражения согнута в коленном суставе, приведена и развернута кнаружи, попытка активного или пассивного разгибания влечет за собой усиление болевого синдрома. В положении стоя наблюдается наклон туловища в больную сторону.
При пальпации на начальной стадии определяется болезненность и отек в пораженной зоне. При формировании гнойного очага прощупывается плотный инфильтрат, затем – участок флюктуации. При глубоком надавливании на боковую поверхность живота некоторые пациенты сгибают ногу в тазобедренном суставе. Общая симптоматика включает слабость, разбитость, головную боль. Гипертермия может достигать 41°С, имеет постоянный характер, сопровождается ознобами.
Осложнения
Илеопсоит часто осложняется расплавлением мышечной фасции и прорывом гноя в соседние области с формированием затеков и образованием обширных флегмон. Типичными локализациями вторичных гнойных процессов являются область подвздошной ямки, забрюшинное пространство, полость малого таза. Характерной особенностью при поражении забрюшинного пространства считается наличие тонких каналов между абсцессом m. iliopsoas и затеком, которые бывает трудно обнаружить в процессе хирургического вмешательства. Иногда гной распространяется по передней поверхности бедра. В тяжелых случаях возможно развитие сепсиса.
Диагностика
Из-за глубокого расположения гнойника и сходства клинической картины илеопсоита с некоторыми другими заболеваниями (особенно – на начальных стадиях) диагностика патологии нередко вызывает значительные затруднения. Пациенты часто обращаются к терапевту или неврологу, при первичном обследовании превалируют неврологические диагнозы: радикулит, сакроилеит, люмбоишиалгия и пр. При прогрессировании симптоматики и появлении признаков общей интоксикации больных направляют к специалистам в области гнойной хирургии. Решающее значение в постановке окончательного диагноза имеют инструментальные методы, позволяющие дифференцировать илеопсоит от гнойных процессов других локализаций. План обследования может включать:
- Обзорную рентгенографию. На рентгенограммах обнаруживаются изменения пораженной мышцы, соответствующие стадии воспалительного процесса. Вначале тень m. iliopsoas усилена, уплотнена, деформирована. При расплавлении контуры мышцы смазываются, ее тень становится трудноразличимой.
- Ультразвуковое исследование. О гнойном воспалении свидетельствует увеличение мышцы, неравномерность ее структуры, наличие полостей, гипоэхогенных и анэхогенных включений. УЗИ забрюшинного пространства также применяется для исключения паранефрита, гнойного пиелонефрита, новообразования почки и ряда других заболеваний.
- Томографические методы. На МРТ и КТ выявляются утолщение и нарушение структуры мышцы. При сформировавшемся абсцессе просматривается полость, при прорыве гноя за пределы мышечной фасции определяются затеки.
- Лабораторные исследования. В общем анализе крови регистрируются изменения, характерные для острого воспалительного процесса: лейкоцитоз с преобладанием юных форм, повышение СОЭ. В биохимическом анализе крови обнаруживается С-реактивный белок, антистрептолизин-О, ревматоидный фактор. После вскрытия гнойника содержимое направляют на бак. исследование для уточнения вида возбудителя и его чувствительности к антибактериальным препаратам.
Для дифференциации с гнойным паранефритом производят экскреторную урографию. Для исключения остеомиелита подвздошной кости, туберкулезного спондилита и артрита тазобедренного сустава выполняют рентгенографию соответствующих костных структур. Дифференциальную диагностику с абсцессом брюшной полости и аппендикулярным инфильтратом осуществляют с учетом симптоматики (отсутствия сгибательной контрактуры конечности, локализации процесса). При различении илеопсоита с патологиями почек обращают внимание на характер гипертермии (постоянный или интермиттирующий). По показаниям назначают консультации нефролога, абдоминального хирурга и других специалистов.

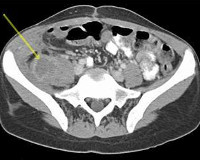
КТ живота и таза. Ограниченное гиподенсное скопление жидкости в толще левой подвздошно-поясничной мышцы (псоас-абсцесс).
Лечение илеопсоита
Лечебная тактика определяется стадией процесса. При серозном воспалении назначают массивную антибиотикотерапию. При формировании абсцесса лечение только хирургическое — вскрытие и дренирование. Производят срочное вскрытие с использованием люмботомического или внебрюшинного косого разреза (по Пирогову). После удаления гноя полость тщательно исследуют пальцем для обнаружения затеков. При необходимости выполняют дополнительные разрезы в поясничной области или на бедре. В рану устанавливают резиновую трубку, иногда осуществляют аспирационное дренирование. В послеоперационном периоде применяют антибиотики и общеукрепляющие средства, проводят дезинтоксикационную терапию.
Прогноз и профилактика
При ранней диагностике илеопсоита прогноз благоприятный. Серозное воспаление зачастую удается устранить без использования оперативных методов лечения. При вскрытии ограниченного абсцесса у большинства пациентов наблюдается полное излечение с удовлетворительным функциональным результатом. При позднем обращении, значительном расплавлении мышцы, образовании затеков повышается вероятность развития сепсиса, возможен летальный исход, после устранения гнойного процесса наблюдаются рубцовые деформации, существенные ограничения функции мышц. Профилактика включает своевременное лечение воспалительных процессов различных локализаций, меры по поддержанию иммунитета.
Источник
- Остеомиелит позвоночника является неврологическим и опасным для жизни состоянием
- Способы инфицирования
- К предрасполагающим факторам бактериемии и возникновения болезни относятся
- Признаки и симптомы
- Диагностика
- Спондилит позвоночника иного типа
- Дегенерация позвоночника по типу Модик 1.
- Псориатический тип спондилита
- Ревматоидный спондилит
- Посттравматический спондилит
- Лечение остеомиелита позвоночника
По принципу этиологии спондилит (остеомиелит) подразделяется на виды:
- Специфический.
- Неспецифический.
Специфический вид возникает как осложнение ряда болезней. В случае инфицирования позвоночника патогенными гноеродными микроорганизмами возникает неспецифический спондилит, к которому относится гематогенный гнойный спондилит или остеомиелит позвоночника.
Остеомиелит позвоночника является неврологическим и опасным для жизни состоянием
Сущность заболевания: он относится к инфекционным поражениям позвоночника, при котором происходит разрушение тел позвонков и деформация позвоночника.
Гнойный остеомиелит позвоночника встречается редко и составляет 4% от всех случаев заболевания остеомиелитом. Это болезнь взрослых, преимущественно людей на пятом десятилетии их жизни. Поражает мужчин в 2 раза чаще, чем женщин. Поражается поясничный отдел позвоночника, а затем грудной и шейный.
Способы инфицирования

Возбудители:
- золотистый стафилококк;
- стрептококк;
- синегнойная палочка;
- другие патогенные микроорганизмы.
Они переносятся в ткани позвоночника кровотоком.
В спинномозговом канале могут появиться симптомы воспаления нервных корешков и компрессии спинного мозга, в результате чего появляются корешковые боли и параплегии. После перфорации твердой мозговой оболочки возникает менингит.
В результате позвоночной инфекции в мягких тканях формируется абсцесс.
К предрасполагающим факторам бактериемии и возникновения болезни относятся
- сахарный диабет;
- эндокардит;
- недостаточность питания;
- злоупотребление психотропными веществами;
- ВИЧ-инфекция;
- злокачественные образования;
- долгосрочное использование стероидов;
- хроническая почечная недостаточность;
- венозный катетер;
- цирроз печени;
- сепсис;
- инъекционная наркомания;
- проникающие ранения;
- хирургические вмешательства на позвоночнике.
Все это делает организм уязвимым для спинальных инфекций.
Итак, проникновение патогенных микроорганизмов и инфицирование костной ткани позвоночника возможно тремя путями:
- Снаружи в случае открытого перелома, раны, язвы.
- Через соседний сустав или мягкие ткани в случае флегмоны, панариция.
- В виде метастазы из других гнойных очагов типа фурункула.
Признаки и симптомы

- В остром периоде болезни внезапно возникают высокая температура тела, озноб.
- Пациенту доставляют страдания острые поясничные боли.
- Вскоре возникают абсцессы, свищи.
- Если надавить на остистые отростки, в пораженном месте наблюдается острая боль.
- Боли в позвоночнике и скованность в движениях.
- В спинномозговом канале — признаки раздражения корешковых нервов, боли, мышечные судороги, паралич конечностей.
- У некоторых больных неврологические нарушения развиваются медленно и проявляются как вялые парезы и параличи.
В случае дальнейшего развития инфекционного процесса гнойное содержимое сможет проникнуть в ткани спинномозгового канала. Далее наблюдаются симптомы менингита, начинается воспаление нервных корешков. На болезненных участках возможно появление покраснения и отека. Но может наблюдаться и постепенное бессимптомное течение болезни.
Диагностика
Диагноз основывается на результатах клинического, рентгенологического, гистопатологического исследованиях, анализа крови и тканевых культур.
- Прежде всего, необходимо исследование анамнеза. Нужно обратить внимание на возраст, пол. Имеет значение характер перенесенных в прошлом заболеваний: аппендицит, тонзиллит или воспаление мочевыводящих путей.
- На начальном этапе патологического процесса визуальным и пальпаторным способами можно определить абсцессы.
- Рентгенограмма должна быть проведена всем пациентам с подозрением на спинальные инфекции. Однако ранние изменения на рентгенограмме могут быть незаметными. Самые ранние признаки размывания торцевых пластин и уменьшения дискового пространства отмечаются на сроке от двух до восьми недель после начала инфекции. Когда после инфицирования пройдет от восьми до 12 недель, разрушение костной ткани уже будет отчетливо наблюдаться.
- Компьютерная томография проводится с целью обнаружения абсцессов, расположенных вдоль позвоночника.
- Биопсия является хорошим способом для диагностики инфекции и определения патогенных микроорганизмов. Но технология биопсии не является на 100% надежной.
- Радионуклидные методы исследования позвоночника более чувствительны, чем рентгенограмма в выявлении ранних заболеваний.
- Магнитно-резонансная томография (МРТ) является золотым стандартом для диагностики спинной инфекции. Это особенно полезно на ранних стадиях инфекции, когда другие методы диагностики еще неэффективны (например, рентгенография). МРТ является лучшим и единственным, надежным, неинвазивным методом оценки содержимого позвоночного канала, в частности, эпидурального пространства и спинного мозга.
- Нужно быть внимательным к таким симптомам, как озноб, высокая температура, спутанность сознания, рвота.
- В ходе обследования больного нужно обратить внимание на вынужденную ограниченность движений в позвоночнике. При этом характерна «гордая осанка». Нагрузка на позвоночник, в особенности осевая, причиняет боль. Затрудненность в движениях особенно часто наблюдается при попытках что-либо поднять с пола.
- Скорость оседания эритроцитов (СОЭ) является важным показателем лабораторных исследований гнойных инфекций. Результат является положительным у более 90% пациентов с инфекций позвоночника. Средний показатель СОЭ у больных с этим заболеванием колеблется от 43-87 мм в час. Он нормализуется очень медленно даже после успешного лечения инфекции.
- Окончательно диагностировать болезнь можно только на основе микроскопического или бактериологического исследования культур инфицированных тканей.
- Диагностика данного заболевания сложна, поэтому часто диагноз ставится поздно, допускаются диагностические ошибки.
- Аксиома: если есть подозрение на это заболевание, обязательно проведение сканирования.
Спондилит позвоночника иного типа

Дегенерация позвоночника по типу Модик 1.
Нередко, когда позвоночник поражается асептическим спондилитом L5, возникает дегенерация позвонков по типу Модик 1. Это серьезное осложнение. При дистрофических изменениях позвонков по типу Модик 1 есть риск отека трабекулярной костной ткани. Необходимо получить консультацию невролога. При неэффективности лечения консервативными методами дегенерации позвонков по типу Модик 1 может возникнуть необходимость оперативного вмешательства. В этом случае дегенерацию позвонков по типу Модик 1 будет лечить нейрохирург.
Псориатический тип спондилита
Псориатический тип спондилита — это острое заболевание позвоночника. Псориатический — это форма псориатического артрита. У пациентов с псориазом нередко возникает псориатический тип спондилита как хроническое заболевание. Псориатический тип спондилита возникает бессимптомно. Он часто обнаруживается при исследованиях по поводу другого заболевания. В патологический процесс в позвоночнике вовлекается поясничный отдел. Псориатический тип спондилита позже поражает грудной и шейный отдел. Это нарушает кровоток. Такой тип спондилита нарушает функции позвоночника. Позднее у больного псориатическим типом спондилита появляется боль в суставах и их скованность. Псориатический тип спондилита можно эффективно лечить.
При заболевании псориатическим типом спондилита происходит деформация позвоночника и осанки. Такой спондилит опасен тем, что в результате смещения позвонков нарушается их питание, может сдавливаться спинной мозг. Псориатический спондилит может привести к инвалидности. Больному псориатическим спондилитом важно поставить верный диагноз. Псориатический спондилит успешно лечится.
Ревматоидный спондилит
Ревматоидный спондилит — воспалительное заболевание, которое повреждает позвонки. Ревматоидный спондилит делает позвоночник менее гибким и может привести к возникновению горба. При ревматоидном спондилите страдают ребра, это может создавать трудности с глубоким дыханием.
Ревматоидный спондилит поражает мужчин чаще, чем женщины. Признаки и симптомы ревматоидного спондилита обычно начинаются в раннем взрослом возрасте.
Посттравматический спондилит
Постравматический спондилит поражает ткани позвоночника после травмы.Посттравматический тип повреждения позвоночника приводит к повреждению тканей позвонка. Заболевание развивается после травмы. Посттравматический спондилит серьезно осложняет жизнь больного. Через несколько месяцев или даже лет после травмы у человека может развиться посттравматический спондилит. Посттравматический спондилит поражает позвонки. Посттравматический спондилит опасен тем, что может развиться асептический некроз тела позвонка. Это приводит к его деформации и образованию кифоза.
Лечение остеомиелита позвоночника

- В острой фазе должен строго соблюдаться постельный режим. При этом используются специальные кровати и фиксирование тела. Это должен быть период не меньше чем три месяца до тех пор, пока СОЭ нормализуется. Внешняя иммобилизация помогает обеспечить стабилизацию позвоночника, уменьшить боль и предотвратить его деформацию. Продолжительность фиксации обязательна в диапазоне от трех до четырех месяцев, так как прогрессирование деформации позвоночника отмечается примерно у 30% пациентов в течение первых шести-восьми недель.
- Поскольку болезнь возникает на фоне другого инфекционного заболевания, следует лечить и это заболевание.
- Большинство случаев можно лечить без операции. Хирургическое лечение требуется в 10-20% пациентов.
- После антисептической обработки должно быть начато лечение антибиотиками. Обычно применяется пенициллин, который может изменить развитие заболевания. Начало применения пенициллина уже в первые часы и дни после начала заболевания поможет оборвать процесс патологических изменений костной ткани. В случае более позднего применения пенициллинотерапии и усугубления клинической картины (примерно с 7-12-го дня после начала болезни) антибиотики уже не столь эффективны.
- Эффективность консервативного лечения можно оценить с помощью клинических исследований.
- Обычно в срок от шести до 24 месяцев после появления первых симптомов заболевание успешно лечится без применения хирургического вмешательства. Но частота рецидивов и возникновения осложнений составляет 14%, включая появление неврологических симптомов, распространение инфекции и усиление деформации позвоночника.
- Благодаря интенсивному лечению, в современный период переход этого заболевания в хроническую форму наблюдается лишь в 10% всех случаев. Сроки лечения стали значительно короче. Резко уменьшился процент всех осложнений.
Итак, остеомиелит позвоночника — тяжелое заболевание, но его можно вылечить . Посттравматический, псориатический, ревматоидный спондилиты также успешно лечатся. Очень важно правильно поставить ранний диагноз и назначить адекватное лечение.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
Источник