Интрамедуллярное кистозное образование поясничного отдела позвоночника
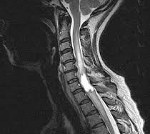

Интрамедуллярные опухоли спинного мозга — спинальные новообразования, возникающие в спинномозговом веществе. Наиболее часто это глиомы, реже — сосудистые опухоли, крайне редко — липомы, тератомы, дермоид, холестеатомы, шванномы и др. Проявляются болевым синдромом, сенсорными нарушениями, парезами, тазовой дисфункцией. Наиболее точно интрамедуллярные опухоли диагностируются по данным МРТ и ангиографии спинного мозга, а также результатам исследования тканей новообразования. Лечение хирургическое: по возможности выполняется радикальное удаление опухоли с последующей комплексной реабилитационной терапией.
Общие сведения
Интрамедуллярные опухоли спинного мозга достаточно редки, по различным данным они занимают от 2,5 до 8% всех опухолей ЦНС и не более 18-20% спинальных опухолей. Интрамедуллярные (внутримозговые) спинальные опухоли растут из вещества спинного мозга. При этом они могут располагаться исключительно в пределах спинного мозга, не выходя за его пиальную оболочку, формировать на поверхности мозга экзофитное выпячивание или значительно разрастаться, заполняя своей массой субдуральное пространство. Наиболее часто внутримозговые новообразования наблюдаются в шейных сегментах спинного мозга. Около 70% внутримозговых спинальных опухолей составляют глиомы — новообразования из глиальных мозговых клеток. Среди них наиболее распространены астроцитомы и эпендимомы. Первые наблюдаются преимущественно в детском возрасте, вторые — у лиц среднего возраста и старше.
Попытки удаления интрамедуллярных опухолей предпринимались с 1911 г. Однако они не имели успеха и еще в 70-х гг. прошлого века нейрохирурги при обнаружении в ходе операции внутримозгового характера опухоли предпочитали оставлять ее неудаленной, а лишь рассекать дуральную оболочку для декомпрессии спинномозгового канала. Применение в нейрохирургической практике микрохирургической техники, ультразвукового аспиратора, операционного лазера, точного планирования операции при помощи МРТ значительно увеличило возможности удаления интрамедуллярных опухолей и дало надежду многим пациентам. Дальнейшее усовершенствование операционных методик и реабилитационного послеоперационного лечения является сегодня насущной проблемой для специалистов в области нейрохирургии и неврологии.
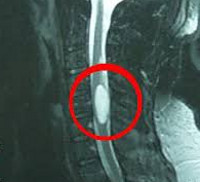
Интрамедуллярные опухоли спинного мозга
Классификация интрамедуллярных опухолей
В зависимости от типа среди интрамедуллярных спинальных новообразований выделяют глиомы (астроцитомы, эпендимомы, олигодендроглиомы, олигоастроцитомы), сосудистые опухоли (гемангиобластомы, каверномы), липомы, невриномы, дермоидные опухоли, тератомы, холестеатомы, лимфомы, шванномы. По распространенности сосудистые опухоли занимают второе место после глиом, их доля среди всех внутримозговых спинальных опухолей составляет около 15%. Остальные виды новообразований встречаются значительно реже. По локализации классифицируют медуллоцервикальные, шейные, шейно-грудные, грудные, поясничные новообразования и опухоли эпиконуса и конуса. Интрамедуллярные опухоли спинного мозга могут быть метастатическими, что имеет место при раке молочной железы, раке легкого, почечно-клеточном раке, меланоме и пр.
С нейрохирургической точки зрения важное значение имеет классификация опухолей по типу их роста на диффузные и фокальные. Диффузно (инфильтративно) растущие новообразования не дают четкого разграничения со спинномозговыми тканями, их распространенность варьирует от поражения одного сегмента до нарушения структуры всего спинного мозга. Диффузный рост типичен для астроцитом, глиобластом, олигодендроглиом, некоторых эпендимом. Фокально растущие опухоли могут охватывать от 1 до 7 спинальных сегментов, но они четко разграничены с тканями спинного мозга, что благоприятствует их радикальному удалению. Фокальным ростом отличаются эпендимомы, гемангиобластомы, кавернозные ангиомы, липомы, тератомы, невриномы.
В хирургической практике применяется также классификация итрамедуллярных опухолей на экзо- и эндофитные. Экзофитные новообразования распространяются за пределы пиальной оболочки и продолжают расти на поверхности спинного мозга. К таким опухолям относятся гемангиобластомы, липомы, дермоиды, тератомы. Эндофитные образования растут внутри спинного мозга, не выходя за его пиальную оболочку. Эндофитными являются эпендимомы, астроцитомы, метастатические опухоли.
Симптомы интрамедуллярных опухолей
Внутримозговые спинальные опухоли зачастую характеризуются относительно медленным развитием клинической картины с существованием длительного периода слабо выраженных проявлений. По некоторым данным, время от появления первых симптомов до обращения пациента к нейрохирургам варьирует от 3 мес. до 11 лет, но в среднем составляет 4,5 года. Типичным симптомом дебюта опухоли выступает боль вдоль позвоночника в области расположения новообразования. Она носит протопатический характер — длительная ноющая и тупая боль, точную локализацию которой пациенты затрудняются указать. Отличительной особенностью боли является ее появление в горизонтальном положении и ночью, в то время как боли связанные, например, с остеохондрозом позвоночника, напротив, в положении лежа уменьшаются и проходят. Подобный болевой синдром отмечается примерно в 70% случаев.
У 10% пациентов боль имеет радикулярный характер — острые пекущие или жгучие «прострелы», идущие в нисходящем направлении по ходу иннервации 1-2 спинальных корешков. Редко интрамедуллярные опухоли манифестируют возникновением дизестезий — сенсорных расстройств в виде холода/жара в 1 или нескольких конечностях. Обычно клиника внутримозговых спинальных новообразований включает локализующиеся соответственно уровню поражения нарушения поверхностных видов чувствительности (чувство боли и температуры) при сохранности глубоких (тактильные ощущения и позиционная чувствительность). В ряде случаев первичным симптомом выступает слабость в ногах, которая сопровождается повышением мышечного тонуса и атрофией мышц. При поражении шейных и грудных спинальных сегментов пирамидные проявления (спастика, гиперрефлексия, патологические стопные знаки) могут наблюдаться довольно рано.
Клиника интрамедуллярных опухолей варьирует в соответствии с их местоположением по длиннику спинного мозга. Так, медуллоцервикальные новообразования сопровождаются церебральной симптоматикой: признаками внутричерепной гипертензии, атаксией, зрительными нарушениями. Опухоли шейных сегментов зачастую дебютируют затылочными болями с последующим присоединением пареза и гипестезии в одной руке. Нижний парапарез возникает по прошествии нескольких месяцев или даже лет, а тазовая дисфункция — только на поздних стадиях. Интрамедуллярные опухоли грудной локализации часто манифестируют появлением легкого сколиоза. Затем возникают боли и тоническое напряжение паравертебральных мышц, дискомфорт при движениях. Сенсорные расстройства мало характерны, среди них преобладают парестезии и дисестезии. Тазовые нарушения относятся к поздним проявлениям. Интрамедуллярные опухоли эпиконуса/конуса отличаются ранним возникновением тазовой дисфункции и нарушениями чувствительности аногенитальной зоны.
Диагностика интрамедуллярных опухолей
Эпендимомы и астроцитомы, достигшие крупных размеров, могут давать фиксируемое при фронтальной рентгенографии позвоночника расширение позвоночного канала, однако наличие этого рентген-признака позволяет лишь заподозрить опухоль. Исследование цереброспинальной жидкости дает неврологу возможность исключить воспалительные поражения спинного мозга (миелит) и гематомиелию. В пользу опухолевого процесса свидетельствует наличие белково-клеточной диссоциации и выраженного гиперальмубиноза. Опухолевые клетки в ликворе являются довольно редкой находкой. Объективизация неврологических изменений и динамическое наблюдение за ними выполняется методами электронейромиографии и исследованием вызванных потенциалов.
Ранее диагностика спинальных новообразований осуществлялась при помощи миелографии. В настоящее время на смену ей пришли томографические методы нейровизуализации. Использование КТ позвоночника позволяет дифференцировать интрамедуллярные опухоли спинного мозга с его кистами, гематомиелией и сирингомиелией; диагностировать сдавление спинного мозга. Но наиболее информативным способом диагностики спинальных опухолей на сегодняшний день выступает МРТ позвоночника.
МРТ позволяет предположить тип опухоли, определить ее диффузный или фокальный характер, установить точную локализацию и распространенность. Все эти данные необходимы не только с диагностической точки зрения, но и для адекватного планирования хирургического лечения. Т1-режим более информативен в отношении кистозных и солидных составляющих новообразования, Т2-режим — в отношении кист и визуализации цереброспинальной жидкости. Применение контраста значительно облегчает дифференцировку опухоли от окружающих ее отечных тканей.
Диагностика сосудистых интрамедуллярных новообразований требует проведения спинальной ангиографии. Сегодня методом выбора является КТ сосудов или МРТ-ангиография. С целью предоперационного определения питающих и дренирующих опухоль сосудов предпочтительнее применение последней. Окончательная верификация интрамедуллярной опухоли возможна лишь по результатам гистологического исследования ее тканей, забор которых обычно осуществляется интраоперационно.
Лечение интрамедуллярных опухолей
Эффективность лучевой терапии в отношении интрамедуллярных опухолей находится под вопросом, поскольку влечет за собой радиационное поражение спинного мозга, более чувствительного к излучению, чем церебральные ткани. В связи с этим, несмотря на все сложности проведения операции, хирургический метод является основным. Объем удаления интрамедуллярной опухоли диктуется ее типом, характером роста, местоположением и распространенностью.
Доступом к опухоли является ламинэктомия. При эндофитных опухолях производят миелотомию — вскрытие спинного мозга, при экзофитных новообразованиях удаление начинают с их экзофитной составляющей, постепенно углубляясь в спинной мозг. На первом этапе удаления сосудистых опухолей выполняют коагуляцию питающих их сосудов. После как можно более радикального микрохирургического иссечения тканей опухоли с помощью интраоперационной ультрасонографии осуществляется поиск остатков опухоли и очагов ее дополнительного роста. Операционное вмешательство заканчивается ушиванием дуральной мозговой оболочки, созданием корпородеза и фиксацией позвоночника пластинами и винтами. Удаление гемангиобластом возможно при помощи эмболизации их сосудов.
Фокальные интрамедуллярные опухоли спинного мозга могут быть удалены наиболее радикально, диффузные — лишь частично. Однако многие нейрохирурги отмечают положительный эффект операции и при диффузных новообразованиях. Основная проблема послеоперационного периода — это отек мозговых тканей, в связи с которым после операции отмечается усугубление неврологической симптоматики, а при медуллоцервикальной локализации опухоли возникает риск дислокационного синдрома с вклинением головного мозга в затылочное отверстие и гибелью пациента.
В большинстве случаев постоперационные неврологические изменения регрессируют в период от 1 до 2 недель. При глубоком неврологическом дефиците это время увеличивается. В ряде случаев образовавшийся в результате операции дополнительный неврологический дефицит имеет стойкий характер. Поскольку глубина постоперационных неврологических изменений прямо коррелирует с имеющимся до операции неврологическим дефицитом, многие хирурги рекомендуют раннее проведение хирургического лечения.
Прогноз интрамедуллярных опухолей
Прогноз внутримозговых спинальных новообразований неоднозначен и определяется характеристикой и параметрами роста опухоли. Основное осложнение в отдаленном периоде после радикального хирургического лечения — это продолженный рост и рецидив опухоли. Относительно благоприятный прогноз имеют эпендимомы. Есть данные об отсутствии рецидивов спустя 10 лет от момента операции. Астроцитомы дают меньше возможности для радикального удаления, у половины пациентов они рецидивируют в течение 5 лет после хирургического вмешательства. Неблагоприятный прогноз имеют тератомы, поскольку они склонны к малигнизации и способны давать системные метастазы. Прогноз метастатических интрамедуллярных опухолей зависит от первичного очага, но в целом не внушает особых надежд.
Степень восстановления неврологического дефицита при успешно проведенной операции во многом зависит от тяжести симптоматики до начала хирургического лечения, а также от качества реабилитационной терапии. Известны неоднократные случаи, когда своевременно прооперированные по поводу эпендимомы пациенты возвращались к своей обычной трудовой деятельности.
Источник
Интрамедуллярная опухоль спинного мозга представляет собой патологическое новообразование, возникающее из спинномозгового вещества. По статистике, интрамедуллярная киста диагностируется в 10% клинических случаев спинномозговых опухолей.
Как правило, интрамедуллярные образования носят доброкачественный характер и развиваются относительно долго, но возникают они в труднодоступном месте, что затрудняет процесс хирургического удаления.
Что это такое
Интрамедуллярное образование спинного мозга диагностируется достаточно редко, занимая примерно 8% от всех опухолевых болезней центральной нервной системы.
Поскольку опухоли преимущественно растут из спинномозгового вещества, то патология диагностируется в пределах спинного мозга больного.
Зачастую образование возникает в шейных отделах мозга. Большую часть спинномозговых опухолей составляют глиомы – образования, которые образуются из глиальных видов мозговых клеток человека.
Внутримозговые образования диагностируются у всех пациентов, независимо от их пола или возраста. Но по статистике дети чаще всего сталкиваются с астроцитомами, а взрослые – с эпендимомами.
Классификация
Интрамедуллярные спинальные образования классифицируются на следующие виды:
- неврилеммома;
- лимфома;
- холестеатома (патологическое образование, представляющее собой эпидермальную кисту);
- тератома (образование, возникающее из гоноцитов);
- дермоидная киста;
- липомы (жировки или жировая опухоль);
- сосудистые образования (каверномы и гемангиобластомы);
- глиома (распространенное новообразование, возникающее из клеток глии).
По теме
Среди всех видов спинальных опухолей наиболее распространенным считается глиома, на втором месте сосудистые опухоли. Остальные из вышеперечисленных видов новообразований диагностируются намного реже.
Также патология квалифицируется по локализации:
- каудо-медуллярные опухоли;
- новообразования в районе поясницы;
- грудные новообразования;
- опухоли шейно-грудного и шейного отдела;
- медуллоцервикальные.
Интрамедуллярные новообразования также могут быть метастатическими, что чаще всего бывает при развитии меланомы, раке легких или молочной железы.
Нейрохирургическая практика
В плане нейрохирургии опухоли классифицируются на фокальные и диффузные.
Фокально растущие образования могут поражать несколько спинальных сегментов, но такие опухоли имеют четкую грань со спинномозговыми тканями, благодаря чему их хирургическое удаление происходит без каких-либо трудностей. Фокальное развитие характерно для невриномы, лимфомы и эпендимомы.
Диффузные опухоли не имеют четкой границы со спинномозговыми тканями, а при их развитии патологический процесс может распространяться от одного сегмента до полного поражения всей спиномозговой структуры. Такое развитие характерно для некоторых видов опухолей.
Хирургическая практика
С хирургической точки зрения итрамедуллярные опухоли классифицируются на эндофитные и экзофитные. При развитии экзвофитных образований патологический процесс распространяется за область пиальной оболочки, поражая при этом поверхность спинного мозга больного.
К таким опухолям врачи относят тератомы, дермоиды и гемангиобластомы. Развитие эндофитных новообразований сопровождается распространением патологического процесса во внутренней части спинного мозга.
При этом образования за пределы пиальной оболочки, как правило, не выходят. Сюда входят метастатические новообразования и эпендимомы.
Причины возникновения
Несмотря на стремительное развитие современной медицины, врачи пока не могут установить точную причину развития интрамедуллярной спинномозговой опухоли. Но существует целый ряд факторов, способствующих образованию опухоли.
К основным из них относятся:
- генетическая предрасположенность (если кому-то из родителей приходилось сталкиваться с новообразованием, то скорее всего у ребенка тоже будет диагностирована данная патология);
- негативное воздействие канцерогенных веществ. К этому фактору относится контакт с онкогенными веществами, например, с ацетальдегидом, воздействие окружающей среды или работа в условиях высокого уровня радиации;
- последствия ранее перенесенных заболеваний;
- сильный стресс;
- снижение иммунной системы;
- развитие синдрома Гиппеля-Линдау;
- нейрофиброматоз (генетическое заболевание, сопровождающееся появлением опухолей).
При воздействии всех этих факторов шансы на развитие интрамедуллярной опухоли значительно увеличиваются.
Симптомы
Клиническая картина опухолевого заболевания может варьировать в зависимости от места развития патологии. Например, при медуллоцервикальных опухолях возникают нарушения зрительных функций, атаксия и симптомы внутричерепной гипертензии (повышение давления внутри черепной коробки).
Поражение сегментов шейного отдела сопровождается болезненными ощущениями в области затылка, гипестезией и парезом.
Спустя определенное количество времени (от 2 месяцев до нескольких лет) больной сталкивается с нижним парапарезом, а на поздних этапах развития болезни – с тазовой дисфункцией.
По теме
Нередко при интрамедуллярных опухолях у больных диагностируется легкая форма сколиоза, а затем появляются боли в области паравертебральных мышечных тканях (это мышцы, разгибающие позвоночник). Со временем к болевому синдрому добавляется скованность движений.
К одним из самых поздних проявлений опухолевого заболевания относятся тазовые нарушения и дизестезия. В редких случаях болезнь сопровождается снижением чувствительности в аногенитальной области.
Особенности диагностики
При первых проявлениях симптомов нужно сразу же обратиться к врачу для проведения диагностического обследования. В первую очередь, специалист проведет сбор анамнеза и тщательный визуальный осмотр.
При необходимости пациенту назначат проведение дополнительных процедур:
- Компьютерная томография (КТ). С ее помощью можно детально изучить позвоночный столб, его размеры и форму, а также дополнительные структуры, которые расположены рядом с ним.
- Магнитно-резонансная томография (МРТ). Позволяет получить в ходе диагностики трехмерное изображение, оценить состояние позвоночника пациента и выявить всевозможные патологические изменения, в том числе и опухоли.
- Рентгенологическое исследование. Одна из самых дешевых диагностических процедур, проводимых при подозрении на спинномозговую опухоль. При помощи рентгенографии можно выявить нарушения структуры костной ткани, наличие опухолей или переломы позвонков.
- Биопсия. Проводится для уточнения вида новообразования. В ходе биопсии врач берет для анализа образец ткани из образовавшейся опухоли.
В качестве дополнения пациенту проводят диагностику других органов, чтобы определить первичные новообразования. На основе полученных данных врач ставит точный диагноз и назначает соответствующую терапию.
Особенности терапии
Основным и, пожалуй, единственным методом устранения образования является хирургическая операция. Только так можно полностью устранить итрамедуллярную опухоль.
Если больной обратился за врачебной помощью своевременно, когда болезнь не успела интенсифицироваться (прогрессировать), то хирургическое вмешательство проходит без каких-либо осложнений.
В противном случае, когда спинномозговая опухоль привела к появлению паралича, полностью восстановить двигательные способности организма после терапии очень сложно.
По теме
Не всегда качественно выполненная операция при развитии интрамедуллярной опухоли дает желаемый результат, поскольку удалить новообразование, не задев при этом спинной мозг пациента, удается далеко не всегда. Нередко такие операции заканчиваются на проведении декомпрессии (устранении повышенного давления на спинной мозг).
Для достижения более высокого результата врачи нередко прибегают к лучевой терапии (метод воздействия на организм ионизирующей радиацией). На такие методы терапии возлагаются большие надежды.
Но основным недостатком лучевой терапии является тот факт, что в ходе выполнения процедуры спинной мозг пациента повреждается, что связано с негативным воздействием излучения (спинномозговые клетки плохо переносят излучение).
Поэтому при низкодифференцированной астроцитоме или эпендимоме лучевой метод практически не применяется. Некоторые современные клиники проводят микронейрохирургические операции, позволяющие совершить все необходимы хирургические действия с минимальным травматическим эффектом.
В зависимости от типа новообразования, стадии патологического процесса или локализации опухоли исход хирургического лечения может быть разным. Например, при лечении менингиомы или невриномы шансы на полное выздоровление в несколько раз выше, чем при интрамедуллярной опухоли спинного мозга, так как здесь прогнозы не всегда утешительные.
К тому же от качества проведенной операции может зависеть трудоспособность больного после реабилитационного курса. Лечение тяжелых форм интрамедуллярной опухоли нередко заканчивается инвалидностью на всю оставшуюся жизнь. Поэтому запускать такие серьезные заболевания, как спинномозговая опухоль, нельзя.
Возможные осложнения
Поскольку интрамедуллярная опухоль может носить не только доброкачественный, но и злокачественный характер, то в зависимости от локализации патологии у пациента может нарушиться работа внутренних органов (например, мочевого пузыря или кишечника), снизиться чувствительность конечностей или возникнуть онемение, что повлечет за собой более серьезные последствия.
При неправильном лечении или его полном отсутствии интрамедуллярная спинномозговая опухоль может привести к осложнениям, которые, в свою очередь, могут быть непредсказуемыми и совершенно разными.
У той группы больных, которые до резекции опухоли страдали от параплегии (паралича верхних или нижних концовок) на протяжении длительного периода, вероятность полностью восстановить двигательные функции, к сожалению, невысокая. Применение способа срединной миелотомии в ходе операции нередко приводит к появлению жгучей боли.
Повторные хирургические вмешательства по удалению новообразований могут спровоцировать арахноидит (воспаление оболочки спинного или головного мозга) или менингит (воспаление головного мозга).
Прогноз
Параметры роста и характеристики опухоли определяют прогноз при спинномозговых новообразованиях. Даже успешное проведение операции по удалению опухоли не дает гарантию на то, что рецидива и продолженного развития новообразования не будет.
Эпендимомы имеют благоприятный прогноз, поскольку многие пациенты не сталкиваются с рецидивами болезни на протяжении многих лет с момента проведения операции.
Прогноз астроцитомы не такой благоприятный, так как почти 50% всех пациентов сталкиваются с рецидивами на протяжении 4-5 лет после оперативного вмешательства.
По теме
Если говорить о тератомах, то они имеют неблагоприятный прогноз: уже через небольшой промежуток времени у больного могут возникнуть системные метастазы. То же самое касается метастатических интрамедуллярных новообразований, прогноз которых в большинстве случаев не внушает особых надежд.
В зависимости от начала оперативного лечения и тяжести клинической картины, уровень восстановления неврологического дефицита может меняться. Также на этот процесс влияет качество реабилитационного лечения.
В медицине есть много случаев, когда своевременная и качественно проведенная операция по удалению опухоли позволяет пациентам после длительного реабилитационного периода вернуться к полноценной жизни и трудовой деятельности.
Профилактика
Нельзя предупредить развитие интрамедуллярной опухоли, но можно принять соответствующие меры, что позволит снизить вероятность появления спинномозговых новообразований.
Суть профилактики заключается в защите от негативного воздействия проникающей радиации, предотвращению интоксикаций организма, а также правильному протеканию беременности и ведению родов.
Чтобы предупредить послеоперационные рецидивы болезни, важно проводить раннюю диагностику и своевременное оперативное лечение. Существуют и другие методы профилактики – общеукрепляющие. Они направлены на усиление защитных функций организма, снижая тем самым негативное воздействие внешних факторов.
Речь идет о правильном питании, отказе от вредных привычек, таких как курение и чрезмерное увлечение алкоголем, ведении активного образа жизни и т.д. Все эти мероприятия помогут снизить риск развития многих заболеваний, в том числе и опухолевых.
Источник

