Корешковый синдром поясничного отдела у беременных

Как вылечить остеохондроз с корешковым синдромом: симптомы и схема лечения

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Остеохондроз с корешковым синдромом — поражение корешков спинного мозга, которое становится причиной моторных, вегетативных и болевых нарушений. Для патологии характерны интенсивные боли, снижение мышечной силы, ограничение подвижности. Одновременно уменьшается чувствительность в областях тела, которые иннервирует поврежденный спинномозговой нерв.
Для диагностики корешкового синдрома, спровоцированного остеохондрозом, проводятся рентгенография, МРТ, миелография, а при необходимости — люмбальная пункция. В терапии используются препараты с обезболивающим действием, миорелаксанты, медикаментозные блокады. Хорошо зарекомендовали себя в лечении вытяжение позвоночника, физкультура, физиотерапевтические и массажные процедуры.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Характерные особенности патологии
Корешковый остеохондроз — завершающая стадия длительного деструктивно-дегенеративного процесса, протекающего в межпозвонковых дисках. Болевой синдром проявляется после подъема тяжестей, респираторной или кишечной инфекции, неловкого резкого движения. Фиброзное кольцо диска рвется, и он выходит за пределы своих границ. На освободившемся пространстве формируется межпозвоночная грыжа, сдавливающая спинномозговые корешки. Развивается корешковый синдром — совокупность симптомов, значительно осложняющая жизнь человека.
Острые боли возникают не только в результате травматизации спинномозговых корешков. Ситуацию усугубляют образовавшиеся костные наросты и выдвинутый диск, ущемляющие расположенные рядом мягкие ткани. Это приводит к еще большему усилению боли, а иногда к асептическому воспалению. Патогенез также осложняется дискалгией — болью в зоне иннервации соответствующих корешков спинномозговых нервов.
Симптомы
Клинически корешковый остеохондроз проявляется болью, снижением рефлексов, частичным расстройством чувствительности, вегетативными нарушениями. Болезненные ощущения, возникающие сразу после разрыва фиброзного кольца, напоминают «прострел» или боль, сопровождающую воспаление мышц. А формирование синдрома происходит после образования межпозвоночной грыжи. Первыми появляются покалывание и онемение. Травматизация корешка приводит к расстройству иннервации — снижается или полностью отсутствует температурная, тактильная, болевая чувствительность.
С течением времени ослабевают мышцы, которые расположены в области пораженного спинномозгового корешка. В тяжелых случаях наблюдается их полная атрофия (уменьшение размеров).
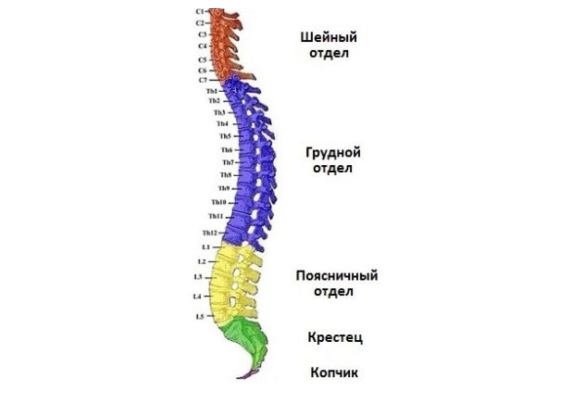
Корешковый остеохондроз классифицируется в зависимости от локализации поврежденных чувствительных нервных окончаний:
- шейный;
- грудной;
- пояснично-крестцовый.
Но довольно часто в деструктивный процесс вовлекаются несколько спинномозговых нервных сплетений. В таких случаях у больных диагностируется сочетанное поражение, например, шейно-грудной остеохондроз с корешковым синдромом. Для такой патологии характерна выраженная симптоматика, включающая признаки повреждения шейных и грудных позвонков и дисков, а также ущемления нескольких нервных окончаний.
Шейный корешковый остеохондроз
Патология этой локализации встречается довольно редко из-за анатомического строения шейных позвоночных структур. Этот отдел позвоночника оснащен прочными связками, а диаметр межпозвоночных каналов относительно небольшой. Поэтому выбухание контура межпозвоночного диска за пределы тела позвонка без разрыва фиброзного кольца (протрузия) наблюдается в исключительных случаях.
Синдром развивается при шейной патологии в результате сдавления артерии, по которой в спинномозговые корешки поступают кислород и питательные вещества. Ее компрессия становится причиной устойчивой гипоксии (кислородного голодания клеток), а следовательно, и поражения нервных окончаний. Для шейной патологии характерны следующие признаки:
- симптом Нери — инертное приведение подбородка к груди в положении лежа приводит к возникновению выраженной боли;
- симптом Дежерина — резкий приступ боли вызывает кашель, чихание, громкий смех, незначительное мышечное напряжение;
- снижение чувствительности, которое выявляет невролог при надавливании и покалывании зоны, иннервируемой поврежденными корешками.
Боль в шее при шейном корешковом остеохондрозе распространяется на грудную клетку, плечи, предплечья. Нередко пациент на приеме у врача жалуется на возникающие болезненные ощущения и онемение языка, нижней челюсти, кистей. Опасность патологии заключается в постепенной гипотрофии трапециевидной, дельтовидной, подъязычных мышц.
Грудной корешковый остеохондроз
Грудной остеохондроз с корешковым синдромом сопровождается болезненностью паравертебральных точек, мышечно-тоническими нарушениями. В области поврежденных нервных окончаний расстраивается чувствительность, снижается объем движений.
У пациентов часто диагностируются парезы (уменьшение силы) мышц, отвечающих за сгибание пальцев и кистей. Отмечены также случаи вовлечения в патологический процесс симпатических образований рук. Клинически это проявляется в их отечности, похолодании, повышенном потоотделении.
Специфический признак патологии грудного отдела — спондилокоронарный синдром. У человека возникают боли в сердце при сгибании, разгибании корпуса, поворотах или наклонах. Устранить подобные ощущения приемом коронарорасширяющих препаратов удается с трудом.
Пояснично-крестцовый корешковый остеохондроз
Наиболее часто межпозвоночная грыжа формируется в поясничном отделе, что приводит к появлению очень резких болей («прострелов»). Человек в течение нескольких минут замирает без движения, стараясь при этом глубоко не дышать. Распространенность остеохондроза поясничного отдела позвоночника с корешковым синдромом объясняется серьезными нагрузками на диски и позвонки при ходьбе, относительной слабостью мышц и связочно-сухожильного аппарата. К тому же диаметр отверстий, в которых расположены кровеносные сосуды, спинномозговые корешки, спинальные нервы, очень небольшой. Даже незначительная деформация приводит к травматизации этих структур.
Клинически патология проявляется следующим образом:
- в области поясницы возникает боль, иррадиирущая в стопы, голени, бедра, область паха;
- чтобы минимизировать болезненные ощущения, человек принимает вынужденное положение тела, например, немного сгибает ноги;
- поясничный корешковый остеохондроз сопровождается симптомом натяжения Ласега — боль нарастает при поднятии прямой ноги вверх;
- для ущемления характерен симптом Вассермана — выраженность боли возрастает при сгибании ноги в колене в положении лежа на животе.
Боль непостоянна, возникает при резком движении, переохлаждении, работе на даче. Ее интенсивность вариабельна. Вначале боль острая, режущая, а затем она становится ноющей, давящей, тупой.
Лечение
Больному показана иммобилизация позвоночника — нахождение в положении лежа на жесткой постели. При отсутствии воспаления избавиться от ущемления можно с помощью сухого тепла: грелки, мешочка с горячей солью, согревающих мазей (Капсикам, Випросал, Финалгон), перцового пластыря, горчичников.
В лечебные схемы включаются физиотерапевтические процедуры — фонофорез, электрофорез, ударно-волновая терапия, магнитотерапия. По назначению вертебролога или невролога может быть проведено «сухое» или подводное вытяжение позвоночника.
При острой, не устраняемой препаратами, боли, которая длится 3-4 месяца, пациента готовят к хирургическому вмешательству — удалению межпозвоночной грыжи.
| Препараты для лечения остеохондроза с корешковым синдромом | Терапевтическое действие |
| Нестероидные противовоспалительные средства — Диклофенак, Нимесулид, Мелоксикам, Кетопрофен, Ибупрофен | Снижение выраженности болевого синдрома и отечности, купирование воспаления |
| Миорелаксанты — Сирдалуд, Мидокалм, Баклосан, Толперизон | Расслабление спазмированной скелетной мускулатуры, устранение ущемления |
| Средства с витаминами группы B — Мильгамма, Комбилипен, Нейромультивит | Улучшение трофики поврежденных тканей, нормализация иннервации |
При своевременном обращении к врачу прогноз благоприятный. Будет проведено развернутое лечение с использованием всех оздоравливающих методик. Такой подход позволяет исключить развитие необратимых осложнений и появление болезненных рецидивов.
ВАЖНО ЗНАТЬ! Единственное средство для лечения суставов, рекомендованное врачами! Читать далее…
К факторам, которые усиливают риски возникновения остеохондроза, относится плоскостопие, ношение неудобной обуви на высоком каблуке, продолжительное нахождение тела в неудобной позе, вибрации, задевающие позвонки (связано со станочной работой).
Характерные симптомы
Симптомы остеохондроза с корешковым синдромом варьируются и в зависимости от отдела позвоночника имеют свои отличительные черты. Основные признаки заболевания, появляющиеся у всех пациентов: боль, онемение, ограниченность движений, чувство дискомфорта, отеки. Шейный остеохондроз с корешковым синдромом имеет следующую симптоматическую картину:
- сильные головные боли;
- чувство онемения в области затылка;
- боль в шее;
- чувство онемения на левом или правом боку языковой мышцы;
- онемение плечевого пояса;
- трудности в совершении движений руками, плечами, пальцами;
- боль парализует руку от плеча до пальцев.
Шейно грудной остеохондроз с корешковым синдромом проявляется так же, как и повреждение нерва в шейном отделе, с распространением боли по всей спине и грудине, вплоть до бедер. При грудном остеохондрозе боль преимущественно локализуется в лопатках, возникает чувство онемения, человек не может полноценно двигать лопатками по причине немедленного возникновения неприятных ощущений.
Возникает напряжение мышечного корсета живота, боль ощущается в пупке, под ребрами. Шейно-грудной и грудной остеохондроз с корешковым синдромом приводят к нарушению функционирования органов желудочно-кишечного тракта. Человек испытывает частые приступы боли в животе, возникает вздутие, беспокоят запоры.
Поясничный остеохондроз с корешковым синдромом сигнализирует болью, онемением, чувством бегающих мурашек в нижней части позвоночного столба. Неприятные ощущения распространяются на бедра, крестцовый отдел, по всей длине нижних конечностей. Пик интенсивности боли наблюдается в коленных суставах и голени.
Остеохондроз поясничного отдела позвоночника приводит к нарушению в работе органов мочеполовой системы, не позволяет человеку совершать полноценные движения нижними конечностями. Присутствует постоянная боль в пояснице. Характер боли при остеохондрозе с корешковым синдромом разнообразный: острый, ноющий, стреляющий. При поясничном остеохондрозе боль поражает только одну из сторон тела, на которой произошло повреждение корешка нервного окончания.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Диагностика
Распространенный остеохондроз с корешковым синдромом требует тщательной диагностики ввиду отсутствия специфической симптоматической картины. Боль в определенном отделе позвоночника, чувство онемения и ограничение движений — признаки, которые являются характерными для ряда других дегенеративно-дистрофических заболеваний. Бывают и обратные ситуации, когда признаки остеохондроза с корешковым синдромом, в особенности при локализации патологического процесса в грудном отделе, маскируются под заболевания сердечно-сосудистой системы или невралгии.
Диагностика остеохондроза позвоночника с корешковым синдромом включает прохождение ряда медицинских обследований. Для постановки первичного диагноза врач проводит осмотр пациента, собирает его детальный анамнез и анализирует основные жалобы. Для уточнения диагноза проводится рентген позвоночного столба с передней и задней проекцией. При наличии осложнений либо неясной этиологии заболевания пациент будет отправлен на магнитно-резонансную томографию.
Диагностирование остеохондроза позвоночного столба с корешковым синдромом — это не только поиск места защемления корешка нервного окончания, но и, что немаловажно для последующего эффективного лечения, выяснение причин повреждения нервного окончания.
При наличии у пациента дегенеративно-дистрофических патологий позвоночника проводится тщательная инструментальная диагностика с целью выявления их взаимосвязи с остеохондрозом и для обнаружения осложнений.
Медикаментозная терапия
Лечение остеохондроза с корешковым синдромом консервативное. Пациенту в обязательном порядке прописывается строгое соблюдение постельного режима. Любые движения вызовут сильную боль и могут стать причиной еще большего повреждения нервного окончания. Медикаментозная терапия при остеохондрозе подразумевает прием обезболивающих и противовоспалительных препаратов. Нестероидные средства с противовоспалительным эффектом способствуют уменьшению давления на корешок нервного окончания, купируют боль.
Чтобы расслабить мышечный корсет, назначаются средства группы миорелаксантов. Обязательно подбираются витаминные комплексы, упор делается на витамин В, который нормализует процесс обмена веществ в мягких тканях, окружающих позвоночный столб.
Для восстановления состояния и функционирования хрящевой ткани назначаются хондропротекторы. При сильном болевом синдроме, который лишает человека возможности нормально передвигаться, ставится блокада в пораженный нерв. Для купирования тяжелой симптоматики остеохондроза, в особенности шейного отдела, сопровождающейся сильнейшими головными болями, назначаются антидепрессанты. Но эти средства используются в исключительных случаях ввиду высокой вероятности развития побочной симптоматики от приема данных лекарственных препаратов.
Читайте также: Какие обезболивающие принимать при остеохондрозе?
Физиотерапия и хирургические методики
Наряду с медикаментозной терапией, пациенту в индивидуальном порядке назначаются физиопроцедуры, направленные на восстановление функционирования поврежденного нерва и облегчение состояния позвоночного столба. Наиболее распространенными и эффективными процедурами являются фонофорез и электрофорез.
При отсутствии противопоказаний проводится курс лечебного массажа. Для нормализации позвоночника и предупреждения осложнений расписывается комплекс упражнений лечебной гимнастики. Весь курс лечения рекомендуется носить специальный бандаж. Пациент должен соблюдать диету, суть которой — ограничить количество соли и углеводов.
Дополнительные методики лечения остеохондроза: иглоукалывание, криотерапия, рефлексотерапия, остеопатия, терапия вакуумом. Какие-либо народные рецепты могут быть использованы только после их согласования с лечащим врачом, исключительно для снятия боли.
К хирургической операции прибегают в случае отсутствия положительной динамики от медикаментозного лечения. Суть операции — удалить межпозвоночную грыжу, снизив тем самым давление на корешок нервного окончания.
Зная, что такое корешковый синдром, можно разработать программу профилактических мер, выполнение которых обязательно для людей, имеющих генетическую предрасположенность к заболеваниям позвоночника, в частности остеохондроза. Профилактика включает соблюдение диеты, регулярные умеренные физические нагрузки, своевременное лечение любых заболеваний, проведение массажа 2 раза в год, периодический прием витаминного курса.
Человек, перенесший лечение остеохондроза с корешковым синдромом, должен несколько раз в год проходить плановый осмотр у врача, вне зависимости от наличия или отсутствия симптомов рецидива.
Антон Игоревич Остапенко
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Источник
В 90% случаев регулярные сильные боли в спине являются признаком остеохондроза. В дальнейшем остеохондроз вызывает корешковый синдром позвоночника, что приводит к постоянным сильным болевым ощущениям.
С развитием радикулопатии к болям присоединяются и другие неприятные симптомы болезни — онемение частей тела, прострелы, боли в соседних органах, а также парезы и даже параличи. Лечение проводят комплексно, сочетая медикаменты, лечебную гимнастику, массаж, физиотерапию и диету.
1
Причины появления
Корешковый синдром — неврологический синдром, развивающийся в результате сдавливания нервных корешков (спинномозговых нервных окончаний). Боли возникают в области расположения очага развития патологии и иногда отдают в соседние внутренние органы.
Корешковый синдром (радикулопатия) — симптом многих заболеваний позвоночника. Основной причиной синдрома является остеохондроз. Также к причинам возникновения болей в спине относятся и другие факторы:
- травмы позвоночника;
- регулярная повышенная нагрузка на позвоночный столб;
- переохлаждение;
- поражения позвонков из-за инфекции (бывает при туберкулезе, остеомиелите);
- доброкачественные новообразования и изменения спинномозговых нервов (невринома);
- спинномозговая грыжа;
- смещения позвонков (боковые);
- спондилоартроз (воспалительный процесс, поражающий все компоненты сустава, больше всего затрагивающий суставные хрящи);
- спинномозговая грыжа (дефект позвоночного канала, через который выпячивается спинной мозг, при этом нарушаются все его функции);
- сжимание корешка боковыми остеофитами (разрастаниями костной ткани на позвонках);
- компрессионные переломы позвонков (переломы в результате одновременного сжатия и сдавливания позвонка);
- врожденные пороки формирования позвоночного столба;
- гормональные сбои.
Появлению корешкового синдрома предшествует долгий патологический процесс в межпозвоночных дисках, после чего образуется межпозвонковая грыжа. Со временем она увеличивается в размерах и начинает сдавливать нервные окончания. Это провоцирует возникновение воспаления в местах повышенного давления на спинномозговые нервные окончания и ведет к появлению корешкового синдрома.
О чем может говорить боль в груди справа?
2
Условия повышения риска образования синдрома
Можно выделить некоторые ситуации, которые могут способствовать развитию корешкового синдрома:
- несбалансированное питание;
- характерные особенности трудовой деятельности (неестественное, зафиксированное длительное время положение тела; вибрация, передающаяся на позвоночник; работа, связанная с подъемом и переносом тяжестей);
- влияние токсических веществ или интоксикация домашними предметами (например, алюминиевой посудой, — алюминий скапливается в костных тканях и провоцирует заболевания опорно-двигательной системы)
- излишняя нагрузка на отдельные части позвоночного столба и/или сдвиг центра тяжести вследствие ношения неудобной обуви и/или обуви на высоком каблуке, малоподвижного образа жизни, плоскостопия и/или большого веса тела;
- наследственная склонность (особенно отягощенная одним из вышеприведенных факторов).
Симптомы и лечение сирингомиелии шейного и грудного отделов позвоночника
3
Симптомы радикулопатии
Симптоматика напрямую зависит от расположения межпозвонковой грыжи.
Признаки синдрома в шейном отделе:
- Болевые ощущения по всей протяженности сдавленного нерва распространяются на лопатки, предплечья и переднюю часть грудной клетки. Более подробно можно выделить симптомы в зависимости от пораженного нервного окончания.
- Регулярные головные боли.
- Гипотрофия мышц, находящихся под подбородком (эффект второго подбородка).
- Иллюзия возникновения отека под языком (отек при этом отсутствует), вследствие чего возможно развитие нарушения речи;
- Онемение болезненных участков.
- Слабость во время движений рукой (-ами).
- Невозможность поднять руку до необходимого уровня (наблюдается с пораженной стороны).
Признаки корешкового синдрома грудного отдела позвоночника:
- болезненность и нарушение чувствительности в лопатках, подмышках, руках, грудной клетке, мышцах средней части живота (до пупка);
- неприятные ощущения в желудке, пищеводе и/или кишечнике;
- сильное напряжение мышц;
- боли при корешковом синдроме грудного отдела позвоночного столба в некоторых случаях очень схожи с кардиологическими болями.
Симптомы сдавливания нервных окончаний в крестцово-поясничном отделе следующие:
- Сильные болевые ощущения в нижних конечностях, особенно на пораженной стороне (при ярко выраженных болях человек не сможет самостоятельно передвигаться). Например, если поражены нервные окончания с левой стороны, то боли будут сильнее в левой ноге).
- Проблемы с мочеиспусканием (частые позывы или затруднения).
- Так называемые болевые прострелы в пояснице.
- Усиление боли при движении, поворотах тела, подъеме тяжестей, сопровождающееся повышенным выделением пота, отеками на коже и покраснениями.
Основные причины, по которым возникает боль в копчике
4
Диагностика
Главный способ диагностирования причин сжимания спинномозговых нервных окончаний — рентгенография позвоночника. Для получения наиболее точных результатов рентгенографию проводят как по прямой, так и по косой проекции.
Но самым точным и информативным методом диагностики причин поражений позвоночника можно назвать МРТ (магнитно-резонансная томография). МРТ назначается, если рентгенография не установила точные причины заболевания.
Врач проводит стандартный осмотр и изучение анамнеза пациента (это необходимо для выяснения наличия/отсутствия наследственной предрасположенности и перенесенных болезней).
5
Терапия
Одно из условий успешного лечения — соблюдение постельного режима. Больному нужно лежать на твердой поверхности или на специальном ортопедическом матрасе.
Медикаментозное лечение проводится по нескольким направлениям:
- Вначале необходимо снять болевой синдром. Это сделать поможет применение обезболивающих препаратов, таких как Кеторол и Баралгин (преимущественно применяют инъекционно), Нурофен, Анальгин. Если снять болевой синдром не удается или он слишком сильный, может быть назначена новокаиновая блокада, помогающая снять самую сильную боль. Метод лечения новокаиновой блокадой заключается во введении большого объема раствора новокаина в ткани, окружающие пораженные места.
- Используют и нестероидные противовоспалительные медикаменты, снимающие воспалительные процессы в месте поражения (стимулирующие купирование болевых ощущений). Мовалис, Нимесулид, Диклофенак — данные препараты назначаются в инъекциях или таблетках. В качестве местных средств используются лечебные гели и/или мази: Кетонал-крем, Фастум-гель, Найз-гель, Капсикам, Финалгон. Применяются и перцовые пластыри (оказывают раздражающее и болеутоляющее действие).
- Спазмы в мышцах устраняют препараты-миорелаксанты (особенно хорошо действуют при спазмах в шейном отделе) — Мидокалм, Сирдалуд, Баклофен.
- В таблеточном или инъекционном виде прописываются витаминные комплексы, содержащие витамин B (B1, B6, B12). Витамин B способствует нормализации процессов обмена в тканях нерва и улучшению общего состояния больного.
- Лекарства-хондопротекторы приостанавливают распад хрящей в межпозвоночных суставах и стимулируют их восстановление: мазь Хондроксид, Алфлутоп (таблетки/инъекции), Терафлекс (капсулы), Дона, Структум.
В дополнение к терапии медикаментами проводят и другие лечебные мероприятия.
Физиотерапию назначают только в периоды ремиссий, когда острый болевой синдром утих:
- электрофорез — введение лекарства через кожные покровы при помощи тока, воздействия электричества;
- ультразвук — использование ультразвуковых колебаний высокой частоты в лечебных целях;
- магнитотерапия — воздействие низкочастотными постоянными или импульсными магнитными полями на человека;
- радоновые ванны — погружение пациента в минеральную радоновую ванну (активный компонент — растворенный газ радон, дающий активное целебное излучение при распаде);
- грязелечение — обычно проводят грязевые компрессы (аппликации).
Лечебную гимнастику начинают применять после купирования боли. Целью лечебных физических упражнений является укрепление мышц возле позвоночного столба и возобновление двигательной активности больного. Проводить занятия специальной гимнастикой должен опытный инструктор.
Курс массажа благоприятно повлияет на общее самочувствие пациента, на снятие спазмов и болевых ощущений в мышцах. Пациентов могут обучать правилам самомассажа, который будет доступен в любое время.
Обязательно соблюдение диеты — это поможет организму выздороветь быстрее. На время лечения из рациона больного исключают все соленые, копченые, жирные и острые блюда. С целью профилактики употребление данных групп продуктов нужно минимизировать.
Хирургическое вмешательство — радикальный метод терапии радикулопатии прописывается в особо тяжелых ситуациях: если боли не пропали даже после курса лечения, при патологиях функционирования органов таза, если возникают параличи или парезы (неполные параличи). Суть хирургического вмешательства — устранение межпозвонковой грыжи или опухоли, которая сдавливает нервные окончания.
Преимущественно выбор делается в пользу малоинвазивных операций (проводимых без разрезов с помощью нескольких проколов или сквозь физиологические естественные отверстия). Малоинвазивные операции выполняются с использованием местной анестезии. Одним из методов малоинвазивных вмешательств является нуклеопластика.
Нуклеопластика проводится под рентгеновским визуальным контролем. В пораженный межпозвоночный диск вводится игла, через которую в диск помещают электрод. Посредством введенного электрода на диск действуют высокие температуры, которые удаляют лишнюю материю. Во время проведения нуклеопластики пациент располагается лежа на животе. Его состояние тщательно контролируется врачом. Оперируемый будет чувствовать дискомфорт в момент введения иглы и боль разной степени выраженности в период функционирования препарата внутри диска.
6
Профилактика
Чтобы избежать возникновения или повторения воспаления нервных спинномозговых окончаний, необходимо:
- следить за правильной нагрузкой на позвоночник, избегать чрезмерного напряжения;
- выполнять физические упражнения для укрепления мышц спины;
- контролировать вес;
- посещать массажный кабинет;
- правильно питаться;
- носить удобную обувь.
Комплексное лечение и методы дальнейшей профилактики помогут забыть о проблеме радикулопатии и избежать сильных болей в будущем.
Source: spina-health.com
Читайте также
Вид:


Источник