Лечение агранулоцитоза народными средствами

- Описание
- Причины
- Симптомы (признаки)
- Лечение
Агранулоцитоз: Краткое описание
Нейтропения — снижение абсолютного количества циркулирующих в периферической крови нейтрофилов. Возникает либо как симптом поражения костного мозга (например, при остром лейкозе, а также наследуемых дефектах), либо развивается вторично. Нейтропении осложняются инфекционными процессами, особенно часто обусловленных грамотрицательными бактериями и грибами (Candida, Aspergillus), а также вирусы (Herpes).
Код по международной классификации болезней МКБ-10:
- D70 — Агранулоцитоз
Агранулоцитоз — резкое снижение ñ î ä å ð æ à í è я лейкоцитов в крови (менее 1´ 109/л [нейтрофильных гранулоцитов менее 0, 5´ 109/л]), приводящее к повышенной восприимчивости к бактериальным и грибковым инфекциям. Различают врождённый и приобретённый агранулоцитозы. Среди последних выделяют миелотоксический (например, при воздействии ионизирующей радиации или цитотоксических лекарственных средств [ЛС]) и иммунный, обусловленный либо появлением аутоантител (например, при системной красной волчанке [СКВ]) или АТ к гранулоцитам после приёма ЛС (гаптенов), приобретающих при попадании в организм после соединения с белком свойства антигена (Аг). Протекает обычно остро. Летальность при агранулоцитозе, вызванном приёмом ЛС, достигает 80%.
Агранулоцитоз: Причины
Этиология
Ионизирующая радиация и лучевая терапия, химические вещества (бензол, горчичный газ), инсектициды • ЛС (могут привести к нейтропении и даже к агранулоцитозу): НПВС, антиметаболиты (метотрексат, фторурацил, цитарабин), сульфаниламиды, барбитураты; ацетазоламид, левамизол, тиамазол, хлорамфеникол, изониазид, триметоприм, хлорохин, алкилирующие вещества (циклофосфамид), противоопухолевые антибиотики (доксорубицин) • Аутоиммунные заболевания (например, СКВ, аутоиммунный тиреоидит) • Генерализованные инфекции — брюшной тиф, паратиф, грипп, корь, риккетсиозы, гепатиты • Кахексия • Генетическая предрасположенность (см. Агранулоцитоз наследственный).
Агранулоцитоз: Признаки, Симптомы
Клиническая картина
Инфекционные процессы, обусловленные иммунодефицитом: общие симптомы (лихорадка, слабость, потливость, одышка, тахикардия) и специфические проявления в зависимости от локализации воспаления и возбудителя инфекции (некротическая ангина, пневмонии и пр. ) • При сопутствующей тромбоцитопении может развиться геморрагический синдром.
Агранулоцитоз: Методы лечения
Лечение
Прекращение воздействия предполагаемого этиологического агента • Лечение основного заболевания • Антибиотики или противогрибковые средства при выявлении возбудителя следует назначать немедленно. Препарат выбирают эмпирически (обычно активный в отношении Escherichia coli, Pseudomonas aeruginosa или Candida albicans) или по результатам бактериологического исследования и определения чувствительности микрофлоры • При аутоиммунном агранулоцитозе показаны ГК в высоких дозах (60– 100 мг/сут) до нормализации содержания гранулоцитов в крови с последующей постепенной отменой гормонов (при агранулоцитозе, вызванном приёмом ЛС, ГК не всегда эффективны) • Неспецифические стимуляторы лейкопоэза (метилурацил 500 мг 4 р/сут) — профилактически или при лёгких формах лейкопении • Общеукрепляющая терапия • Препараты гранулоцитарного колониестимулирующего фактора (Г — КСФ), например ленограстим, филграстим.
МКБ-10• D70 Агранулоцитоз
Метки:
Эта статья Вам помогла? Да -1 Нет -0 Если статья содержит ошибку Нажмите сюда 436 Рэйтинг:
Нажмите сюда чтобы добавить комментарий к: Агранулоцитоз (Заболевания, описание, симптомы, народные рецепты и лечение)
Источник
Агранулоцитоз.
Поражение миндалин при заболеваниях системы крови.
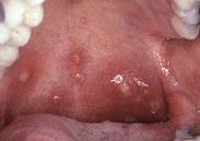
Как известно, при заболеваниях системы крови изменения в миндалинах воспалительного или некротического характера являются одним из основных клинических признаков, особенно в ранний период болезни. Своевременное распознавание поражений миндалин и полости рта имеет большое диагностическое значение и обеспечивает более эффективную терапию системных заболеваний крови.
Агранулоцитоз сопровождается поражением нёбных миндалин и глотки, как правило, язвенно-некротического характера. Со стороны крови отмечается резкое уменьшение общего количества лейкоцитов с исчезновением зернистых нейтрофилов. Встречаются лимфоциты и моноциты.
В настоящее время агранулоцитоз рассматривается не как отдельная нозологическая форма, а как агранулоцитариая реакция гемопоэтического аппарата, которая может иметь различные патогенез и этиологию. Агранулоцитоз в современном понимании — клинико-гематологическпй синдром, характеризующийся почти полным исчезновением гранулоцитов в периферической крови.
Этиология и патогенез агранулоцитоза не выяснены. Высказывались предположения об аллергической природе этого заболевания, о роли гормональных влияний, о вирусном происхождении болезни, о первичном поражении костного мозга токсинами. Все эти предположения не получили достаточного подтверждения.
Причины агранулоцитоза
Большое значение в этнологии агранулоцитоза имеет воздействие различных фармакологических веществ (сальварсан, амидопирин, анальгин, сульфаниламидные препараты, бутаднон, препараты висмута и пр.). Число случаев агранулоцитоза особенно увеличилось в связи с неумеренным, иногда бесконтрольным применением амидопирина, сульфаниламидов, антибиотиков, особенно левомицетина. Угнетение гранулоцитопоэза может также наблюдаться при длительном воздействии на организм лучистой энергии, при употреблении в пищу перезимовавших злаков, а также под влиянием гормональных факторов. Все перечисленные причины могут приводить к угнетению лейкопоэза в костном мозге на различной стадии клеточной дифференциации (миелобластической, промиелоцитарной). В некоторых случаях развитие агранулоцитоза происходит в результате первичного поражения лейкоцитов периферической крови, что обычно имеет место при медикаментозном агранулоцитозе.
Решающую роль в возникновении агранулоцитоза играют реактивность системы крови, гиперергическая реакция организма, конституциональная слабость кроветворных органов и этиологические факторы заболевания, по поводу которых применяются те или иные лекарственные препараты.
Клиническая картина агранулоцитоза складывается из симптомов острого сепсиса и некротической ангины. Проявления агранулоцитоза находятся в тесной связи с изменениями крови и костного мозга.
Поскольку агранулоцитоз не является самостоятельной нозологической формой, а представляет собой как бы группу болезненных симптомов, объединяемых общностью гематологических и клинических признаков, то и клиническая форма не может быть четкой.
Течение болезни при аллергической форме агранулоцнтоза обычно острое (возможно молниеносное), при других формах оно принимает рецидивирующий или подострый характер. При чистой форме агранулоцитоза явлений геморрагического диатеза не отмечается. Однако при неблагоприятном течении болезни развиваются анемия и тромбопения, что сопровождается кровоизлияниями в различные органы и кровотечениями.
Болезнь может осложняться некрозом глубоко лежащих тканей в ротоглотке и вторичным сепсисом, в результате, по-видимому, выключения лейкоцитарной и других видов защиты организма. Микроорганизмы, при нормальных условиях населяющие полость рта и глотки, приобретают патогенность и беспрепятствен по проникают в ткани и кровь.
Заболевание распознается по клиническим симптомам (высокая лихорадка, некротическая ангина, стоматит, гингивит), сопровождающиеся болями в горло, иногда нарушением речи. Характерна картина крови: отмечаются резкая лейкопения (ниже 1 — 109/л) и особенно отсутствие гранулоцнтов. Имеется увеличение печени.
Дифференциальный диагноз. Такая же клиника как и некротическая ангина, лихорадка — может быть и при остром лейкозе. Наличие в крови миелобластов и гемоцитобластов указывает на лейкоз. У некоторых больных приходится проводить дифференциацию с дифтерией и язвенно-пленчатой ангиной. Бактериологические исследования и анализ крови помогают разграничить эти процессы.
Прогноз весьма серьезен. Летальный исход может наступить при явлениях сепсиса, некроза тканей, острого отека гортани, кровотечений. При ранее начатой терапии и использовании эффективных препаратов прогноз улучшается. Возможны выздоровление и полное восстановление функций костного мозга, нормализация картины крови.
Лечение. Основные мероприятия направлены на активизацию кроветворной системы и ликвидацию вторичной инфекции, а также на устранение этнологических факторов в случаях их выяснения. Большое внимание уделяется туалету полости рта и глотки дезинфицирующими растворами.
Далее — Слабость родовой деятельности
Источник
Лечение нейтропении (агранулоцитоза) народными средствами.
Нейтропения — это заболевание крови вследствие которого снижается количество гранулоцитов, или они вообще исчезают. Это в свою очередь снижает способность организма бороться с вирусами и различными инфекциями. Для лечения нейтропении (агранулоцитоза) народная медицина в первую очередь рекомендует применять средства, укрепляющие иммунитет.
Для лечения нейтропении народными средствами рекомендуется следующее средство. На 500 мл кипятка отварить 200 г потертой лука и 200 г сахара. Кипятить в течение 1 часа на маленьком огне постоянно помешивая. После охлаждения добавить 2 столовые ложки меда. Для лечения нейтропении (агранулоцитоза) рекомендуется принимать по 1 столовой ложке отвара 3 раза в день за 30 минут до еды.
Широко применяется для лечения агранулоцитоза народными методами следующий рецепт. 6 столовых ложек измельченной хвои заварить в 700 мл кипятка, кипятить в течение 15 минут на медленном огне, настоять 1 час. При нейтропении рекомендовано принимать по 200 мл отвара 3 раза в день добавляя сахар или мед по вкусу.
Для лечения нейтропении травами необходимо взять 300 граммов ядра грецкого ореха, 750 г клюквы и 4 яблока. Яблоки необходимо порезать на кубики, клюкву и орехи перемять. Смесь нужно пересыпать сахаром (750 грамм) и залить 300 мл воды. Довести до кипения, после чего немного охладить и залить в стикляний посуду. Для лечения агранулоцитоза принимать 1 столовой ложке смеси несколько раз в день запивая чаем.
В 400 мл кипятка отварить листья иван-чая (2 столовые ложки), листья мелиссы (2 столовые ложки), цветов каштана (2 столовые ложки) и листьев мяты перечной (2 столовые ложки). Принимать по 100 мл отвара 4 раза в день. Растение является одной из самых известных для лечения агранулоцитоза травами.
Настой для очищения крови при нейтропении.
Залить в термос 1 л горячей воды (не кипятка), добавить 100 граммов укропа, 200 граммов меда и пол столовой ложки измельченного корня валерианы. Настаивать 1 сутки, после чего принимать по 1 столовой ложке настоя 3 раза в сутки. Настой хранить в холодильнике.
1 чайную ложку измельченного корня девясила (сушеного) заварить в 200 мл кипятка, кипятить 10 минут. После охлаждения в теплом состоянии добавить 2 чайные ложки сахара и 20 граммов клюквенного сока. Принимать по 2 столовые ложки 3 раза в день.
1 чайную ложку листьев мяты перечной заварить в 250 мл кипятка. После охлаждения добавить 2 чайные ложки меда и 5 капель лимонного сока (свежего).
2 столовые ложки помятых ягод клюквы заварить в 200 мл кипятка, кипятить 10 минут и добавить 2 чайные ложки сахара. После охлаждения выпить за 1 раз. Принимать по 3 порции в день.
Заварить в 1,5 л кипятка по 1 чайной ложке листьев мелиссы, листьев пустырника, травы сушеницы, семена кориандра, цветов липы, корня валерианы, травы душицы и шишек хмеля. Кипятить на медленном огне 5 минут, настоять 10 часов. Принимать по 150 мл отвара 3 раза в день за 20 минут до еды. Отвар хранить в холодильнике.
2 столовые ложки листьев грецких орехов заварить в 500 мл кипятка, кипятить 10 минут, настоять 1 час. Принимать по 2 столовые ложки отвара 3 раза в день.
100 граммов перемолотого на мясорубке листьев алоэ, 100 гамив меда (жидкого) и 300 мл красного вина. Тщательно перемешать и настоять 10 часов. Принимать по 1 столовой ложке смеси 3 раза в день.
Источник
Гематологический синдром, характеризующийся снижением в крови концентрации гранулоцитов (зернистых лейкоцитов), называется агранулоцитозом. Заболевание несет опасность присоединения различных осложнений. Агранулоцитоз (гранулоцитопения, нейтропения) сопровождается развитием язвенного стоматита, ангины, пневмонии и других инфекционных процессов.
Формы заболевания
В зависимости от происхождения, агранулоцитоз бывает врожденным или приобретенным. При рождении заболевание является генетически обусловленным и почти не регистрируется. Приобретенные формы патологии встречаются с частотой 1 к 1300 случаев. В зависимости от механизма развития агранулоцитоза, выделяют следующие его формы:
- Миелотоксическая (цитостатическая болезнь) характеризуется гибелью делящихся клеток.
- Иммунная (гаптеновая), при которой в организме человека образуются аутоантитела.
- Идиопатическая (генуинная). Патогенез и этиология патологического процесса не установлены.
Схема лечения
Врачом учитывается происхождение патологии, степень ее выраженности, пол, возраст пациента, наличие осложнений и сопутствующих заболеваний. Для комплексной терапии используется ряд мероприятий:
- устранение причины, которая вызвала понижение в крови уровня гранулоцитов;
- полная стерильность;
- лечение, а также профилактика инфекционных осложнений;
- гормональная терапия;
- переливание лейкоцитарной массы;
- стимуляция лейкопоэза (образования лейкоцитов).
Этиотропное лечение
На устранение первичного фактора, который спровоцировал агранулоцитоз, направлено этиотропное лечение. Болезнь является показанием к прекращению лучевой терапии и применения цитостатиков. Если есть подозрение на медикаментозный агранулоцитоз, который вызывается приемом лекарственных препаратов, не имеющих прямого миелотоксического действия, то необходимо сразу прекратить их использование. В случае отмены медикаментов, вызвавших резкое понижение уровня гранулоцитов, возможно быстрое восстановление состояния крови.
Обеспечение полной стерильности
При остром течении болезни, когда у пациента в плазме крови наблюдаются низкие показатели гранулоцитов, больного помещают в стерильный бокс или одиночную палату. Это нужно для предотвращения любых контактов с внешней инфекцией. Медиками проводится постоянное кварцевание помещения, а посещение родственников откладывается до улучшения состояния больного.
Стероидная терапия
Если обнаружен аутоиммунный или миелотоксический агранулоцитоз, назначаются глюкокортикоиды. Данные препараты стимулируют лейкопоэз и тормозят продуцирование антилейкоцитарных антител. Как правило, для этих целей назначают Преднизолон в суточной дозировке 40-100 мг. При улучшении картины крови доза постепенно уменьшается.
Лечение осложнений агранулоцитоза
При отсутствии своевременной и адекватной терапии при снижении уровня гранулоцитов в крови развиваются тяжелые осложнения: гепатит, сепсис, медиастинит, перитонит.
При фиксируемой острой форме патологического процесса летальность достигает 80%. Для профилактики гнойных процессов и инфекционных осложнений применяется антибиотикотерапия. Назначаются антибактериальные препараты, не имеющие миелотоксического воздействия на организм.
Для лечения инфекционных осложнений врачи прописывают 2-3 антибиотика широкого спектра действия, которые вводятся перорально, внутривенно или внутримышечно. Для приема внутрь чаще назначают неабсорбирующиеся (не всасывающиеся) антибактериальные препараты для подавления кишечной микрофлоры.
Для профилактики инфекционных осложнений применяют 1-2 антибиотика широкого спектра действия внутримышечно или внутривенно в средних дозировках. Лечебная и профилактическая терапия проводится еще до полного выздоровления. Курс антибиотикотерапии дополняется противогрибковыми препаратами (Леворин, Нистатин). Часто врачи в комплексном подходе используются антистафилококковую плазму и иммуноглобулин.
Переливание лейкоцитарной массы и стимуляция лейкопоэза
Если антитела к антигенам не выявлены, то назначается переливание лейкоцитарной массы. Это сложная процедура, во время которой донорская кровь пропускается через ионообменную среду, после чего смешивается с желатином, способствующим разделению лейкоцитов и эритроцитов. После отделения плазмы получается лейкоцитарная масса, которую используют для лечения. Для предотвращения сенсибилизации (аллергии) ее подбирают с учетом совместимости с лейкоцитами больного по специальной системе HLA-антигенов.
Стимуляцию лейкопоэза лекарственными средствами проводят при врожденных и миелотоксических патологиях. Для этого используют гемопоэтические факторы роста – протеиновые гормоны, регулирующие дифференцировку и пролиферацию клеток красного костного мозга: Сарграмостим, Молграмостим, Филграстим.
Как лечить агранулоцитоз у детей
Генетический агранулоцитоз у детей или синдром Костманна – это самая тяжелая форма заболевания. Как правило, она передается по аутосомно-рецессивному типу, когда оба родителя здоровы, но являются носителями гена. Лечение патологического процесса зависит от его формы:
Форма заболевания | Методика лечения | Прогноз |
Миелотоксический агранулоцитоз |
| при развитии септических осложнений прогноз неблагоприятный. |
Аутоиммунный агранулоцитоз |
аутоиммунной агрессии ребенку показана стероидная терапия | неблагоприятный прогноз при развитии осложнений аутоиммунных заболеваний. |
Гаптеновый агранулоцитоз |
| исход болезни неблагоприятный у новорожденных в первые недели жизни. |
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация,
представленная в статье, носит ознакомительный характер. Материалы статьи не
призывают к самостоятельному лечению. Только квалифицированный врач может
поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных
особенностей конкретного пациента.
Источник

Агранулоцитоз – клинико-гематологический синдром, в основе которого лежит резкое уменьшение или отсутствие нейтрофильных гранулоцитов среди клеточных элементов периферической крови. Агранулоцитоз сопровождается развитием инфекционных процессов, ангины, язвенного стоматита, пневмонии, геморрагических проявлений. Из осложнений часты сепсис, гепатит, медиастинит, перитонит. Первостепенное значение для диагностики агранулоцитоза имеет исследование гемограммы, пунктата костного мозга, обнаружение антинейтрофильных антител. Лечение направлено на устранение причин, вызвавших агранулоцитоз, предупреждение осложнений и восстановление кроветворения.
Общие сведения
Агранулоцитоз – изменение картины периферической крови, развивающееся при ряде самостоятельных заболеваний и характеризующееся снижением количества или исчезновением гранулоцитов. В гематологии под агранулоцитозом подразумевается уменьшение количества гранулоцитов в крови менее 0,75х109/л или общего числа лейкоцитов ниже 1х109/л. Врожденный агранулоцитоз встречается крайне редко; приобретенное состояние диагностируется с частотой 1 случай на 1200 человек. Женщины страдают агранулоцитозом в 2-3 раза чаще мужчин; обычно синдром выявляется в возрасте старше 40 лет. В настоящее время в связи с широким использованием в лечебной практике цитотоксической терапии, а также появлением большого количества новых фармакологических средств частота случаев агранулоцитоза значительно увеличилась.
Агранулоцитоз
Причины агранулоцитоза
Миелотоксический агранулоцитоз возникает вследствие подавления продукции клеток-предшественников миелопоэза в костном мозге. Одновременно в крови отмечается снижение уровня лимфоцитов, ретикулоцитов, тромбоцитов. Данный вид агранулоцитоза может развиваться при воздействии на организм ионизирующего излучения, цитостатических препаратов и других фармакологических средств (левомицетина, стрептомицина, гентамицина, пенициллина, колхицина, аминазина) и др.
Иммунный агранулоцитоз связан с образованием в организме антител, действие которых обращено против собственных лейкоцитов. Возникновение гаптенового иммунного агранулоцитоза провоцирует прием сульфаниламидов, НПВС-производных пиразолона (амидопирина, анальгина, аспирина, бутадиона), препаратов для терапии туберкулеза, сахарного диабета, гельминтозов, которые выступают в роли гаптенов. Они способны образовывать комплексные соединения с белками крови или оболочками лейкоцитов, становясь антигенами, по отношению к которым организм начинает продуцировать антитела. Последние фиксируются на поверхности белых кровяных телец, вызывая их гибель.
В основе аутоиммунного агранулоцитоза лежит патологическая реакция иммунной системы, сопровождающаяся образованием антинейтрофильных антител. Такая разновидность агранулоцитоза встречается при аутоиммунном тиреоидите, ревматоидном артрите, системной красной волчанке и других коллагенозах.
Агранулоцитоз, развивающийся при некоторых инфекционных заболеваниях (гриппе, инфекционном мононуклеозе, малярии, желтой лихорадке, брюшном тифе, вирусном гепатите, полиомиелите и др.) также имеет иммунный характер. Выраженная нейтропения может сигнализировать о хроническом лимфолейкозе, апластической анемии, синдроме Фелти, а также протекать параллельно с тромбоцитопенией или гемолитической анемией. Врожденный агранулоцитоз является следствием генетических нарушений.
Патологические реакции, сопровождающие течение агранулоцитоза, в большинстве случаев представлены язвенно-некротическими изменениями кожи, слизистой оболочки полости рта и глотки, реже — конъюнктивальной полости, гортани, желудка. Некротические язвы могут возникать в слизистой кишечника, вызывая перфорацию кишечной стенки, развитие кишечных кровотечений; в стенке мочевого пузыря и влагалища. При микроскопии участков некроза обнаруживается отсутствие нейтрофильных гранулоцитов.
Патанатомия
Гранулоцитами называются лейкоциты, в цитоплазме которых при окрашивании определяется специфическая зернистость (гранулы). Гранулоциты вырабатываются в костном мозге, поэтому относятся к клеткам миелоидного ряда. Они составляют самую многочисленную группу лейкоцитов. В зависимости от особенностей окрашивания гранул эти клетки подразделяются на нейтрофилы, эозинофилы и базофилы – они различаются по своим функциям в организме.
На долю нейтрофильных гранулоцитов приходится до 50-75% всех белых кровяных телец. Среди них различают зрелые сегментоядерные (в норме 45-70%) и незрелые палочкоядерные нейтрофилы (в норме 1-6%). Состояние, характеризующееся повышением содержания нейтрофилов, носит название нейтрофилии; в случае понижения количества нейтрофилов говорят о нейтропении (гранулоцитопении), а в случае отсутствия – об агранулоцитозе.
В организме нейтрофильные гранулоциты выполняют роль главного защитного фактора от инфекций (главным образом, микробных и грибковых). При внедрении инфекционного агента нейтрофилы мигрируют через стенку капилляров и устремляются в ткани к очагу инфекции, фагоцитируют и разрушают бактерии своими ферментами, активно формируя местный воспалительный ответ. При агранулоцитозе реакция организма на внедрение инфекционного возбудителя оказывается неэффективной, что может сопровождаться развитием фатальных септических осложнений.
Классификация
В первую очередь, агранулоцитозы подразделяются на врожденные и приобретенные. Последние могут являться самостоятельным патологическим состоянием или одним из проявлений другого синдрома. По ведущему патогенетическому фактору различают миелотоксический, иммунный гаптеновый и аутоиммунный агранулоцитоз. Также выделяют идиопатическую (генуинную) форму с неустановленной этиологией.
По особенностям клинического течения дифференцируют острые и рецидивирующие (хронические) агранулоцитозы. Тяжесть течения агранулоцитоза зависит от количества гранулоцитов в крови и может быть легкой (при уровне гранулоцитов 1,0–0,5х109/л), средней (при уровне менее 0,5х109/л) или тяжелой (при полном отсутствии гранулоцитов в крови).
Симптомы агранулоцитоза
Клиника иммунного агранулоцитоза обычно развивается остро, в отличие от миелотоксического и аутоиммунного вариантов, при которых патологические симптомы возникают и прогрессируют постепенно. К ранними манифестным проявлениям агранулоцитоза относятся лихорадка (39-40°С), резкая слабость, бледность, потливость, артралгии. Характерны язвенно-некротический процессы слизистой оболочки рта и глотки (гингивиты, стоматиты, фарингиты, ангины), некротизация язычка, мягкого и твердого нёба. Данные изменения сопровождаются саливацией, болью в горле, дисфагией, спазмом жевательной мускулатуры. Отмечается регионарный лимфаденит, умеренное увеличение печени и селезенки.
Для миелотоксического агранулоцитоза типично возникновение умеренно выраженного геморрагического синдрома, проявляющегося кровоточивостью десен, носовыми кровотечениями, образованием синяков и гематом, гематурией. При поражении кишечника развивается некротическая энтеропатия, проявлениями которой служат схваткообразные боли в животе, диарея, вздутие живота. При тяжелой форме возможны осложнения в виде прободения кишечника, перитонита.
При агранулоцитозе у больных могут возникать геморрагические пневмонии, осложняющиеся абсцессами и гангреной легкого. При этом физикальные и рентгенологические данные бывают крайне скудными. Из числа наиболее частых осложнений возможны перфорация мягкого нёба, сепсис, медиастинит, острый гепатит.
Диагностика
Группу потенциального риска по развитию агранулоцитоза составляют пациенты, перенесшие тяжелое инфекционное заболевание, получающие лучевую, цитотоксическую или иную лекарственную терапию, страдающие коллагенозами. Из клинических данных диагностическое значение представляет сочетание гипертермии, язвенно-некротических поражений видимых слизистых и геморрагических проявлений. Назначаются следующие лабораторные исследования:
- Общий анализ крови. Картина периферической крови характеризуется лейкопенией (1-2х109/л), гранулоцитопенией (менее 0,75х109/л) или агранулоцитозом, умеренной анемией, при тяжелых степенях – тромбоцитопенией.
- Миелограмма. При исследовании миелограммы выявляется уменьшение количества миелокариоцитов, снижение числа и нарушение созревания клеток нейтрофильного ростка, наличие большого количества плазматических клеток и мегакариоцитов.
- Анализ на антитела. Для подтверждения аутоиммунного характера агранулоцитоза производится определение антинейтрофильных антител.
Всем пациентам с агранулоцитозом показано проведение рентгенографии легких, повторные исследования крови на стерильность, исследование биохимического анализа крови, консультация стоматолога и отоларинголога. Дифференцировать агранулоцитоз необходимо от острого лейкоза, гипопластической анемии. Также необходимо исключение ВИЧ-статуса.
Лечение агранулоцитоза
Пациенты с верифицированным агранулоцитозом должны быть госпитализированы в отделении гематологии. Больные помещаются в палату-изолятор с асептическими условиями, где проводится регулярное кварцевание, ограничивается посещение, медицинский персонал работает только в шапочках, масках и бахилах. Эти меры направлены на предупреждение инфекционных осложнений.
В случае развития некротической энтеропатии осуществляется перевод больного на парентеральное питание. Пациентам с агранулоцитозом необходим тщательный уход за полостью рта (частые полоскания рта антисептическими растворами, смазывание слизистых оболочек). Терапия агранулоцитоза начинается с устранения этиологического фактора (отмены миелотоксических препаратов и химических веществ и т. д.).
Для профилактики гнойной инфекции назначаются неабсорбируемые антибиотики, противогрибковые препараты. Показано внутривенное введение иммуноглобулина и антистафилококковой плазмы, трансфузии лейкоцитарной массы, при геморрагическом синдроме — тромбоцитарной массы. При иммунном и аутоиммунном характере агранулоцитоза назначаются глюкортикоиды в высоких дозах. При наличии в крови ЦИК и антител проводится плазмаферез. В комплексном лечении агранулоцитоза используются стимуляторы лейкопоэза.
Прогноз и профилактика
Неблагоприятный прогноз наблюдается при развитии тяжелых септических осложнений, повторном развитии гаптеновых агранулоцитозов. Профилактика агранулоцитоза, главным образом, заключается в проведении тщательного гематологического контроля во время курса лечения миелотоксическими препаратами, исключении повторного приема лекарств, ранее вызвавших у больного явления иммунного агранулоцитоза.
Источник


