Лишний позвонок в поясничном отделе фото

В норме поясничный отдел позвоночника у человека состоит из пяти позвонков. Они неподвижны и не несут динамической нагрузки. Каждый позвонок имеет обозначение, позвонки поясничного отдела кодируются символами L1-L5.
Иногда встречается врожденная аномалия, когда у человека формируется лишний шестой позвонок в поясничном отделе. Он располагается у крестца, позвонок L5 при этом утрачивает связь с крестцом. Такое строение обычно обнаруживают случайно на рентгенограмме. О том, как проявляется эта патология, какую опасность несет, будет описано в данной статье.
Что такое люмбализация позвонка
Образование аномальных позвонков в поясничном отделе – редкое явление. Еще реже встречается образование лишнего позвонка в шейном отделе.
Нижнюю часть позвоночника образует крестец. Он соединяет позвоночник с тазовыми костями и принимает нагрузку от верхних отделов. Все крестцовые позвонки неподвижны и соединены между собой в единой целое. Это необходимо для поддержки всего позвоночника.
Лишний позвонок S1 – стоящий первым в крестцовом отделе «превращается» в шестой позвоночник поясничного отдела. Его строение и соединение с позвоночником может принимать разные формы и вызывать проблемы со здоровьем.
Описанное выше аномальное строение называют люмбализацией. Она встречается у 2-3% обратившихся с болями в пояснице и бывает не выявленной до конца жизни, если патология никак себя не проявляет.

Классификация патологии
В зависимости от того, как отделен позвонок S1 от крестца, выделяют несколько видов люмбализации:
- полная люмбализация означает, что дополнительный позвонок в поясничном отделе отделен от крестцовой области и выглядит, как обычный позвонок;
- неполная люмбализация S1 позвонка происходит, когда от крестца отделены некоторые части позвонка;
- односторонняя выглядит так: одна сторона аномального позвонка похожа на первый крестцовый, а другая – на пятый поясничный позвонки;
- двусторонняя определяется точной схожестью с первым крестцовым либо с пятым поясничным позвонком.
Люмбализация может быть:
- костной;
- хрящевой;
- суставной.
В зависимости от локации боли:
- седалищной;
- поясничной.
Причины развития и основные симптомы
Причины патологии до конца не выяснены. Есть ряд предположений, которые принято считать причинами:
- наследственный фактор;
- инфекции, перенесенные во время беременности;
- интоксикация в период внутриутробного развития, в том числе алкоголизм или употребление других психоактивных веществ;
- гинекологические заболевания;
- прием противозачаточных препаратов.
Признаки люмбализации могут вовсе отсутствовать, и человек может прожить всю жизнь, не подозревая о ее наличии. Только в тяжелых случаях возникают боли в спине или пояснице. Чаще всего они появляются в возрасте 20-25 лет после физических нагрузок (прыжков, сгибаний в позвоночнике, подъема тяжестей).

Боль возникает в вертикальном положении позвоночника и стихает в положении лежа. Наблюдается:
- усиленный поясничный лордоз;
- увеличение боковых отростков позвонков;
- уменьшение подвижности в области поясницы;
- болезненность при надавливании на область аномального позвонка;
- ущемление седалищного нерва или нервных корешков;
- боль ноющего характера;
- боли, отдающие в ягодицы или на внутреннюю поверхность бедра;
- наличие сколиоза, остеохондроза или кифоза.
Методы диагностики и лечения
Для постановки диагноза врач определяет:
- характер боли;
- в какую сторону произошло изменение лордоза: уплощения или увеличения;
- рентген в нескольких проекциях.
Примечание. Если рентген не дает ясной картины, применяют компьютерную или магнитно-резонансную томографию.
Лечение люмбализации основано на симптоматике и зависит от степени проявлений. Если человека в молодом возрасте беспокоят незначительные боли в области поясницы, ему назначаются обезболивающие и противовоспалительные средства.
Если болевой синдром ярко выражен и не устраняется лекарственными препаратами, проводится операция по стабилизации S1 позвонка. Она предотвращает прогресс его смещения.
Также в терапии используют физиолечение, массаж, лечебную физкультуру и ношение ортопедического корсета.
Физиолечение направлено на укрепление и нормализацию обменных процессов в области применения. Для этого используют такие методы, как электрофорез с обезболивающим препаратом, ультразвук, парафиновые аппликации. Они улучшают кровообращение в области позвоночника, уменьшают боли, снимают мышечные спазмы и способствуют расслаблению. Кроме того, они усиливают действие лекарственных препаратов и способствуют их лучшему проникновению на клеточном уровне.
Массаж также улучшает микроциркуляцию, делает мышцы мягкими и эластичными, снимая мышечное напряжение и спазмы.

Лечебная физкультура
Лечебная физкультура (ЛФК) необходима для восстановления подвижности позвоночника и укрепления мышц спины. Упражнения подбираются индивидуально, в зависимости от наличия вторичных патологий и состояния пациента. При наличии сколиоза ЛФК дополняют корригирующей гимнастикой. С ее помощью устраняют искривление позвоночника.
Для укрепления поясничного отдела практикуют такие упражнения:
- лежа на ровной твердой поверхности, согните ноги в коленях и поставьте на ширине плеч, сделайте глубокий вдох и выдох, повторите 10 раз;
- лежа, подтяните согнутые в коленях ноги к груди, а руки разведите в стороны, задержитесь в этом положении, удерживая ноги, затем вернитесь в исходное положение и расслабьтесь;
- лежа, разведите руки в стороны, медленно поворачивайте колени в стороны, стараясь дотянуться до пола, голову при этом поворачивайте в противоположную сторону;
- для растяжения позвоночника в том же положении лежа (колени согнуты) приподнимите таз вверх и оторвите спину от пола, опираясь стопами и лопатками, спина должна сохранять ровное положение, задержитесь на несколько секунд наверху и вернитесь в исходное положение;
- вис на турнике;
- сидя, вытяните одну ногу перед собой, вторую согните в колене и положите на пол, далее, сохраняя спину ровной, сгибайтесь к вытянутой ноге, стараясь дотянуться до стопы (можно не дотягиваться до стопы полностью, важно почувствовать растяжение мышц спины, не искривляя ее положения, постепенно наклон увеличится);
- лежа на животе, вытяните руки вперед перед собой, приподнимайте и держите над уровнем пола несколько секунд, затем вернитесь в исходное положение;
- аналогично предыдущему упражнения, приподнимайте над полом руки и ноги одновременно.
Эти упражнения можно выполнять как для лечения, так и для профилактики болей. Нельзя их использовать в период обострения патологии. Следите за правильной техникой выполнения и своими ощущениями, упражнения не должны вызывать дискомфорт или боль.
Кроме того, для здоровья спины очень полезно плавание. Оно снимает нагрузку с позвоночника, расслабляет мышцы и является отличной профилактикой различных заболеваний. Йога, кинезис, пилатес и другие мягкие виды фитнеса направлены на восстановление и укрепление опорно-двигательного аппарата.
Для людей с проблемным позвоночником противопоказаны тренировки с осевой нагрузкой на позвоночный столб: прыжки, бег или другие активные виды спорта, где есть риск получения травмы.

Ортопедические корсеты
Показания к использованию ортопедического корсета при люмбализации определяются лечащим врачом. Он назначает его вид и продолжительность ношения.
Корсет назначается в таких случаях, как:
- приступы ишиаса и люмбаго;
- нестабильное положение позвонка S1;
- смещение позвонка;
- сколиоз у детей, развившийся на фоне люмбализации (если у ребенка диагностирована третья степень сколиоза, самая тяжелая, корсет конструируется индивидуально);
- профилактика смещения позвонков.
Хирургическое лечение
Хирургическое лечение люмбализации проводится только при наличии стойких сильных болей и неэффективности консервативных методов лечения. При операции удаляют отростки поясничного позвонка, а лишний позвонок на копчике фиксируют костным трансплантатом или металлоконструкцией.
Исход лечения благоприятный. Если отсутствуют вторичные патологии и соблюдаются все рекомендации врача, пациент возвращается к своей привычной жизни и сохраняет трудоспособность.
Важно! Прооперированным пациентам запрещено заниматься тяжелым физическим трудом в течение всей жизни.
Возможные осложнения
Иногда при наличии провоцирующих факторов (поднятие тяжестей, травма поясничного отдела) может произойти смещение аномального позвонка. Это приводит к сдавливанию крестца и болям.
Люмбализация может существенно изменить функциональность поясничного отдела, привести к смещению центра тяжести, искривлению позвоночного столба и смещению крестца. Это провоцирует развитие таких патологий, как:
- сколиоз;
- люмбаго;
- остеохондроз;
- спондилез.

Заключение
Люмбализация S1 позвонка — редкая форма патологии позвоночника. Она обнаруживается только при тяжелых формах патологических изменений или при травмах позвоночника. Благодаря современным методам диагностики и лечения аномалия легко выявляется и успешно лечится.
Источник
Люмбализация – это врожденный дефект позвоночника, который характеризуется аномальным недоразвитием начального крестцового сегмента (он обозначается как s1). Недоразвитый позвонок не срастается с остальными костными структурами крестца и примыкает к поясничному отделу, получая обозначение l6.
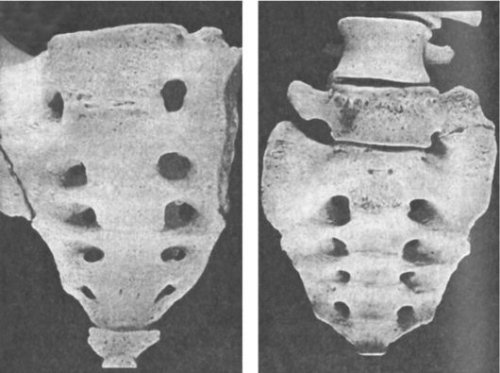
Люмбализация s1 позвонка
Заболевание часто протекает бессимптомно в течение многих лет, а первые клинические проявления диагностируются обычно после сорокалетнего возраста, когда начинаются ранние процессы естественного старения организма и обезвоживание костно-хрящевой ткани. Люмбализацию также называют аномальным развитием (или недоразвитием) крестца, так как в основе патогенетического механизма лежит нарушение сращивания крестцовых позвонков, происходящее в период эмбрионального развития.
Люмбализация L5 S1
При отсутствии других заболеваний опорно-двигательной системы операционное лечение люмбализации s1 позвонка не требуется. Применение консервативной коррекции показано лишь при выраженном болевом синдроме в поясничной области: в остальных случаях обычно выбирается тактика наблюдения.
Недоразвитие крестца: патогенез люмбализации
Врожденные дефекты позвоночника всегда связаны с нарушением эмбрионального развития, когда происходит формирование и закладка костей и органов нервной системы. Одним из важнейших органов эмбриона является нервная трубка, зачатки которой формируются на 4-5 неделе беременности. В этот период у плода образуются первичные позвонки (их еще называют перепончатыми позвонками), состоящие из тела и невральной дуги. На этом же сроке образуются участки хрящевой ткани, которые к 7-8 неделям гестации постепенно начнут замещаться костными структурами.
Процесс формирования костной ткани в крестцовом отделе значительно отличается от других позвонков, так как дополнительные точки окостенения в данном сегменте позвоночника появляются лишь на седьмом месяце внутриутробного развития. Всего у зародыша закладывается 12-13 копчиковых и крестцовых позвонков, которые в процессе редукции сращиваются с другими структурами костного скелета, и их число уменьшается до 9-10 (5 крестцовых позвонков и 4-5 копчиковых позвонков). Полное сращение крестцовых позвонков в единый крестец происходит к 17-20 годам, но если процесс нейруляции в стадии эмбрионального развития был нарушен, развиваются различные аномалии и дефекты, одним из которых является люмбализация.
Строение позвоночника – сложная система. Когда один элемент выходит из строя, нагрузка падает на остальные, при этом человек испытывает боль, присутствует ограничение подвижности. Чтобы подробнее понимать, что собой представляет то или иное заболевание опорно-двигательного аппарата, стоит изучать не только клинические проявления, но и анатомию. В статье по ссылке изложена подробная информация об анатомии крестцовых позвонков, элементах и функциях крестца.
Причины люмбализации s1 позвонка
До сих специалисты не могут точно назвать причины данной патологии, но ведущая роль в аномалиях подобного рода отводится воздействию внешних и внутренних негативных факторов во время внутриутробного роста. Особенно опасным в этом плане является первый триместр, когда происходит закладка важнейших органов, необходимых для осуществления жизнедеятельности: нервной трубки (из нее впоследствии формируется головной и спинной мозг), сердца, дыхательных путей, органов пищеварения и выделения.
Наиболее значимыми факторами, способными повлиять на развитие позвоночника у плода, врачи называют:
- нестабильность гормонального фона матери на фоне ожирения, сахарного диабета, гипо- и гипертиреоза и других эндокринологических патологий;
- возраст женщины старше 35 лет (ранее этот показатель равнялся 40 годам);

После 35 лет возрастает риск патологий у плода
- пагубные привычки матери (злоупотребление алкоголем, курение во время беременности);
- инфицирование плода через кровеносные сосуды плаценты или амниотические воды;
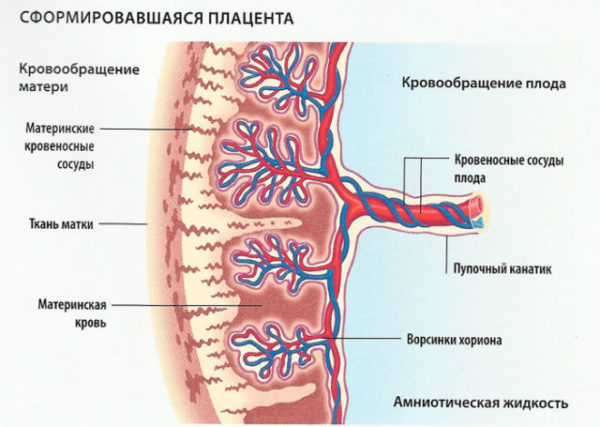
Плацентарное кровообращение плода
- хронические стрессы, сильные эмоциональные потрясения в первой половине беременности;
- длительное использование оральных контрацептивов или гормональных противозачаточных средств перед наступлением беременности;

Долгий прием оральных контрацептивов может обернуться беременностью с патологиями плода, в том числе люмбализацией
- прием сильнодействующих препаратов, обладающих эмбриотоксическим действием и проникающих через гематоплацентарный барьер, в первом триместре беременности.
Роль наследственного фактора в развития люмбализации пока не определена, так как отсутствуют достоверные данные о количестве пациентов с данной патологией позвоночника. Это связано с тем, что при костной и хрящевой форме люмбализации больные, как правило, не чувствуют болезненных ощущений и какого-либо дискомфорта в области поясницы, поэтому не обращаются к врачам для прохождения необходимой диагностики. Несмотря на это, ортопеды и вертебрологи не исключают значимость генетического фактора и возможность наследования люмбализации от родителей или ближайших кровных родственников.

Не исключено, что люмбализация может передаваться по наследству
Обратите внимание! По разным данным, количество пациентов с диагнозом «люмбализация s1 позвонка» составляет от 1,7% до 5,1%. За медицинской помощью больные с выраженными болевыми синдромами, связанными с отделением начального сегмента крестцового отдела, впервые обращаются обычно в возрасте 18-22 лет.
Чем опасно аномальное развитие крестца?
В большинстве случаев пациенты с четырьмя крестцовыми и шестью поясничными позвонками не замечают каких-либо патологий и не предъявляют никаких жалоб, поэтому при случайном выявлении люмбализации не придают должного значения лечению и необходимому режиму. Такой подход опасен высоким риском развития осложнений, например, остеохондроза, кифоза, сколиоза, спондилеза и других заболеваний, в основе которых лежит деформация анатомических структур позвоночника.
Одно из возможных осложнений — сколиоз
Почти у 60% больных с люмбализацией отмечается выраженное искривление позвоночника, которое становится заметным еще в раннем возрасте и диагностируется при прохождении обязательной медицинской комиссии перед поступлением в дошкольное образовательное учреждение.
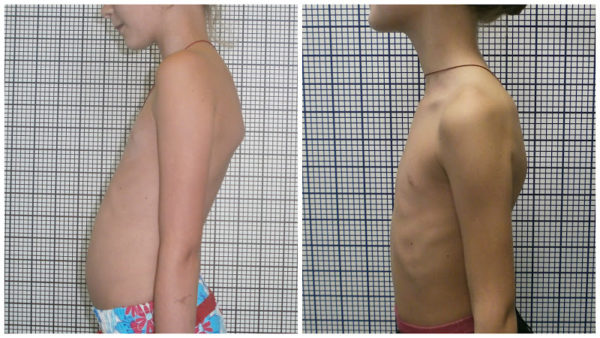
Выраженное искривление позвоночника
Если на данном этапе не предпринимать никаких действий для коррекции патологии, в будущем у ребенка возможно развитие тяжелых форм сутулости, связанных со смещением и деформацией центральной оси позвоночной трубки. С возрастом будут прогрессировать и другие отклонения, связанные с недоразвитием крестца, например:
- смещение замыкающего позвонка l6 во время интенсивных физических нагрузок, например, поднятия тяжестей;
- отклонение крестца назад и нарушение центра тяжести (влияет на осанку, тонус брюшных мышц и функционирование органов малого таза);
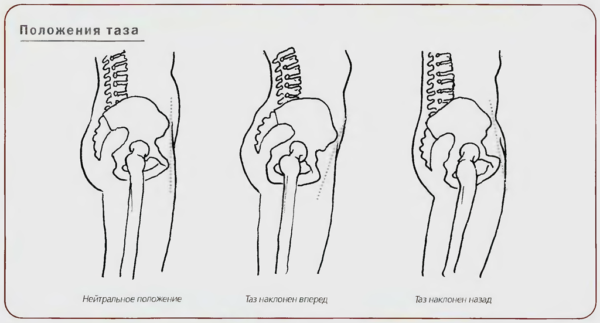
Положения таза в норме и патологические
- ухудшение кровообращения и изменение структурных особенностей паравертебральных мягких тканей в области пораженного сегмента позвоночника;
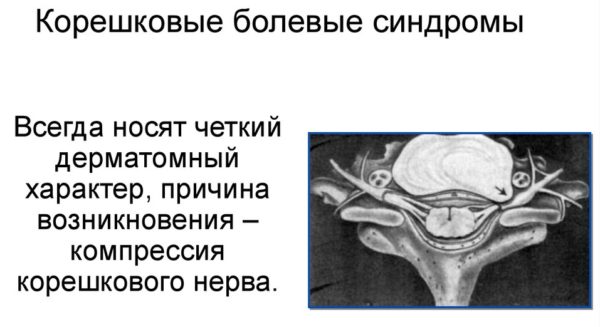
- развитие корешкового синдрома (радикулопатии).
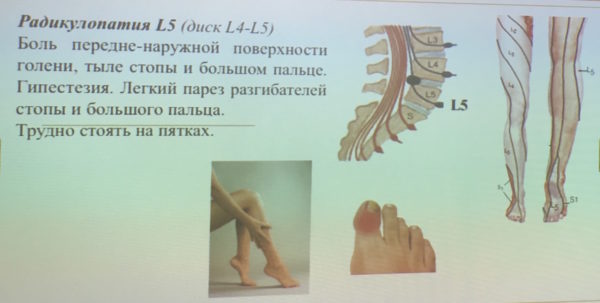
Радикулопатия
Корешковый синдром представляет собой комплекс болевых и неврологических симптомов, возникающих в результате сдавливания и ущемления нервных окончаний спинномозговых нервов. Больной при этом чувствует острую боль (люмбаго), которая может принимать хроническое течение и длиться несколько месяцев и даже лет, характеризуясь чередованием ремиссий и рецидивов.
У пациентов с люмбализацией первого крестцового позвонка нередко диагностируется и седалищный синдром, вызванный компрессией самого крупного и толстого нерва в организме человека (седалищного), который проходит через копчик и крестец, полость малого таза и обе конечности. Боли, вызванные сдавливанием седалищного нерва, называются люмбоишиалгией.
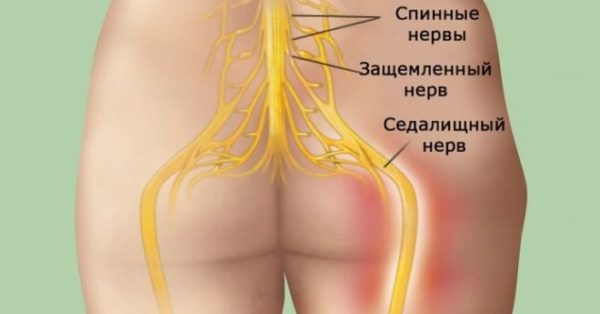
Защемление седалищного нерва
Важно! Выраженная люмбалгия и люмбоишиалгия (люмбаго с ишиасом) могут стать причиной временного ограничения трудоспособности человека, а также способности к передвижению и выполнению действий по самообслуживанию. Если данные патологии развиваются на фоне люмбализации позвонка на уровне s1, следует своевременно принимать меры для коррекции первопричины и связанных с ней осложнений (деформация позвонков и межпозвоночных дисков, смещение позвонков, отек и воспаление мягких тканей, воспаление нервных корешков).
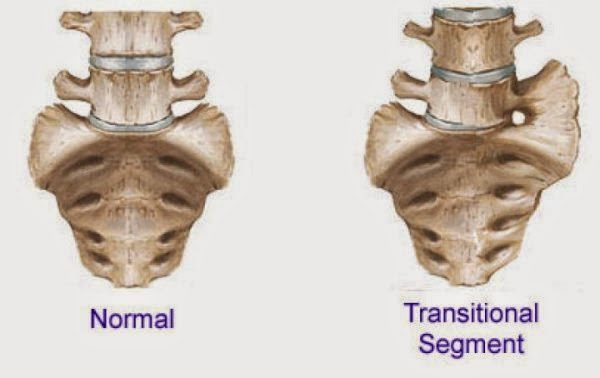
Классификация
Существует несколько типов классификация люмбализации, но наиболее распространенным является деление по степени отделения первого крестцового позвонка.
Классификация по степени отделения s1 позвонка
| Форма | Что это такое? |
|---|---|
| Полная. | Позвонок s1 становится частью поясничного отдела, удлиняя его. Связь с крестцом отсутствует. |
| Частичная. | Позвонок s1 отделяется от анатомического расположения крестца не полностью, но при этом теряет с ними связь и взаимодействие. Это наиболее тяжелая форма люмбализации, при которой у взрослых пациентов наблюдается ограниченность движений в пояснице, а по краям выступающих отростков позвонков разрастаются костные наросты в виде шипов или крючьев. |
Классификация по анатомическому строению
| Разновидность | Чем характеризуется? |
|---|---|
| Односторонняя. | Аномальный позвонок имеет неоднородную структуру и с одной стороны похож на s1, со второй – на l5. |
| Двухсторонняя. | Недоразвитый позвонок полностью похож либо на s1, либо на l5. |
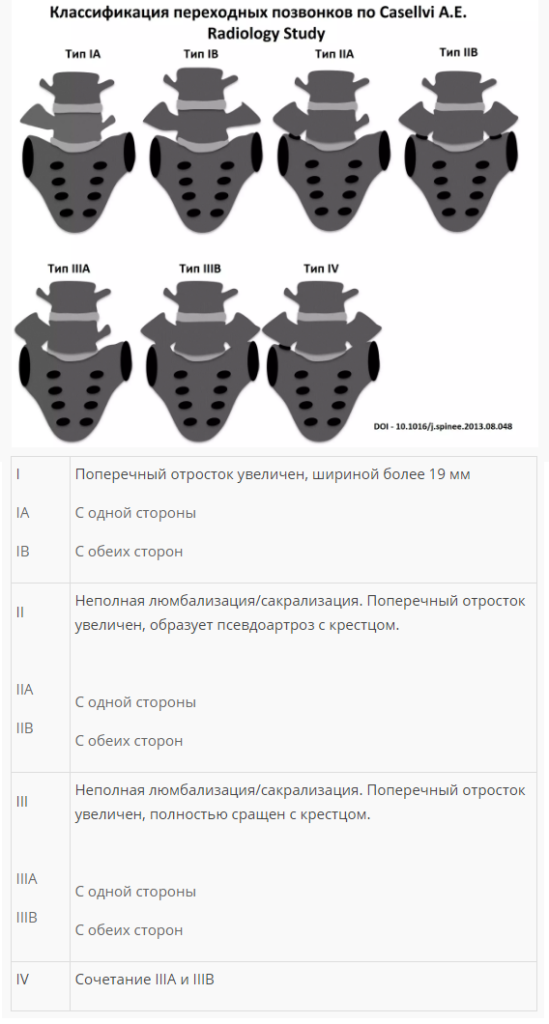
Классификация переходных позвонков
Клиническая картина
Почти 60-70% случаев люмбализации s1 выявляются случайно, поскольку выраженный болевой синдром характерен только для суставной формы патологии, а в остальных случаях болезнь протекает бессимптомно или со смазанной симптоматикой. Клинические симптомы также могут различаться в зависимости от типа болевого синдрома, по которому патологию делят на две формы: седалищную (корешковую) и поясничную.
Для поясничной люмбализации характерны следующие признаки и симптомы:
- ноющая, длительная боль, которая возникает не только в пояснице, но и по ходу всего позвоночника;
- нарушение чувствительности в области верхней части ног и поясницы;
- ограничение подвижности в крестцово-поясничном сегменте позвоночника;
- выраженный поясничный лордоз (патологический изгиб вперед).
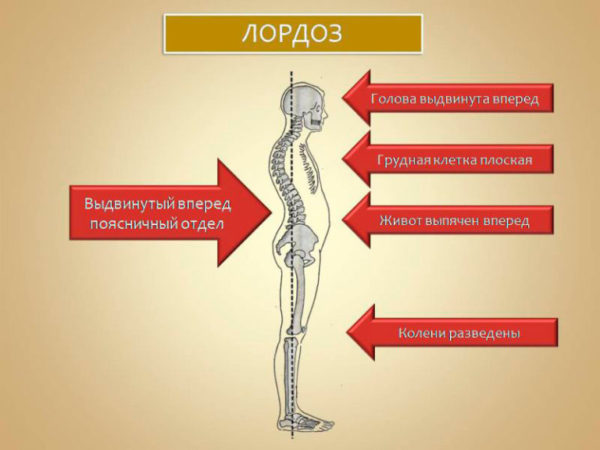
Лордоз, проявления
При осмотре больного врач выявляет болезненность в нижней части спины при пальпации и обнаружении максимально болезненных и триггерных точек.
Седалищная форма может проявляться следующими признаками:
- боли в ягодичных мышцах, бедрах, нижних конечностях и стопах;
- невозможность поднять вверх выпрямленную ногу из положения «лежа на спине» (положительный синдром Ласега-Фальре);
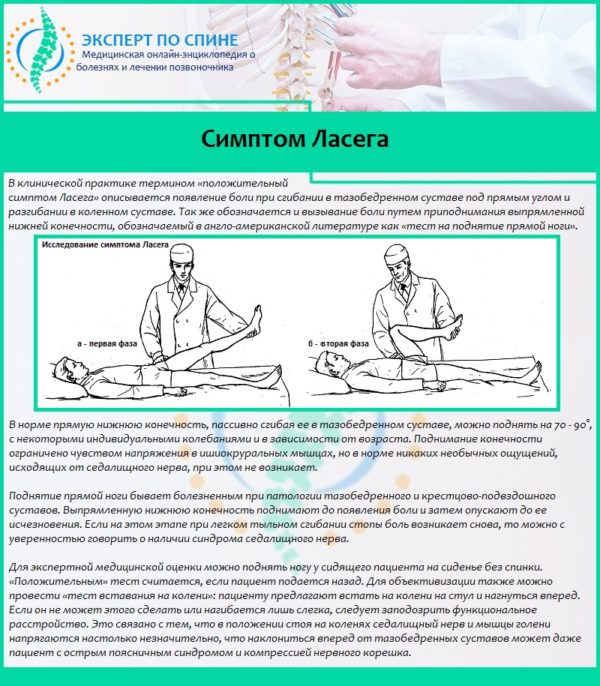
Симптом Ласега
- усиление болевого синдрома после длительного стояния (в лежачем положении боли ослабевают или полностью проходят);
- сильные боли в ногах и пояснице при спуске со ступеней (подъем вверх не доставляет больному неприятных ощущений и дискомфорта).

Сильные боли в ногах и пояснице наблюдаются только при спуске со ступеней
Обратите внимание! Одним из специфических методов диагностики люмбализации в домашних условиях является попытка приземлиться на пятки в прыжке с согнутыми коленями. Человек с люмбализацией позвонка s1 сделать этого не сможет из-за резкой боли.
Диагностика
Основным методом диагностики люмбализации позвонка s1 с высокой степенью достоверности и информативности является рентгенологическое исследование позвоночника, которое выполняется в двух проекциях.
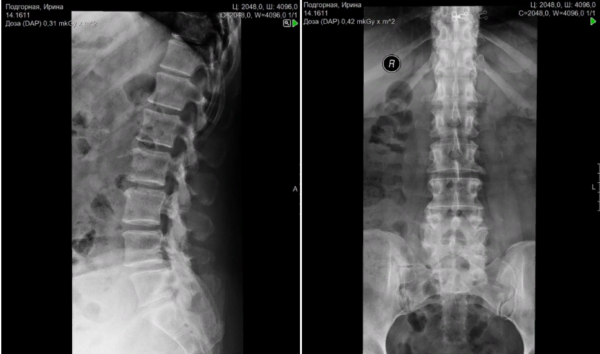
Рентген в двух проекциях. На снимках асимметричная правосторонняя «болезненная» сакрализация переходного пояснично-крестцового (6-го) позвонка с антелистезом L5 I степени
Основаниями для постановки данного диагноза являются следующие диагностические признаки:
- дополнительная тень на уровне пятого поясничного позвонка;
- уменьшение высоты тела позвонка на уровне l5;
- уменьшение длины остистого отростка, замыкающего поясничный позвонок;
- обнаружение щели на уровне верхних крестцовых позвонков.
При наличии сомнений врач может назначить дополнительное обследование, включающее магнитно-резонансное сканирование или мультиспиральную компьютерную томографию позвоночника, а также консультацию невролога (при подозрении на радикулит, люмбоишиалгию или корешковый синдром).
Методы лечения
Лечение люмбализации требуется только в том случае, если больной испытывает сильные боли, мешающие выполнению трудовых и повседневных обязанностей, или у него имеются признаки сколиоза, спондилеза, остеохондроза и других заболеваний, которые могут возникать при осложненном течении.
Медикаментозные средства используются для купирования болезненных ощущений и предупреждения воспалительных процессов, особенно если у пациента имеются признаки седалищного синдрома. В качестве препаратов выбора обычно применяются препараты с противовоспалительным и обезболивающим действием из группы НПВС («Кетопрофен», «Ибупрофен», «Диклофенак»).