Мрт после удаления межпозвоночной грыжи поясничного отдела позвоночника
Видеокурс по восстановлению позвоночника «Дедушкин Секрет»
«Жизнь Без Ограничений, Или Как 29-и Летний Парень За 5 Месяцев Вылечил «Неизлечимую» Межпозвоночную Грыжу Размером 1,4 Сантиметра Без Операции»
Вы сможете восстановить позвоночник:
• С любым размером межпозвоночной грыжи, затрачивая 20 минут в день;
• Без специальных знаний;
• В домашних условиях.
Средний результат восстановления позвоночника при применении данной Системы составляет 4 месяца!
Видеокурс

Опасно ли выполнять МРТ после операции? Этот вопрос актуален, поскольку после хирургического вмешательства организм довольно уязвим и ему необходимо время на полное восстановление. Отталкиваясь от этого фактора, врач подбирает диагностическую программу с учетом двух требований: безопасность и высокая информативность выбранной методики. Попробуем объективно рассмотреть, почему именно МРТ после операции столь широко распространено относительно других методов инструментальной диагностики.
МРТ после операции: преимущества процедуры
МРТ часто назначают после хирургической операции как наиболее информативную методику. Магнитно-резонансная томография основана на эффекте магнитного резонанса атомных ядер. Перед манипуляцией пациента на подвижной кушетке помещают в тоннель томографа, через его тело пропускают серию радиочастотных импульсов, изменяющих электромагнитный отклик атомов водорода. Эти величины регистрируются специальными датчиками, и после компьютерной обработки проецируется на экран в виде изображения зоны интереса в нескольких плоскостях. Полученные томограммы используются диагностом для оценки состояния внутренних органов, выявления воспалительно-дегенеративных изменений, опухолей и других патологических процессов.
Безопасность МРТ подтверждена многочисленными исследованиями. Кроме того, этот вариант томографии не предполагает лучевой нагрузки на организм пациента. Немаловажным преимуществом МР-диагностики служит ее неинвазивность, то есть сканирование выполняют без нарушения целостности кожи и внешних слизистых оболочек.
Показания к МРТ после операций на внутренних органах
МРТ после операций на сердце назначают для мониторинга результатов хирургического вмешательства, коррекции врожденных аномалий и дефектов сердечно-сосудистой системы. МР-сканирование предоставляет исчерпывающую информацию об анатомии сердечной мышцы, функционировании ее клапанов и сосудистого кровотока.
Одно из наиболее распространенных вмешательств на позвоночнике — удаление межпозвоночной грыжи. Подобная операция сопряжена с риском появление ряда осложнений, среди которых:
- развитие рубцовых и спаечных процессов, как реакция организма на хирургическую травму;
- нарушения функции органов таза;
- воспаление клетчатки эпидурального пространства;
- инфекционное поражение костной ткани;
- прогрессирование остеохондроза.
Проведение МРТ после операций на позвоночнике позволяет врачу контролировать восстановительный процесс и при необходимости предпринять комплекс мер, направленных на предотвращение нежелательных последствий.
Решение о проведении МРТ после операций эндопротезирования и остеосинтеза должен принимать квалифицированный диагност, поскольку металлический имплантат, находясь в магнитном поле, может претерпеть частичные повреждения или вовсе выйти из строя, что нанесет вред здоровью пациента. После операций протезирования обследование с помощью МРТ разрешено лишь в тех случаях, когда установленные эндопротезы и внутренние фиксаторы изготовлены не из ферромагнитных металлов.
Когда противопоказана МРТ после операции
Противопоказаниями для МРТ после операции служат:
- наличие кардиостимуляторов, металлических протезов и ферромагнитных элементов;
- клаустрофобия;
- неадекватность пациента;
- кровоостанавливающие клипсы;
- татуировки, выполненные с использованием металлосодержащих красителей.
МР-сканирование с контрастным усилением противопоказано на любом сроке беременности, при поражениях почек, индивидуальной непереносимости контрастного вещества.
Источник: https://testpuls.ru/blog/mrt/mozhno-li-delaty-mrt-posle-operacii
По приезду из отпуска сделала мрт (мрт выложу позже). которое показало протрузию L5-S1 размером 5 мм и заднюю грыжу L5-L4 размером 7,3 В данный момент не получается делать регулярно упражнения, т.к. периодически после занятий появляются более интенсивные боли в зоне Как правильно вести себя после удаления. 25 окт. 2012 г. — Вчера сделал МРТ, после операции по удалению межпозвоночной грыжи прошло 40 дней. Напомню, что операция по удалению межпозвоночной грыжи была проведена 05.09.2012. Из МРТ от 15.10.2012: Диск L5/S1 в задне-боковых отделах справа выступает в просвет позвоночного.
Видеокурс
Боль в солнечном сплетении при вдохе
25 окт. 2012 г. — Вчера сделал МРТ, после операции по удалению межпозвоночной грыжи прошло 40 дней. Напомню, что операция по удалению межпозвоночной грыжи была проведена 05.09.2012. Из МРТ от 15.10.2012: Диск L5/S1 в задне-боковых отделах справа выступает в просвет позвоночного. Они даже числятся в списке осложнений после операции по поводу удаления межпозвоночной грыжи. да, ставят столько сколько сможете позволить. Работаю на КТ много лет, итмею опыт и могу подтвердить, что образование грыжи диска после операции сегодня не редкость. для подтверждения межпозвоночной грыжи, протрузии;; при хроническом остеохондрозе, других дистрофических нарушений;; при подозрении на онкологию;; после серьезных травм и повреждений позвоночника. Это важно. Если доктор назначает МРТ часто, не стоит отказываться от очередного.
Пожилой человек перестаёт двигаться. Что делать? / Доктор Мясников
Видеокурс
Follow by Email
 для подтверждения межпозвоночной грыжи, протрузии;; при хроническом остеохондрозе, других дистрофических нарушений;; при подозрении на онкологию;; после серьезных травм и повреждений позвоночника. Это важно. Если доктор назначает МРТ часто, не стоит отказываться от очередного. 21 авг. 2012 г. — Здравствуйте! Подскажите есть ли необходимость в профилактических капельницах либо уколах после удаления межпозвоночной грыжи? 2 месяца назад удалили грыжу l4-l5. Может посоветуете какие-либо препараты. Также подскажите о необходимости проведения МРТ или иных.
для подтверждения межпозвоночной грыжи, протрузии;; при хроническом остеохондрозе, других дистрофических нарушений;; при подозрении на онкологию;; после серьезных травм и повреждений позвоночника. Это важно. Если доктор назначает МРТ часто, не стоит отказываться от очередного. 21 авг. 2012 г. — Здравствуйте! Подскажите есть ли необходимость в профилактических капельницах либо уколах после удаления межпозвоночной грыжи? 2 месяца назад удалили грыжу l4-l5. Может посоветуете какие-либо препараты. Также подскажите о необходимости проведения МРТ или иных.
Еще по теме:
- Какие упражнения нужно делать от межпозвоночной грыжи видео
- Мрт шейного отдела грыжа диска с4 с5 протрузия диска с5 с6
Сообщить об опечатке
Рецидив грыжи. что делать?
Здравствуйте! Понимаю, что вряд ли найду на этом сайте решение своей проблемы, но может хоть какой-нибудь совет получу.
Ситуация следующая. В октябре 2005 года была проведена операция по удалению межпозвонковой грыжи. Результат МРТ был следующий:
На серии МРТ поясничного отдела позвоночника физиологический лордоз выпрямлен. Ретролистез L5 I степени.
Признаки дегенеративно-дистрофических изменений в сегменте L5-S1 в виде снижения высоты диска и интенсивности МР-сигнала от него с наличием краевых костных разрастаний у задних краев тел позвонков в этом сегменте.
Медиально-парамедиальная правосторонняя грыжа диска L5-S1 до 11 мм, компремирующая дуральный мешок, стенозирующая оба межпозвонковых отверстия, больше правое.
Структура содержимого дурального мешка не изменена.
Узкий позвоночный канал. На уровне L4-5 его передне-задний размер равен 16 мм.
Паравертебральные мягкие ткани не изменены.
Заключение: Дегенеративно-дистрофические изменения в сегменте L5-S1. Грыжа диска L5-S1. Узкий позвоночный канал.
Были сильные боли в спине и в правой ноге. Была проведена операция.
Через пару лет боль в спине стала опять появляться, ненавязчиво, но это стало поводом для того, чтобы сделать повторное МРТ. Вот результат.
от 23.03.2008
На серии контрольных МРТ взвешеннх по Т1 и Т2 в двух проекциях определяется состояние после удаления грыжи диска L5-S1 от 2005 г.
Физиологический лордоз выпрямлен. Высота межпозвонкового диска L5-S1 и сигналы от него по Т2 снижены. Определяется постоперационный деффект задних структур L5 позвонка справа.
На уровне оперированного диска определяются рубцовые изменения, на фоне которых определяется задняя медиальная грыжа диска L5-S1 размером 0.7-0.8 см, распространяющаяся по дуге широкого радиуса в межпозвонковые отверстия с обеих сторон, больше справа (правый корешок увеличен в размерах), несколько деформирующая дуральный мешок.
Просвет позвоночного канала сужен на уровне грыжи диска, сигнал от структур спинного мозга (по Т1 и Т2) не изменен.
Мелкая грыжа Шморля в теле 5 позвонка. Форма и размеры остальных тел позвонков обычные, признаки незначительных дистрофических изменений в телах L5,S1 позвонков, сигнал от костного мозга остальных позвонков не изменен.
Заключение: МР картина последствий оперативного лечения грыжи диска L5,S1, рецидив грыжи диска. Дегенеративно-дистрофические изменения пояснично-крестцового отдела позвоночника.
Ходила на консультации к невропотологу, нейрохирургу. Сказали, что показаний к операции нет. Но делать с этим ничего и не сделаешь. ЛФК, бассейн, поменьше физических нагрузок… Опять же какие упражнения делать? Делаю те, что запомнила в санатории на ЛФК (но там была общая группа) и те, которые нашла в интернете для укрепления мышц спины.
Прошел еще год. И я очущаю ухудшения. Снимок пока не делала, но боли стали появляться чаще, причем болит слева, и еще мне кажется иногда, что даже немного в ногу левую отдает.
Что же делать? В бассейн хожу, какие-то упражнения делаю, но толку мало, все идет по наклонной. А мне 25 лет. Хочу ребенка еще родить. Смогу ли я с таким диагнозом?
Последний раз редактировалось Natttaa, 16.07.2009 в 21:26.
Источник: https://forums.rusmedserv.com/showthread.php?t=98312
Видеокурс
Еще по теме:
- Гимнастика при грыже для укрепления спины
- Хондроитин от межпозвоночной грыже
Показания к МРТ после операций на внутренних органах
25 окт. 2012 г. — Вчера сделал МРТ, после операции по удалению межпозвоночной грыжи прошло 40 дней. Напомню, что операция по удалению межпозвоночной грыжи была проведена 05.09.2012. Из МРТ от 15.10.2012: Диск L5/S1 в задне-боковых отделах справа выступает в просвет позвоночного. 15 июл. 2009 г. — В октябре 2005 года была проведена операция по удалению межпозвонковой грыжи. Результат МРТ На серии контрольных МРТ взвешеннх по Т1 и Т2 в двух проекциях определяется состояние после удаления грыжи диска L5-S1 от 2005 г. Но делать с этим ничего и не сделаешь. ЛФК.
Источник
Людмила спрашивает:
Помогите, пожалуйста, расшифровать МРТ. Невролога у нас в районе нет, а до приема в городе пока жду по записи. На серии контрольных постоперационных МР томограмм взвешенных по Т1 и Т2 в двух проекциях определяется состояние после удаления грыжи диска L5/S1. Физиологический лордоз сохранен. Высота межпозвонковых дисков L1/L2, L5/S1 и сигналы от них по Т2 снижены. Определяется постоперационный дефект задних структур L5 позвонка слева.
На уровне оперированного диска L5/S1 определяются фиброзные изменения, распространяющиеся в левое межпозвонковое отверстие, на фоне которых определяется медиально-парамедиальная грыжа диска, размером 0,7 см, компримирующая правый корешок. Определяется задняя медиальная грыжа диска L1/L2, размером 0,5 см, частично компримирующая дуральный мешок.
Визуализируются задние диффузные протрузии дисков L3-L5 размером по 0,3 см, распространяющиеся в межпозвонковые отверстия с обеих сторон. Просвет позвоночного канала незначительно сужен на уровне грыж дисков и постоперационных изменений, сигнал от структур спинного мозга (по Т1 и Т2) не изменен. В телах Тh2-L3 позвонков определяются мелкие грыжи Шморля. Формы и размеры тел остальных позвонков обычные, признаки дистрофических изменений в телах позвонков.
ЗАКЛЮЧЕНИЕ: МР картина последствий оперативного лечения грыжи диска L5/S1, рецидив грыжи диска. Дегенеративно-дистрофические изменения пояснично-крестцового отдела позвоночника. Грыжи дисков L1/L2, L5/S1.
Ответ врача:
Здравствуйте, Людмила! То, что вы записаны к неврологу, очень хорошо. Вам необходимо попасть на прием как можно скорее, чтобы выбрать дальнейшую тактику лечения. Пока соблюдайте охранительный режим для позвоночника – резко не наклоняйтесь, носите ортез для спины, не делайте упражнений на разгибание спины. Прыгать, ходить на каблуках, и поднимать тяжести тоже не рекомендуется.
У вас проблемный поясничный отдел позвоночника. Кроме того, что рецидивирует послеоперационная грыжа, выявлено еще одна, в первом — втором позвонках поясницы. Доктор осмотрит вас и примет решение о выборе лечения. Будет ли оно оперативным, заочно сказать невозможно.
Теперь о протрузиях. Это такое состояние межпозвоночного диска, когда он еще удерживается фиброзным кольцом, хотя уже выступает из правильных границ. От того, насколько долго сохранится прочность фиброзного кольца, полностью зависит, трансформируется ли протрузия в очередную грыжу. Протрузия является пред грыжевым заболеванием.
Грыжи Шморля – это не опасные состояния. Скорее всего, вы живете с ними детских лет. Лечения они не требуют.
Дегенеративно-дистрофические изменения свидетельствуют о наличии остеохондроза, который есть у многих. С ним нужно научиться жить, т.е. вести себя так, чтобы процесс не усугублялся.
Здесь многое зависит от вашего режима, гимнастики (безусловно, лечебной), отдыха и даже питания. Поэтому постарайтесь поскорее попасть к неврологу, а еще лучше – к хирургу – вертебрологу, вам это крайне необходимо.
Запланируйте поездку либо в крупный реабилитационный центр, либо в профильный санаторий, это очень желательно в вашей ситуации.
На ваши вопросы отвечает:

Евгений Беляк — Врач травматолог-ортопед. Кандидат медицинских наук
Не нашли ответа на свой вопрос? Задайте его нам сейчас!
Источник
Ðåøèëà íàïèñàòü ïîñò ïðî ñâîè ïðèêëþ÷åíèÿ ýòèì ëåòîì.
@AsliilsA, @AleKSandra31 — ïðîøó ê ïðî÷òåíèþ, åñëè âàñ çàèíòåðåñîâàëî.
Áóäó ïèñàòü ìíîãî è íóäíî, äëÿ òåõ êòî ñòîëêíóëñÿ ñ òàêîé æå íåïðèÿòíîñòüþ, êòî ñîáèðàåòñÿ äåëàòü ïîäîáíóþ îïåðàöèþ èëè äëÿ òåõ, êòî ñäåëàë è õî÷åò óçíàòü, êàê ïðîèñõîäèò âîññòàíîâëåíèå ó äðóãèõ. Òàê ÷òî ïðîøó íå ñóäèòü çà òÿãîìîòèíó. Ñëîã ó ìåíÿ õåðîâûé, ïðåäóïðåæäàþ.
Íà÷íó ñ ïðåäûñòîðèè. Ëåòîì 2014 ãîäà ìîè äðóçüÿ ïî ïîõîäíî-òóðèñòè÷åñêîìó äåëó ðåøèëè ðâàíóòü íà òðè íåäåëè â Ñàÿíû, ÷òî ðÿäîì ñ Áàéêàëîì. Íåäåëÿ íà äîðîãó è äâå íåäåëè â ïåøèõ ïðîãóëîê ïî ãîðàì ñ ðþêçàêîì îâåð 20 êã. Åñòåñòâåííî ÿ ñîãëàñèëàñü, ïîåõàëà áåç âñÿêîé ôèçè÷åñêîé ïîäãîòîâêè. Ñïîðòîì îñîáî íèêàêèì íå çàíèìàëàñü ñ 2012 ãîäà.
Ïåðâûé çâîíî÷åê ïðîçâåíåë ñïóñòÿ íåäåëþ ïîñëå âîçâðàùåíèÿ äîìîé èç ïîåçäêè. Ïðîñíóëàñü â âûõîäíîé è íå ñìîãëà íîðìàëüíî âñòàòü. Ïåðåêîñèëî íàïðî÷ü. Ëþáîå äâèæåíèå äàâàëîñü ÷åðåç áîëü. Õîäèòü áîëüíî, ñèäåòü áîëüíî. Áûëî áîëüíî äàæå ëåæàòü. Ïåðåâîðà÷èâàòüñÿ ñ îäíîãî áîêà íà äðóãîé áåç áîëè áûëî íåâîçìîæíî. Ìàìà (òîãäà ÿ ñ ðîäèòåëÿìè æèëà) ìàçàëà íåñêîëüêî ðàç çà äåíü ïîÿñíèöó ìàçüþ «Íàéç», ïîìîãàëî íåíàäîëãî. Îáåçáîëèâàþùèå òîæå ïîìîãàëè íå ñëèøêîì. Ïðîñíóâøèñü â ïîíåäåëüíèê ÿ ïîíÿëà, ÷òî äî ðàáîòû ÿ íå äîáåðóñü. Âûçâàëè âðà÷à. Ïðèåõàëà î÷åíü õîðîøàÿ âðà÷-òåðàïåâò, âûïèñàëà êó÷ó óêîëîâ òèïà «Ìîâàëèñà» è «Ìåëîêñèêàìà». ×åðåç òðè äíÿ ìåíÿ îòïóñòèëî, åùå ïîëòîðû íåäåëè ÿ õîäèëà íà ïðèåì ê âðà÷ó. Ïðè âûïèñêå âðà÷ ïîñîâåòîâàëà ìíå ñäåëàòü ÌÐÒ ïîÿñíè÷íîãî îòäåëà. Âäðóã òàì ãðûæà. Íî ìåíÿ âåäü óæå íè÷åãî íå áåñïîêîèëî, ïîýòîìó ÿ áëàãîïîëó÷íî çàáèëà.
Ðîâíî ÷åðåç ãîä â 2015 — ñèòóàöèÿ ïîâòîðèëàñü. Ïðÿìî ïåðåä îòïóñêîì. Ïåðåáèðàëà òÿæåëûå ïàïêè íà ðàáîòå. Ïîëäíÿ ïðîâåëà â íàêëîíå, ðîÿñü â ñòàðûõ äîêóìåíòàõ. Íà ñëåäóþùèé äåíü íà ðàáîòó ïðèøëà ñîãíóâøèñü ïîïîëàì. Îñòàâàëîñü ïàðà äíåé äî îòïóñêà è íà áîëüíè÷íûé ÿ óéòè íå ìîãëà, íóæíî áûëî ïðèâåñòè â ïîðÿäîê ðàáî÷èå äåëà. Çà ýòè äâà äíÿ ÿ ïðîêëÿëà âñå íà ñâåòå, íî íà áîëüíè÷íûé òàê è íå óøëà. Óæå ïî íàèòèþ ñàìîñòîÿòåëüíî êóïèëà «Ìîâàñèí» è «Ìèäîêàëì». Ïî-ìîåìó ýòè óêîëû áûëè äåøåâëå, ÷åì òå, ÷òî ïðîïèñûâàëà ìíå âðà÷ ãîä íàçàä. Ïðîêîëîëà, ÷åðåç íåñêîëüêî äíåé ÷óâñòâîâàëà ñåáÿ ÷åëîâåêîì. È ñíîâà ðåøèëà íå õîäèòü íà ÌÐÒ.
Îñåíüþ òîãî æå ãîäà ïîñòóïèëî ïðåäëîæåíèå ñúåçäèòü â ïîõîä íà Ýëüáðóñ. Îîîî, ýòî æ ìîÿ ìå÷òà) Êîíå÷íî, ÿ ñîãëàñèëàñü è ïîøëà øòóðìîì áðàòü áëèæàéøèé òðåíàæåðíûé çàë. ß õîäèëà â çàë 8 ìåñÿöåâ. Ñíà÷àëà äâà ðàçà â íåäåëþ. Ïîòîì òðè. À ïîòîì ðåøèëà ÷åãî ìåëî÷èòüñÿ? Òðåíèðîâêè ó÷àñòèëèñü äî ïÿòè-øåñòè ðàç â íåäåëþ. ß äîñòàòî÷íî õîðîøî óêðåïèëàñü. ß ñîãíàëà ëèøíèå 15 êèëîãðàìì âåñà. Ê ïîõîäó ÿ áûëà ãîòîâà. Ñúåçäèëè ìû îòëè÷íî â èþëå 2016 ãîäà, õîòü âåðøèíà Ýëüáðóñà íàì è íå äàëàñü èç-çà íåáëàãîïðèÿòíûõ ïîãîäíûõ óñëîâèÿ, ÿ íå ïîæàëåëà î ïîåçäêå.  ïîõîäå èíîãäà íûëà ïðàâàÿ íîãà. Íî îñîáîãî áåñïîêîéñòâà íå ïðè÷èíÿëà. È ïî âîçâðàùåíèþ ðåöèäèâà ñî ñïèíîé íå âîçíèêëî. ß óñïîêîèëàñü è çàáèëà íà âñå òðåíèðîâêè, íà ïðàâèëüíîå ïèòàíèå. Íàáðàëà ÷àñòü âåñà îáðàòíî.
 àïðåëå ýòîãî ãîäà îïÿòü æå áåç îñîáîé ïîäãîòîâêè ÿ ðåøèëà ñïëàâèòüñÿ ïî ñàìîìó äèêîìó ïîðîãó Óðàëà Ðåâóíó. Íåñêîëüêî ðàç òàñêàëè êàòàìàðàíû ê íà÷àëó, òðåíèðîâàëèñü âõîäèòü â ïîðîã ñ ðàçíûõ ñòîðîí. Òðÿñëî íà ïîðîãàõ òîãäà çíàòíî. ×åðåç íåäåëþ ïîñëå ïîåçäêè çàíûëà ïîÿñíèöà. Çà òðè äíÿ ìåíÿ ñêîñèëî. Óòðîì íå ñìîãëà âñòàòü íà ðàáîòó. Âûçâàëè âðà÷à, ñèòóàöèÿ ïîâòîðèëàñü, êàê â 2014 ãîäó ñ îäíèì îòëè÷èåì ìíå íè÷åãî íå ïîìîãëî. Âûïèñûâàëè «Ìèäîêàëì», «Êîìáèëèïåí» (âèòàìèíû ãðóïïû Â), ìàçè, îáåçáîëèâàþùåå. Êàê ìåðòâîìó ïðèïàðêè. Ïîÿâèëàñü íîþùàÿ áîëü â ïðàâîé íîãå. ×åðåç ÿãîäèöó ïî âíåøíåé ñòîðîíå áåäðà, ÷åðåç èêðó è â ñòîïó. Îíåìåë áîëüøîé ïàëåö íà ïðàâîé ñòîïå. Áîëè áûëè àäñêèå. ß íå ìîãëà ñïàòü. ß ñèäåëà çà êîìïüþòåðîì äî 3-4 óòðà, êàæäûå ïîë÷àñà ëîæèëàñü â ïîñòåëü, íå ìîãëà óñïîêîèòü íîãó, áîëü íå äàâàëà çàñíóòü. Ñíîâà âñòàâàëà, ñàäèëàñü çà êîìïüþòåð è òàê äî óòðà. Áåñêîíå÷íî ãëîòàëà «Êåòîêàì» — îáåçáîëèâàþùåå. Ïðîáîâàëà ïèòü «Òåðàôëåêñ Àäâàíñ» — íå ïîìîãàëî. Ïîñëå ìàéñêèõ ïðàçäíèêîâ òåðàïåâò íàïðàâèëà ìåíÿ ê íåâðîëîãó è íà ðåíòãåí. Çàêëþ÷åíèå ñ ðåíòãåíà, ê ñîæàëåíèþ, íå ñîõðàíèëîñü. Íî òàì íè÷åãî îñîáåííîãî è íå íàïèñàëè. ×òî-òî ïðî îñòåîõîíäðîç ïîÿñíè÷íîãî îòäåëà è òîëüêî.
Æäàëà ÿ ïðèåìà ê íåâðîëîãó ïî÷òè òðè ÷àñà, íåñêîëüêî ðàç ñêðåáëàñü â êàáèíåò ñ æàëîáîé íà òî, ÷òî íå ìîãó äîëãî ñèäåòü, ìíå áîëüíî íà ÷òî ïîëó÷àëà îäèí è òîò æå îòâåò: «Æäèòå». Êîãäà ïîïàëà íà ïðèåì, íåâðîëîã ïîæèëàÿ òåòÿ ïîñòó÷àëà ïî ìîèì êîëåíêàì ìîëîòî÷êîì, çàñòàâèëà íàãíóòüñÿ, âñòàòü íà êîëåíè íà êóøåòêó, ïîñòó÷àëà ïî àõèëëîâûì ñóõîæèëèÿì, ñî ñëîâàìè: «Âðåòå âû âñå, ó âàñ íè÷åãî íå äîëæíî áîëåòü», íàïèñàëà â êàðòå «Ðåêîìåíäóþ ê âûïèñêå». Âûïèñàëà ëåêàðñòâà «Áàêëîñàí» è åùå ÷åãî-òî, íå ïîìíþ óæå. ×åðåç ïàðó äíåé ìåíÿ âûïèñàëà òåðàïåâò. Ïîñîâåòîâàëà ïîòóñîâàòüñÿ íà ðàáîòå ïàðó äíåé è ñíîâà èäòè íà áîëüíè÷íûé. Íà ìîè æàëîáû ãîâîðèëà: «Âåðþ, âèæó, êàê òû õîäèøü, íî ÷åðåç âðà÷à óçêîãî ïðîôèëÿ ïåðåïðûãíóòü íå ìîãó, îáÿçàíà âûïèñàòü». Ñ 15 ìàÿ ÿ âûøëà íà ðàáîòó.
ß ïðèíèìàëà «Áàêëîñàí» ïÿòü äíåé. Âñå ïÿòü äíåé ìåíÿ áåçáîæíî øòîðìèëî. ß íå ìîãëà ðàáîòàòü, êðóæèëàñü ãîëîâà, ìåíÿ òîøíèëî. Áîëè â ïðàâîé íîãå ïðåêðàòèëèñü, íî (!!!) íîãà âäðóã îñëàáëà. Íà÷àëà «øëåïàòü» ïðàâàÿ ñòîïà. Êîëåíî ïîäâîðà÷èâàëîñü âíóòðü. Òàçîáåäðåííûé ñóñòàâ ïðîñåäàë. Íîãà ïðè ïåðåíîñå öåíòðà òÿæåñòè ïðîâàëèâàëàñü â òàç. Ìûøöû íå äåðæàëè íîãó êàê ïîëîæåíî. ß õîäèëà, êàê ñ ñèíäðîìîì ÄÖÏ. Øàòêî-âàëêî. Ñèëüíî õðîìàëà. Ìåíÿ òàêîé ïîðÿäîê âåùåé êðàéíå íå óñòðàèâàë. Êîðî÷å, ïèòü ëåêàðñòâî ÿ ïåðåñòàëà.
Ïðîðàáîòàâ íåäåëþ ÿ ðåøèëà, ÷òî íàäî ÷òî-òî ñ ýòèì äåëàòü. Ó êîëëåãè íà ðàáîòå áðàò ðàáîòàåò â ìåñòíîé äåòñêîé áîëüíèöå äèàãíîñòîì. Äîãîâîðèëàñü çà êîïåéêè ïî áëàòó 24 ìàÿ ñäåëàòü ÌÐÒ ïîÿñíè÷íî-êðåñòöîâîãî îòäåëà ïîçâîíî÷íèêà. È ïèçäåö, òîâàðèùè! Âîò è ñêàçàëèñü ìîè ïîõîäû áåç ïîäãîòîâêè
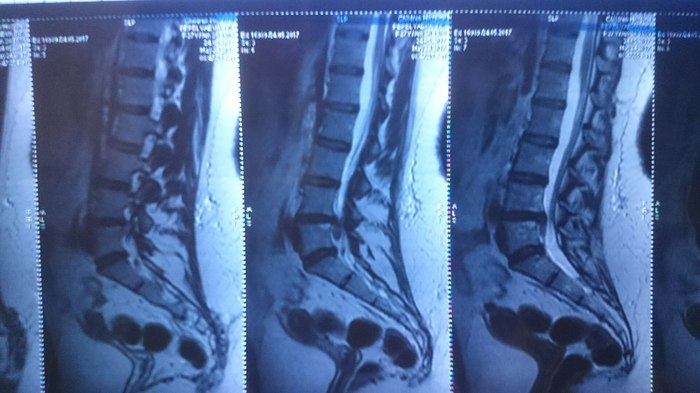
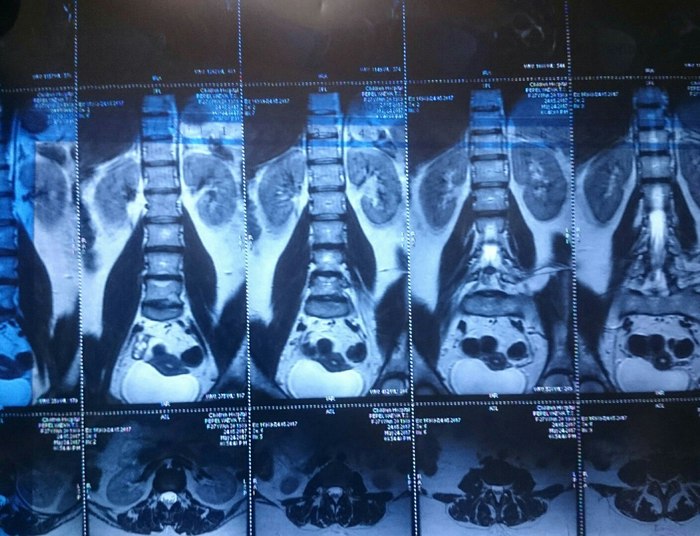

Âèòÿ (äèàãíîñò) âûñêàçàë ñâîå ìíåíèå: «ß, êîíå÷íî, íå íåéðîõèðóðã, íî ïî-ìîåìó òóò ó òåáÿ «æîïà». Ëåêàðñòâàìè ÝÒÎ íå âûëå÷èòü. Ñêîðåå âñåãî òåáå ñêàæóò èäòè íà îïåðàöèþ. Íî òû íå âåøàé íîñ. Ìîëîäàÿ, ñèëüíàÿ. Âñ¸ îê áóäåò». Êîíå÷íî, äëÿ ìåíÿ ýòî áûë øîê. ß è ïîñìåÿëàñü, è ïîïëàêàëà, è âñåì ïîçâîíèëà ìàìå, ïàïå, ïîäðóãå. Âñåì ïîæàëîâàëàñü. È ñòàëà äóìàòü.
26 ìàÿ ñî ñíèìêîì ÿ âåðíóëàñü ê òåðàïåâòó, áûëà ñäåëàíà çàïèñü â êàðòó î íàëè÷èè ãðûæè, äàíî íàïðàâëåíèå ê òîé æå âðà÷ó-íåâðîëîãó, âûïèñàí áîëüíè÷íûé ëèñò (ê ñëîâó íà ðàáîòó ÿ â ñëåäóþùèé ðàç âûøëà òîëüêî 11 îêòÿáðÿ). Ïðèøëà ê íåâðîëîãó ñóíóëà åé ïîä íîñ ñíèìîê, è âäðóã ñî ìíîé íà÷àëè ñîâåðøåííî ïî-äðóãîìó ðàçãîâàðèâàòü. È áåäíÿæêà-òî ÿ, è êàê òàêàÿ ìîëîäàÿ (ìíå 28) è âäðóã ñ òàêîé ãðûæåé. Ïîñòàâèëà íà î÷åðåäü â Ïåðìñêóþ êðàåâóþ êëèíè÷åñêóþ áîëüíèöó è â ÌÑ× ¹ 11 íà ïðèåì ê íåéðîõèðóðãó (ðåøèëè ïîñëóøàòü ìíåíèå äâóõ âðà÷åé, à íå òîëüêî îäíîãî). Äàëè íàïðàâëåíèå íà äíåâíîé ñòàöèîíàð è â êàáèíåò ôèçïðîöåäóð ñ äèàãíîçîì «ðàäèêóëîïàòèÿ» è «äîðñîïàòèÿ ïîÿñíè÷íîãî îòäåëà ïîçâîíî÷íèêà». Îòõîäèëà ÿ íà äíåâíîé ñòàöèîíàð äâå íåäåëè. Ñòîèò ëè ãîâîðèòü, ÷òî ëó÷øå ìíå íå ñòàëî) Íåâðîëîã ïàíèêîâàëà, ãîâîðèëà, ÷òî êîíñåðâàòèâíî ìåíÿ âûëå÷èòü, íàâåðíîå, íå ïîëó÷èòñÿ. Ïðèäåòñÿ îïåðèðîâàòü. À òàì êó÷à îñëîæíåíèé ìîæåò áûòü è áëà-áëà-áëà.
11 èþíÿ ÿ ïîïàëà íà ïðèåì ê íåéðîõèðóðãó â êðàåâóþ áîëüíèöó, 13 èþíÿ â ÌÑ× ¹ 11. Îáà âðà÷à â ãîëîñ ïîâòîðèëè îäíî è òîæå: «Êîíñåðâàòèâíîå ëå÷åíèå íå ïîìîæåò, íóæíî îïåðèðîâàòü. Íå áîéòåñü, õîäèòü âû áóäåòå. Íå òÿíèòå, ìîæåò ñòàòü õóæå. Âû ìîëîäàÿ, âîññòàíîâèòåñü. Òàêèå îïåðàöèè óæå íà ïîòîêå» è ò.ä. Ìàìà ìåíÿ èçíà÷àëüíî õîòåëà îòïðàâèòü îïåðèðîâàòüñÿ â Åêàòåðèíáóðã èëè â Òþìåíü. Òàì, ãîâîðÿò, õîðîøèå öåíòðû íåéðîõèðóðãèè. Îïåðàöèÿ áóäåò ñòîèòü îò 50 äî 70 òûñÿ÷. Òî÷íóþ ñóììó íèêòî íå íàçûâàë. ß äàæå ïåðåñûëàëà â Åêàòåðèíáóðã äîêóìåíòû, îáðèñîâûâàëà ñèòóàöèþ. Íî ïî÷åìó-òî òàì ìíå ñêàçàëè, ÷òî îïåðèðîâàòü íå íóæíî. Ìîæíî âûëå÷èòü. È çà ëå÷åíèå íàçíà÷èëè ñóììó 4 000 ðóáëåé. ß áîÿëàñü òÿíóòü âðåìÿ. Áîÿëàñü ïàðåçà êîíå÷íîñòåé. Âåäü äàëüøå íåèçâåñòíî ÷òî ìîæåò áûòü. Ó ìåíÿ ïîêà íåò äåòåé, íî âäðóã ñëó÷èòñÿ áåðåìåííîñòü, âåñ óâåëè÷èòñÿ è â ñàìûé íåïîäõîäÿùèé ìîìåíò ÿ ïðîñòî íå ñìîãó õîäèòü. Áûëî ðåøåíî îïåðèðîâàòüñÿ â Ïåðìñêîé êðàåâîé áîëüíèöå.  îòäåëåíèè íåéðîõèðóðãèè. Ãîñïèòàëèçàöèþ íàçíà÷èëè íà 27 èþíÿ. Îïåðàöèþ ïðèáëèçèòåëüíî íà 28-29. 30 èþíÿ ó ìåíÿ äåíü ðîæäåíèÿ) Âèäèìî, ñóæäåíî áûëî åãî âñòðåòèòü íà áîëüíè÷íîé êîéêå.
ß áûñòðî ñäàëà âñå àíàëèçû, ïðèåõàëà ñ âåùàìè 27 èþíÿ â áîëüíèöó. Ìåíÿ îñìîòðåëà ìåñòíûé íåâðîëîã , êàê íàçëî ó ìåíÿ âñå ãíóëîñü, áîëè íå áûëî è äàæå âðîäå áû ïîÿâèëàñü ÷óâñòâèòåëüíîñòü â ïàëüöå. Íî íåâðîëîã î÷åíü ïîæèëàÿ è, âèäèìî, î÷åíü îïûòíàÿ, íå ãëÿäÿ â ñíèìîê îïðåäåëèëà ãäå è êàêàÿ ó ìåíÿ ïðîáëåìà. Äîëãî òûêàëà â ìåíÿ èãîëêîé, ñòó÷àëà ïî êîíå÷íîñòÿì ìîëîòî÷êîì, çàäàâàëà âîïðîñû.  êîíöå ñêàçàëà, ÷òî 29 èþíÿ ìíå íàçíà÷åíà îïåðàöèÿ. Íàêàíóíå ñ 10 âå÷åðà íå ïèòü, íå åñòü, ñäåëàòü êëèçìó.
 8 óòðà 29 èþíÿ ñ ïåðåñîõøèì ãîðëîì, íàäåâ êîìïðåññèîííûå ÷óëêè, ÿ óñåëàñü æäàòü ìåäñåñòåð ñ êàòàëêîé. Ïðèåõàëè çà ìíîé â 9 óòðà. Ðàçäåëè, óëîæèëè, óâåçëè â îïåðàöèîííóþ. Ïîñòàâèëè êàòåòåð, êàïåëüíèöó, àíåñòåçèþ (îáùèé íàðêîç), íàäåëè òîíîìåòð. Íà ÷àñàõ 9.15. Ñêàçàëè, ÷òî îïåðàöèÿ áóäåò ïðîâîäèòüñÿ â ïîëîæåíèè ëåæà íà æèâîòå, îäíàêî, âñå ìàíèïóëÿöèè ïðîâîäèëè, ïîêà ÿ ëåæàëà íà ñïèíå. Êòî òàì ìåíÿ âîðî÷àë ÿ íå çíàþ. Ïðîñíóëàñü ÿ, êîãäà ìåíÿ çàâîçèëè â ïàëàòó.  ïàëàòå ìåíÿ óæå æäàëà ìàìà (ìû äîãîâîðèëèñü, ÷òî îíà áóäåò åçäèòü êî ìíå óõàæèâàòü, ïîêà ìíå íå ðàçðåøàò âñòàòü). Íàä ïàëàòîé ó íàñ âèñåëè ÷àñû. Âðåìÿ 11.15. Òî åñòü îïåðàöèÿ çàíÿëà íå áîëüøå äâóõ ÷àñîâ, ó÷èòûâàÿ, ÷òî êàêîå-òî âðåìÿ ÿ åùå îòõîäèëà îò íàðêîçà.
Îò íàðêîçà ÿ îòîøëà áûñòðî è áåç ïðîáëåì. Õîòåëîñü ïèòü, õîòåëîñü åñòü. À íåëüçÿ. Ïî èñòå÷åíèè äâóõ ÷àñîâ ìíå ðàçðåøèëè ïîïèòü è ÿ äàæå íàâåðíóëà ïîëòàðåëêè áîðùà) ñîí êàê ðóêîé ñíÿëî. Ê âå÷åðó â ïåðâûé ðàç â æèçíè ñõîäèëà â òóàëåò â ñóäíî. Î÷åíü äîëãî äóìàëà ïåðåä ýòèì, îðãàíèçì îòêàçûâàëñÿ ñïðàâëÿòü íóæäó â ïîëîæåíèè ëåæà))
Âîîáùå, íà êîíñóëüòàöèè íåéðîõèðóðã îáåùàë, ÷òî âñòàòü ìíå ðàçðåøàò íà òðåòèé, à òî è íà âòîðîé äåíü. Îäíàêî, îïåðèðóþùèé íåéðîõèðóðã ïðèõîäèë êî ìíå íà ïðîòÿæåíèå ÷åòûðåõ äíåé è ñëûøàëà ÿ òîëüêî: «Åùå ðàíî. Ëåæè ïîêà». ß ëåæàëà ÷åòûðå äíÿ. Ïàíèêîâàëà. Ïîòîì ìíå îáúÿñíèëè ÷åì áîëüøå æèðîâàÿ ïðîñëîéêà, òåì õóæå çàòÿãèâàåòñÿ øîâ. Òåì äîëüøå ïðèõîäèòñÿ ëåæàòü.
Âñå ÷åòûðå äíÿ ÿ âîðî÷àëàñü â ïîñòåëè êàê þëà. Íåñìîòðÿ íà òî, ÷òî âîðî÷àòüñÿ áûëî áîëüíî. Òàç íå îòðûâàëñÿ îò ïîñòåëè âîîáùå. Ïðàâóþ íîãó ïðîøèâàëî áóäòî ñïèöàìè. Íà ñïèíå ÿ ëåæàòü ñìîãëà òîëüêî íà òðåòèé äåíü. Íî÷üþ, äëÿ òîãî, ÷òîáû ïåðåâåðíóòüñÿ ñ áîêà íà áîê ÿ ïðîñûïàëàñü. Åæåäíåâíî ñòàâèëè îáåçáîëèâàþùåå íà íî÷ü. Ïîÿâèëîñü îíåìåíèå â ïðàâîé ãîëåíè, îò ùèêîëîòêè äî êîëåíà. Áóäòî íå ìîÿ íîãà âîîáùå. Ëå÷àùèé ñêàçàë, ÷òî ýòî íîðìà è ýòî ïðîéäåò â òå÷åíèå ïîëóãîäà.
Íà ïÿòûé äåíü ÿâèëñÿ âðà÷ è ËÔÊ, ñêàçàë, ÷òî ïîðà ïîäíèìàòüñÿ. Íà òîò ìîìåíò ó ìåíÿ óæå áûë îïûò âñòàâàíèÿ íà ÷åòâåðåíüêè â ïîñòåëè, ïðîâåäåíèÿ åæåäíåâíîé çàðÿäêè â ïîëîæåíèÿõ íà ñïèíå, æèâîòå, íà áîêó. Âðà÷ ïîêàçàë, êàê ïðàâèëüíî âñòàâàòü ñ ïîñòåëè. Ïðèãíàë ìíå õîäóíêè. Ïîìîã ïðàâèëüíî íàäåòü êîðñåò. Âñòàëà. È ÷óòü íå óïàëà. Êðîâü, âèäèìî, ê ãîëîâå ïðèëèëà. Èëè îòëèëà) Íå çíàþ, íî ïîêà÷íóëî ìåíÿ çíàòíî.  ãëàçàõ ïîòåìíåëî, ðåçàíóëî â îáëàñòè øâà, ïðîøèëî ìóðàøêàìè íîãè. Ìèíóòû òðè ÿ ñòîÿëà íà îäíîì ìåñòå. Çàòåì êîå-êàê ñ ïîìîùüþ ìàìû è âðà÷à ïðîøëà îò êîéêè äî äâåðè ïàëàòû è îáðàòíî. Ñíîâà ëåãëà. Õâàòèò, íàõîäèëàñü. Âîîáùå, ñêàçàëè, ÷òî â ïåðâûé äåíü íóæíî õîäèòü íå áîëüøå 15 ìèíóò çà ðàç. Íà÷èíàÿ ñ 5. È ïîñòåïåííî íàðàùèâàòü âðåìÿ ïðîãóëîê. Ïåðâûé äåíü äàëñÿ î÷åíü òÿæåëî. Õîäèòü áûëî áîëüíî. Ñõîäèòü â òóàëåò ïî ÷åëîâå÷åñêè ÿ íå ðèñêíóëà. Áîÿëàñü íàêëîíèòüñÿ. Áîëü â ñïèíå è íîãå íå îòïóñêàëà. Âå÷åðîì, ëåæà â ïîñòåëè, ÿ äàæå ïðîñëåçèëàñü. Âäðóã òàê è áóäó òåïåðü õîäèòü åëå-åëå ñ õîäóíêàìè èëè êîñòûëÿìè. Îäíàêî, âòîðîé äåíü äàëñÿ ëåã÷å. Íà òðåòèé ïîçâîíèëà ìàìå, ïîïðîñèëà íå åçäèòü. Ìîë, ñàìà ñïðàâëÿþñü.
Îòäåëüíûé ìîìåíò ýòî ïîâñåäíåâíûå åñòåñòâåííûå äåëà â ïîñëåîïåðàöèîííûé ïåðèîä. Êóøàòü ïðèõîäèëîñü ëåæà èëè ñòîÿ. Óìûâàòüñÿ íåóäîáíî. Íàãèáàòüñÿ íå ïîëó÷àåòñÿ. Ìûòüñÿ íåëüçÿ, ïîêà íàëîæåíû øâû. Îäåâàòüñÿ ìîãëà òîëüêî ëåæà. Õîäèòü â òóàëåò ïîâèñàÿ íà õîäóíêàõ íàä òîë÷êîì. Ñïëîøíîé ñòðåññ. È øîâ. Øîâ îòêàçûâàëñÿ çàæèâàòü, êàê ïîëîæåíî. Ñîõðàíÿëîñü ïîêðàñíåíèå è íåáîëüøàÿ âëàæíîñòü.
Âûïèñàëè ìåíÿ 7 èþëÿ. Ñíÿòèå øâîâ íàçíà÷èëè íà 15 èþëÿ. Äîãîâîðèëèñü, ÷òî ÿ ïðèåäó ñíèìàòü èõ ê ëå÷àùåìó, õîòÿ îáû÷íî ñíèìàþò â ïîëèêëèíèêå ïî ìåñòó æèòåëüñòâà õèðóðãè.
Åçäèòü â ìàøèíå, êñòàòè, ìîæíî áûëî òîæå òîëüêî ëåæà. Â îáùåñòâåííîì òðàíñïîðòå óïàñè áîæå.
Ñèäåòü íåëüçÿ ìåñÿö ïîñëå îïåðàöèè. Ìûëàñü ÿ â õîëîäíîé áàíå, ñòîÿ íà ÷åòâåðåíüêàõ, â êîðñåòå, íå òðîãàÿ âîäîé ìåñòî øâà.
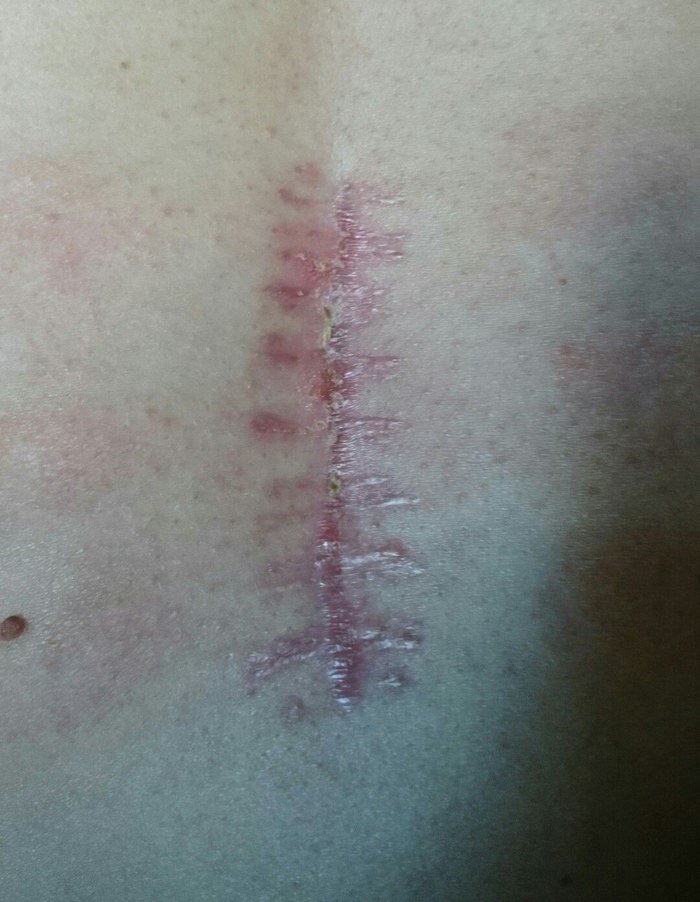
Ïåðâè÷íûé øîâ ÿ çàïîðîëà. Òî ëè çàøèòî áûëî ÷åðåç îäíî ìåñòî, òî ëè ïîìîãëè ïëàñòûðè «Êîñìîïîð», êîòîðûå íèõðåíà íå äûøàëè, íî øîâ ïðè ñíÿòèè ðàçîøåëñÿ…
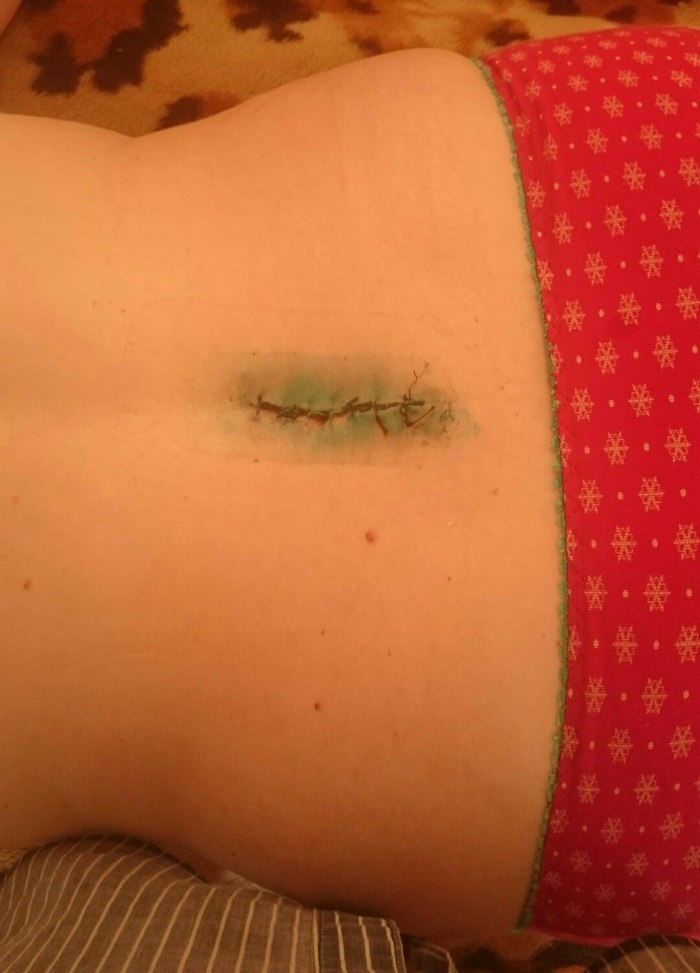
Ïðîøó ïðîùåíèÿ çà ôîòî â òðóñàõ. Íà ôîòîãðàôèè âèäíî, ÷òî â ñåðåäèíå êðàÿ øâà «çàïàäàþò», ñøèòî íå â ñòûê.
15 èþíÿ ìåíÿ ïîâåç â Ïåðìü ìóæ, ñíèìàòü øâû. Ïðèåõàëà, ïðèøëà â ïåðåâÿçî÷íóþ, äîæäàëàñü ìåäñåñòðó, òà îáðåçàëà íèòè, íàäàâèëà êîæó ñ äâóõ ñòîðîí îò øâà è âñå ðàñïîëçëîñü. Âîò ýòî ïðèêîë! Ïðèøåë ëå÷àùèé, ñêàçàë áóäåì çàøèâàòü çàíîâî. Âûòåðïèøü? À òî æ. È çðÿ ÿ ýòî. Óðåâåëàñü â êðàé. Âìåñòî 7 øâîâ íàëîæèëè 9. Íà òðåòüåì øâå ÿ ïîïðîñèëà àíåñòåçèþ ñêàçàëè «íå íóæíî». Îáúÿñíèëè ïî÷åìó, ñêàæó ñâîèìè ñëîâàìè ÷òî-òî òèïà, àíåñòåçèÿ ýòî æèäêîñòü, ýòî îòåê. Ïðè ââåäåíèè â êîæó êðàÿ øâà îòåêóò, ñòàíóò òîëùå, òêàíü ñîéäåòñÿ õóæå è çàæèâàòü áóäåò äîëüøå. Íó õðåí ñ âàìè. Øåéòå äàëüøå. Íàâåðíîå, ÿ íàâñåãäà çàïîìíèëà ýòè îùóùåíèÿ. Ïî îêîí÷àíèè ìàíèïóëÿöèé ìíå ïîñòàâèëè îáåçáîëèâàþùèé óêîë è îòïðàâèëè äîìîé.
Ïîêà çàæèâàë øîâ ìàìà ñòàâèëà ìíå óêîëû â ÿãîäèöó. «Ëèäàçó» è åùå ÷òî-òî. È â îäèí ïðåêðàñíûé ìîìåíò ïîïàëà â øèøêó, êîòîðàÿ îò óêîëîâ ïîÿâèëàñü. Áóêâàëüíî çà ñóòêè ïîäíÿëàñü òåìïåðàòóðà äî 39. Ìíå áûëî áîëüíî õîäèòü. ßãîäèöà ïîêðàñíåëà, êîæà ñòàëà ãîðÿ÷åé. Íà÷àëñÿ àáñöåññ. Íó òóò, ñëàâà áîãó, íà àâîñü íàäåÿòüñÿ íå ñòàëè, âûçâàëè ñêîðóþ, óâåçëè â ìåñòíóþ õèðóðãèþ (â Êðàñíîêàìñêå), òàì ïðîïèñàëè òàáëåòêè è ìàçü. Îáîøëîñü áåç âñêðûòèÿ. Åùå îäèí øîâ ÿ áû íå ïåðåæèëà)
Åùå ÷åðåç äâå íåäåëè øâû òàêè ñíÿëè. Åùå çà íåäåëþ øîâ çàæèë îêîí÷àòåëüíî. Áóêâàëüíî íà ñëåäóþùèé æå äåíü ïîñëå ñíÿòèÿ øâîâ ÿ ãàëîïîì ïîì÷àëàñü â áàíþ. Æàðêóþ. Ñ âåíèêîì. Ïî÷óâñòâîâàëà ñåáÿ ÷åëîâåêîì. Õîòü ìîÿ íåâðîëîã è âîïèëà, ÷òî â áàíþ íè â êîåì ñëó÷àå íåëüçÿ, òåì áîëåå ïàðèòüñÿ — ÿ âñå ðàâíî õîäèëà. Ïàðèëàñü. Øîâ, êîíå÷íî, áåðåãëà, âåíèêîì ïî íåìó ñî âñåé äóðè íå õëåñòàëà, ìî÷àëêîé íå òåðëà. Íî ïîñëå áàíè ñàìî÷óâñòâèå áûëî ãîðàçäî ëó÷øå.
Ïè âñòàâàíèè ñ ïîñòåëè ñîõðàíÿëîñü îíåìåíèå â ãîëåíè, äèñêîìôîðò â ïîÿñíèöå. Îòäàâàëî â ÿãîäèöó. Íî ïðåæíåé áîëè íå áûëî. Ïîÿâèëîñü íàòÿæåíèå â ñòîïå, êîëåíî ïåðåñòàëî ïðîâàëèâàòüñÿ âíóòðü. Òàçîáåäðåííûé ñóñòàâ íå ïðîñåäàë. Íî õîäèëà ÿ ñ íåáîëüøèì ïåðåêîñîì íà ïðàâûé áîê. 30 èþëÿ ÿ íà÷àëà ñàäèòüñÿ. Ïî òîìó æå ïðèíöèïó, êàê è íà÷èíàëà õîäèòü. Ïÿòü ìèíóò, äåñÿòü, ïÿòíàäöàòü Íà ñëåäóþùèé äåíü äâàäöàòü. Äâàäöàòü ïÿòü. Ïîë÷àñà, ñîðîê ìèíóò. Ê êîíöó íåäåëè ÿ ñèäåëà ïî ÷àñó. Ðèñîâàëà, âÿçàëà, øèëà, âûøèâàëà. Óáèâàëà âðåìÿ. Ïîñëå ìåñÿöà «ëåæàíèÿ» õîòåëîñü ÷åì-òî çàíèìàòüñÿ, ÷åñàëèñü ðóêè))
 íà÷àëå àâãóñòà ÿ ïåðååõàëà îáðàòíî äîìîé ê ìóæó. Óõîäà çà ìíîé òåïåðü îñîáî íå òðåáîâàëîñü. Ðàçâå ÷òî ñóìêè èç ìàãàçèíà òàñêàòü.
Áîëè â íîãå èñ÷åçëè âîâñå. ßãîäèöà íå áîëåëà. Îíåìåíèå â ãîëåíè íà÷àëî ïðîõîäèòü. Íåâðîëîã îöåíèëà ìîé øîâ è çàÿâèëà, ÷òî ïðèøëî âðåìÿ ïðîõîäèòü ðåàáèëèòàöèþ. Ïðåäñòîÿëî äâå íåäåëè ëåæàòü â ÌÑ× ¹ 11 â îòäåëåíèè âîññòàíîâèòåëüíîé ìåäèöèíû. Äîæäàëèñü î÷åðåäü. 6 ñåíòÿáðÿ ìåíÿ ïîëîæèëè íà ðåàáèëèòàöèîííîå ëå÷åíèå. Íè÷åãî îñîáåííîãî. Ðàñïîðÿäîê äíÿ â ýòîé áîëüíèöå áûë ïðèìåðíî òàêîé: ïîäúåì â 8 óòðà.  8.45 áàññåéí.  9.30 çàâòðàê.  10 .00 ËÔÊ.  10.45 çàíÿòèÿ íà òðåíàæåðàõ.  11.30 âèõðåâûå âàííû.  12 ýëåêòðîôîðåç.  13.30 ìàññàæ.  14.00 îáåä è äî âå÷åðà ñâîáîäíà. È òàê êàæäûé äåíü êðîìå âûõîäíûõ íà ïðîòÿæåíèè äâóõ íåäåëü. Ìîæíî áûëî åçäèòü êàê íà äíåâíîé ñòàöèîíàð, íî ìíå ïðåäîñòàâèëè âîçìîæíîñòü íàáëþäàòüñÿ êðóãëîñóòî÷íî.
Íå ñêàæó, ÷òî ìíå ýòî î÷åíü ïîìîãëî. Ê ìîìåíòó ãîñïèòàëèçàöèè ó ìåíÿ ïîÿâèëèñü áîëè ïî óòðàì â ïðàâîì òàçîáåäðåííîì ñóñòàâå. Ïðèõîäèëîñü êàæäîå óòðî êàêîå-òî âðåìÿ ðàñõàæèâàòüñÿ. È òîëüêî ïîòîì äåëàòü çàðÿäêó. Ïîñëå âûïèñêè áîëü ñîõðàíèëàñü. Ðàçâå ÷òî ìåíÿ íàó÷èëè, êàê ñ ýòîé áîëüþ áîðîòüñÿ ñ ïîìîùüþ ôèçè÷åñêèõ óïðàæíåíèé.
Ñïèñàëè ìåíÿ 22 ñåíòÿáðÿ. Òî åñòü íà âñå ïðî âñå óøëî ãäå-òî 4 ìåñÿöà. Ïîñëå âûïèñêè ÿ åùå â îòïóñê óøëà íà 2,5 íåäåëè, íà ðàáîòó âûøëà òîëüêî 11 îêòÿáðÿ, íî ýòî íå âàæíî.
 öåëîì, ÿ âñåì äîâîëüíà. Çà îïåðàöèþ íå çàïëàòèëà íè êîïåéêè. Âñå ñäåëàëè ïî ïîëèñó. Ëåêàðñòâà, êîðñåòû (ó ìåíÿ èõ òåïåðü äâà ïîæåñò÷å è ïîìÿã÷å), ÌÐÒ îáîøëîñü â êîïåå÷êó, êîíå÷íî. Íó, íå ñòðàøíî.
Îòäåëüíî õî÷ó ïîõâàëèòü ìåäèöèíñêèõ ðàáîòíèêîâ íåéðîõèðóðãè÷åñêîãî îòäåëåíèÿ Ïåðìñêîé êðàåâîé áîëüíèöû. Âîò ãäå íàñòîÿùèå âðà÷è. Âñå î÷åíü âåæëèâûå, ó÷àñòëèâûå, ê ìåäñåñòðàì ìîæíî îáðàòèòüñÿ â ëþáîå âðåìÿ ñ ëþáîé ïðîáëåìîé ïî ÷àñòè çäîðîâüÿ. Ëåêàðñòâà íå çàæèìàþò. ×óòü ïèñêíåøü ãðàäóñíèê ïîäìûøêó. Ó âñåõ ëåãêàÿ ðóêà) âñå áîëüíþ÷èå óêîëû ñòàâèëè àáñîëþòíî íå áîëüíî. Îïåðèðóþùèé õèðóðã òîæå îòëè÷íûé ìóæèê, õîòü è äîëãî íå äàâàë ìíå ïîäíÿòüñÿ ñ ïîñòåëè, çà ÷òî ÿ åãî íåíàâèäåëà ýòè ÷åòûðå äíÿ.
×òî ÿ èìåþ íà ñåãîäíÿøíèé äåíü.

Ôîòî øâà íå ñîâñåì ñâåæåå, íî ìàëî ÷åì îòëè÷àåòñÿ, òîëüêî êîðî÷êà îòïàëà.
Áîëè â òàçîáåäðåííîì ñóñòàâå ïî óòðàì ïîêà ñîõðàíÿþòñÿ. Íåâðîëîã íàñòîÿëà íà ìîåì ïîõóäåíèè. Âñå-òàêè ëèøíèé âåñ ýòî êîëîññàëüíàÿ íàãðóçêà äëÿ ïîçâîíî÷íèêà. Åæåäíåâíàÿ çàðÿäêà — ïîæèçíåííî. Ñëàáûå ìûøöû ñïèíû = íîâàÿ ãðûæà. Íà ðàáîòå ÷åðåäîâàòü ÷àñ ðàáîòû äåñÿòü ìèíóò õîäüáû. Õîòü ïî êàáèíåòàì, õîòü íà ìåñòå, íå âàæíî. Ïåðèîäè÷åñêè äåëàòü ïðîèçâîäñòâåííóþ ãèìíàñòèêó (ðàáîòà ó ìåíÿ ñèäÿ÷àÿ).  òå÷åíèå ãîäà íå ïîäíèìàòü áîëüøå 5 êã.  èäåàëå âîîáùå âñþ æèçíü íå ïîäíèìàòü áîëüøå 5 êã, íî ýòî æå íåðåàëüíî Ïðî ïîõîäû ìíå íå ñêàçàëè çàáóäü. Ïîñîâåòîâàëè ïîäîáðàòü ðþêçàê ñ õîðîøåé ïîñàäêîé íà ñïèíó, ÷òîáû ÷ðåçìåðíûé âåñ íå òàê ñêàçûâàëñÿ íà ñïèíå. Íó è âåñ ðþêçàêà íå äîâîäèòü äî 25 êã, 15-20 êã è íåïðåìåííî ñ êîðñåòîì. Ðåçêèìè âèäàìè ñïîðòà íå çàíèìàòüñÿ. Ìîé ñïîðò òåïåðü éîãà, ïèëàòåñ, ïëàâàíèå, òðåíàæåðíûé çàë ñ àäåêâàòíûìè âåñàìè. Ñåé÷àñ ïîêà çàíèìàþñü éîãîé äâà ðàçà â íåäåëþ è ðàáîòàþ íàä ïîòåðåé âåñà. ßâêà ê íåâðîëîãó êàæäûå ïîëãîäà. Êàæäûå ïîëãîäà ëå÷åíèå â ÌÑ× ¹ 11 âñå â òîì æå îòäåëåíèè âîññòàíîâèòåëüíîé ìåäèöèíû. Âîò êàê-òî òàê.
Çà èçëîæåíèå ïðîøó ñòðîãî íå ñóäèòü.
Åñëè åñòü âîïðîñû æäó â êîììåíòàðèÿõ.
Âñåõ áëàã. Áåðåãèòå ñåáÿ è ñâîå çäîðîâüå.
Источник