Народные средства при лечении баугинита
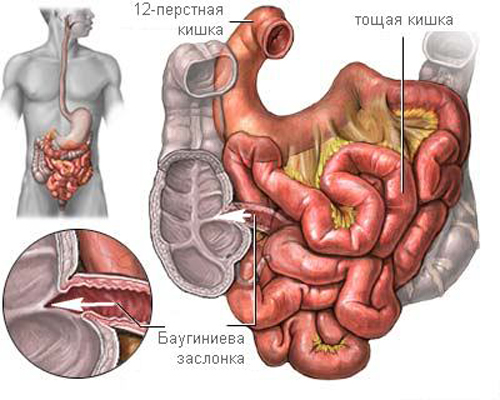
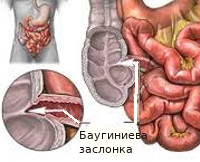
Баугинит – это заболевание, которое развивается вследствие воспалительного процесса в ткани баугиниевой заслонки (илеоцекального клапана). Она представляет собой анатомическое образование, которое отделяет тонкий кишечник от толстого. Клапан располагается на границе между подвздошной и слепой кишкой.
Воспалительный процесс в баугиниевой заслонке в большинстве случаев не является изолированным. Он возникает как осложнение патологии толстой или тонкой кишки.

Симптомы
-
 боли в животе, локализующиеся в правой подвздошной области (в месте расположения илеоцекального клапана);
боли в животе, локализующиеся в правой подвздошной области (в месте расположения илеоцекального клапана); - тянущий характер боли, связь с приемом пищи – возникает через несколько часов после еды;
- вздутие живота, метеоризм;
- диарейный синдром, изменение характера стула;
- урчание в животе;
- постоянная тошнота;
- отрыжка.
Причины развития и факторы риска
- пищевая токсикоинфекция, развивающаяся при попадании в кишечник бактерий вместе с пищей;
- энтерит или колит (вторичное распространение воспаления на баугиниеву заслонку);
- аллергическая реакция на употребление тех продуктов, к которым у пациента имеется гиперчувствительность;
-
 глистные инвазии;
глистные инвазии; - нервные расстройства, постоянное психоэмоциональное напряжение;
- эндокринные нарушения (сахарный диабет, гипотиреоз, тиреотоксикоз);
- погрешности питания – несбалансированный рацион, недостаточное поступление белка в организм (например, на фоне вегетерианской диеты);
- ожирение и другие расстройства метаболизма;
- низкая физическая активность, нединамичный образ жизни;
- нарушения активности перистальтики, частые запоры или диарея.
Диагностика
Лечение
Диета
 Питание при наличии баугинита составляет важную часть терапии заболевания. Диета при поражении кишечника предполагает максимальное механическое, термическое и химическое щажение. Пища должна иметь мягкую консистенцию, не быть слишком горячей или слишком холодной. Химическое щажение предполагает исключение всех вредных продуктов из рациона.
Питание при наличии баугинита составляет важную часть терапии заболевания. Диета при поражении кишечника предполагает максимальное механическое, термическое и химическое щажение. Пища должна иметь мягкую консистенцию, не быть слишком горячей или слишком холодной. Химическое щажение предполагает исключение всех вредных продуктов из рациона.
Большое значение имеет и режим питания. Рекомендуется увеличить число приемов пищи до 5-6 раз в сутки, при этом разовый объем порции необходимо сократить. Поступление пищи в небольших количествах позволяет снизить нагрузку на «больной» кишечник.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Медикаментозное лечение
Основной группой препаратов, которые используются в терапии баугинита, являются антибактериальные средства. Препараты необходимы для уничтожения патогенных микроорганизмов, размножающихся в области илеоцекального клапана. Кроме того, пациенту назначается симптоматическая терапия, направленная на борьбу с клиническими проявлениями заболевания:
-
 обволакивающие средства;
обволакивающие средства; - прокинетики, восстанавливающие нормальную перистальтику;
- спазмолитики, купирующие боли;
- ферментативные средства;
- пробиотики и пребиотики для восстановления нормальной микрофлоры.
Возможные последствия и прогноз для жизни
Баугинит – это патология, которая при соответствующем лечении проходит бесследно и не оставляет никаких осложнений. В редких случаях, когда пациент не обращается к врачу, возможно развитие недостаточности илеоцекального клапана, кишечное кровотечение из локальных сосудов, а также дальнейшее распространение воспалительного процесса на толстую или тонкую кишку.
Профилактика
- сбалансированное питание (читайте здесь);
- активный образ жизни;
- своевременное лечение патологий желудочно-кишечного тракта;
- регулярные профилактические осмотры у гастроэнтеролога.
Источник
Баугинит — это воспалительное поражение баугиниевого клапана, который отделяет тонкий кишечник от толстого, предотвращая обратный заброс каловых масс из слепой кишки в подвздошную. Проявляется болями справа внизу живота, жидким стулом, урчанием и метеоризмом. Диагностируется с помощью ирригоскопии, УЗИ брюшной полости, копрограммы и бактериального посева каловых масс. Для лечения могут применяться антибиотики, пробиотики, пищеварительные энзимы, иммуномодуляторы, регуляторы стула, спазмолитики и инфузионная средства. Медикаментозную терапию дополняют коррекцией диеты и физиотерапевтическими процедурами.
Общие сведения
Баугинит как самостоятельное заболевание пищеварительного тракта наблюдается крайне редко. По результатам наблюдений в сфере гастроэнтерологии и проктологии, воспаление илеоцекального клапана обычно сочетается с энтеритами, колитами и энтероколитами. Болезнь может протекать как остро, так и хронически. Развитие острого баугинита часто ассоциировано с кишечной инфекцией. Хроническое течение более характерно для патологий, вызванных нарушениями иммунитета, питания и процессов пищеварения. Актуальность своевременной диагностики расстройства обусловлена возможностью формирования функциональной несостоятельности баугиниевой заслонки и других осложнений.
Баугинит
Причины
Баугинит возникает под действием тех же провоцирующих факторов, что и воспалительные болезни тонкого и толстого отделов кишечника. Непосредственными возбудителями инфекционной формы заболевания являются патогенные микроорганизмы (бактерии брюшного тифа, дизентерии, туберкулеза, других инфекций) и условно-патогенная флора (кишечная палочка, стафилококки, стрептококки). Неинфекционный вариант баугинита развивается в рамках неспецифического язвенного колита, болезни Крона и других кишечных воспалений. Основными этиофакторами считаются:
- Гастроэнтерологическая и колопроктологическая патология. Воспаление илеоцекальной заслонки чаще наблюдается при расстройствах моторной и секреторной функции органов ЖКТ (дискинезиях желчевыводящих путей и кишечника, ферментопатиях). Заболевание провоцируется нарушением пассажа пищи и процессов пристеночного пищеварения.
- Несоблюдение гигиенических правил. Инфекционный баугинит выявляется при попадании в кишечник патогенных микроорганизмов. Риск заражения повышается при употреблении плохо вымытых или недостаточно термически обработанных продуктов, проживании в антисанитарных условиях, контактах с людьми, страдающими кишечной инфекцией.
- Нерациональное питание. При недостатке в рационе белков, витаминов и микроэлементов нарушается всасывание питательных веществ, замедляются регенераторные процессы в слизистой баугиниевого клапана. Дополнительным повреждающим фактором становится изменение состава естественного кишечного биоценоза с развитием дисбиоза.
- Нарушения иммунитета. Возникновение баугинита может быть связано с активацией условно-патогенной микрофлоры на фоне снижения общих и локальных защитных сил организма. При гиперергической иммунной реакции возможно аутоиммунное и аллергическое воспаление, которое в ряде случаев является генетически обусловленным.
Патогенез
Механизм развития баугинита основывается на дисбалансе между повреждающими воздействиями на илеоцекальный клапан и кишечными защитными факторами. При инфекционном генезе ведущую роль играет массивное обсеменение микроорганизмами, экзо- и эндотоксины которых способствуют альтерации тканей и выбросу медиаторов воспаления. В поврежденной слизистой наблюдается расширение сосудов, нарушение микроциркуляции, экссудация внутрисосудистой жидкости, отек. В результате ухудшается всасывание, возможно возникновение стеноза или недостаточности баугиниевой заслонки.
Неинфекционные варианты баугинита отличаются сложным патогенезом. В развитии реакции могут участвовать Т-лимфоциты, антитела, протеазы, цитокины, интерлейкины, компоненты системы комплемента и другие провоспалительные агенты. Характерна атрофия слизистой, связанная с угнетением регенерации за счет дефицита отдельных питательных веществ и ускорения процессов апоптоза. В наиболее тяжелых случаях инфекционного и неинфекционного воспаления наблюдается эрозивное и язвенно-некротическое повреждение слизистой.
Симптомы баугинита
Поскольку заболевание редко протекает изолированно, его клиника обычно сочетается с признаками воспаления прилежащих отделов кишечника. При баугините пациенты предъявляют жалобы на боли в правой подвздошной области, которые могут усиливаться после еды. Наблюдается учащение дефекации до 5-7 раз в день с выделением большого количества жидкого зловонного кала и последующим уменьшением болевых ощущений. Развиваются другие диспепсические симптомы: урчание в животе, метеоризм, иногда – тошнота и рвота.
Если баугинит сопровождается тяжелой диареей, выявляются признаки обезвоживания организма: сухость кожи и слизистых оболочек, чувство сильной жажды, головные боли и головокружения. Язык обложен белым налетом с отпечатками зубов по краям. Повышение температуры тела до 38-39° С отмечается в случае выраженного воспалительного процесса в кишечнике. При хроническом течении заболевания пациенты теряют массу тела из-за функциональной несостоятельности пищеварительной системы.
Осложнения
При отсутствии лечения наблюдается восходящее распространение микробной флоры с развитием тотального энтерита, что существенно затрудняет процесс пищеварения. При баугините снижается всасывание белков и жиров, нарушается водно-электролитный обмен. В случае перехода инфекции на червеобразный отросток может возникать аппендицит. При длительном течении заболевания существует риск поражения всех слоев стенки кишечника, перфорации кишки с последующим кровотечением и перитонитом.
После перенесенного баугинита может сформироваться вторичная недостаточность баугиниевой заслонки, которая характеризуется неполным смыканием клапанного аппарата между подвздошной и слепой кишкой. В результате этого происходит постоянный заброс колонизированного бактериями толстокишечного содержимого в тонкую кишку, сопровождающийся синдромом избыточного бактериального роста. У пациентов наблюдаются частые, резистентные к медикаментозной терапии энтериты и колиты. В редких случаях илеоцекальный переход стенозируется.
Диагностика
Топическая постановка диагноза может быть затруднена, что обусловлено неспецифичностью клинической картины, сходной с проявлениями воспаления других отделов кишечника. Подозревать баугинит необходимо при локализации болей справа в подвздошной области. Диагностический поиск предполагает проведение комплексного лабораторно-инструментального обследования пациента, включающего следующие методы:
- Копрограмма. Микроскопическое исследование кала при баугините позволяет выявить признаки мальабсорбции и мальдигестии – большое количество непереваренной клетчатки и исчерченных мышечных волокон, наличие зерен крахмала. На воспалительный процесс указывает высокое содержание слизи и обнаружение лейкоцитов.
- Бактериологический посев. Для подтверждения бактериальной природы заболевания обязательно назначают посев кала на питательные среды, что помогает определить вид патогенного микроорганизма. При подозрении на вирусную этиологию может применяться иммунохроматографический метод для поиска антигенов в кале.
- УЗИ органов брюшной полости. Ультразвуковое исследование используется в качестве быстрого неинвазивного метода дифференциальной диагностики баугинита с другими болезнями ЖКТ. Особое внимание обращают на илеоцекальную область для своевременного обнаружения признаков воспаления червеобразного отростка.
- Ирригоскопия. Рентгенографическое исследование кишечника после ретроградного введения контрастного вещества и применения двойного контрастирования дает возможность определить симптомы поражения баугиниевой заслонки. Рефлюкс контраста в тонкий кишечник указывает на недостаточность илеоцекального клапана.
В клиническом анализе крови при баугините отмечаются признаки воспаления – лейкоцитоз и повышение СОЭ. При биохимическом исследовании крови выявляется снижение уровня общего белка, диспротеинемия с преобладанием гамма-глобулинов. При подозрении на кровотечение из ЖКТ проводят пробу Грегерсена на скрытую кровь в кале. При недостаточной информативности других методов назначают КТ брюшной полости.
Баугинит дифференцируют с воспалением смежных анатомических структур илеоцекальной области (аппендицитом и мезаденитом). В пользу воспаления баугиниевой заслонки свидетельствует отсутствие УЗИ-признаков поражения аппендикса и подвздошных лимфоузлов. Имеет значение физикальное обследование пациента – положительные симптомы раздражения брюшины более типичны для аппендицита. К осмотру больного с возможным баугинитом кроме гастроэнтеролога и проктолога по показаниям может привлекаться инфекционист или хирург.
Лечение баугинита
Выбор терапевтической тактики зависит от динамики развития баугинита, выраженности его клинических симптомов и этиологического фактора, спровоцировавшего заболевание. Пациентов с инфекционной формой болезни госпитализируют в инфекционный стационар, с острым неинфекционным процессом — в гастроэнтерологическое или терапевтическое отделение. При хронической форме возможно амбулаторное лечение. Рекомендовано частое дробное питание с употреблением механически щадящей пищи, ограничением углеводов и жиров. Схема лечения может включать:
- Антибиотики. Антибактериальная терапия проводится при подтвержденном инфекционном генезе баугинита. При выборе препарата учитывается чувствительность возбудителя. Часто применяются сульфаниламиды, производные 8-оксихинолина в комбинации с пробиотиками для нормализации кишечной флоры.
- Кристаллоидные и коллоидные растворы. Показанием для назначения инфузионной терапии служит выраженная диарея, приводящая к значительному обезвоживанию организма. Внутривенные инфузии также рекомендованы для организации парентерального питания и обеспечения дезинтоксикации.
- Пищеварительные ферменты. Заместительная энзимотерапия используется при заболеваниях, сопровождающихся снижением секреции органов ЖКТ. Улучшение процессов пищеварения способствует более полному усвоению питательных веществ, регенерации слизистой и снижению выраженности воспаления.
- Иммуномодуляторы. При баугините, возникшем на фоне иммунной недостаточности, эффективна стимуляция иммунитета для повышения устойчивости организма к патогенной и условно-патогенной флоре. Пациентам с аутоиммунным воспалением назначают иммуносупрессоры, подавляющие патологическую иммунную реакцию.
По показаниям медикаментозную терапию баугинита дополняют адсорбентами для устранения метеоризма, регуляторами стула (слабительными или противодиарейными средствами), стимуляторами регенерации слизистой, десенсибилизирующими и витаминными препаратами, холино- и спазмолитиками при спастических состояниях. Из физиотерапевтических методик рекомендованы кишечные орошения, диатермия. Для стабилизации ремиссии пациентов направляют на санаторно-курортное лечение в учреждения гастроэнтерологического профиля.
Прогноз и профилактика
Острый баугинит в большинстве случаев заканчивается полным выздоровлением. При хроническом варианте заболевания прогноз менее благоприятный, существует риск рецидивов после проведенного лечения. Для профилактики баугинита необходимо обеспечить своевременную диагностику и терапию любых патологий пищеварительного тракта, проводить тщательную очистку и термическую обработку пищевых продуктов, сбалансировать рацион, при наличии признаков иммуносупрессии применять иммуностимуляторы.
Источник
Баугинит— это воспалительное поражение баугиниевой заслонки (илеоцекального клапана, расположенного в месте перехода подвздошной кишки в слепую). Обычно наблюдается при энтеритах и колитах.
Причина баугинита:
Причиной возникновения баугинита становятся болезнетворные микроорганизмы, поступающие вместе с пищей, неполноценное питание, особенно при недостатке белка, витаминов, и индивидуальная непереносимость отдельных продуктов. В результате воздействия неблагоприятных факторов нарушается регенерация слизистой оболочки кишечника, развиваются местное воспаление и отек. Кроме того, значительную роль в развитии баугинита играет нарушение моторики кишечника и нервно-эндокринный фактор.
Симптомы баугинита:
Боль в правой подвздошной области, метеоризм, нарушение стула. Прощупывание живота в правой подвздошной области болезненно, нередко возникает урчание.
Симптомы воспаления баугиниевой заслонки могут быть выявлены при рентгенологическом исследовании кишечника и при колоноскопии. Иногда выявляется недостаточность баугиниевой заслонки.
Диагностика и дифдиагностика:
Заподозрить развитие баугинита позволяют основные клинические проявления — приступы схваткообразных болей в правой подвздошной области, нарушения стула, урчание в животе, метеоризм, тошнота, отрыжка. При прощупывании обнаруживается болезненность в области подвздошной кишки, вздутие живота. Лабораторные микроскопические и бактериологические исследования выявляют значительные нарушения пищеварительной функции кишечника и бактериальной флоры. При рентгенологическом исследовании — признаки энтерита или колита. Эндоскопически обнаруживается отек, зоны покраснения и атрофических изменений слизистой оболочки.
Лечение баугинита:
Больные нуждаются в госпитализации, при подозрении на инфекционную природу заболевания — в инфекционные больницы. Назначают антибактериальную или противопаразитарную терапию, при токсических колитах — солевые слабительные. В первый день разрешают только обильное питье (несладкий или полусладкий чай), затем, на 2- 5-й день, диету No 4, потом No 46 и 4в.
При обезвоживании капельно подкожно или внутривенно вводят 0,9%-ный раствор натрия хлорида, 5%-ный раствор глюкозы или гемодез. Внутрь назначают обволакивающие и вяжущие средства (висмута нитрат основной по 1 г 4-6 раз в день, танальбин, каолин и др.), препараты пищеварительных ферментов (абомин, полизим и др.), холинолитические средства. Для нормализации кишечной флоры назначают энтеросептол, интестопан, колибактерин, бификол и др.
Больные подлежат последующему наблюдению в течение 6 месяцев. Показано частое дробное питание (4-6 раз в сутки), диета — механически щадящая (слизистые супы, пюре, фрикадельки, паровые мясные и рыбные котлеты и т. д.). Пища должна содержать 100-120 г белка, 100-120 г легко усвояемых жиров (сливочное, растительное масла), около 400-500 г углеводов. В период наибольшей остроты процесса временно ограничивают поступление в организм углеводистых продуктов (до 350 и даже 250 г) и жиров.
Жиры переносятся и усваиваются больными хроническими заболеваниями кишечника лучше, если они поступают в организм не в чистом виде, а в связи с другими пищевыми веществами (в процессе кулинарной обработки пищи). Переносимость углеводов и растительной клетчатки значительно повышается при их соответствующей кулинарной обработке (протирание, варка на пару, в наиболее тяжелых случаях — хорошо измельченные овощные пюре и пр.).
Витамины назначают внутрь в виде поливитаминов или парентерально (С, В2, В6, В12 и др.). Фрукты используют в виде киселей, соков, пюре, в печеном виде (яблоки), а в период улучшения состояния — ив натуральном виде, за исключением тех, которые способствуют усилению процессов брожения в кишечнике (виноград) или обладают послабляющим действием, что нежелательно при поносах (чернослив, инжир и др.). Холодная пища и напитки, низкомолекулярные сахара, молочнокислые продукты усиливают перистальтику кишечника, поэтому их при обострениях и поносах назначать не следует. Исключают острые приправы, пряности, тугоплавкие жиры, черный хлеб, свежие хлебные продукты из сдобного или дрожжевого теста, капусту, свеклу, кислые сорта ягод и фруктов, ограничивают поваренную соль.
Основная диета в период обострения — No 2, и 4а (при преобладании бродильных процессов), по мере стихания воспалительного процесса назначают диету No 46 и более расширенную, приближающуюся к нормальной, диету No 4в (пищу дают в непротертом виде). Полезно ацидофильное молоко (150-200 г 3 раза в день).
При наличии сопутствующих заболеваний (холецистит, панкреатит, атеросклероз) в соответствии с надлежащими требованиями изменяют диету. В период обострений назначают на короткое время антибиотики широкого спектра действия (тетрациклины, левомицетин, аминогликозиды и др.) или сульфаниламидные препараты (сульгин, фталазол) в обычных дозах. Наиболее эффективным во многих случаях является назначение энтеросептола (по 0,25-0,5 г 3 раза в день), мексаформа, интестопана, которые оказывают угнетающее действие в первую очередь на патогенную флору кишечника, уменьшают бродильные и гнилостные процессы.
Полезны колибактерин, бифидумбактерин, бификол, лактобактерин, которые назначают по 5-10 доз в день (в зависимости от тяжести заболевания). С целью повышения реактивности организма назначают подкожно экстракт алоэ (по 1 мл 1 раз в сутки, 10-15 инъекций), пеллоидин (внутрь по 40-50 мл 2 раза в день за 1-2 ч до еды или в виде клизм по 100 мл 2 раза в день в течение 10-15 дней), проводят аутогемотерапию.
При проктосигмоидите назначают микроклизмы (ромашковые, таниновые, протарголовые, из взвеси висмута нитрата), а при проктите — вяжущие средства (ксероформ, дерматол, цинка окись и др.) в свечах, нередко в комбинации с белладонной и анестезином («Анестезол», «Анузол» и «Неоанузол» и др.). При поносе рекомендуются вяжущие и обволакивающие средства (танальбин, тансал, висмута нитрат основной, белая глина и др.), настои и отвары растений, содержащие дубильные вещества (отвары 15 : 2000 корневищ змеевика, лапчатки или кровохлебки по 1 ст. л. 3-6 раз в день, настой или отвар плодов черемухи, плодов черники, соплодий ольхи, травы зверобоя и др.), холинолитики (препараты белладонны, атропина сульфат, метацин и др.). Холино- и спазмолитики назначают при спастическом колите.
При выраженном метеоризме рекомендуется уголь активированный (по 0,25-0,5 г 3-4 раза в день), настой листа мяты перечной (5 : 200 по 1 ст. л. несколько раз в день), цветков ромашки (10 : 200 по 1-2 ст. л. несколько раз в день) и другие средства. Если причиной поноса является в первую очередь секреторная недостаточность желудка, поджелудочной железы, сопутствующий энтерит, полезны препараты пищеварительных ферментов — панкреатин, фестал и др. Большое место в лечении обострений занимают физиотерапевтические методы (кишечные орошения, грязевые аппликации, диатермия и др.) и санаторно-курортное лечение (Ессентуки, Железноводск, Друскининкай, местные санатории для больных с заболеваниями кишечного тракта).
Источник

