Объем движений в поясничном отделе позвоночника в норме

Движения позвоночника в грудном отделе в сравнении с шейным у здорового человека возможны лишь в небольшом объеме и преимущественно вперед (сгибание — 40°, разгибание — 0°, наклоны — 20°, ротация — 30°). Объективным критерием достаточности или ограничения подвижности сгибания, является прием (симптом) Отта (рис. 141). От VII шейного позвонка отмеряется 30 см вниз и делается отметка, затем исследуемому предлагается максимально согнуть спину вперед. У здорового человека это расстояние увеличивается до 34-38 см. При поражении позвоночника оно либо ограничено, либо не меняется.

Рис. 141. Определение подвижности в грудном и поясничном отделах позвоночника с помощью приемов Отта и Шобера
Ротационные движения в грудном отделе позвоночника надо исследовать в положении больного сидя, чтобы исключить движения в тазобедренных суставах, возникающих при поворотах в вертикальном положении (рис. 142).

Рис. 142. Исследование ротационных движений в грудном отделе позвоночника. Больная сидит на стуле и делает максимальные повороты головы и плеч в одну, затем в другую сторону. Врачу лучше наблюдать за исследуемым сверху. В положении сидя таз фиксирован, и ротационные движения осуществляются только за счет грудного отдела позвоночника
В поясничном отделе позвоночника объем движений небольшой и преимущественно вперед. Для оценки подвижности поясничного отдела можно использовать ориентировочный тест с наклоном туловища вперед, учитывая при этом, что наклон осуществляется не только за счет сгибания позвоночника, но и за счет движения в тазобедренном суставе. У здорового человека при наклоне позвоночник образует дугу (рис. 143, 144).

Рис. 143. Ориентировочный тест на подвижность поясничного отдела позвоночника и тазобедренного сустава. Исследуемому, находящемуся в вертикальном положении, врач устанавливает пальцы правой руки на остистые отростки нижних поясничных позвонков и просит его максимально наклониться вперед, коснуться пальцами пола. У здорового человека грудной и поясничный отделы позвоночника делают плавную дугу, а пальцы врача, расположенные на позвоночнике, расходятся. Хороший наклон туловища вперед указывает также на нормальное сгибание в тазобедренном суставе

Рис. 144. Определение подвижности позвоночника с помощью наклона туловища вперед, Наблюдение сбоку. У здорового человека позвоночник образует равномерную дугу. При фиксированном позвоночнике наклон осуществляется за счет сгибания в тазобедренных и коленных суставах
Ограничение движения позвоночника вперед можно выявить с помощью приема (симптома) Шобера (см. рис. 141). От V поясничного позвонка отмеряется 10 см вверх и делается пометка. При максимальном наклоне вперед у здорового человека это расстояние увеличивается на 4-6 см. При заболеваниях позвоночника оно может не меняться.
Разгибание в поясничном отделе незначительное и оценивается врачом на глаз. Во время исследования врач придерживает исследуемого, так как возможно нарушение равновесия и падение (рис. 145).

Рис. 145. Исследование объема движений в поясничном отделе позвоночника наклоном вперед, разгибанием назад, наклоном в стороны
Наклоны в стороны определяются в вертикальном положении исследуемого. Руки при наклоне должны скользить по швам, но при этом наклон туловища вперед недопустим. Величина наклона у здоровых до 20°. Ограничение его в большей степени характерно для болезни Бехтерева, остеохондроза и спондилеза, травмы.
Ригидность грудного и поясничного отделов нозвоночника клинически может проявляться симптомом доскообразной спины. Выявляется он следующим образом. Исследуемому предлагается наклониться вперед и пальцами достать пол, не сгибая ног в коленях; здоровому это сделать легко.
При воспалительных или дегенеративных процессах в этих отделах позвоночника, спазмах мыпщ спины сгибание туловища происходит за счет тазобедренного сустава, спина при этом выглядит плоской, доскообразной (рис. 146).

Рис. 146. Синдром пояснично-бедренной разгибательной ригидности (симптом доски по Марксу). Происходит одновременная фиксация поясничного отдела позвоночника и тазобедренных суставов. Наклон стоящего больного почти невозможен. При поднятии за ноги лежащего больного из-за скованности в суставах происходит подъем таза и туловища, больной касается кушетки только надплечьями. Причина синдрома — выпадение межпозвонкового диска, спондилолистез, опухоли оболочек, воспалительные сращения корешков и др.
Изменение формы, ограничение подвижности позвоночника, напряжение мышц спины и локальная болезненность при пальпации могут быть обнаружены как при воспалительных, так и при дегенеративных заболеваниях. Наличие таких отклонений у лиц молодого возраста в сочетании с характерным болевым синдромом позволяет заподозрить анкилозирующий спондилоартрит. Наиболее характерный объективный признак этого заболевания — ограничение подвижности позвоночника. Реже можно встретить одно из двух типичных для него вариантов деформации позвоночника — выпрямление физиологических изгибов или значительное увеличение грудного кифоза.
Последняя разновидность деформации, возникшая в молодом возрасте, может быть также следствием остеохондропатии апофизов позвонков (болезнь Шейерманна—May). Изменения, развивающиеся в пожилом возрасте, чаще бывают связаны с остеохондрозом позвоночника.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Опубликовал Константин Моканов
Источник
В последние годы диагноз межпозвонковой (межпозвоночной) грыжи все чаще устанавливается невропатологами и ортопедами. Отчасти это происходит благодаря доступности современных методов исследования позвоночника – компьютерной (КТ) и магнитно-резонансной томографии (МРТ).
Однако далеко не всегда межпозвонковые грыжи – это просто случайная находка во время обследования пациента. Они могут проявляться разнообразными симптомами и существенно ухудшать как качество жизни человека, так и его профессиональную реализацию. Как быть в этом случае? Какой прогноз при такой патологии опорно-двигательной системы?
Прогноз

Межпозвонковые грыжи могут никак не проявлять себя в течение всей жизни. Это зависит от их расположения и направленности. Пока грыжевое выпячивание не сдавливает спинной мозг или нервный корешок, никаких дискомфортных ощущений у человека не будет.
Но как только они начинают затрагивать эти структуры, жизнь пациента превращается в борьбу с болевым синдромом и обострениями. Вслед за болью начинает страдать и объем движений в позвоночнике, становится сложно справляться со своими профессиональными обязанностями.
И тогда перед пациентом встает вопрос об инвалидности. Положена ли она при межпозвонковых грыжах позвоночника? И какую группу дают при такой патологии? Кто решает вопросы о признании человека инвалидом?
Инвалидность
Следует понимать, что понятие инвалидности при грыже позвоночника не связано с медицинским диагнозом напрямую. Их перечисление иногда занимает целый лист в выписном эпикризе, но человек вполне может быть признан трудоспособным.
Установлением группы инвалидности занимается медико-социальная экспертная комиссия (МСЭК).
Основной ее задачей является определение способности человека с определенным заболеванием заниматься профессиональной деятельностью по своей специальности и самостоятельно себя обслуживать.
Так, программист с ампутацией ноги сможет без особых проблем выполнять свою работу дома. Но ущемление корешка, при даже маленькой межпозвонковой грыже с выраженным болевым синдромом, не позволит ему проводить много времени сидя за компьютером. И во второй ситуации МСЭК может признать его инвалидом третьей группы.
Какие существуют критерии для установления группы инвалидности при выявлении у пациента межпозвонковой грыжи позвоночника?
Критерии

МСЭК учитывает социальную активность, помощь родственников, другие источники доходов, поэтому прогнозировать ее решение сложно. Однако существует определенные медицинские критерии, которые делают присвоение группы инвалидности весьма вероятным. В зависимости от размера и направленности межпозвонковой грыжи, наличия серьезных осложнений и сопутствующих болезней дается первая, вторая или третья группа инвалидности.
Каждая из них имеет свои льготы и запреты. Не стоит забывать, что установление группы инвалидности накладывает ограничение на профессиональную деятельность. В случае первой-второй группы работа по основной специальности официально невозможна.
Однако крайне редко пациент признается инвалидом на длительный срок или до конца жизни. Обычно он регулярно проходит переосвидетельствование, на котором ему могут повышать или понижать группу. При межпозвонковых грыжах возможно значительное улучшение состояние после оперативного вмешательства. В этой ситуации после реабилитационного периода человек может быть признан трудоспособным.
Третья группа
Третья группа инвалидности – самая легкая. Она позволяет продолжать профессиональную деятельность с определенными ограничениями. При межпозвонковых грыжах позвоночника третью группу дают в следующих ситуациях:
- Практически постоянный болевой синдром. Боль может быть выражена сильно либо умеренно, но она плохо поддается терапии или требует постоянного приема нестероидных противовоспалительных препаратов. Боль существенно ухудшает качество жизни, мешает выполнять профессиональные обязанности.
- Движения в позвоночном столбе умеренно ограничены. Человек может самостоятельно передвигаться, обслуживать себя и выполнять определенную работу. Но не в состоянии справиться с полноценными нагрузками по своей основной профессии.
- Частые обострения. Межпозвонковые грыжи обычно сопровождаются радикулопатиями – симптомами ущемлениями нервного корешка. Обострения обычно непродолжительные, легко поддаются лечению, но требуют частых больничных листов.
- По основной специальности работа практически невозможна, но с облегченным трудом пациент вполне справляется.
- Самообслуживание в полном объеме.
Третья группа инвалидности требует диспансерного наблюдения участковым врачом, плановых курсов лечения в стационаре при необходимости. Переосвидетельствования МСЭК при межпозвонковых грыжах проводятся регулярно.
Вторая группа

Вторую группу инвалидности дают в более тяжелых и прогностически неблагоприятных случаях. Частые обострения с длительными больничными листами, неэффективность оперативного лечения – все это основания для получения второй группы. Кроме того, ее могут дать и в следующих ситуациях:
- При постоянном и интенсивном болевом синдроме, который плохо устраняется нестероидными противовоспалительными препаратами, антиконвульсантами и антидепрессантами.
- При значительном ограничении движений в позвоночном столбе и руках или ногах, развитии тугоподвижности, скованности.
- При появлении неврологических симптомов – онемении кожных покровов, расстройств чувствительности, изменении рефлексов, снижении мышечной силы.
Если межпозвонковая грыжа, осложненная неврологическими расстройствами, не позволяет пациенту заниматься даже облегченным трудом, и он длительное время находится на больничном листе, это повод для обращения в МСЭК и получения второй группы инвалидности.
Работа на дому в этой ситуации возможна, как и ручной легкий труд.
Первая группа
Это самый тяжелый вариант при диагнозе межпозвонковой грыжи. Симптомы сдавления нервных корешков или спинного мозга выражены настолько, что человек превращается в полного инвалида.
Его движения в позвоночном столбе, руках, ногах ограничены в значительной степени, может утрачиваться контроль над работой тазовых органов. Как правило, пациент неспособен самостоятельно передвигаться и обслуживать себя. Он нуждается в уходе другими лицами. Невозможен даже самый легкий труд.
В такой ситуации обычно дают первую группу инвалидности. С чего начинается процесс оформления постоянной нетрудоспособности?
Получение инвалидности

Каждый человек, независимо от своего заболевания, имеет право обратиться в МСЭК для рассмотрения вопроса о получении группы инвалидности. И, хотя она дается далеко не во всех случаях, этим правом можно воспользоваться. К кому обратиться при межпозвонковой грыже?
Лечащим врачом и такой патологии обычно является невропатолог или ортопед. Он наблюдает пациента, выдает ему больничные листы в острых случаях. Часто врачи сами предлагают пациенту обращение в МСЭК. Происходит это в тех случаях, когда длительность пребывания на больничном листе велика, а прогноз неблагоприятный. Также это имеет смысл при неэффективном оперативном лечении или наличии противопоказаний к нему.
Лечащий врач заполняет все необходимые документы и направляет пациента на соответствующее обследование. При межпозвонковой грыже оно обычно включает в себя:
- Общий анализ крови и мочи.
- Рентгенография позвоночного столба.
- Компьютерная томография или по показаниям МРТ. Иногда требуются оба исследования.
- Электромиография. Это исследование назначается при выраженном сдавлении нервных корешков.
- Реовазография или допплерография. Этот метод используется при наличии сосудистых нарушений в области позвоночного столба.
- Миелография – исследование спинного мозга.
- В редких случаях может потребоваться люмбальная пункция.
- Заключение нейрохирурга о возможности оперативного лечения межпозвонковой грыжи.
Но что делать, если МСЭК отказала в получении инвалидности?
Отказ
Отказ в присвоении группы часто свидетельствует о благоприятном прогнозе болезни и предполагает рекомендацию современного лечения межпозвонковой грыжи.
Группа инвалидности дается в тех случаях, когда испробованы все методы. Но если пациент не прибегал к оперативному вмешательству или не использовал в полной мере все возможности современной терапии, то, вероятнее всего, МСЭК не признает его инвалидом.
В этой ситуации очень желательно воспользоваться рекомендациями медико-социальной экспертной комиссии и повторно подавать документы лишь в случае действительного неэффективного лечения.
Боль в грудном отделе позвоночника: причины возникновения и лечение заболеваний

Боли в грудном отделе позвоночника, возникающие по естественным причинам, например, из-за мышечного перенапряжения, можно устранить приемом анальгетиков. Но если они спровоцированы развившейся патологией, требуется комплексное лечение. Пациенту назначаются различные препараты — спазмолитики, миорелаксанты, витамины группы B. Используются физиотерапевтические и массажные процедуры, ЛФК. И только при неэффективности этих методов проводятся хирургические операции.
Причины боли в грудном отделе позвоночника
Боль в грудном отделе возникает из-за травмирования мягких тканей и дальнейшего развития воспалительного процесса. Ее причиной могут стать мышечный спазм, сильный отек, повреждение связок и сухожилий. Установить спровоцировавший боль фактор врач способен по описанию пациентом характера болей, периодичности их появления, сопутствующей симптоматике.

Травмы
При компрессионных переломах позвонков или ребер, сильных ушибах, вывихах и подвывихах позвонков возникает острая боль. В процессе лечения ее интенсивность снижается за счет постепенного восстановления поврежденных костных, хрящевых, мягких тканей. Но спустя несколько месяцев после успешной консервативной или хирургической терапии могут возникать слабые боли в грудном отделе. Они часто бывают спровоцированы:
- переохлаждением;
- подъемом тяжестей;
- чиханием, кашлем, громким смехом.
Боли локализованы не четко, а распространяются на ребра, нижнюю часть спины, отдают в бока, иррадиируют по ходу межреберных нервов.
Заболевания внутренних органов
В области грудных позвоночных сегментов расположены нервные корешки. Они иннервируют (снабжают ткани нервами) не только диски и позвонки, но и внутренние органы. При поражении сердца, легких, желудочно-кишечного тракта какой-либо патологией боль распространяется на верхнюю и среднюю часть спины.
| Системы жизнедеятельности | Заболевания и сопутствующие симптомы |
| Пищеварительная | Боли появляются при язве желудка и двенадцатиперстной кишки, панкреатите, холецистите. Они кратковременные, обычно возникают при обострениях патологий вместе с приступами тошноты, рвоты, расстройствами перистальтики |
| Дыхательная | Плеврит, пневмония, новообразования проявляются болями различной интенсивности в грудном отделе. К сопутствующим симптомам относятся одышка, кашель, хрипы, повышение температуры тела |
| Сердечно-сосудистая | Боли в грудном отделе возникают на фоне стенокардии, инфаркта миокарда, ишемической болезни сердца. Им могут сопутствовать скачки артериального давления, повышенное потоотделение, озноб, синюшность носогубного треугольника |

Патологии опорно-двигательного аппарата
Болезненность грудного отдела бывает вызвана медленно, но упорно прогрессирующим грудным остеохондрозом. При заболевании 2-3 степени тяжести диски уже сильно разрушены, а тела позвонков деформированы. Любое движение приводит к смещению костных наростов, сдавлению ими кровеносных сосудов, спинномозговых корешков. Боли при остеохондрозе могут быть острыми, жгучими в период обострения и давящими, тупыми на этапе ремиссии. Они распространяются в шею, затылок, поясницу.
Дискомфортом в грудном отделе сопровождается течение спондилоартроза, поражающего дугоотростчатые суставы. Он становится привычным при врожденных или приобретенных аномалиях — сколиозе, кифозе, лордозе.
К какому специалисту обратиться
При болях в спине нужно обращаться к неврологу или вертебрологу. Но не станет ошибкой запись на прием к терапевту. Эти врачи проведут полное обследование пациента, назначат необходимые диагностические мероприятия. После изучения их результатов невролог, вертебролог займутся лечением остеохондроза или направят больного к врачам узких специализаций — ревматологу, ортопеду, кардиологу, пульмонологу, гастроэнтерологу.
Диагностика патологии
Установить причину болей в грудном отделе позвоночника позволяет проведение рентгенографии, МРТ, УЗИ, КТ.

При жалобах на боли в сердце пациентам назначается ЭКГ, в том числе на фоне нагрузки на беговой дорожке для исключения стенокардии. Женщинам показана маммография, так как боли могут быть спровоцированы доброкачественными или злокачественными новообразованиями в молочных железах.
Методы лечения
Полное устранение болезненности возможно только проведением комплексного лечения основной патологии. На начальном этапе терапии пациентам для улучшения самочувствия рекомендуется в течение дня носить эластичные бандажи с жесткими вставками для исключения нагрузок на грудной отдел позвоночника.
Медикаментозная терапия
Даже выраженные боли исчезают при внутримышечном введении нестероидных противовоспалительных средств (НПВС) — Диклофенака, Мелоксикама, Лорноксикама. Но если и они неэффективны, то используются медикаментозные блокады с глюкокортикостероидами (Триамцинолон, Дипроспан) и анестетиками (Лидокаин, Новокаин). Давящие, тупые, постоянные боли помогает устранить прием таблетированных НПВС. Это Найз, Нимесулид, Кеторол, Кетопрофен, Целекоксиб.
Мази назначаются пациентам при умеренной болезненности спины. Применяются наружные анальгетики Вольтарен, Фастум, Индометацин. А после купирования воспаления они заменяются средствами с согревающим эффектом — Финалгоном, Апизартроном, Капсикамом.
Физиотерапия
Интенсивность болей снижается после физиотерапевтических процедур — магнитотерапии, лазеротерапии, УВЧ-терапии, ультрафиолетового облучения. Происходит это за счет улучшения кровообращения и лимфооттока, ускорения восстановления поврежденных костных, хрящевых, мягких тканей.
А для купирования острого болевого синдрома проводится ультрафонофорез, электрофорез с гормональными средствами, анальгетиками, анестетиками.
Лечебная гимнастика
Ежедневные занятия лечебной физкультурой и гимнастикой нередко заменяют прием анальгетиков, токсичных для печени, почек, ЖКТ. Регулярные тренировки способствуют укреплению мышц всей спины, улучшению кровоснабжения тканей питательными веществами. Врач ЛФК подбирает упражнения индивидуально для пациента. Чаще всего в него включаются подъемы верхней части тела из положения лежа, выгибание и прогибание поясницы, вис на перекладине, «мостик».
Массаж и самомассаж
Массажные процедуры не проводятся при болях. Они назначаются пациентам после основного лечения в качестве профилактики. Особенно актуальны сеансы классического, баночного, точечного массажа при патологиях опорно-двигательного аппарата, в том числе уже вылеченных повреждениях дисков, позвонков, связок.
Массажист воздействует на мышцы грудного отдела, выполняя растирания, разминания, надавливания, вибрирующие движения. Это стимулирует укрепление скелетной мускулатуры, предупреждает ущемление нервных корешков и кровеносных сосудов.
Для самомассажа в домашних условиях целесообразно приобрести в аптеке электрический массажер. Он оснащен длинной рукояткой, насадками, регулятором скорости.
Хирургическое вмешательство
Устойчивый болевой синдром, развившиеся серьезные осложнения патологий грудного отдела позвоночника становятся показаниями к хирургическому вмешательству. При спондилоартрозе между остистыми отростками позвонков устанавливаются имплантаты для расширения позвоночного канала. Устранить боли, спровоцированные остеохондрозом, позволяют микродискэктомия, пункционная валоризация диска, его лазерная реконструкция.
Народные средства и рецепты
До выставления диагноза, выявления причины дискомфорта народные средства использовать нельзя. Если боль вызвана воспалением, то применение согревающих компрессов и водочных растираний приведет к его значительному усилению. Только после проведения основной терапии врачи разрешают применять народные средства:
- мазь. В ступке растирают столовую ложку настойки красного перца с 20 г ланолина. Добавляют по капле эфирных масел сосны и розмарина, вводят в смесь небольшими порциями 100 г жирного детского крема;
- компресс. В стакане теплой воды разводят столовую ложку морской соли. Смачивают в растворе стерильную салфетку, накладывают на область болей. Длительность процедуры — 1-2 часа.
Нередко больной не обращается к врачу, используя для устранения дискомфортных ощущений народные средства. А в это время разрушаются диски и позвонки, прогрессируют патологии внутренних органов. Поэтому заболевания диагностируются на конечной стадии, когда эффективно только хирургическое лечение.
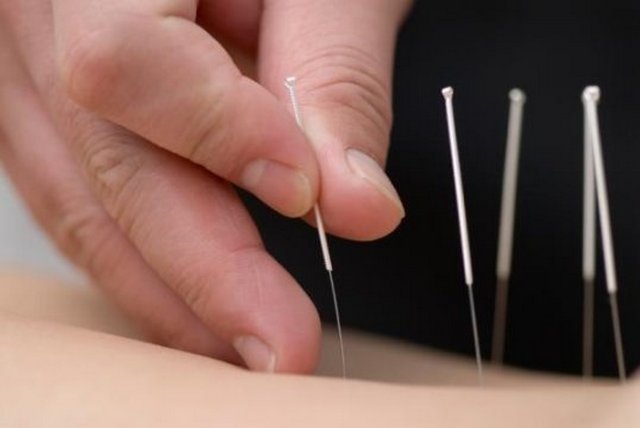
Иглоукалывание
Иглорефлексотерапией называется введение специальных стерильных игл в акупунктурные точки. Они расположены вдоль позвоночного столба, на плечах и предплечьях, подошвах, кистях. Иглы тонкие, короткие, поэтому их установка не вызывает боли. Но такого механического воздействия на биоактивные точки достаточно для повышения выработки эндорфинов и веществ с анальгетическим, противовоспалительным, противоотечным действием.
Последствия
Нередко человек после сильного ушиба спины, например, при падении, недооценивает серьезность травмы и не обращается к врачу. В результате поврежденные связки, сухожилия, хрящи сращиваются неправильно. Их отдельные участки замещаются фиброзными тканями, лишенными функциональной активности. Поэтому ранее привычные движения в грудном отделе теперь вызывают тупую, ноющую боль.
При отсутствии лечения дегенеративных и воспалительных заболеваний вскоре снижается объем движений в позвоночнике из-за выраженной деформации позвонков, а затем полностью обездвиживаются поврежденные сегменты.
Профилактика
В качестве профилактики болезненности грудного отдела врачи рекомендуют не переохлаждаться, не поднимать резко тяжестей. Нужно следить за осанкой, заниматься лечебной физкультурой, плаванием, йогой, скандинавской ходьбой. Для сна следует приобрести ортопедические матрас и подушку средней степени жесткости.
Источник