Операция по удалению грыжи поясничного отдела позвоночника в больнице 40
Существует множество способов лечения дискогенных осложнений остеохондроза, то есть протрузий и грыж. Можно лечиться консервативным способом, с применением массажа, вытяжением, физиотерапевтических методов. А можно избавиться от протрузии или грыжи сразу, путём выполнения нейрохирургической операции. Многие считают, что операция — самый дорогой способ лечения. Так ли это? Какова, например, цена удаления грыж поясницы лазером в Москве?
Грыжа поясничного отдела, прямое показание к операции.
Если сравнивать затрату средств как единовременную, то, конечно, это наиболее дорогостоящее лечение. Но если учесть, что неоперированная грыжа или протрузия обостряется обычно один раз в год, а то и чаще, то за несколько лет болезни на санаторно – курортном лечении и на многочисленных массажистов и мануальных терапевтов будет потрачена сумма, которая может в несколько раз превышать стоимость операции. Но, прежде чем переходить непосредственно к клиникам и стационарам Москвы, следует рассказать, в чем специфика оперативных вмешательств на протрузиях и грыжах межпозвонковых дисков, и когда к ним следует прибегать в первую очередь.
Специфика хирургического вмешательства
Межпозвонковые диски состоят из упругих хрящей, и с возрастом они теряют эластичность и, в некоторых случаях, разрушаются. Деформация межпозвонкового диска, при котором он ещё сохраняет свою целостность, но уже вышел за анатомические пределы, называется протрузией. А если наружные слои диска лопнули, и вещество из его глубины вывалилось наружу — то это грыжа. Сам хрящ не имеет ни сосудов, ни нервов, и грыжа болеть не может. Но она сдавливает окружающие ткани: связки, которые богато иннервированы. Она сдавливает мышцы, нервные корешки в соответствующем сегменте. В итоге развивается воспаление, отек и гиперемия. В итоге возникает боль.
Грыжа может совсем отделиться от основного тела диска, и тогда это состояние требует неотложного оперативного вмешательства, и называется секвестрированной грыжей. Операция нужна, поскольку свободно лежащий секвестр может иметь острые края, перемещаться и вызывать сдавливание корешков или дурального мешка, который находится в центральном канале, выше 2 поясничного сегмента, и содержит спинной мозг. Секвестр может не только сдавить эти структуры, но даже привести в тяжелых случаях к проникающему ранению спинного мозга.
Секвестрированная грыжа на мрт.
А как быть в том случае, если секвестра нет, грыжа или протрузия небольшая, но человеку надоело постоянно лечиться и тратить деньги на остеопатов, кинезиотерапевтов, краниосакральных терапевтов и «мануальщиков»? Какие виды оперативного вмешательства он может выбрать по совету нейрохирургов?
Микродискэктомия
Основное оперативное вмешательство, которое в наше время могут проделать практически в любом нейрохирургическом стационаре областного или краевого масштаба, не говоря уже о столице, — это микродискэктомия. С помощью операционных микроскопов грыжа или протрузия удаляется, на спине остается небольшой шов, но, тем не менее, производится разрез кожи, раздвигание мышц, и работа ведется на сравнительно большом операционном поле – несколько сантиметров в диаметре.
После выполнения микродискэктомии пациенту в течение нескольких дней запрещается сидеть, а после того как он встанет в постели, ему можно только ходить, а садится в последнюю очередь. Это вмешательство значительно снижает качество жизни в раннем послеоперационном периоде: представьте, как неудобно нужно справлять большую нужду стоя. Микродискэктомия было основным видом оперативных вмешательств в конце 20 века, но сейчас «золотым стандартом» являются так называемые малоинвазивные операции, при которых не производится разрезов, и фактически не травмируются ткани. Лечение дискогенных осложнений остеохондроза лазером также относится к малоинвазивным нейрохирургическим операциям.
Малоинвазивные вмешательства
После малоинвазивных операций значительно сокращается время нахождения пациента на больничной койке после операции. В развитых странах, таких как США, Израиль Германия, Чехия, пациент зачастую может в конце первого дня после операции самостоятельно передвигаться, и даже быть отпущен домой, а в некоторых случаях – может ходить и даже сидеть и в день операции.
Основными видами малоинвазивных оперативных вмешательств при протрузиях и грыжах является эндоскопическая дискэктомия, при которой разрез не превышает 10 миллиметров. Для этого вида операции используется эндоскопическая техника. С помощью эндоскопической, или микроэндоскопической дискэктомии удаляется сам дефект, или грыжевое выпячивание. Диск остается целым.
В том случае, если износ диска является значительным, или грыжа слишком велика, если есть ее секвестр, то тогда возможно сочетание дискэктомии с протезированием диска. Сам межпозвонковый диск заменяется искусственным протезом, который по своим биомеханическим характеристикам, подвижности и эластичности никак не уступает естественному, здоровому хрящу. Качественный протез диска может служить 25 лет и дольше.
Второй разновидностью малоинвазивных операций является так называемая нуклеопластика. При этом виде вмешательства грыжа не удаляется, а профилактируется. Известно, что главным фактором образования грыжи и протрузии является резкое повышение внутридискового давления при действии асимметричных вертикальных сил. Главный, результирующий вектор силы направлен со стороны центральных областей диска в стороны, то есть со стороны пульпозного ядра. Если снизить давление в пульпозном ядре, то прекратится сдавливаться и фиброзное кольцо. Грыжевое выпячивание или протрузия может уменьшиться в размерах, и ликвидироваться неврологическая симптоматика.
В настоящее время существует несколько способов физического воздействия на пульпозное ядро. Это плазменное (коблация), гидропластическое или радиочастотное действие. Современным способом считается и лазерная вапоризация, или лазерное удаление части ядра, поскольку с помощью высокой температуры ткани пульпозного ядра просто испаряются.
Показания, плюсы и минусы нуклеопластики?
Одним из самых главных преимуществ является атравматичность — отсутствие швов, разрезания и раздвигания тканей, а значит — отсутствие болевого синдрома после операции. При необходимости можно за одно оперативное вмешательство сделать нуклеопластику с несколькими межпозвонковыми дисками, на нескольких уровнях.
Нуклеопластика производится специальной иглой. Поэтому опорно-двигательная функция позвоночника, а также связки, остаются целыми, никаких разрезов не проводится. Выполняется местная анестезия, и поэтому функция головного мозга не страдают. Известно, что у многих пожилых пациентов после внутривенного или масочного наркоза ухудшается когнитивная функция, страдает память и внимание.
При лазерной нуклеопластике время оперативного вмешательства не превышает полчаса, а в ряде случаев — 15-20 минут. В тот же день пациент может быть уже активизирован, а на следующий день выписан. Лазерную нуклеопластику можно проводить в том случае, если пациент не может перенести полноценную большую операцию.
Каковы же показания к процедуре? Это стойкий болевой синдром, или неврологический дефицит, к которому относится нарушение чувствительности, слабость в ногах. У пациента должна быть протрузия, подтвержденная с помощью МРТ, а также длительный и безуспешный анамнез консервативной терапии в течение 2-3 месяца.
Но в некоторых случаях эту процедуру проводить нельзя. Вот противопоказания:
- фиброзное кольцо разорвано, то есть образовалась грыжа;
- протрузия слишком велика, и составляет 30 и более процентов от размера центрального канала;
- диски значительно обезвожен и снижены, более чем на 50%;
- есть нестабильность или смещение позвонков;
- у пациента по данным МРТ диагностирован стеноз центрального канала;
- Имеется злокачественное новообразование позвоночника, например метастазы, инфицирование.
Но это не значит, что пациенту нужно ждать целый месяц или два. Если он несколько лет лечился безрезультатно в санаториях и различных частных центрах, но при этом при переохлаждении, при резком движении или при физической нагрузке у него регулярно ежегодно возникали обострения, он вправе обратиться к нейрохирургу со всеми данными визуализирующих исследований для определения показания к оперативному лечению.
Следует помнить, что лазерная нуклеопластика — это метод лечения протрузий, но не грыж, поскольку действие направлено на пульпозное ядро с проведением его декомпрессии. Лазерное удаление грыж называется вапоризацией.
Лазерная вапоризация
В отечественных клиниках постепенно внедряется лазерное удаление грыж, или вапоризация. Для этого используется обычно не совсем мощный инфракрасный лазер, генерирующий мощность до 7 Ватт. При этом рабочая длина волны составляет 0,97 микрометров. Лазерное излучение проходит по оптоволоконному кабелю и приводит к разогреву кварцевого наконечника, диаметр которого составляет около полумиллиметра. Этот наконечник специально вводится под местной анестезией в область грыжи диска.
В результате интенсивного разогрева и вибрации наконечника жидкость, находящаяся внутри хряща, начинает особым образом закипать, белки и протеогликаны хряща подвергаются денатурации и последующему размягчению. В результате такая грыжа, «сваренная в мешочек», постепенно перестает быть твердой и рассасывается в организме, удаляясь клетками иммунной системы. Происходит реализация обещаний о рассасывании грыжи на практике, только не вследствие сеансов PRP – терапии, или ударно – волновой терапии, а с помощью нейрохирургической операции.
При использовании такой комплексной лазерно-кварцевый методики пациент восстанавливается в несколько раз быстрее. Отечественная техника, в отличие от импортной, не требует каждый раз менять оптоволоконный кабель на новый. Это значит, что стоимость оперативного вмешательства может быть значительно дешевле, на 18 – 20 тысяч рублей. Большим преимуществом использования лазеров низкой мощности является отсутствие такого осложнения, как некроза, или ожога соседних тканей. Всякий раз, когда речь идет о «лазерном лечении грыж» — имеется в виду вапоризация, а если о лазерной нуклеопластике – то это всегда только протрузии.
Клиники Москвы
Современные малоинвазивные способы нуклеопластики и вапоризации распространены в крупных городах, и, конечно, прежде всего, в Москве. Рассмотрим основные лечебно-профилактические учреждения столицы, которые предоставляют услуги лазерной нуклеопластики протрузий и лазерной вапоризации грыж.
МГМУ им. Сеченова
МГМУ им. Сеченова
В отделение нейрохирургии клиники нервных болезней первого МГМУ имени Сеченова проводится лазерная вапоризация грыж дисков поясничого отдела с помощью современных малоинвазивных технологий, а также проводятся другие оперативные вмешательства на всех уровнях: шейном, грудном, и пояснично-крестцового отдела. Лазерная перкутанная, или чрескожная лазерная нуклеопластика проводится у пациентов, которые имеют протрузии небольших размеров. Способ малотравматичен, а период восстановления — довольно короткий. Никаких разрезов не проводится, нужен только лишь укол.
С помощью иглы лазерный волоконный светодиод подводится непосредственно к диску и подается мощное лазерное излучение. Из другой половины иглы наружу под давлением выходит пар, в который превращаются центральные области пораженного диска. В результате давление уменьшается, и состояние больного нормализуется. Немаловажно, что операция длится всего лишь 15 минут, и при неосложненных случаях пребывание в хирургической клинике составит всего лишь 3 дня.
НМХЦ Пирогова
НМХЦ Пирогова
В отделении нейрохирургии НХМЦ Пирогова также оперируются различные протрузии методом лазерной нуклеопластики. Заведует отделением нейрохирургии Зуев Андрей Александрович, врач высшей категории, доцент, кандидат медицинских наук. Кроме лазерных методик, в отделении нейрохирургии используются видеоэндоскопические способы вмешательств, а также стандартная микродискэктомия. Выполняются и другие реконструктивные и пластические операции на позвоночнике, в том числе протезирование дисков и лечение стеноза центрального канала.
А. А. Зуев
ЦИТО им. Н.Н.Приорова
ЦИТО им. Н.Н.Приорова
В центральном институте травматологии и ортопедии имени Приорова есть нейрохирургический центр, а также центр боли. В них наблюдаются и успешно лечатся пациенты с острыми и хроническими болевыми синдромами, в том числе при осложнениях остеохондроза позвоночника, с позвоночными протрузиями и грыжами. В центре проводятся оперативные вмешательства, а также лазерная нуклеопластика под контролем компьютерной томографии, в том числе с возможной чрескожной декомпрессией межпозвонковых дисков по технологии компании Stryker.
ГКБ им. Боткина
ГКБ им. Боткина
В нейрохирургическои отделении Боткинской больницы (отделение № 49) имеется богатый опыт неотложную помощь пациентам с экстренной патологией. Выполняются различные варианты оперативного лечения различных протрузий и грыж, в том числе с помощью лазерных технологий.
Цены операций
Какова средняя стоимость лазерной нуклеопластики в клиниках Москвы? Разброс цен достаточно большой. Почти всегда в стоимость входит индивидуальная сложность случая, наличие факторов риска, оснащенность нейрохирургического отделения теми или иными высокотехнологичными аппаратами и приборами. Немаловажно, что в стоимость оперативного лечения не входит количество койко-дней, которые оплачиваются отдельно.
Стоимость нуклеопластики и вапоризации межпозвонкового диска, в среднем, составляет 100000 руб., в зависимости от клиники и определяющих факторов. За рубежом стоимость лазерной нуклеопластики значительно выше: так, в развитых странах Европы, обычной будет стоимость в 10000 евро. В клиниках Индии и Турции стоимость будет ниже, в среднем 3 — 4000 долларов США. Конечно, эти цены довольно общие, но все равно видно, что в России цены достаточно низкие, если сравнивать их с мировыми. МГМУ им. Сеченова:
- лечение позвонка с эндопротезированием – 80000 руб.;
- видеоэндоскопическое удаление грыж – 80000 руб.;
- микрохирургическая дискэктомия – 67500 рублей.
Стоимость лазерного лечения в нервной клинике МГМУ имени Сеченова необходимо узнавать по телефону: 495 – 622-98-98.
В прейскуранте НМХЦ им. Пирогова указаны цены на микродискэктомию — 36000 руб., а стоимость лазерной вапоризации межпозвонкового диска составляет 42000 рублей.
Стоимость проведения нуклеопластики в ЦИТО имени Приорова довольно высока: 105180 рублей, а в случае применения технологии компании Stryker чрескожная декомпрессия межпозвонковых дисков с нуклеопластикой будет стоить 152700 рублей. Первичный приём нейрохирурга, которую проводит доктор медицинских наук, профессор, составляет 9160 рублей.
В ГКБ им. С. П. Боткина:
- прием нейрохирурга первичный стоит 1500 рублей;
- стоимость нуклеопластики межпозвонкового диска 68000 руб.;
- удаление грыжи межпозвонкового диска с использованием видеоэндоскопических технологий — 102000 рублей;
- стандартная микродискэктомия 81600 руб.;
Удаление тела позвонка с эндопротезированием, без учета стоимости расходных средств будет стоить в ГКБ им. Боткина 110000 рублей.
Источник
Ðåøèëà íàïèñàòü ïîñò ïðî ñâîè ïðèêëþ÷åíèÿ ýòèì ëåòîì.
@AsliilsA, @AleKSandra31 — ïðîøó ê ïðî÷òåíèþ, åñëè âàñ çàèíòåðåñîâàëî.
Áóäó ïèñàòü ìíîãî è íóäíî, äëÿ òåõ êòî ñòîëêíóëñÿ ñ òàêîé æå íåïðèÿòíîñòüþ, êòî ñîáèðàåòñÿ äåëàòü ïîäîáíóþ îïåðàöèþ èëè äëÿ òåõ, êòî ñäåëàë è õî÷åò óçíàòü, êàê ïðîèñõîäèò âîññòàíîâëåíèå ó äðóãèõ. Òàê ÷òî ïðîøó íå ñóäèòü çà òÿãîìîòèíó. Ñëîã ó ìåíÿ õåðîâûé, ïðåäóïðåæäàþ.
Íà÷íó ñ ïðåäûñòîðèè. Ëåòîì 2014 ãîäà ìîè äðóçüÿ ïî ïîõîäíî-òóðèñòè÷åñêîìó äåëó ðåøèëè ðâàíóòü íà òðè íåäåëè â Ñàÿíû, ÷òî ðÿäîì ñ Áàéêàëîì. Íåäåëÿ íà äîðîãó è äâå íåäåëè â ïåøèõ ïðîãóëîê ïî ãîðàì ñ ðþêçàêîì îâåð 20 êã. Åñòåñòâåííî ÿ ñîãëàñèëàñü, ïîåõàëà áåç âñÿêîé ôèçè÷åñêîé ïîäãîòîâêè. Ñïîðòîì îñîáî íèêàêèì íå çàíèìàëàñü ñ 2012 ãîäà.
Ïåðâûé çâîíî÷åê ïðîçâåíåë ñïóñòÿ íåäåëþ ïîñëå âîçâðàùåíèÿ äîìîé èç ïîåçäêè. Ïðîñíóëàñü â âûõîäíîé è íå ñìîãëà íîðìàëüíî âñòàòü. Ïåðåêîñèëî íàïðî÷ü. Ëþáîå äâèæåíèå äàâàëîñü ÷åðåç áîëü. Õîäèòü áîëüíî, ñèäåòü áîëüíî. Áûëî áîëüíî äàæå ëåæàòü. Ïåðåâîðà÷èâàòüñÿ ñ îäíîãî áîêà íà äðóãîé áåç áîëè áûëî íåâîçìîæíî. Ìàìà (òîãäà ÿ ñ ðîäèòåëÿìè æèëà) ìàçàëà íåñêîëüêî ðàç çà äåíü ïîÿñíèöó ìàçüþ «Íàéç», ïîìîãàëî íåíàäîëãî. Îáåçáîëèâàþùèå òîæå ïîìîãàëè íå ñëèøêîì. Ïðîñíóâøèñü â ïîíåäåëüíèê ÿ ïîíÿëà, ÷òî äî ðàáîòû ÿ íå äîáåðóñü. Âûçâàëè âðà÷à. Ïðèåõàëà î÷åíü õîðîøàÿ âðà÷-òåðàïåâò, âûïèñàëà êó÷ó óêîëîâ òèïà «Ìîâàëèñà» è «Ìåëîêñèêàìà». ×åðåç òðè äíÿ ìåíÿ îòïóñòèëî, åùå ïîëòîðû íåäåëè ÿ õîäèëà íà ïðèåì ê âðà÷ó. Ïðè âûïèñêå âðà÷ ïîñîâåòîâàëà ìíå ñäåëàòü ÌÐÒ ïîÿñíè÷íîãî îòäåëà. Âäðóã òàì ãðûæà. Íî ìåíÿ âåäü óæå íè÷åãî íå áåñïîêîèëî, ïîýòîìó ÿ áëàãîïîëó÷íî çàáèëà.
Ðîâíî ÷åðåç ãîä â 2015 — ñèòóàöèÿ ïîâòîðèëàñü. Ïðÿìî ïåðåä îòïóñêîì. Ïåðåáèðàëà òÿæåëûå ïàïêè íà ðàáîòå. Ïîëäíÿ ïðîâåëà â íàêëîíå, ðîÿñü â ñòàðûõ äîêóìåíòàõ. Íà ñëåäóþùèé äåíü íà ðàáîòó ïðèøëà ñîãíóâøèñü ïîïîëàì. Îñòàâàëîñü ïàðà äíåé äî îòïóñêà è íà áîëüíè÷íûé ÿ óéòè íå ìîãëà, íóæíî áûëî ïðèâåñòè â ïîðÿäîê ðàáî÷èå äåëà. Çà ýòè äâà äíÿ ÿ ïðîêëÿëà âñå íà ñâåòå, íî íà áîëüíè÷íûé òàê è íå óøëà. Óæå ïî íàèòèþ ñàìîñòîÿòåëüíî êóïèëà «Ìîâàñèí» è «Ìèäîêàëì». Ïî-ìîåìó ýòè óêîëû áûëè äåøåâëå, ÷åì òå, ÷òî ïðîïèñûâàëà ìíå âðà÷ ãîä íàçàä. Ïðîêîëîëà, ÷åðåç íåñêîëüêî äíåé ÷óâñòâîâàëà ñåáÿ ÷åëîâåêîì. È ñíîâà ðåøèëà íå õîäèòü íà ÌÐÒ.
Îñåíüþ òîãî æå ãîäà ïîñòóïèëî ïðåäëîæåíèå ñúåçäèòü â ïîõîä íà Ýëüáðóñ. Îîîî, ýòî æ ìîÿ ìå÷òà) Êîíå÷íî, ÿ ñîãëàñèëàñü è ïîøëà øòóðìîì áðàòü áëèæàéøèé òðåíàæåðíûé çàë. ß õîäèëà â çàë 8 ìåñÿöåâ. Ñíà÷àëà äâà ðàçà â íåäåëþ. Ïîòîì òðè. À ïîòîì ðåøèëà ÷åãî ìåëî÷èòüñÿ? Òðåíèðîâêè ó÷àñòèëèñü äî ïÿòè-øåñòè ðàç â íåäåëþ. ß äîñòàòî÷íî õîðîøî óêðåïèëàñü. ß ñîãíàëà ëèøíèå 15 êèëîãðàìì âåñà. Ê ïîõîäó ÿ áûëà ãîòîâà. Ñúåçäèëè ìû îòëè÷íî â èþëå 2016 ãîäà, õîòü âåðøèíà Ýëüáðóñà íàì è íå äàëàñü èç-çà íåáëàãîïðèÿòíûõ ïîãîäíûõ óñëîâèÿ, ÿ íå ïîæàëåëà î ïîåçäêå.  ïîõîäå èíîãäà íûëà ïðàâàÿ íîãà. Íî îñîáîãî áåñïîêîéñòâà íå ïðè÷èíÿëà. È ïî âîçâðàùåíèþ ðåöèäèâà ñî ñïèíîé íå âîçíèêëî. ß óñïîêîèëàñü è çàáèëà íà âñå òðåíèðîâêè, íà ïðàâèëüíîå ïèòàíèå. Íàáðàëà ÷àñòü âåñà îáðàòíî.
 àïðåëå ýòîãî ãîäà îïÿòü æå áåç îñîáîé ïîäãîòîâêè ÿ ðåøèëà ñïëàâèòüñÿ ïî ñàìîìó äèêîìó ïîðîãó Óðàëà Ðåâóíó. Íåñêîëüêî ðàç òàñêàëè êàòàìàðàíû ê íà÷àëó, òðåíèðîâàëèñü âõîäèòü â ïîðîã ñ ðàçíûõ ñòîðîí. Òðÿñëî íà ïîðîãàõ òîãäà çíàòíî. ×åðåç íåäåëþ ïîñëå ïîåçäêè çàíûëà ïîÿñíèöà. Çà òðè äíÿ ìåíÿ ñêîñèëî. Óòðîì íå ñìîãëà âñòàòü íà ðàáîòó. Âûçâàëè âðà÷à, ñèòóàöèÿ ïîâòîðèëàñü, êàê â 2014 ãîäó ñ îäíèì îòëè÷èåì ìíå íè÷åãî íå ïîìîãëî. Âûïèñûâàëè «Ìèäîêàëì», «Êîìáèëèïåí» (âèòàìèíû ãðóïïû Â), ìàçè, îáåçáîëèâàþùåå. Êàê ìåðòâîìó ïðèïàðêè. Ïîÿâèëàñü íîþùàÿ áîëü â ïðàâîé íîãå. ×åðåç ÿãîäèöó ïî âíåøíåé ñòîðîíå áåäðà, ÷åðåç èêðó è â ñòîïó. Îíåìåë áîëüøîé ïàëåö íà ïðàâîé ñòîïå. Áîëè áûëè àäñêèå. ß íå ìîãëà ñïàòü. ß ñèäåëà çà êîìïüþòåðîì äî 3-4 óòðà, êàæäûå ïîë÷àñà ëîæèëàñü â ïîñòåëü, íå ìîãëà óñïîêîèòü íîãó, áîëü íå äàâàëà çàñíóòü. Ñíîâà âñòàâàëà, ñàäèëàñü çà êîìïüþòåð è òàê äî óòðà. Áåñêîíå÷íî ãëîòàëà «Êåòîêàì» — îáåçáîëèâàþùåå. Ïðîáîâàëà ïèòü «Òåðàôëåêñ Àäâàíñ» — íå ïîìîãàëî. Ïîñëå ìàéñêèõ ïðàçäíèêîâ òåðàïåâò íàïðàâèëà ìåíÿ ê íåâðîëîãó è íà ðåíòãåí. Çàêëþ÷åíèå ñ ðåíòãåíà, ê ñîæàëåíèþ, íå ñîõðàíèëîñü. Íî òàì íè÷åãî îñîáåííîãî è íå íàïèñàëè. ×òî-òî ïðî îñòåîõîíäðîç ïîÿñíè÷íîãî îòäåëà è òîëüêî.
Æäàëà ÿ ïðèåìà ê íåâðîëîãó ïî÷òè òðè ÷àñà, íåñêîëüêî ðàç ñêðåáëàñü â êàáèíåò ñ æàëîáîé íà òî, ÷òî íå ìîãó äîëãî ñèäåòü, ìíå áîëüíî íà ÷òî ïîëó÷àëà îäèí è òîò æå îòâåò: «Æäèòå». Êîãäà ïîïàëà íà ïðèåì, íåâðîëîã ïîæèëàÿ òåòÿ ïîñòó÷àëà ïî ìîèì êîëåíêàì ìîëîòî÷êîì, çàñòàâèëà íàãíóòüñÿ, âñòàòü íà êîëåíè íà êóøåòêó, ïîñòó÷àëà ïî àõèëëîâûì ñóõîæèëèÿì, ñî ñëîâàìè: «Âðåòå âû âñå, ó âàñ íè÷åãî íå äîëæíî áîëåòü», íàïèñàëà â êàðòå «Ðåêîìåíäóþ ê âûïèñêå». Âûïèñàëà ëåêàðñòâà «Áàêëîñàí» è åùå ÷åãî-òî, íå ïîìíþ óæå. ×åðåç ïàðó äíåé ìåíÿ âûïèñàëà òåðàïåâò. Ïîñîâåòîâàëà ïîòóñîâàòüñÿ íà ðàáîòå ïàðó äíåé è ñíîâà èäòè íà áîëüíè÷íûé. Íà ìîè æàëîáû ãîâîðèëà: «Âåðþ, âèæó, êàê òû õîäèøü, íî ÷åðåç âðà÷à óçêîãî ïðîôèëÿ ïåðåïðûãíóòü íå ìîãó, îáÿçàíà âûïèñàòü». Ñ 15 ìàÿ ÿ âûøëà íà ðàáîòó.
ß ïðèíèìàëà «Áàêëîñàí» ïÿòü äíåé. Âñå ïÿòü äíåé ìåíÿ áåçáîæíî øòîðìèëî. ß íå ìîãëà ðàáîòàòü, êðóæèëàñü ãîëîâà, ìåíÿ òîøíèëî. Áîëè â ïðàâîé íîãå ïðåêðàòèëèñü, íî (!!!) íîãà âäðóã îñëàáëà. Íà÷àëà «øëåïàòü» ïðàâàÿ ñòîïà. Êîëåíî ïîäâîðà÷èâàëîñü âíóòðü. Òàçîáåäðåííûé ñóñòàâ ïðîñåäàë. Íîãà ïðè ïåðåíîñå öåíòðà òÿæåñòè ïðîâàëèâàëàñü â òàç. Ìûøöû íå äåðæàëè íîãó êàê ïîëîæåíî. ß õîäèëà, êàê ñ ñèíäðîìîì ÄÖÏ. Øàòêî-âàëêî. Ñèëüíî õðîìàëà. Ìåíÿ òàêîé ïîðÿäîê âåùåé êðàéíå íå óñòðàèâàë. Êîðî÷å, ïèòü ëåêàðñòâî ÿ ïåðåñòàëà.
Ïðîðàáîòàâ íåäåëþ ÿ ðåøèëà, ÷òî íàäî ÷òî-òî ñ ýòèì äåëàòü. Ó êîëëåãè íà ðàáîòå áðàò ðàáîòàåò â ìåñòíîé äåòñêîé áîëüíèöå äèàãíîñòîì. Äîãîâîðèëàñü çà êîïåéêè ïî áëàòó 24 ìàÿ ñäåëàòü ÌÐÒ ïîÿñíè÷íî-êðåñòöîâîãî îòäåëà ïîçâîíî÷íèêà. È ïèçäåö, òîâàðèùè! Âîò è ñêàçàëèñü ìîè ïîõîäû áåç ïîäãîòîâêè
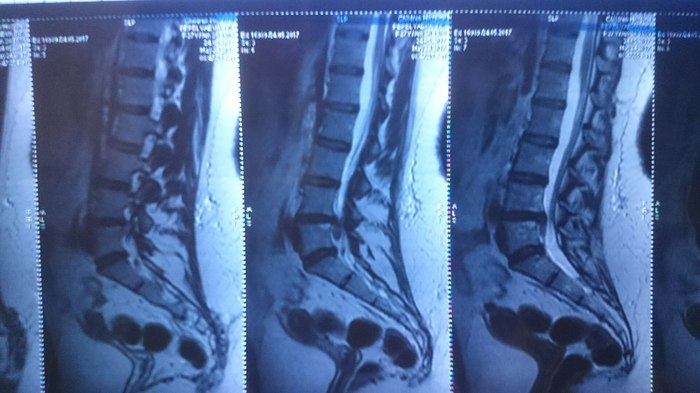
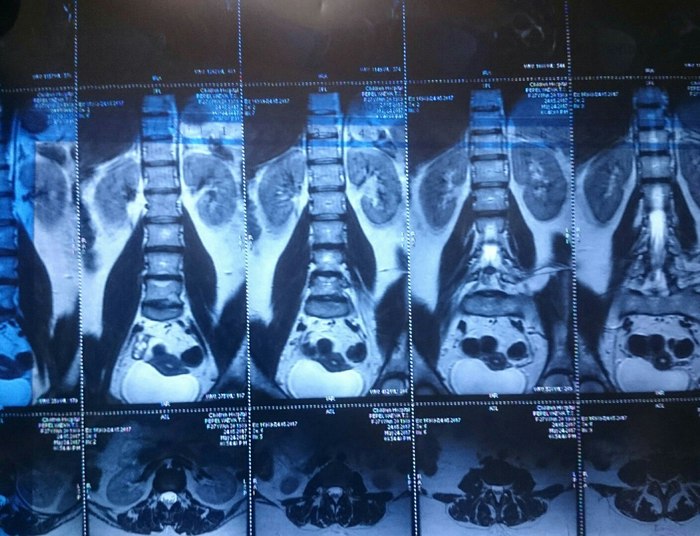

Âèòÿ (äèàãíîñò) âûñêàçàë ñâîå ìíåíèå: «ß, êîíå÷íî, íå íåéðîõèðóðã, íî ïî-ìîåìó òóò ó òåáÿ «æîïà». Ëåêàðñòâàìè ÝÒÎ íå âûëå÷èòü. Ñêîðåå âñåãî òåáå ñêàæóò èäòè íà îïåðàöèþ. Íî òû íå âåøàé íîñ. Ìîëîäàÿ, ñèëüíàÿ. Âñ¸ îê áóäåò». Êîíå÷íî, äëÿ ìåíÿ ýòî áûë øîê. ß è ïîñìåÿëàñü, è ïîïëàêàëà, è âñåì ïîçâîíèëà ìàìå, ïàïå, ïîäðóãå. Âñåì ïîæàëîâàëàñü. È ñòàëà äóìàòü.
26 ìàÿ ñî ñíèìêîì ÿ âåðíóëàñü ê òåðàïåâòó, áûëà ñäåëàíà çàïèñü â êàðòó î íàëè÷èè ãðûæè, äàíî íàïðàâëåíèå ê òîé æå âðà÷ó-íåâðîëîãó, âûïèñàí áîëüíè÷íûé ëèñò (ê ñëîâó íà ðàáîòó ÿ â ñëåäóþùèé ðàç âûøëà òîëüêî 11 îêòÿáðÿ). Ïðèøëà ê íåâðîëîãó ñóíóëà åé ïîä íîñ ñíèìîê, è âäðóã ñî ìíîé íà÷àëè ñîâåðøåííî ïî-äðóãîìó ðàçãîâàðèâàòü. È áåäíÿæêà-òî ÿ, è êàê òàêàÿ ìîëîäàÿ (ìíå 28) è âäðóã ñ òàêîé ãðûæåé. Ïîñòàâèëà íà î÷åðåäü â Ïåðìñêóþ êðàåâóþ êëèíè÷åñêóþ áîëüíèöó è â ÌÑ× ¹ 11 íà ïðèåì ê íåéðîõèðóðãó (ðåøèëè ïîñëóøàòü ìíåíèå äâóõ âðà÷åé, à íå òîëüêî îäíîãî). Äàëè íàïðàâëåíèå íà äíåâíîé ñòàöèîíàð è â êàáèíåò ôèçïðîöåäóð ñ äèàãíîçîì «ðàäèêóëîïàòèÿ» è «äîðñîïàòèÿ ïîÿñíè÷íîãî îòäåëà ïîçâîíî÷íèêà». Îòõîäèëà ÿ íà äíåâíîé ñòàöèîíàð äâå íåäåëè. Ñòîèò ëè ãîâîðèòü, ÷òî ëó÷øå ìíå íå ñòàëî) Íåâðîëîã ïàíèêîâàëà, ãîâîðèëà, ÷òî êîíñåðâàòèâíî ìåíÿ âûëå÷èòü, íàâåðíîå, íå ïîëó÷èòñÿ. Ïðèäåòñÿ îïåðèðîâàòü. À òàì êó÷à îñëîæíåíèé ìîæåò áûòü è áëà-áëà-áëà.
11 èþíÿ ÿ ïîïàëà íà ïðèåì ê íåéðîõèðóðãó â êðàåâóþ áîëüíèöó, 13 èþíÿ â ÌÑ× ¹ 11. Îáà âðà÷à â ãîëîñ ïîâòîðèëè îäíî è òîæå: «Êîíñåðâàòèâíîå ëå÷åíèå íå ïîìîæåò, íóæíî îïåðèðîâàòü. Íå áîéòåñü, õîäèòü âû áóäåòå. Íå òÿíèòå, ìîæåò ñòàòü õóæå. Âû ìîëîäàÿ, âîññòàíîâèòåñü. Òàêèå îïåðàöèè óæå íà ïîòîêå» è ò.ä. Ìàìà ìåíÿ èçíà÷àëüíî õîòåëà îòïðàâèòü îïåðèðîâàòüñÿ â Åêàòåðèíáóðã èëè â Òþìåíü. Òàì, ãîâîðÿò, õîðîøèå öåíòðû íåéðîõèðóðãèè. Îïåðàöèÿ áóäåò ñòîèòü îò 50 äî 70 òûñÿ÷. Òî÷íóþ ñóììó íèêòî íå íàçûâàë. ß äàæå ïåðåñûëàëà â Åêàòåðèíáóðã äîêóìåíòû, îáðèñîâûâàëà ñèòóàöèþ. Íî ïî÷åìó-òî òàì ìíå ñêàçàëè, ÷òî îïåðèðîâàòü íå íóæíî. Ìîæíî âûëå÷èòü. È çà ëå÷åíèå íàçíà÷èëè ñóììó 4 000 ðóáëåé. ß áîÿëàñü òÿíóòü âðåìÿ. Áîÿëàñü ïàðåçà êîíå÷íîñòåé. Âåäü äàëüøå íåèçâåñòíî ÷òî ìîæåò áûòü. Ó ìåíÿ ïîêà íåò äåòåé, íî âäðóã ñëó÷èòñÿ áåðåìåííîñòü, âåñ óâåëè÷èòñÿ è â ñàìûé íåïîäõîäÿùèé ìîìåíò ÿ ïðîñòî íå ñìîãó õîäèòü. Áûëî ðåøåíî îïåðèðîâàòüñÿ â Ïåðìñêîé êðàåâîé áîëüíèöå.  îòäåëåíèè íåéðîõèðóðãèè. Ãîñïèòàëèçàöèþ íàçíà÷èëè íà 27 èþíÿ. Îïåðàöèþ ïðèáëèçèòåëüíî íà 28-29. 30 èþíÿ ó ìåíÿ äåíü ðîæäåíèÿ) Âèäèìî, ñóæäåíî áûëî åãî âñòðåòèòü íà áîëüíè÷íîé êîéêå.
ß áûñòðî ñäàëà âñå àíàëèçû, ïðèåõàëà ñ âåùàìè 27 èþíÿ â áîëüíèöó. Ìåíÿ îñìîòðåëà ìåñòíûé íåâðîëîã , êàê íàçëî ó ìåíÿ âñå ãíóëîñü, áîëè íå áûëî è äàæå âðîäå áû ïîÿâèëàñü ÷óâñòâèòåëüíîñòü â ïàëüöå. Íî íåâðîëîã î÷åíü ïîæèëàÿ è, âèäèìî, î÷åíü îïûòíàÿ, íå ãëÿäÿ â ñíèìîê îïðåäåëèëà ãäå è êàêàÿ ó ìåíÿ ïðîáëåìà. Äîëãî òûêàëà â ìåíÿ èãîëêîé, ñòó÷àëà ïî êîíå÷íîñòÿì ìîëîòî÷êîì, çàäàâàëà âîïðîñû.  êîíöå ñêàçàëà, ÷òî 29 èþíÿ ìíå íàçíà÷åíà îïåðàöèÿ. Íàêàíóíå ñ 10 âå÷åðà íå ïèòü, íå åñòü, ñäåëàòü êëèçìó.
 8 óòðà 29 èþíÿ ñ ïåðåñîõøèì ãîðëîì, íàäåâ êîìïðåññèîííûå ÷óëêè, ÿ óñåëàñü æäàòü ìåäñåñòåð ñ êàòàëêîé. Ïðèåõàëè çà ìíîé â 9 óòðà. Ðàçäåëè, óëîæèëè, óâåçëè â îïåðàöèîííóþ. Ïîñòàâèëè êàòåòåð, êàïåëüíèöó, àíåñòåçèþ (îáùèé íàðêîç), íàäåëè òîíîìåòð. Íà ÷àñàõ 9.15. Ñêàçàëè, ÷òî îïåðàöèÿ áóäåò ïðîâîäèòüñÿ â ïîëîæåíèè ëåæà íà æèâîòå, îäíàêî, âñå ìàíèïóëÿöèè ïðîâîäèëè, ïîêà ÿ ëåæàëà íà ñïèíå. Êòî òàì ìåíÿ âîðî÷àë ÿ íå çíàþ. Ïðîñíóëàñü ÿ, êîãäà ìåíÿ çàâîçèëè â ïàëàòó.  ïàëàòå ìåíÿ óæå æäàëà ìàìà (ìû äîãîâîðèëèñü, ÷òî îíà áóäåò åçäèòü êî ìíå óõàæèâàòü, ïîêà ìíå íå ðàçðåøàò âñòàòü). Íàä ïàëàòîé ó íàñ âèñåëè ÷àñû. Âðåìÿ 11.15. Òî åñòü îïåðàöèÿ çàíÿëà íå áîëüøå äâóõ ÷àñîâ, ó÷èòûâàÿ, ÷òî êàêîå-òî âðåìÿ ÿ åùå îòõîäèëà îò íàðêîçà.
Îò íàðêîçà ÿ îòîøëà áûñòðî è áåç ïðîáëåì. Õîòåëîñü ïèòü, õîòåëîñü åñòü. À íåëüçÿ. Ïî èñòå÷åíèè äâóõ ÷àñîâ ìíå ðàçðåøèëè ïîïèòü è ÿ äàæå íàâåðíóëà ïîëòàðåëêè áîðùà) ñîí êàê ðóêîé ñíÿëî. Ê âå÷åðó â ïåðâûé ðàç â æèçíè ñõîäèëà â òóàëåò â ñóäíî. Î÷åíü äîëãî äóìàëà ïåðåä ýòèì, îðãàíèçì îòêàçûâàëñÿ ñïðàâëÿòü íóæäó â ïîëîæåíèè ëåæà))
Âîîáùå, íà êîíñóëüòàöèè íåéðîõèðóðã îáåùàë, ÷òî âñòàòü ìíå ðàçðåøàò íà òðåòèé, à òî è íà âòîðîé äåíü. Îäíàêî, îïåðèðóþùèé íåéðîõèðóðã ïðèõîäèë êî ìíå íà ïðîòÿæåíèå ÷åòûðåõ äíåé è ñëûøàëà ÿ òîëüêî: «Åùå ðàíî. Ëåæè ïîêà». ß ëåæàëà ÷åòûðå äíÿ. Ïàíèêîâàëà. Ïîòîì ìíå îáúÿñíèëè ÷åì áîëüøå æèðîâàÿ ïðîñëîéêà, òåì õóæå çàòÿãèâàåòñÿ øîâ. Òåì äîëüøå ïðèõîäèòñÿ ëåæàòü.
Âñå ÷åòûðå äíÿ ÿ âîðî÷àëàñü â ïîñòåëè êàê þëà. Íåñìîòðÿ íà òî, ÷òî âîðî÷àòüñÿ áûëî áîëüíî. Òàç íå îòðûâàëñÿ îò ïîñòåëè âîîáùå. Ïðàâóþ íîãó ïðîøèâàëî áóäòî ñïèöàìè. Íà ñïèíå ÿ ëåæàòü ñìîãëà òîëüêî íà òðåòèé äåíü. Íî÷üþ, äëÿ òîãî, ÷òîáû ïåðåâåðíóòüñÿ ñ áîêà íà áîê ÿ ïðîñûïàëàñü. Åæåäíåâíî ñòàâèëè îáåçáîëèâàþùåå íà íî÷ü. Ïîÿâèëîñü îíåìåíèå â ïðàâîé ãîëåíè, îò ùèêîëîòêè äî êîëåíà. Áóäòî íå ìîÿ íîãà âîîáùå. Ëå÷àùèé ñêàçàë, ÷òî ýòî íîðìà è ýòî ïðîéäåò â òå÷åíèå ïîëóãîäà.
Íà ïÿòûé äåíü ÿâèëñÿ âðà÷ è ËÔÊ, ñêàçàë, ÷òî ïîðà ïîäíèìàòüñÿ. Íà òîò ìîìåíò ó ìåíÿ óæå áûë îïûò âñòàâàíèÿ íà ÷åòâåðåíüêè â ïîñòåëè, ïðîâåäåíèÿ åæåäíåâíîé çàðÿäêè â ïîëîæåíèÿõ íà ñïèíå, æèâîòå, íà áîêó. Âðà÷ ïîêàçàë, êàê ïðàâèëüíî âñòàâàòü ñ ïîñòåëè. Ïðèãíàë ìíå õîäóíêè. Ïîìîã ïðàâèëüíî íàäåòü êîðñåò. Âñòàëà. È ÷óòü íå óïàëà. Êðîâü, âèäèìî, ê ãîëîâå ïðèëèëà. Èëè îòëèëà) Íå çíàþ, íî ïîêà÷íóëî ìåíÿ çíàòíî.  ãëàçàõ ïîòåìíåëî, ðåçàíóëî â îáëàñòè øâà, ïðîøèëî ìóðàøêàìè íîãè. Ìèíóòû òðè ÿ ñòîÿëà íà îäíîì ìåñòå. Çàòåì êîå-êàê ñ ïîìîùüþ ìàìû è âðà÷à ïðîøëà îò êîéêè äî äâåðè ïàëàòû è îáðàòíî. Ñíîâà ëåãëà. Õâàòèò, íàõîäèëàñü. Âîîáùå, ñêàçàëè, ÷òî â ïåðâûé äåíü íóæíî õîäèòü íå áîëüøå 15 ìèíóò çà ðàç. Íà÷èíàÿ ñ 5. È ïîñòåïåííî íàðàùèâàòü âðåìÿ ïðîãóëîê. Ïåðâûé äåíü äàëñÿ î÷åíü òÿæåëî. Õîäèòü áûëî áîëüíî. Ñõîäèòü â òóàëåò ïî ÷åëîâå÷åñêè ÿ íå ðèñêíóëà. Áîÿëàñü íàêëîíèòüñÿ. Áîëü â ñïèíå è íîãå íå îòïóñêàëà. Âå÷åðîì, ëåæà â ïîñòåëè, ÿ äàæå ïðîñëåçèëàñü. Âäðóã òàê è áóäó òåïåðü õîäèòü åëå-åëå ñ õîäóíêàìè èëè êîñòûëÿìè. Îäíàêî, âòîðîé äåíü äàëñÿ ëåã÷å. Íà òðåòèé ïîçâîíèëà ìàìå, ïîïðîñèëà íå åçäèòü. Ìîë, ñàìà ñïðàâëÿþñü.
Îòäåëüíûé ìîìåíò ýòî ïîâñåäíåâíûå åñòåñòâåííûå äåëà â ïîñëåîïåðàöèîííûé ïåðèîä. Êóøàòü ïðèõîäèëîñü ëåæà èëè ñòîÿ. Óìûâàòüñÿ íåóäîáíî. Íàãèáàòüñÿ íå ïîëó÷àåòñÿ. Ìûòüñÿ íåëüçÿ, ïîêà íàëîæåíû øâû. Îäåâàòüñÿ ìîãëà òîëüêî ëåæà. Õîäèòü â òóàëåò ïîâèñàÿ íà õîäóíêàõ íàä òîë÷êîì. Ñïëîøíîé ñòðåññ. È øîâ. Øîâ îòêàçûâàëñÿ çàæèâàòü, êàê ïîëîæåíî. Ñîõðàíÿëîñü ïîêðàñíåíèå è íåáîëüøàÿ âëàæíîñòü.
Âûïèñàëè ìåíÿ 7 èþëÿ. Ñíÿòèå øâîâ íàçíà÷èëè íà 15 èþëÿ. Äîãîâîðèëèñü, ÷òî ÿ ïðèåäó ñíèìàòü èõ ê ëå÷àùåìó, õîòÿ îáû÷íî ñíèìàþò â ïîëèêëèíèêå ïî ìåñòó æèòåëüñòâà õèðóðãè.
Åçäèòü â ìàøèíå, êñòàòè, ìîæíî áûëî òîæå òîëüêî ëåæà. Â îáùåñòâåííîì òðàíñïîðòå óïàñè áîæå.
Ñèäåòü íåëüçÿ ìåñÿö ïîñëå îïåðàöèè. Ìûëàñü ÿ â õîëîäíîé áàíå, ñòîÿ íà ÷åòâåðåíüêàõ, â êîðñåòå, íå òðîãàÿ âîäîé ìåñòî øâà.
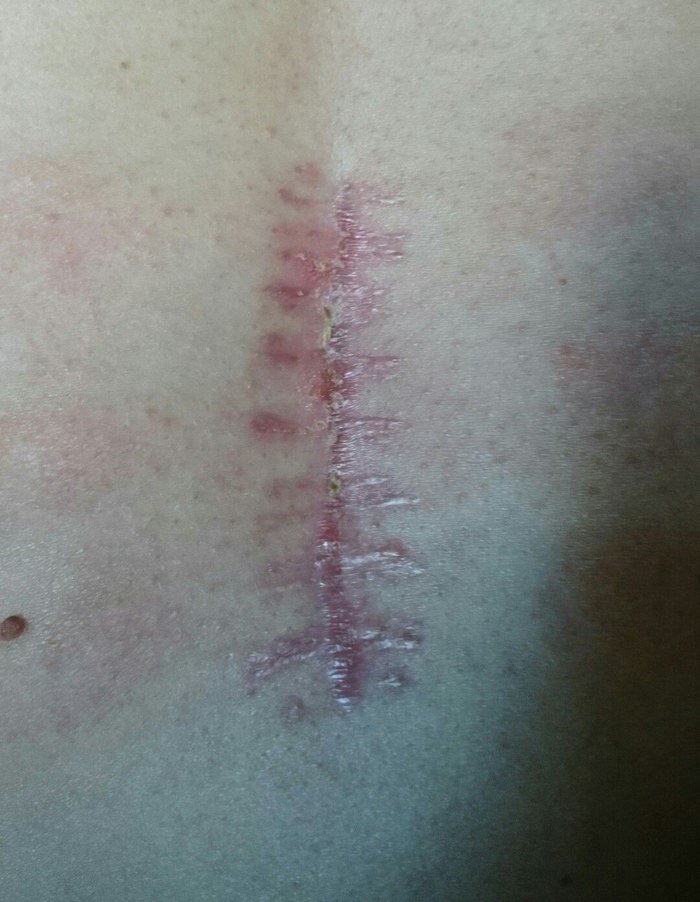
Ïåðâè÷íûé øîâ ÿ çàïîðîëà. Òî ëè çàøèòî áûëî ÷åðåç îäíî ìåñòî, òî ëè ïîìîãëè ïëàñòûðè «Êîñìîïîð», êîòîðûå íèõðåíà íå äûøàëè, íî øîâ ïðè ñíÿòèè ðàçîøåëñÿ…
Ïðîøó ïðîùåíèÿ çà ôîòî â òðóñàõ. Íà ôîòîãðàôèè âèäíî, ÷òî â ñåðåäèíå êðàÿ øâà «çàïàäàþò», ñøèòî íå â ñòûê.
15 èþíÿ ìåíÿ ïîâåç â Ïåðìü ìóæ, ñíèìàòü øâû. Ïðèåõàëà, ïðèøëà â ïåðåâÿçî÷íóþ, äîæäàëàñü ìåäñåñòðó, òà îáðåçàëà íèòè, íàäàâèëà êîæó ñ äâóõ ñòîðîí îò øâà è âñå ðàñïîëçëîñü. Âîò ýòî ïðèêîë! Ïðèøåë ëå÷àùèé, ñêàçàë áóäåì çàøèâàòü çàíîâî. Âûòåðïèøü? À òî æ. È çðÿ ÿ ýòî. Óðåâåëàñü â êðàé. Âìåñòî 7 øâîâ íàëîæèëè 9. Íà òðåòüåì øâå ÿ ïîïðîñèëà àíåñòåçèþ ñêàçàëè «íå íóæíî». Îáúÿñíèëè ïî÷åìó, ñêàæó ñâîèìè ñëîâàìè ÷òî-òî òèïà, àíåñòåçèÿ ýòî æèäêîñòü, ýòî îòåê. Ïðè ââåäåíèè â êîæó êðàÿ øâà îòåêóò, ñòàíóò òîëùå, òêàíü ñîéäåòñÿ õóæå è çàæèâàòü áóäåò äîëüøå. Íó õðåí ñ âàìè. Øåéòå äàëüøå. Íàâåðíîå, ÿ íàâñåãäà çàïîìíèëà ýòè îùóùåíèÿ. Ïî îêîí÷àíèè ìàíèïóëÿöèé ìíå ïîñòàâèëè îáåçáîëèâàþùèé óêîë è îòïðàâèëè äîìîé.
Ïîêà çàæèâàë øîâ ìàìà ñòàâèëà ìíå óêîëû â ÿãîäèöó. «Ëèäàçó» è åùå ÷òî-òî. È â îäèí ïðåêðàñíûé ìîìåíò ïîïàëà â øèøêó, êîòîðàÿ îò óêîëîâ ïîÿâèëàñü. Áóêâàëüíî çà ñóòêè ïîäíÿëàñü òåìïåðàòóðà äî 39. Ìíå áûëî áîëüíî õîäèòü. ßãîäèöà ïîêðàñíåëà, êîæà ñòàëà ãîðÿ÷åé. Íà÷àëñÿ àáñöåññ. Íó òóò, ñëàâà áîãó, íà àâîñü íàäåÿòüñÿ íå ñòàëè, âûçâàëè ñêîðóþ, óâåçëè â ìåñòíóþ õèðóðãèþ (â Êðàñíîêàìñêå), òàì ïðîïèñàëè òàáëåòêè è ìàçü. Îáîøëîñü áåç âñêðûòèÿ. Åùå îäèí øîâ ÿ áû íå ïåðåæèëà)
Åùå ÷åðåç äâå íåäåëè øâû òàêè ñíÿëè. Åùå çà íåäåëþ øîâ çàæèë îêîí÷àòåëüíî. Áóêâàëüíî íà ñëåäóþùèé æå äåíü ïîñëå ñíÿòèÿ øâîâ ÿ ãàëîïîì ïîì÷àëàñü â áàíþ. Æàðêóþ. Ñ âåíèêîì. Ïî÷óâñòâîâàëà ñåáÿ ÷åëîâåêîì. Õîòü ìîÿ íåâðîëîã è âîïèëà, ÷òî â áàíþ íè â êîåì ñëó÷àå íåëüçÿ, òåì áîëåå ïàðèòüñÿ — ÿ âñå ðàâíî õîäèëà. Ïàðèëàñü. Øîâ, êîíå÷íî, áåðåãëà, âåíèêîì ïî íåìó ñî âñåé äóðè íå õëåñòàëà, ìî÷àëêîé íå òåðëà. Íî ïîñëå áàíè ñàìî÷óâñòâèå áûëî ãîðàçäî ëó÷øå.
Ïè âñòàâàíèè ñ ïîñòåëè ñîõðàíÿëîñü îíåìåíèå â ãîëåíè, äèñêîìôîðò â ïîÿñíèöå. Îòäàâàëî â ÿãîäèöó. Íî ïðåæíåé áîëè íå áûëî. Ïîÿâèëîñü íàòÿæåíèå â ñòîïå, êîëåíî ïåðåñòàëî ïðîâàëèâàòüñÿ âíóòðü. Òàçîáåäðåííûé ñóñòàâ íå ïðîñåäàë. Íî õîäèëà ÿ ñ íåáîëüøèì ïåðåêîñîì íà ïðàâûé áîê. 30 èþëÿ ÿ íà÷àëà ñàäèòüñÿ. Ïî òîìó æå ïðèíöèïó, êàê è íà÷èíàëà õîäèòü. Ïÿòü ìèíóò, äåñÿòü, ïÿòíàäöàòü Íà ñëåäóþùèé äåíü äâàäöàòü. Äâàäöàòü ïÿòü. Ïîë÷àñà, ñîðîê ìèíóò. Ê êîíöó íåäåëè ÿ ñèäåëà ïî ÷àñó. Ðèñîâàëà, âÿçàëà, øèëà, âûøèâàëà. Óáèâàëà âðåìÿ. Ïîñëå ìåñÿöà «ëåæàíèÿ» õîòåëîñü ÷åì-òî çàíèìàòüñÿ, ÷åñàëèñü ðóêè))
 íà÷àëå àâãóñòà ÿ ïåðååõàëà îáðàòíî äîìîé ê ìóæó. Óõîäà çà ìíîé òåïåðü îñîáî íå òðåáîâàëîñü. Ðàçâå ÷òî ñóìêè èç ìàãàçèíà òàñêàòü.
Áîëè â íîãå èñ÷åçëè âîâñå. ßãîäèöà íå áîëåëà. Îíåìåíèå â ãîëåíè íà÷àëî ïðîõîäèòü. Íåâðîëîã îöåíèëà ìîé øîâ è çàÿâèëà, ÷òî ïðèøëî âðåìÿ ïðîõîäèòü ðåàáèëèòàöèþ. Ïðåäñòîÿëî äâå íåäåëè ëåæàòü â ÌÑ× ¹ 11 â îòäåëåíèè âîññòàíîâèòåëüíîé ìåäèöèíû. Äîæäàëèñü î÷åðåäü. 6 ñåíòÿáðÿ ìåíÿ ïîëîæèëè íà ðåàáèëèòàöèîííîå ëå÷åíèå. Íè÷åãî îñîáåííîãî. Ðàñïîðÿäîê äíÿ â ýòîé áîëüíèöå áûë ïðèìåðíî òàêîé: ïîäúåì â 8 óòðà.  8.45 áàññåéí.  9.30 çàâòðàê.  10 .00 ËÔÊ.  10.45 çàíÿòèÿ íà òðåíàæåðàõ.  11.30 âèõðåâûå âàííû.  12 ýëåêòðîôîðåç.  13.30 ìàññàæ.  14.00 îáåä è äî âå÷åðà ñâîáîäíà. È òàê êàæäûé äåíü êðîìå âûõîäíûõ íà ïðîòÿæåíèè äâóõ íåäåëü. Ìîæíî áûëî åçäèòü êàê íà äíåâíîé ñòàöèîíàð, íî ìíå ïðåäîñòàâèëè âîçìîæíîñòü íàáëþäàòüñÿ êðóãëîñóòî÷íî.
Íå ñêàæó, ÷òî ìíå ýòî î÷åíü ïîìîãëî. Ê ìîìåíòó ãîñïèòàëèçàöèè ó ìåíÿ ïîÿâèëèñü áîëè ïî óòðàì â ïðàâîì òàçîáåäðåííîì ñóñòàâå. Ïðèõîäèëîñü êàæäîå óòðî êàêîå-òî âðåìÿ ðàñõàæèâàòüñÿ. È òîëüêî ïîòîì äåëàòü çàðÿäêó. Ïîñëå âûïèñêè áîëü ñîõðàíèëàñü. Ðàçâå ÷òî ìåíÿ íàó÷èëè, êàê ñ ýòîé áîëüþ áîðîòüñÿ ñ ïîìîùüþ ôèçè÷åñêèõ óïðàæíåíèé.
Ñïèñàëè ìåíÿ 22 ñåíòÿáðÿ. Òî åñòü íà âñå ïðî âñå óøëî ãäå-òî 4 ìåñÿöà. Ïîñëå âûïèñêè ÿ åùå â îòïóñê óøëà íà 2,5 íåäåëè, íà ðàáîòó âûøëà òîëüêî 11 îêòÿáðÿ, íî ýòî íå âàæíî.
 öåëîì, ÿ âñåì äîâîëüíà. Çà îïåðàöèþ íå çàïëàòèëà íè êîïåéêè. Âñå ñäåëàëè ïî ïîëèñó. Ëåêàðñòâà, êîðñåòû (ó ìåíÿ èõ òåïåðü äâà ïîæåñò÷å è ïîìÿã÷å), ÌÐÒ îáîøëîñü â êîïåå÷êó, êîíå÷íî. Íó, íå ñòðàøíî.
Îòäåëüíî õî÷ó ïîõâàëèòü ìåäèöèíñêèõ ðàáîòíèêîâ íåéðîõèðóðãè÷åñêîãî îòäåëåíèÿ Ïåðìñêîé êðàåâîé áîëüíèöû. Âîò ãäå íàñòîÿùèå âðà÷è. Âñå î÷åíü âåæëèâûå, ó÷àñòëèâûå, ê ìåäñåñòðàì ìîæíî îáðàòèòüñÿ â ëþáîå âðåìÿ ñ ëþáîé ïðîáëåìîé ïî ÷àñòè çäîðîâüÿ. Ëåêàðñòâà íå çàæèìàþò. ×óòü ïèñêíåøü ãðàäóñíèê ïîäìûøêó. Ó âñåõ ëåãêàÿ ðóêà) âñå áîëüíþ÷èå óêîëû ñòàâèëè àáñîëþòíî íå áîëüíî. Îïåðèðóþùèé õèðóðã òîæå îòëè÷íûé ìóæèê, õîòü è äîëãî íå äàâàë ìíå ïîäíÿòüñÿ ñ ïîñòåëè, çà ÷òî ÿ åãî íåíàâèäåëà ýòè ÷åòûðå äíÿ.
×òî ÿ èìåþ íà ñåãîäíÿøíèé äåíü.

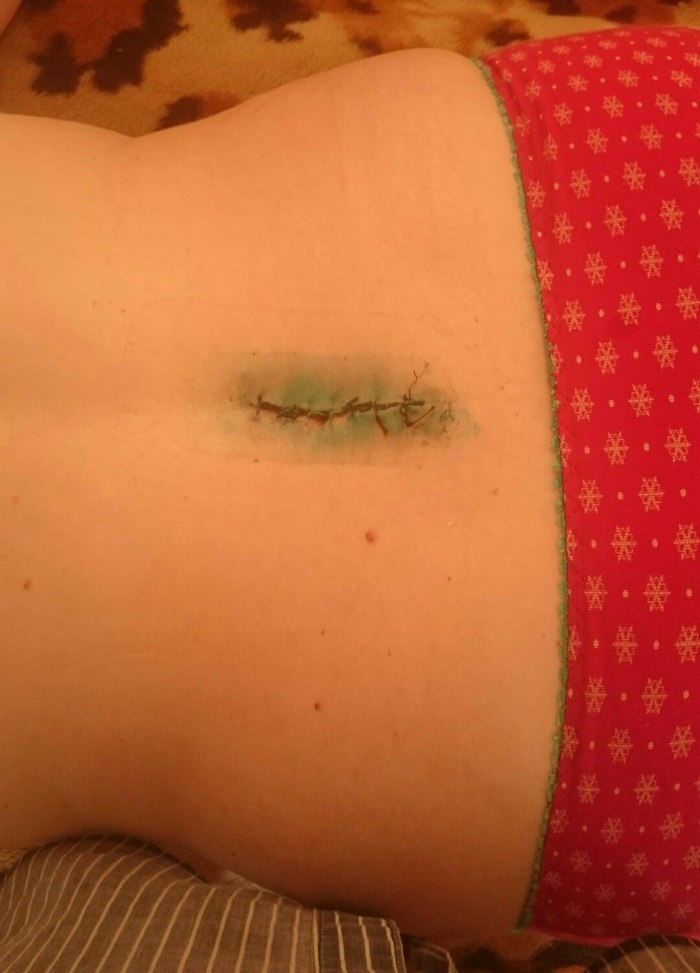
Ôîòî øâà íå ñîâñåì ñâåæåå, íî ìàëî ÷åì îòëè÷àåòñÿ, òîëüêî êîðî÷êà îòïàëà.
Áîëè â òàçîáåäðåííîì ñóñòàâå ïî óòðàì ïîêà ñîõðàíÿþòñÿ. Íåâðîëîã íàñòîÿëà íà ìîåì ïîõóäåíèè. Âñå-òàêè ëèøíèé âåñ ýòî êîëîññàëüíàÿ íàãðóçêà äëÿ ïîçâîíî÷íèêà. Åæåäíåâíàÿ çàðÿäêà — ïîæèçíåííî. Ñëàáûå ìûøöû ñïèíû = íîâàÿ ãðûæà. Íà ðàáîòå ÷åðåäîâàòü ÷àñ ðàáîòû äåñÿòü ìèíóò õîäüáû. Õîòü ïî êàáèíåòàì, õîòü íà ìåñòå, íå âàæíî. Ïåðèîäè÷åñêè äåëàòü ïðîèçâîäñòâåííóþ ãèìíàñòèêó (ðàáîòà ó ìåíÿ ñèäÿ÷àÿ).  òå÷åíèå ãîäà íå ïîäíèìàòü áîëüøå 5 êã.  èäåàëå âîîáùå âñþ æèçíü íå ïîäíèìàòü áîëüøå 5 êã, íî ýòî æå íåðåàëüíî Ïðî ïîõîäû ìíå íå ñêàçàëè çàáóäü. Ïîñîâåòîâàëè ïîäîáðàòü ðþêçàê ñ õîðîøåé ïîñàäêîé íà ñïèíó, ÷òîáû ÷ðåçìåðíûé âåñ íå òàê ñêàçûâàëñÿ íà ñïèíå. Íó è âåñ ðþêçàêà íå äîâîäèòü äî 25 êã, 15-20 êã è íåïðåìåííî ñ êîðñåòîì. Ðåçêèìè âèäàìè ñïîðòà íå çàíèìàòüñÿ. Ìîé ñïîðò òåïåðü éîãà, ïèëàòåñ, ïë?


