Остеохондроз поясничного отдела к врачу
Острая боль в поясничной области, на фоне остеохондроза позвоночника – широко распространённая проблема, с которой сталкивается абсолютное большинство людей. Доставшись нам «в награду» за наше прямохождение (вследствие повышения осевой нагрузки на позвоночный столб), этот недуг рано или поздно поражает каждого жителя планеты, вопрос только в том, как быстро это происходит, и насколько выражены симптомы. Такая «нерадужная» статистика заставляет причислять эту патологию к социально значимым заболеваниям, и борьба с ней должна быть задачей не только отдельного человека, страдающего от проявлений болезни, но и мировой системы здравоохранения в целом. Поэтому вопрос лечения остеохондроза позвоночника – тема весьма актуальная.
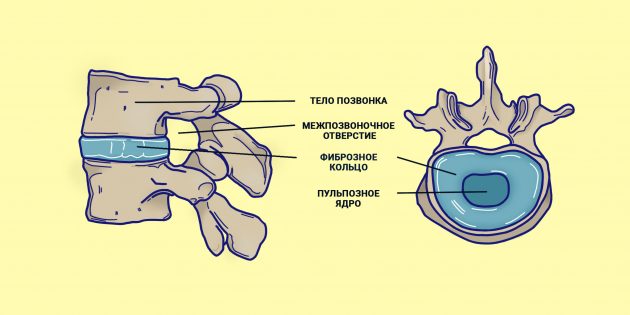
Так что же такое остеохондроз? Рассмотрим вкратце, как происходит развитие болезни. В самом его названии, если переводить его с латыни дословно, определены структуры, изменяющиеся при остеохондрозе: кость и хрящ. В целях амортизации и устойчивости к вертикальным нагрузкам природа расположила между нашими позвонками своеобразные фиброзно-хрящевые «подушки» — межпозвоночные диски. Их питание осуществляется в детском возрасте за счёт кровеносных сосудов, которые утрачиваются приблизительно к 25 годам, и питание начинает осуществляться диффузно за счёт окружающих мышц.
При патологических нагрузках на позвоночный столб (сидячая работа, или наоборот – избыточные физические нагрузки), нарушениях процессов минерального обмена межпозвоночный диск теряет свои эластические и амортизирующие свойства, снижается его высота, изменяется структура позвонков, появляются патологические костные разрастания (остеофиты и замыкательные пластинки), нарушается подвижность в пораженном отделе позвоночника. На поздних стадиях заболевания центральная часть межпозвоночного диска, так называемое студенистое ядро, прорывая фиброзное кольцо, образует своеобразное мешотчатое выпячивание между телами позвонков — межпозвоночную грыжу. Грыжа может вызвать сдавление прилежащих к позвонкам нервных корешков, возникает интенсивная боль в зоне сдавления, а также в области, регулирующейся работой пораженного нерва. Из-за постоянного раздражения нервных сплетений возникает рефлекторный спазм скелетной мускулатуры, в медицине называемый защитным дефансом, что с одной стороны защищает страдающий отдел позвоночника от излишних движений, а с другой стороны усиливает компрессию, отек и болевые ощущения в пораженной зоне.
В подавляющем большинстве случаев (90%) болевой синдром при остеохондрозе (даже крайне выраженный) обусловлен мышечным спазмом! В остальных случаях причина боли – компрессия нервного корешка или спинного мозга непосредственно грыжей межпозвоночного диска.
Остеохондроз поясничного отдела позвоночника: как лечить
Из всех отделов позвоночника, а всего у человека их пять (шейный, грудной, поясничный, крестцовый и копчиковый), по причине наибольшей двигательной нагрузки наиболее часто от проявлений недуга страдает поясничный. Остеохондроз поясничного отдела позвоночника имеет яркие, знакомые всем симптомы, а лечение его является значимой социальной задачей, поскольку он ухудшает качество жизни не только людей пожилого возраста, но и активных людей трудоспособного возраста.
Боли могут локализоваться непосредственно в поясничной области, а также по передней поверхности бедра, или по всей задней или наружной поверхности ноги, иногда до самых пальцев. Часто боли отдают в ягодичную область, крестец, промежность, а иногда могут локализоваться только в этих зонах, маскируясь под болезни мочеполовой сферы и кишечника и затрудняя постановку правильного диагноза. Интенсивность болевого синдрома может быть столь высока, что человек теряет способность совершать самые элементарные движения, принимает вынужденные позы и теряет нормальный сон. Это как раз тот самый радикулит, который в широких кругах давно стал синонимом самой болезни.
Ограничение двигательной активности. Нарушаются привычные движения и чувствительность в конечностях, возникают мышечные судороги, парестезии (ощущения покалывания, жжения «ползания мурашек»).
Нарушение функции органов таза. При интенсивном корешковом синдроме, известном всем как радикулит, или при массивном грыжевом выпячивании могут даже нарушаться мочеиспускание и работа кишечника, вызывая сильные мучения у больного.
Лечение остеохондроза поясничного отдела позвоночника зачастую становится сложной задачей как для пациента, так и для врача. Каждый человек, страдающий этим недугом задавался вопросами: «Как лечить остеохондроз поясницы?», «Чем лечить остеохондроз поясничного отдела?», «Если лечение остеохондроза поясничного отдела в домашних условиях не помогает – к какому врачу обратиться?», «Если таблетки и мази при поясничном остеохондрозе не помогают — как лечить?».
Справиться с обострением остеохондроза и назначить грамотное лечение помогут следующие врачи: терапевт, невролог, специалист по медицинскому массажу, мануальный терапевт, физиотерапевт, а при необходимости хирургического лечения – врач нейрохирург.
Способы борьбы с остеохондрозом поясничного отдела позвоночника
Главное в лечении остеохондроза – правильный образ жизни! У людей, активно и правильно занимающихся физической культурой и следящих за позвоночником, спина никогда не болит! К сожалению, мало кто соблюдает эти простые истины.
Разбирая данный вопрос, можно выделить:
- медикаментозное;
- немедикаментозное.
Немедикаментозные методы лечения патологии поясничного отдела позвоночника
Отвлекающие процедуры. Их эффект кроется в самом названии — применение разнообразных аппликаторов, массажных ковриков и валиков, шерстяных поясов, «примочек» и «растирок» за счет воздействия на поверхностные нервные окончания и кровеносные сосуды несколько уменьшает мышечный спазм и болевой синдром. Эти методы могут использоваться как вспомогательные, но изолированное их применение при обострении остеохондроза поясничного отдела без системного лечения специальными лекарствами малоэффективно.
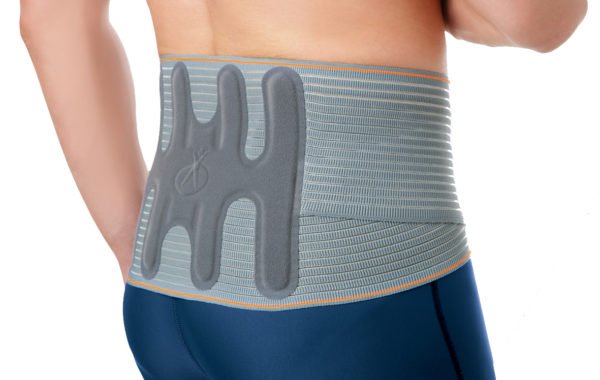
Средства иммобилизации. Под этими средствами понимают бандажи различной конструкции, ношение которых позволяет защитить позвоночник от резких и «опасных» движений и перераспределить нагрузку при статической работе. Средства иммобилизации можно приобрести в магазинах медицинской техники и аптеках, однако перед покупкой желательно посоветоваться с врачом, который поможет определить оптимальную в вашей ситуации конструкцию, жесткость и комплектацию бандажа. Применять их целесообразно только на время воздействия неблагоприятных факторов (поездки за рулём, сидячая работа и т. д.), поскольку длительное использование вызывает гипотрофию мышц.
Лечебная физкультура (ЛФК) – неотъемлемый компонент комплексного лечения остеохондроза. Выполнение упражнений, направленных на поддержание тонуса каркасных мышц спины и снятие патологического мышечного спазма помогают восстановлению и поддержанию двигательной активности, уменьшению интенсивности болевого синдрома. Существенный плюс ЛФК в том, что после обучения инструктором человек может ежедневно самостоятельно выполнять упражнения дома, а также в существовании комплекса упражнений, применимых даже при обострении процесса. Наиболее эффективным способом ЛФК является механотерапия – занятия на тренажёрах по индивидуально разработанной методике, поскольку для формирования мышечного корсета необходима работа с отягощением.
Массаж – известный с давних времен, самый распространенный и, пожалуй, самый любимый пациентами способ предупреждения и лечения, тем не менее в фазу обострения остеохондроза поясничного отдела применять нельзя. Кроме того, проводить массаж при остеохондрозе должен только специалист с медицинским образованием, отлично знающий анатомию и физиологию и владеющий техниками именно медицинского лечебного массажа.
Мануальная терапия и набирающая популярность в последние годы остеопатия в исполнении грамотного профессионала могут оказать существенный лечебный эффект и даже на длительный период избавить от обострений заболевания. Важно также помнить, что при обращении к мануальному терапевту перед началом процедур необходимо провести инструментальное обследование позвоночника (рентгенография, компьютерная или магнитно-резонансная томография, остеоденситометрия), чтобы дать возможность врачу оценить распространенность и выраженность процесса и исключить возможные противопоказания к манипуляции. Как и массаж, мануальная терапия и остеопатия имеют ряд противопоказаний, например выраженная компрессия нервного корешка грыжей, подвывих позвонков. В остром периоде остеохондроза поясничного отдела используют, как правило, мягкие техники мануальной терапии (расслабление мышц и т. д.).
Иглорефлексотерапия. По результатам последних исследований применение этой популярной в широких кругах методики считается доказательной медициной необоснованной при остеохондрозе поясничного отдела позвоночника, не устраняющей симптомы заболевания, и относится к нетрадиционным методам лечения.
Физиотерапия, включенная в национальные клинические рекомендации и стандарты оказания медицинской помощи при остеохондрозе, давно доказала свою эффективность в лечении данного заболевания. При остеохондрозе поясничного отдела позвоночника применяются электромиостимуляция, амплипульс-терапия, ударно-волновая терапия, внутритканевая миостимуяция, лазеротерапия. Популярным методом в комплексном лечении остается магнитотерапия. К её достоинствам относятся хорошая переносимость и небольшой перечень противопоказаний, возможность применения в остром периоде болезни. Воздействуя на все звенья патологического процесса, она уже через несколько процедур существенно уменьшает боль и позволяет человеку расширить двигательную активность. Кроме того, за счет улучшения трофики пораженных тканей она замедляет прогрессирование болезни. Безусловным плюсом данного метода является возможность его самостоятельного применения пациентом вне стен медицинского учреждения.
Но если все вышеуказанные немедикаментозные методы оказались неэффективны — чем тогда лечить поясничный остеохондроз?
Медикаментозное лечение
заболевания предполагает назначение следующих лекарственных групп:
Нестероидные противовоспалительные препараты (НПВП) выпускаются в формах как для местного (гели, мази, крема), так и для системного применения (таблетки, свечи, растворы для внутримышечного и внутривенного введения). Их действие основано на блокировании воспалительного процесса на ферментативном уровне, вследствие чего устраняется отек в зоне поражения и значительно уменьшается болевой синдром.
На ранних стадиях заболевания бывает достаточно местного применения НПВП в комплексе с нелекарственными методами (лечебной гимнастикой, магнитотерапией). При выраженном патологическом процессе и интенсивном болевом синдроме приходится прибегать к таблетированным, а иногда и инъекционным формам препаратов.
К сожалению, обладающие хорошим противовоспалительным и болеутоляющим эффектом НПВП, при длительном системном применении могут вызывать развитие и обострение язвенно-эрозивных процессов желудочно-кишечного тракта, а также нарушение функции почек и печени. Поэтому пациентам, в течение долгого времени принимающим НПВП, необходимы также препараты, защищающие слизистую желудка и регулярный лабораторный контроль показателей работы печени и почек.
Системные миорелаксанты, т.е. препараты, снимающие мышечный спазм. Принцип их действия кроется в названии: расслабление спазмированных мышц способствует уменьшению компрессии нервов и сосудов, отека в зоне поражения – улучшается кровообращение и иннервация – уменьшается боль; за счет уменьшения дефанса мышц снижается напряжение связочного аппарата – уменьшается выбухание (протрузия) межпозвоночного диска – утихает боль, увеличивается объем движений.
Миорелаксанты для лечения остеохондроза позвоночника выпускаются в форме таблеток и растворов для внутримышечного введения, для достижения лечебного эффекта принимать их надо длительно, постепенно увеличивая дозу. Также как НПВП, миорелаксанты имеют ряд противопоказаний и могут вызывать нежелательные побочные эффекты, поэтому, несмотря на свободную продажу в аптечных сетях, перед их приобретением необходимо проконсультироваться с врачом.
Местные анестетики или препараты для локального обезболивания используются для медикаментозного лечение поясничного остеохондроза в виде так называемых паравертебральных блокад, когда раствор лекарства вводят сначала подкожно, а затем в область отростков пораженного позвонка в проекции предполагаемого сдавления нервного корешка.
Накапливаясь в мембранах нервных волокон препарат эффективно блокирует болевой сигнал. Врач терапевт, безусловно, выполнить такую блокаду не сможет, для ее проведения необходимо обратиться к неврологу или нейрохирургу.
Также для паравертебрального введения иногда используются растворы глюкокортикостероидов (ГКС) — гормональных препаратов, обладающие выраженным противовоспалительным действием. Местное их применение позволяет добиться максимального эффекта при минимизации риска возникновения нежелательных побочных действий препарата. Такие блокады проводятся курсами 2-3 раза в год, выполнять их должен врач невролог или врач нейрохирург.
Витамины группы «В». В любой аптеке вы сможете найти разнообразные лекарства этой группы, как в формах для приема внутрь, так и для внутримышечного введения. Считается, что они обладают нейротрофическим и легким анальгизирующим действием, однако достоверного обоснования их применения при остеохондрозе позвоночника доказательной медициной не получено.
Физиотерапия при остеохондрозе поясничного отдела
К сожалению, иногда комплексное лечение с применением современных медикаментов, физиотерапии, массажа и ЛФК оказывается неэффективным – человек продолжает испытывать боль, сохраняется ограничение физической активности, существенно страдает качество жизни. Так бывает на поздних стадиях заболевания, когда формируются объемные, зачастую множественные грыжевые выпячивания межпозвоночных дисков. В такой ситуации показано хирургическое лечение. Кроме того оперативное вмешательство показано при так называемом «выпадении грыжи», когда значительное сдавление спинномозгового канала вызывает некупирующиеся боли, статодинамические нарушения и блокада функций мочевого пузыря и кишечника. В таких случаях операция проводится в экстренном порядке. Целью хирургических вмешательств при остеохондрозе поясничного отдела позвоночника является механическая декомпрессия спинномозгового канала и нервных корешков.
В настоящее время в хирургическом лечении остеохондроза применяются как давно известные объемные оперативные методики, так и предлагаемые современной медициной малоинвазивные эндоскопические вмешательства с применением лазерного и радиочастотного воздействия, часть из которых может проводиться даже под местным обезболиванием.
Рассмотрев основные способы лечения остеохондроза поясничного отдела позвоночника, хочется еще раз отметить, что пациент, задающийся вопросом «как вылечить поясничный остеохондроз?», должен уповать не только на помощь медиков, но и на собственные силы, понимая значимость здорового образа жизни, при котором приветствуется правильное питание, применяется грамотно дозированная физическая нагрузка, а главное, присутствует вера в победу над болезнью.
Подписаться
Популярные статьи на Доктор ЕЛАМЕД:
Как лечить артроз: современные способы и методы лечения суставов
Как вылечить ревматоидный артрит
Алмаг-01 – плацебо или лечебный аппарат?
Источник
Остеохондроз поясничного отдела – это частая патология, которая диагностируется у людей разного пола и возраста. Заболевание сопровождается комплексными дистрофическими нарушениями позвонков и межпозвоночных дисков.
Самостоятельно определять, а тем более лечить патологию настоятельно не рекомендуется, поскольку очень многие заболевания организма имеют схожую клиническую картину с остеохондрозом, но при этом требуют разного подхода к лечению. Именно поэтому так важно знать, какой именно врач лечит данное заболевание, чтобы своевременно обратиться к нему и получить всю необходимую помощь.
Причины развития заболевания
В большинстве случаев остеохондроз в поясничном отделе провоцируют следующие причин:

- статическая нагрузка в неблагоприятных условиях – длительное стояние, длительное удержание рабочего инструмента в неизменном положении и прочее;
- лишний вес;
- плоскостопие;
- поднятие тяжестей;
- физические перегрузки при тяжелом труде или спорте;
- травмы;
- длительнее вынужденное пребывание в полусогнутом положении – работа за компьютером, занятия в школе, езда в автомобиле;
- наследственная предрасположенность.
Симптомы
Остеохондроз протекает в 4-х степенях, и каждая и них сопровождается собственными признаками:
- Первая степень – боль и легкий дискомфорт в том отделе позвоночника, где расположен пораженный диск, рефлекторный спазм мышц, нарушение кровообращения в конечностях, сбои в работе внутренних органов.
- Вторая степень – подвижность позвонков увеличивается, появляется нестабильность, чтобы вызывает стойкое напряжение мышц. Пациент жалуется на постоянно утомление в пояснице, боль и ощущение неуверенности в спине.
- Третья степень – присоединяются корешковые синдромы – нарушение чувствительности, онемение в определенной области позвоночника, снижение двигательной функции, истончение и уменьшение объема мышц. Возможно нарушение функции ног и тазовых органов, в частности мочевого пузыря.
- Четвертая степень – боль в этой стадии заболевания уже не ощущается, но наблюдается значительное ограничение подвижности. Поскольку в пораженных дисках происходят различные процессы, проявления болезни в этой стадии могут быть разнообразными.
Как определить наличие патологии?
 Для установки правильного диагноза, пациент должен пройти следующие исследования:
Для установки правильного диагноза, пациент должен пройти следующие исследования:
- физиологический осмотр;
- рентген поясничного отдела;
- КТ и МРТ поясничного отдела;
- общий анализ мочи и крови;
- СОЭ;
- суточный объем мочи;
- объем кальция в крови.
Лабораторные анализы позволяют определить насколько пережимаются артерии и мочевыводящие протоки.
Специалисты-диагносты
Определить заболевание могут следующие специалисты:
- Терапевт – это универсальный врач, которой, собрав анамнез пациента, направит его к узким специалистам.
- Хирург-ортопед – именно он занимается проблемами позвоночника,
- Невропатолог – поскольку остеохондроз всегда сопровождается корешковым синдромом (сдавление нервных окончаний), невропатолог может диагностировать заболевание и назначить соответствующее лечение.
- Вертебролог – если есть возможность, лучше обращаться именно к этому специалисту, поскольку он занимается диагностикой и лечением заболеваний позвоночного столба.
К кому идти: доктор
Первым делом следует обратиться к терапевту, этот врач назначит диагностику, и по ее результатам направит пациента к тому врачу, который занимается лечением данной патологии.
Кто лечит?
Лечение остеохондроза может назначать хирург-ортопед, невропатолог и вертебролог.
Медработники, занимающиеся пациентами с данным недугом

- Необходимую помощь может оказать мануальный терапевт или вертеброневролог. Лечение у данного специалиста может оказаться довольно болезным, но зато результаты не заставят себя ждать.
- Врач травматолог может помочь при образовании межпозвоночной грыжи, а также при смещении межпозвоночных дисков, что часто происходит во время прогрессирования остеохондроза.
- Смещение позвонков может устранить остеопат – он сделает это руками, но при этом не используя травмирующих способов влечения.
- Физиотерапевт и иглотерапевт окажут комплексную помощь пораженным волокнам мышечной ткани.
Специалист ЛФК
Комплекс лечебной физкультуры при остеохондрозе является обязательным элементом терапии. Специалистом в этом вопросе является врач физиотерапевт.
Помощь при обострении
При обострении уже имеющейся патологии позвоночника нужно обращаться к неврологу или вертебрологу.
Самые распространенные способы устранения патологии
Лечение остеохондроза поясничного отдела может быть консервативным или хирургическим. К консервативным методикам относятся:
- медикаментозное лечение;
- массаж;
- мануальная терапия;
- соблюдение диеты;
- физиотерапия;
- ЛФК.
При отсутствии положительной динамики после консервативного лечения, а также при усугублении патологического процесса, проводятся микрохирургические и эндоскопические операции в области позвоночного столба.
Важно! Операционное лечение показано при таком осложнении остеохондроза как грыжа.
Основная схема лечения
В большинстве случаев к лечению данной патологии применяются консервативные походы:

- Ограничение физической активности.
- Прием медикаментозных средств:
- НВПС (Диклофенак, Ибупрофен, Нимесулид, Кетопрофен, Мелоксикам);
- препараты с сосудорасширяющим эффектом (Трентал, Берлитион, Актовегин);
- миорелаксанты (Мидокалм, Баклофен, Сирдалуд);
- хондропротекторы (Хондроксид, Дона, Артра, Структум);
- витамины группы В (Мильгамма, Нейроультивит);
- психолептики на основе растительных компонентов, которые успокаивают и снимают эмоциональное напряжение;
- для купирования острой боли назначают ненаркотические анальгетики (Трентал).
- Физиотерапия:
- электрофорез;
- лазеротерапия;
- ударно-волновая терапия;
- бальнеотерапия;
- ультразвук;
- магнитотерапия;
- диадинамотерапия;
- вибрационный метод.
- ЛФК.
- Массаж.
- Вытяжение позвоночника – детензор-терапия.
Физкультура как способ терапии
Комплекс ЛФК подбирается врачом индивидуально в каждом конкретном случае. Но помимо ЛФК больным часто рекомендуются:
- плавание и аквааэробика;
- пилатес;
- йога;
- каланетика;
- фитнес.
К запрещенным физическим упражнениям относятся:
- прыжки;
- подъем штанги;
- наклоны вперед и в стороны;
- гольф;
- теннис и бадминтон;
- горные лыжи и фристайл.
Что будет, если не обращать внимания на болезнь?
 Если игнорировать проявления остеохондроза, рано или поздно эта патология приведет к негативным последствиям. Расстояние между позвонками будет все время уменьшаться, и произойдет защемление сосудов, что повлечет за собой различные серьезные проблемы с питанием спинного мозга.
Если игнорировать проявления остеохондроза, рано или поздно эта патология приведет к негативным последствиям. Расстояние между позвонками будет все время уменьшаться, и произойдет защемление сосудов, что повлечет за собой различные серьезные проблемы с питанием спинного мозга.
В итоге будет наблюдаться мышечная слабость, утрата некоторых рефлексов. Например, разовьется энурез или недержание кала, не исключен паралич нижних конечностей. Также одним из опасных осложнений остеохондроза является грыжа, которая не только провоцирует сильные боли, но приводит к существенному сдавлению спинного мозга.
Возникают проблемы с пищеварением, репродуктивной функцией, пропадет чувствительность ног и некоторые рефлексы. При нестабильности позвоночника у женщин могут возникнуть проблемы с детородными органами, а у мужчин развиться импотенция.
Профилактика
Чтобы не допустить развития остеохондроза в поясничном отеле позвоночника, рекомендуется:
- ограничить вертикальные нагрузки;
- не делать резких движений при повороте корпуса;
- избегать прыжков с высоты и падений;
- держать осанку;
- чаще менять положение тела;
- не поднимать тяжести, а если это необходимо равномерно распределять нагрузку на позвоночник;
- регулярно делать зарядку;
- избегать переохлаждений;
- правильно питаться и следить за весом;
- регулярно проходить профилактические курсы массажа спины;
- вовремя обращаться к врачу за помощью.
Остеохондроз – это заболевание, которое нельзя недооценивать. Прогрессирование вовремя выявленного недуга можно остановить консервативными способами, в запущенных стадиях потребуется хирургическое вмешательство.
Источник