Повторные операции на поясничном отделе позвоночника

27.09.2008
Операции на поясничном отделе позвоночника: повторное оперирование
Сотрудники Российского университета дружбы народов предложили тактику хирургического лечения больных, ранее оперированных на поясничном отделе позвоночника по поводу грыж межпозвонкового диска.
Было выполнено 91 повторное хирургическое вмешательство. У 61 больного получен хороший результат, у 26 — удовлетворительный, у 4 -неудовлетворительный. В 81 случае применялся передний мини-доступ и межтеловой спондилодез кольцевым титановым имплантатом, в 1 случаях — задние декомпрессивные операции и ТПФ (транспедикулярная фиксация).
Авторы считают, что положительного результата можно достигнуть у большинста пациентов с помощью радикальных операций, выполненных с применением малотравматичных методик, при условии отсутствия у пациента выраженного эпидурального фиброза.
Плохие результаты после открытых вмешательств на поясничном отделе позвоночника составляют 10-30%. Частота повторных хирургических вмешательств после первичной дискэктомии составляет 5-18%, а частота ревизий после чрескожных операций на межпозвонковом диске — 14-33%. Среди повторно оперированных пациентов в 23 случаях клинических показаний для первичной операции не было, а поводом для вмешательства послужили рентгенологические находки.
Следует выделить следующие наиболее частые причины FBSS: неполное удаление грыжи МПД, оперативное вмешательство не на верном сегменте, рецидив грыжи МПД, нестабильность ПДС (позвоночно-двигательного сегмента), спондилит или спондилодисцит, постламинэктомический синдром, эпидуральный фиброз или локальный арахноидит.
Редко причиной FBSS бывает одно из вышеперечисленных патологических состояний. С этим могут быть связаны трудности диагностики.
Главные причины проявления FBSS: боль неврологического дефицита
Основные клинические проявления FBSS — боли или развитие неврологического дефицита. Самую большую группу больных составляют пациенты после удаления грыжи МПД задним доступом. По нашим данным 85% рецидивов возникают после удаления центральных грыж МПД с помощью заднего доступа. Иногда бывают трудности диагностики сегментарной поясничной нестабильности, проявляющейся одно- или двусторонним корешковым синдромом и неврологическими расстройствами при длительной ходьбе.
Уменьшение болевого синдрома после ношения поясничного корсета — ценный диагностический признак, указывающий на необходимость выполнения стабилизации ПДС. Тактика повторного хирургического вмешательства зависит от причин, вызвавших FBSS.
Цель работы: решение проблем у пациентов, перенесших одну или более операций на поясничном отделе позвоночника, без эффекта.
Больные приходили осмотр через 3, б, 12 месяцев и далее ежегодно. Оценивались клинические и диагностические данные, до- и послеоперационные. Дооперационный диагноз формировался после клинического и неврологического осмотров, данных рентгенологических исследований и МРТ.
Удаление межпозвоночных грыж: медикаментозное показание
Клиническая выраженная нестабильность достаточно часто встречается после удаления межпозвонковых грыж с помощью резекции задних структур позвоночного столба. Авторы применяли вентральный спондилодез, а при выраженной нестабильности -круговой.
На основании клинических признаков, результат считался хорошим, если больной после лечения мог обходиться без обезболивающих препаратов и сохранять физическую активность (67%). Удовлетворительным считался результат, когда больной периодически принимает лекарства и сохраняет умеренную физическую активность (29%).
Неудовлетворительным результатом считался исход, когда после операции не было изменений или нарастал неврологический дефицит. 4% неудачных исходов были у больных с постламинэктомическим синдромом. Достаточно высокий процент положительных результатов объясняется тем, что авторы не использовали хирургический метод для лечения эпидурального фиброза, считая его малоперспективным.
Осложнения. Ранение подвздошной вены — 3, повреждение брюшины — 2, симпатические расстройства — 4, нарастание неврологических нарушений -1.
В заключение можно привести слова выдающегося отечественного травматолога-ортопеда В.Д. Чаклина: «В противоположность ряду американских нейрохирургов и ортопедов мы, начиная с 1931 г. и до настоящего времени, держимся твердых позиций, что при симптомах повреждения межпозвонкового диска или желтой связки далеко не во всех случаях показана операция.
При этом далеко не всегда можно ограничиться сомнительным удалением межпозвонкового диска задним доступом с ламинэктомией, но необходимо удалять диск передним доступом и делать одновременно передний спондилодез. В переднем спондилодезе мы видим наиболее важный этап операции, радикально устраняющий остеохондроз, сдавление корешков и избавляющий от болей.
Главное же положение: передний спондилодез предупреждает развитие вторичных признаков спондилоартроза, который возникал после многих операций сделанных задним доступом».
Выводы
- Повторная операция при дегенеративных заболеваниях поясничного отдела позвоночника должна быть радикальной с помощью передних декомпрессивно- стабилизирующих операций
- Эпидуральный фиброз — наиболее неблагоприятное осложнение, поэтому надо избегать тех доступов, которые являются травматичными для спинномозговых нервов
- Основными причинами FBSS является выбор неоптимального способа первичного хирургического вмешательства, а также неоправданная хирургическая активность, основанная на данных MPT, KT и не учитывающая клинических показаний к оперативному лечению.
Ссылки по теме:
- Причины повторных операций при межостистой стабилизации
- Операции позвоночника в Израиле
- Грыжа диска: операция или лечение?
Автор материала Елена Васильева, врач общей практики специально для Spinet.ru
Все новости
Также стоит почитать:
Медицинские центры, врачи
Опросы, голосования
Источник
Внедрение основных принципов современной хирургии — атравматичности и малоинвазивности — позволило выполнять больше вмешательств, в том числе и при грыжах межпозвонковых дисков. Значительное увеличение числа операций статистически ведет и к увеличению количества повторных операций по удалению межпозвоночной грыжи. По каким причинам проводятся эти повторные вмешательства, каковы показания к их проведению, и какими они бывают?
МРТ. Верхняя стрелка показывает рецидив выпячивания, нижняя показывает след-канал от предыдущего вмешательства.
Причины рецидива грыжи
Грыжа межпозвонкового диска – это патологическое выпячивание хряща наружу, за пределы разорвавшегося наружного фиброзного кольца. Возникает компрессия и отек окружающих тканей, формирование устойчивого болевого синдрома и очаговой неврологической симптоматики. Хрящ, будучи однажды фрагментированным или удаленным, вследствие особенностей диффузного кровообращения, не способен восстановить свою целостность ни при каких условиях. Поэтому в том случае, когда говорится о «рецидиве грыжи», нужно понимать это не буквально. В данном случае речь идет о формировании так называемого FBSS (Failure Back Surgery Sindrome), или «синдрома неудачно оперированного позвоночника». Чаще всего — это возникновение устойчивого болевого синдрома на фоне отсутствия объективных причин для его появления.
По данным журнала «Хирургия позвоночника» (4/2004, с.65-67) формирование этого патологического симптомокомплекса встречается в 10-30% всех случаев оперативных вмешательств. Такой широкий разброс значений обусловлен общими данными. После первичной дискэктомии частота ревизионных операций колеблется от 5 до 18%. Такой высокий показатель, как 30%, характерен для чрескожных манипуляций, при которых требуется более высокая квалификация специалиста и владение особой техникой. Наиболее частыми причинами появления FBSS являются:
- фрагментарное, или неполное удаление грыжи. В результате оставшийся фрагмент продолжает компремировать окружающие ткани (27%)*;
- малоинвазивная, и особенно чрескожная операция может быть выполнена на другом уровне, вне пораженного сегмента (2%);
- повторное выпячивание грыжи межпозвонкового диска, причём на том же уровне (при этом речь идет о выпячивании оставшейся части диска, но в другом направлении). Чаще всего это состояние формируется в течение трех месяцев после первичного оперативного вмешательства (30%);
- образование грыжи рядом, в соседнем сегменте, с сохранением прежней клиники такого же болевого синдрома (4%);
- развитие массивных задних остеофитов (4%);
- развитие нестабильности двигательного сегмента (9%);
- возникновение воспаления (2%). В данном случае речь идёт о спондилите или спондилодисците;
- развитие постламинэктомического синдрома (если вскрывались позвоночные дуги с доступом к центральному каналу, то есть проводилась ламинэктомия). На многих сайтах Рунета стоит знак равенства между этим синдромом и FBSS, но это неверно. Постламинэктомический синдром гораздо чаще связан с нестабильностью, так как вскрытие нескольких дужек нарушает опорную функцию позвоночного столба (12%);
- развитие эпидурального фиброза и возникновение спаечного процесса, либо местное поражение оболочек спинного мозга;
- несостоятельность внедренных металлоконструкций (10%);
Схематичное изображение грыжи.
Причиной является и сформировавшийся вторичный стеноз центрального канала, но поскольку все причины могут к нему приводить, то отдельно он не выделен.
Наконец, особняком стоит первичная и вторичная психогенная боль. Своевременно не диагностированная, она может приводить к ненужным ревизионным операциям. В данном случае болевой синдром будет проявлением стойкого соматоформного болевого расстройства, и являться эквивалентом депрессии.
Показания к повторному оперативному вмешательству
Основной симптомокомплекс, который беспокоит пациента, и приводит повторно к хирургам — это хронический, рецидивирующий болевой синдром, он не купируется в течение двух месяцев назначением нестероидных противовоспалительных препаратов (НПВС). Втрая причина — прогрессирование неврологического дефицита. В данном случае речь идёт:
- о развитии периферических парезов, угнетении сухожильных рефлексов, развитии гипотрофии мышц конечностей и снижении силы;
- когда затронуты чувствительные структуры, будет прогрессировать главным образом онемение в конечностях и парестезии.
Конечно, существуют и частные ситуации. Например, при развитии спаечного процесса в области конского хвоста пациента будут беспокоить:
- резкие, стреляющие боли в ногах;
- онемение кожи промежности;
- императивные позывы к мочеиспусканию или недержание мочи;
- у мужчин возможна стойкая эректильная дисфункция.
Выраженное перекрытие спиномозгового канала. Секвестр.
Поэтому практически все причины формирования FBSS являются показанием к повторному оперативному вмешательству, за несколькими исключениями:
- психогенная боль;
- спондилит и спондилодисцит.
В большинстве случаев удается справиться с воспалением консервативными способами. Но если возникает значительная деструкция тел позвонков, ухудшение качества жизни и развитие сильного болевого синдрома с риском инвалидизации пациента, требуется неотложная операция. Однако её необходимо проводить в фазу ремиссии и обязательно под прикрытием антибактериальной терапии.
В данной статье не будут разбираться такие узкоспециальные методики повторных вмешательств, как транспедикулярная винтовая фиксация, резекция тел позвонков, а также спондилодез с формированием устойчивого костного блока из соседних позвонков. Рассмотрим малоинвазивные методы, используемые в случае повторных операций по удалению межпозвоночной грыжи.
Виды повторных операций
После установления показаний к повторному оперативному вмешательству и исключения психогенной боли необходимо выбрать оперативный доступ с учётом причин предыдущего неудачного лечения. Как показывает клиническая практика, опытный хирург всегда будет подразумевать риск повторного оперативного вмешательства. Из этого следует, что первая операция, которую многие врачи считают единственной, должна планироваться с расчётом возможного проведения повторной. К примеру, не стоит думать, что если на уровне ниже второго поясничного позвонка спинной мозг отсутствует, то это служит оправданием к удалению любых грыжевых выпячиваний только задним доступом. Ведь именно при таком варианте наиболее часто возникает разрастание фиброзной ткани.
Хирургический шрам после вмешательства задним доступом.
Именно поэтому при выборе лечебно-профилактического учреждения необходимо ориентироваться не только на его известность, но, в первую очередь, на богатый опыт оперативного лечения грыж межпозвонковых дисков вообще с минимальной статистикой развития FBSS. Одним из вариантов является лечение осложненного остеохондроза и грыж межпозвонковых дисков в Чехии.
Микродискэктомия
Микродискэктомия, (или удаление диска из мини-доступа) — это самый распространенный способ оперативного вмешательства с использованием операционного микроскопа. При этом диск не удаляется вместе с грыжей, а ликвидируется только его часть, непосредственно сдавливающая нервные структуры, и вызывающая боль. Сам доступ производится через небольшой разрез, измеряемый в миллиметрах. Однако если сперва также была выполнена неудачная микродискэктомия, то во втором и в последующих случаях при выполнении такого же вмешательства риск рецидива, соответственно, будет выше.
Эндоскопическое удаление (чрескожная микродискэктомия)
Полное название этого метода — Percutaneous Endoscopic Lumbar Discectomy (PELD). Главное его отличие от микродискэктомии в том, что хирурги не используют ретракторы, и ранорасширители. Просто в рану вводится эндоскоп, и поэтому не травмируется кожа, подкожная клетчатка и мышцы. Если речь идет о поясничном отделе позвоночника, то лучше всего подойти сбоку, так называемым трансфораминальным доступом. Тогда эндоскоп вводится через естественное межпозвонковое отверстие. Но в том случае, если у пациента существуют выраженные остеофиты, или деструкция, тогда боковой доступ невозможен. В таком случае используют интерламинарный вариант ведения эндоскопа. Через эндоскоп и проводится удаление пораженной части диска.
В отличие от классической микродискэктомии, при эндоскопическом удалении не рассекаются мышцы, остаётся целой желтая связка, и не резецируются, пусть и частично, фасеточные суставы. Всё это позволяет пациенту уже через 2-3 часа сидеть, и риска нестабильности практически не существует. После выполнения микродискэктомии же пациенту можно сидеть только через месяц, а до этого – только ходить и стоять.
Лазерная нуклеопластика
В том случае, если у пациента дефект диска небольших размеров, то вполне возможно удалить пульпозное ядро, то самое, которое и приводит к избыточному давлению и разрыву фиброзного кольца. При этом виде оперативного вмешательства не нужны никакие швы, а только лишь рентгеновский контроль. Под этим контролем в диск вводится игла, а затем подается лазерное излучение. Оно испаряет хрящевую ткань, а затем закупоривает канал по мере удаления обратно этого лазерного светодиода.
Если за один проход не удаётся полностью ликвидировать студенистое ядро, то тогда процедура осуществляется в несколько подходов. Результатом этой процедуры является декомпрессия, то есть внутри диска значительно уменьшается давление, уменьшается его объем, а фиброзное кольцо становится на место. Конечно, это методика эффективна только в том случае, если фиброзное кольцо целое, и нет его разрыва. Поэтому наиболее эффективный лазерный, а также другие варианты нуклеопластики применяются при лечении протрузий, которые также могут вызывать выраженный болевой синдром.
Эндопротезирование межпозвоночного диска
В настоящее время самым эффективным способом радикального лечения грыж межпозвоночных дисков является эндопротезирование диска. У него существует целый ряд преимуществ перед остальными видами оперативного лечения, и тем более перед спондилодезом. Применение эндопротеза улучшает подвижность, предупреждает развитие нестабильности, позволяет быстро восстановиться после оперативного вмешательства и значительно повышает качество жизни.
Искусственный диск.
Имплантат, заменяющий естественный диск, служит очень долго, и обладает, пожалуй, даже лучшими биомеханическими свойствами, чем естественные диски. Ведь в них даже на фоне полного здоровья протекают процессы дегенерации и обезвоживания, связанные с общим старением организма.
Виды межпозвоночных имплантов.
Несмотря на то, что эндопротезирование является самым современным методом, при возможной оценке ее проведения нужно учитывать противопоказания. К сожалению, довольно часто предшествующее оперативное вмешательство как раз и относится к этим противопоказаниям. Нельзя делать протезирование в том случае, если:
- проводилась ламинэктомия или гемиламинэктомия с удалением половины дужки;
- если удалялись фасеточные суставы, или был выполнен спондилодез;
- не делается протезирование при значительной нестабильности в необходимом сегменте, когда смещение составляет более 3 мм в передне-заднем направлении.
МРТ после вмешательств.
Существуют и другие противопоказания, которые описаны в специальной литературе.
Таким образом, при выборе способа первичного оперативного вмешательства необходимо всегда помнить о риске развития синдрома FBSS. Следует таким образом проводить оперативное лечение, чтобы при необходимости повторного вмешательства у хирурга оставалось как можно больше возможностей для радикального лечения.
Источник
Межпозвоночная грыжа поясничного отдела – одно из наиболее распространенных осложнений остеохондроза, которое характеризуется выпячиванием межпозвоночного диска между телами позвонков в области поясницы. Устранить это нарушение при помощи консервативной терапии удается далеко не всегда, поэтому нередко врачи рекомендуют пациентам избавиться от грыжи при помощи хирургического вмешательства.

Нередко врачи рекомендуют пациентам избавиться от грыжи при помощи хирургического вмешательства.
Как и любая другая операция, данная процедура сопровождается высоким риском развития осложнений. Последствия удаления грыжи поясничного отдела позвоночника могут быть крайне тяжелыми, но почти все они поддаются лечению при условии своевременного обращения к специалистам.
Возможные осложнения
Осложнения, возникающие после операции по удалению грыжи позвоночника, делятся на ранние и поздние. К первым относят гнойно-септические процессы, возникающие в тканях позвоночного столба и окружающих его участках через короткое время после проведения хирургического вмешательства (эпидурит, остеомиелит, нагноение швов). В число поздних осложнений операции включают рецидивы межпозвоночной грыжи, дегенеративно-дистрофические патологии (артроз) и появление спаек.
Рубцовый и спаечный процесс
В ходе удаления межпозвоночной грыжи в области поясницы происходит нарушение целостности тканей, окружающих позвоночник.
По мере их восстановления на поврежденной зоне могут возникать рубцы и спайки, состоящие из соединительной ткани.
Трансформированные участки уже не могут выполнять свои функции должным образом, поэтому при образовании спаечных процессов возникают различные нарушения в работе опорно-двигательной системы.
Возникшие после удаления грыжи рубцы могут также сильно сдавливать нервные окончания, что нередко вызывает боль в ноге и пояснице и чувство онемения в нижних конечностях.
Нарушение мочеиспускания и дефекации
Из-за образования спаек после удаления межпозвоночной грыжи и сдавливания нервных корешков может нарушаться деятельность органов малого таза. Это приводит к недержанию мочи и кала, потере чувствительности во время опорожнения кишечника и мочевого пузыря, к уменьшению или увеличению частоты мочеиспусканий.
Эпидурит
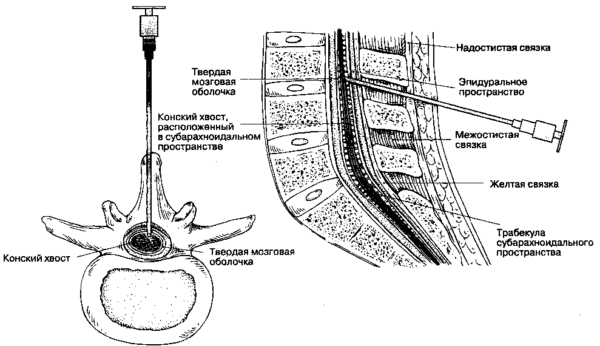
К числу наиболее тяжелых осложнений, возникающих после операции на межпозвоночной грыже, относят эпидурит – воспалительный процесс в эпидуральном пространстве, которое располагается между твердой оболочкой спинного мозга и надкостницей позвонков.
При остром течении заболевания в этой области образуется гнойный экссудат, что чаще всего обусловлено проникновением инфекции в позвоночный столб.
В этом случае характерные симптомы патологии проявляются уже в первые недели после операции. У пациента сильно болит спина, немеют конечности, повышается температура тела.

К числу наиболее тяжелых осложнений, возникающих после операции, относят эпидурит, при котором у пациента может повыситься температура тела.
Эпидурит может развиваться также на фоне рубцово-спаечного процесса. При этом патология будет иметь вялое течение, и болезненные ощущения в позвоночнике проявятся не в первые месяцы после операции, а намного позже – через 1-1,5 года. В наиболее тяжелых случаях эпидурит приводит к нарушению двигательных функций и инвалидности.
Развитие артрозных процессов
Повреждение тканей позвоночника в процессе удаления грыжи поясничного отдела и образование спаек приводит к нарушению питания позвоночного столба и развитию глубоких дегенеративно-дистрофических процессов, вызывающих артроз позвоночника. Это заболевание характеризуется изнашиванием хрящевой ткани, расположенной между позвонками, появлением сильных болей в позвоночнике, ограничением двигательной активности.
Остеомиелит
Остеомиелит, сопровождающийся воспалением костных тканей позвоночного столба, возникает при проникновении инфекции в твердые ткани позвоночника, что может быть обусловлено несоблюдением правил асептики и антисептики во время операции, снижением иммунитета и распространением инфекционных агентов в организме вместе с лимфой и кровью.
При отсутствии лечения остеомиелит приводит к разрушению и смещению позвонков (чаще всего в области дисков l4-l5), инвалидизации пациента.
В запущенных случаях заболевание становится причиной летального исхода.

Остеомиелит развивается на фоне распространения инфекционных агентов в организме вместе с лимфой и кровью.
Лечение после операции
Лечение осложнений, возникших после удаления грыжи позвоночника, чаще всего проводится консервативным путем. При этом рекомендуется начать терапию как можно раньше, чтобы не допустить прогрессирования патологий и возникновения новых заболеваний.
Подходящую схему лечения назначает нейрохирург, оперировавший пациента. При этом врач основывается на данных внешнего осмотра, МРТ и рентгенографии позвоночника.
Медикаментозное
Комплексное медикаментозное лечение последствий хирургического вмешательства включает в себя применение препаратов, направленных на устранение болей в спине и конечностях, нормализацию двигательной активности, снятие воспалительного процесса и отечности тканей.
Используются следующие группы лекарственных средств:
- антибиотики (при присоединении инфекции) – Гентамицин, Кларитромицин;
- противовоспалительные средства – Кеторол, Ибупрофен, Диклофенак;
- мышечные релаксанты – Тизанидин;
- хондропротекторы – Артра, Ферматрон.
Консервативное
Медикаментозную терапию обязательно дополняют другими методами консервативного лечения, которые ускоряют восстановление тканей опорно-двигательной системы и уменьшают срок реабилитации после проведенного хирургического вмешательства.
Пациенту, у которого диагностированы послеоперационные осложнения, назначаются физиопроцедуры – электро- и фонофорез, УВЧ, лазерное облучение, магнитотерапия.
При развитии острых воспалительных процессов в позвоночнике физиолечение не применяется.
При возникновении дегенеративно-дистрофических изменений в тканях позвоночного столба показано ношение корсета (бандажа). Это изделие снижает нагрузку на позвоночник и уменьшает боли в спине. Подбирать корсет необходимо совместно с лечащим врачом.
Полезна после удаления межпозвоночной грыжи поясничного отдела и лечебная физкультура. Комплекс заданий подбирается индивидуально, с учетом состояния пациента и особенностей течения патологии.
Операция на позвоночнике. Страшилка об инвалидности.
Тем, у кого наблюдается ограничение двигательной активности и тяжелые нарушения в работе опорно-двигательного аппарата, рекомендуется выполнять упражнения лежа или сидя. В остальных случаях допустимо заниматься стоя.
На протяжении всего периода реабилитации пациенту необходимо придерживаться оздоровительной диеты.
В дальнейшем больного могут направить на санаторно-курортное лечение, чтобы закрепить результаты проведенной ранее терапии.
Повторная операция
Повторная операция может потребоваться при рецидиве грыжи, а также при развитии остеомиелита.
Отзывы
Анна, 35 лет, г. Набережные Челны
В 29 лет сделали первую операцию по удалению межпозвоночной грыжи. После нее стало намного лучше, но боли в ноге до конца так и не прошли. Через 4 месяца сделала МРТ, результат неутешительный – рецидив. Снова пришлось лечь на операцию, после которой в течение года меня не беспокоили никакие симптомы болезни. Но потом все началось снова, и грыжу удаляли в третий раз. Восстановительный период был тяжелый и трудный – около 5 месяцев.
Виктор, 37 лет, г. Киров
После 3 лет активных занятий спортом обнаружили грыжу в позвоночном отделе. Долгое консервативное лечение не помогло, а состояние мое становилось все хуже. Тогда принял решение идти на операцию. Бесплатно сделать не удалось, поэтому пришлось копить деньги, ведь стоимость удаления грыжи достаточно высокая. Операция и реабилитация прошли нормально, сейчас чувствую себя хорошо, ничего не беспокоит.
Источник