Сколько дней болит остеохондроз поясничного отдела
Приветствую всех моих читателей, кому не безразлично свое здоровье и здоровье своих близких!
Остеохондроз, кто бы что не говорил, является достаточно серьезным заболеванием с целым рядом неприятных симптомов. Особенно в случаях, когда наблюдается острая патология позвоночника. Больной испытывает сильные колющие боли в пораженной области хребта, которые переходят на внутренние органы, расположенные по соседству.
Острый остеохондроз делает невозможным выполнение привычных бытовых и рабочих дел, тем самым усложняя человеку привычную размеренную жизнь. Важно понимать, что такое патологическое состояние может перейти в хроническую стадию, регулярно напоминая о себе в виде острых приступов в позвоночном столбе.
Из статьи можно узнать, как долго длится период обострения болезни, какие симптомы этого патологического процесса и как заглушить острую боль с помощью медикаментов, народной медицины и физиотерапии.
Острая форма болезни: длительность протекания и факторы, ее провоцирующие
Острая фаза остеохондроза отличается молниеносным течением с нарастающими симптомами. Первую неделю самочувствие больного постепенно ухудшается, после чего он резко идет на поправку.
Такое внезапное облегчение является обманным, а снижение боли вовсе не означает, что наступило выздоровление. Если не взяться за лечение болезни на начальных этапах, она перерастет в хроническую, с которой справиться будет уже не просто.

Сколько длится и как протекает острый период, зависит от различных факторов, среди которых:
- переохлаждение или перегрев организма;
- резкие движения тела;
- стрессовые ситуации;
- длительные нагрузки на хребет;
- изменение состояния сосудов;
- спазмы мышц.
Приступ остеохондроза длится в среднем от двух до пяти дней, но после этого еще на протяжении двух, а то и трех недель, наблюдается сильный дискомфорт в проблемном секторе позвоночника. Можно сделать вывод, что обострение болезни продолжается от нескольких дней до 2-3 месяцев.
Симптоматика острого приступа остеохондроза
Период обострения, независимо от места локализации симптомов, всегда доставляет сильную боль, пронизывающую спину. При этом повышается температура тела, поражаются двигательные, чувствительные и вегетативные нервные волокна.
Симптомы отличаются в зависимости от места локализации болезни:
- шейный остеохондроз — боль при поворотах головы, головные боли в случае поражения шейных позвонков, тошнота, слабость в мышцах, рвота. Реже наблюдается боль в верхних конечностях и плечах, звон в ушах и повышенная звуковосприимчивость;
- грудной остеохондроз — проколы в грудной клетке, которые появляются при движении рук вверх или поворотах туловища, давление в груди во время дыхания, боль в лопатках, нарушение работы органов ЖКТ, ухудшение состояния ногтевых пластин и кожного покрова;
- поясничный остеохондроз — боль в пояснице, которая не дает возможность разогнуть спину, переход болевого симптома на нижние конечности и ягодицы.
При выявлении каких-либо из вышеописанных симптомов следует сразу же обратиться в медучреждение для диагностики и эффективного, а главное, своевременного лечения патологии во избежание перехода ее в хроническую болезнь.
Классификация остеохондроза: стадии прогрессирования
Острый период заболевания позвоночника разделен на стадии в соответствии с местами локализации и симптомами. Всего в медицине известно 4 стадии развития обостренной болезни хребта. На начальном этапе остеохондроз определить довольно затруднительно из-за слабо выраженной симптоматики.

Больной испытывает сильную усталость, которую запросто можно спутать с массой других недугов. На первой стадии чаще всего наблюдается дискомфорт в спине, что многие связывают с тяжелой работой и переутомлением. Именно по этой причине мало кто мгновенно реагирует на медленно развивающуюся в организме патологию.
Вторая стадия сопровождается разрушением хрящевой ткани, что вызывает сильную боль. Если не оказать срочную помощь, начнется уменьшение межпозвоночного пространства, при котором происходит сдавливание кровеносных сосудов и нервных отростков.
В этом случае купирование стреляющих болей в конечностях или голове и острой боли в спине осуществляется только сильными медикаментами. Третья стадия сопровождается развитием второстепенных патологий, таких как грыжа, сколиоз и кифоз.
Самой опасной является последняя стадия, при развитии которой больной уже не может нормально передвигаться, а любые движения тела сопровождаются сильной болью. Позвонки смещаются, костная ткань разрастается, что может привести к инвалидности.
Как выявить острый тип остеохондроза в клинике: методы диагностики
Во время визуального осмотра лечащий врач подробно расспрашивает о состоянии больного, его возрасте и особенностях организма, обозначает место, где появляются острые боли. Ощупывая руками проблемную зону, он определяет расстояние между позвонками. Для более полной диагностики острого остеохондроза назначается рентгенография.
С помощью этого метода можно обнаружить остеофиты и определить форму болезни. Компьютерная томография нужна для детального сканирования больных участков спины и выявления даже самых незначительных отклонений. Чтобы убедиться в наличии или отсутствии протрузии, грыжи, опухолей и других патологий, которые могут развиться дополнительно, назначают МРТ.
Период обострения остеохондроза: первая помощь в домашних условиях
Лечение патологий позвоночника следует доверить только опытному врачу. И все же бывают ситуации, когда боль появляется внезапно и сковывает тело больного. Острое обострение может возникнуть, к примеру, если есть подозрение на межпозвонковую грыжу. В таком случае больной не может терпеть и нужно предпринять меры для улучшения его состояния.

Для этого следует сделать следующие шаги:
- по возможности положить больного на кровать или на пол, чтобы обездвижить позвоночник;
- укутать шерстяным платком больное место (грелку применять категорически запрещено);
- если больной согнулся, так как испытывает сильную боль, не стоит пытаться его распрямить. Лучше в таком же положении положить его на ровную поверхность;
- дать ему выпить обезболивающий препарат. Это может быть Анальгин, Диклофенак или Ибупрофен;
- вызвать скорую помощь.
Врач неотложной помощи определит, как снять болевой симптом, нужна ли госпитализация или можно продолжить лечение дома.
Медикаментозное лечение острого приступа патологии хребта
С целью устранения различных симптомов, которые сопровождают приступы сильных болей при остеохондрозе, назначают лекарственные препараты. Все они разделены на категории, различные по своему действию и назначению. Основными задачами медикаментов являются купирование боли, устранение воспаления, улучшение эмоционального состояния и регенерация хрящевой ткани.
Лечение острых приступов проводится с помощью следующих лекарств:
- нестероидные противовоспалительные средства — Диклофенак, Паноксен, Кетонал ДУО, Дексалгин 25, Ибуклин;
- миорелаксанты — Баклофен, Мидокалм, Тизанидин-Тева, Сирдалуд, Феназепам;
- витаминные комплексы — Неуробекс, Кальций Д3 Никомед, Нейробион, Пентовит, Нейровитан;
- уколы для купирования боли — Лидокаин, Диклоберл, Дексаметазон, Ропивакаин, Новокаин;
- мази и гели — Капсикам, Фастум гель, Хондроксид, Быструм гель, Нимид гель;
- хондопротекторы — Румалон, Хондролон, Терафлекс, Дона, Артрон комплекс.
В домашних условиях лечение и профилактику острого приступа рекомендуется проводить на основе препаратов как для внутреннего, так и наружного применения. Форма крема является одной из самых быстродействующих из числа медикаментов для наружного использования.

Эффективным препаратом, который рекомендуется использовать самостоятельно для лечения суставов, является биокрем «Artrovex». Он снимает воспаление, купирует боль, восстанавливает хрящевую ткань, повышает подвижность суставов быстро и безопасно.
Народная медицина при сильных болях в позвоночнике: эффективные рецепты
Применение народных методов оказывает положительное действие только в комплексе с медикаментозным лечением. Устранить боль и дискомфорт при шейном остеохондрозе можно с помощью листьев хрена.
Их нужно наложить на больное место, зафиксировать бинтом и лейкопластырем и оставить на всю ночь. В качестве компресса хорошо зарекомендовала себя косметическая глина, смешанная с водой.
Лечение всех видов остеохондроза наши бабушки проводили с помощью компрессов из тертой сырой картошки, вымешанной с медом. Эта смесь намазывалась на больные зоны, надежно закреплялась и оставлялась на несколько часов или на всю ночь. В качестве растирания отлично подходит перцовая масляная настойка.
Самые эффективные физиопроцедуры: лечебная гимнастика и массаж
О пользе массажа и лечебной физкультуры, как методиках терапии остеохондроза, известно не понаслышке. Однако, массаж должен проводить только опытный специалист, поскольку процедура выполняется с определенной силой надавливания.
Особенно мягкие движения должны быть в зоне образования боли. Самыми результативными считаются точечный и сегментарный виды массажа. В комплексное лечение входит специальная лечебная гимнастика. Упражнения можно выполнять в домашних условиях по видео в интернете, либо под руководством тренера.
Выводы
Следует осознать важность профилактических мер для предотвращения острых приступов остеохондроза и перетекания патологии в хроническую. Лечебная гимнастика и массаж особенно полезны для профилактики патологий позвоночника. Важно сделать самому правильные выводы из прочитанного, а чем лечить уже точно скажет врач.
Также, стоит порекомендовать эту полезную статью пользователям социальных сетей и предложить прочитать ее своим друзьям и знакомым! Данная информация обязательно пригодится и поможет в случае заболевания позвоночника! Спасибо всем, кто вместе со мной и готов бороться за свое здоровье! До новых встреч в других статьях!

С уважением, Владимир Литвиненко!
Источник
Болевой синдром при остеохондрозе поясничного отдела: как болит, куда отдает, локализация и характер боли, лечение
Бардукова Елена Анатольевна
врач-невролог, гомеопат, стаж работы 22 года
✔ Статья проверена врачом
Известный японский ревматолог: » ЭТО ЧУДОВИЩНО! Российские методы лечения суставов и позвоночника вызывают лишь недоумение. Смотрите, чем врачи предлагают лечить спину и суставы в России: Вольтарен, Фастум гель, Диклофенак, Мильгамма, Дексалгин и другими подобными препаратами. Однако эти препараты НЕ ЛЕЧАТ СУСТАВЫ и СПИНУ, они лишь снимают симптомы заболевания — боль, воспаление, отёчность. Теперь представьте, что. » Читать интервью полностью»
В статье – подробно о боли при остеохондрозе поясничного отдела позвоночника, как болит поясница при этой болезни, куда отдаёт, сколько болит, как снять обострение, методы медикаментозного лечения, как помочь в домашних условиях, осложнения, прогноз лечения и профилактика.
В отношении поясничного остеохондроза наблюдается неутешительная статистика: 30% пациентов являются временно нетрудоспособными, а 1 из 10 больных становится инвалидом. Основная причина – грыжа межпозвоночного диска, которая является частым осложнением деструктивного заболевания позвоночника.
Характерным симптомом патологии спины является сильная боль в пояснице, распространяющаяся в ногу по вине сдавленного нерва. Чтобы предотвратить тяжёлое состояние, рекомендуется обращаться к врачу и начинать лечение при появлении первых признаков дегенерации хрящевой ткани.
Структурные изменения в тканях позвонков, связок и межпозвонкового диска, лежат в основе одного из самых распространённых заболеваний скелетной оси человека (позвоночника). Поясничный остеохондроз встречается у мужчин и женщин старше 40 лет.
Именно в этом возрасте начинаются дистрофические изменения, характеризующиеся обезвоживанием и расслоением хрящевой ткани. Со временем диск деформируется, становится тонким, утрачивая амортизирующую функцию. В результате расстояние между позвонками уменьшается, костная ткань разрастается, образуя остеофиты.
Прогрессируя, деструктивные процессы приводят к разрыву фиброзного кольца (внешней оболочки хрящевого диска), «выходу» пульпозного ядра (сердцевины) с последующим формированием грыжевого выпячивания, дегенерации связочного аппарата, в том числе задней продольной связки.
Межпозвонковая грыжа – признак запущенного остеохондроза, которая наравне с остеофитами может приводить к защемлению нервных окончаний спинного мозга. Следствием патологической компрессии является интенсивная боль в пояснице, отдающая в ногу.
На терминальной стадии болезни тела позвонков деформируются, а иногда сращиваются. Позвоночник искривляется, а множественные костные наросты становятся причиной ограничения подвижности, а также хронического болевого синдрома.
Самая значительная ежедневная нагрузка на позвоночник приходится на область поясницы. Это является одним из факторов, провоцирующих развитие остеохондроза поясничного отдела позвоночника. К другим причинам относится:
- малоподвижный образ жизни;
Гиподинамия — одна из главных причин поясничного остеохондроза - хронический дефицит витаминов, микроэлементов как следствие неправильного питания;
- нарушение осанки, слабый мышечный корсет спины;
- травматические повреждения;
- переохлаждение;
- непосильные нагрузки при профессиональных занятиях спортом или во время выполнения трудовых обязанностей;
- гормональные нарушения;
- заболевания эндокринной системы;
- нарушение обменных процессов, плохое усвоение кальция;
- сильные стрессовые потрясения.
Специалисты отмечают, что остеохондроз позвоночника приводит к появлению симптоматики, связанной с изменениями в позвоночных структурах, признаков повреждения нервной и сосудистой ткани.
Вертебральные (позвоночные) признаки:
- деформация позвоночного столба – сколиоз, усиление поясничного лордоза;
- напряжение мышц в нижней части спины;
- ограничение подвижности;
- боль в пояснице.
Прострел в пояснице (люмбаго) — явный симптом остеохондроза
Симптомы, не связанные с поражением сегментов позвоночника, делятся на 2 группы:
- Рефлекторные:
- утренняя скованность мышц спины;
- интенсивный болевой синдром после нагрузки;
- нарушение чувствительности нижних конечностей;
- онемение пальцев на ногах,
- жжение, покалывание на коже;
- нарушение походки, координации;
- бессонница, раздражительность;
- быстрая утомляемость;
- повышается потоотделение;
- сбои в работе органов малого таза: кишечника, мочевого пузыря, половых органов.
- Корешковые
- уменьшение выраженности, отсутствие рефлексов;
- слабость мышц;
- нарушение чувствительности на участке, нервную проводимость которого обеспечивает повреждённый нервный корешок.
Сопутствующая симптоматика может проявляться нетипичными признаками:
- нарушением работы ЖКТ, дыхательной системы, если дополнительно повреждён грудной отдел;
- головной болью, головокружением, шумом в ушах при остеохондрозе шейного отдела позвоночника.
В зависимости от локализации и причины появления, болевые ощущения имеют различный характер. Если болезненность возникает в результате повреждения хрящевой и костной ткани позвоночника, она беспокоит больного при наклонах, резких движениях, после длительного нахождения в неудобной позе, а в покое уменьшается. Резкая боль может появиться после чихания или надрывного кашля. Нередко отмечаются жалобы на отражённые боли в ногах.
С учётом первопричины основного проявления остеохондроза, болевые импульсы распространяются на окружающие ткани, внутренние органы, участки опорно-двигательного аппарата:
| Вид болевого синдрома | Причина | Иррадиация боли |
|---|---|---|
| Корешковый | Появляется при нестабильности сегментов позвоночника вследствие дистрофии межпозвоночного диска. В результате на нервные стволы оказывается компрессионное воздействие. | При ходьбе появляется острая боль сверлящего характера в бедре, голени, колене и стопах. |
| Ишемический | Синдром связан с передавливанием кровеносного сосуда, расположенного около нервных корешков. Болевая реакция возникает в ответ на нарушение кровообращения, питания тканей. | На начальном этапе боль беспокоит редко, при длительном течении становится хронической. В дальнейшем развивается перемежающая хромота, когда боль проходит при отдыхе со сменой положения тела, а при ходьбе возобновляется. Отмечается иррадиация боли в ягодицы, паховую область и по внутренней поверхности бедра. |
| Вертебральный | Раздражение болевых рецепторов связано с деформацией позвоночника – нарушением осанки, сколиозом, кифозом в грудном отделе, лордозе в поясничном, шейном отделе позвоночника. | Временной промежуток болезненности увеличивается постепенно. Боль усиливается при длительных нагрузках, исчезает во время отдыха. |
| Рефлекторный | Возникает при поражении нервов и спинномозгового корешка. | Боль резкая, пронзительная, может распространяться на переднюю или заднюю поверхность бедра. В некоторых случаях переходит на голень, достигая стопы и кончиков пальцев. |
Тяжесть патологии и расположение поражённого позвонка влияют на характер болевого синдрома. Существует следующие разновидности:
- Люмбаго – прострел в пояснице. Резкая пронзительная боль, которая возникает внезапно, заставляет больного принять вынужденное положение тела. Обычно это полусогнутое состояние с наклоном туловища вперёд.
- Люмбалгия – ноющая боль умеренной интенсивности, которая сменяется периодами обострения. При отсутствии адекватного лечения со временем перерастает в хроническую сильную боль.
- Люмбоишиалгия – болезненность, возникающая в пояснице, иррадиирующая в заднюю поверхность бедра. Внезапная боль сопровождается вынужденным положением тела, ограничением подвижности в нижней части спины и поражённой конечности.
Что такое люмбоишиалгия
Согласно многолетним наблюдениям отмечается, что сужение межпозвонкового отверстия и дегенеративно-дистрофические изменения в дисках и сегментах позвоночника L1- L2 и L2- L3 встречается очень редко. В большинстве случаев заболевание распространяется позвонки, расположенные ниже.
| Локализация | Основные признаки | Распространение и характер боли |
|---|---|---|
| L3-L4, спинномозговой нерв – L4 | Слабый коленный рефлекс: при лёгком ударе по сухожилию под надколенником, нога рефлекторно не выпрямляется. | Болевой синдром сопровождается лёгким онемением, снижением чувствительности по передней поверхности бедра. |
| L4-L5, нерв – L5 | Пациент не может оторвать от поверхности большой палец и стопу. В положении стоя не может удержаться, стоя на пятке. | Боль и неврологическая симптоматика берет начало в пояснице, распространяясь на ягодицу, боковую часть бедра. Переходит на переднюю часть голени, доходит до первых трёх пальцев стопы. |
| L5-S1, нерв – S1 | Слабость в икроножных мышцах, больной не может удерживать вес тела, стоя на «носочках». | Верхней точкой болевого синдрома является ягодица. Далее импульс проходит по задней поверхности бедра, голени, боковой части стопы, заканчивается на дистальной фаланге мизинца. |
При начальных изменениях болевой синдром длится недолго и носит умеренный характер. Длительность приступа, выраженность боли увеличивается по мере прогрессирования патологического процесса. На последних стадиях болезненность не проходит после продолжительного отдыха, приобретая постоянный характер.
Приступ люмбаго может продолжаться от 3 дней до 1 месяца.
Боль в пояснице из-за остеохондроза может продолжаться от нескольких минут до нескольких недель
У 10% пациентов острая боль не прекращается более 3 месяцев, переходит в хроническое течение. Люмбалгия протекает с разной интенсивностью:
- в форме острого приступа – 5 дней до 1 недели;
- подострая фаза – от 2 недель до нескольких месяцев;
- хроническая – слабо выраженная болезненность постоянного характера.
При обострении люмбоишиалгии человек тяжело переносит жгучую боль, но к счастью она длится недолго – от нескольких минут до пары часов, но может затянуться на нескольких дней. В период ремиссии интенсивность болевых ощущений значительно уменьшается, но доставляет неприятный дискомфорт, ухудшает качество жизни больного.
Чтобы распознать болезнь, врачу требуется провести комплексное обследование. Предварительный диагноз устанавливается на основании первичного осмотра пациента, сбора анамнеза.
Клиническая картина оценивается по следующим данным:
- описание жалоб больного;
- характер, интенсивность болей;
- начало появления первых симптомов;
- были ли ранее травмы;
- наличие сопутствующих заболеваний суставов, плоскостопия;
- характер образа жизни, род занятий.
Визуальное и физикальное обследование включает:
- оценку состояния опорно-двигательного аппарата;
- наличие деформации позвоночного столба, расположение тазовых костей;
- уровень двигательных возможностей;
- пальпация поражённого участка для обнаружения отёков, болезненности, мышечных спазмов;
- перкуссия (выстукивание) для определения иррадиации боли;
- выявление расстройства чувствительности путём покалывания иголочкой.
Провокационные тесты для диагностирования поясничного остеохондроза:
- Симптом Ласега: больной лежит на спине, врач сгибает его больную ногу в коленном и тазобедренном суставе. При разгибании конечности в колене, боль появляется в пояснице, отдаёт в ногу.
Что такое симптом Ласега - Симптом Дежерина: доктор просит напрячь мышцы живота. В результате возникают болевые ощущения в нижней части спины.
- Симптом Нери: резкий наклон головы к груди сопровождается болью в поясничном отделе.
Инструментальные и лабораторные методы исследования:
- Рентгенография – выявляет изменения костной ткани, деформации позвоночника, его сегментов.
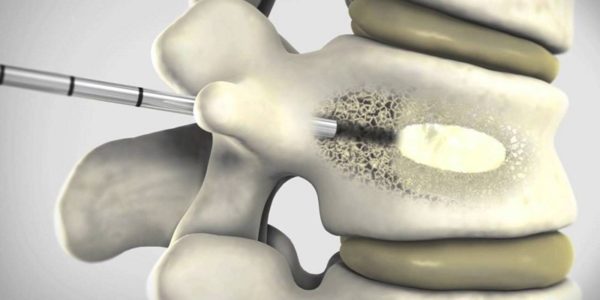
- МРТ – проводится для оценки мягких тканей. Позволяет рассмотреть хрящевой диск, а также мышцы и связки, выявить грыжи, протрузии.
- Анализ крови.
Окончательные выводы и составление тактики лечения делается на основании результатов всех обследований и анализов пациента.
Обязательно прочитайте хорошую статью:
При появлении пронзительного болевого синдрома, предусмотрен следующий алгоритм доврачебной помощи:
- После прострела рекомендуется лечь на спину, чтобы поверхность была жёсткой. Принять позу, которая поможет уменьшить выраженность боли, снять мышечное напряжение. Обе ноги согнуть в коленях, подтянуть к животу. При этом постараться расслабить поясницу и прижать её к твёрдой поверхности.
Обезболивающая поза при острой боли в пояснице - После первого упражнения лечь на здоровый бок, желательно на стол или твёрдый диван. Ногу, которая наверху, свесить с дивана, а голову и плечевой пояс развернуть в другую сторону. Если поза принята правильно, больной чувствует натяжение мышц спины на поражённой стороне. Под талию желательно подложить небольшую подушку. В таком положении нужно задержаться на 10 минут.
- Для купирования болевого синдрома можно принять анальгетик или НПВС:
- Кеторолак;
- Кетанов;
- Баралгин.
- Дополнительно нужно выпить спазмолитическое средство:
- Но-шпа (аналог – Дротаверин);
- Дибазол.
- Для уменьшения боли на местном уровне используются мази и гели:
- Найз, Фастум гель – в первые 3 часа;
- Випросал, Наятокс;
- можно приклеить горчичники или перцовый пластырь на область поясницы.
В первые сутки рекомендуется придерживаться разгрузочной диеты. В течение дня можно съесть 1 кг яблок, выпить 1 л кефира. Врачи называют голод экстремальным анальгетиком. Выполняя все эти действия, даже если боль притупилась и стала терпимой, нельзя забывать о необходимости немедленного обращения к врачу.
Хорошая статья в продолжение:
Появление резкой острой боли в пояснице уже является показанием для обращения к специалисту. Многие из пациентов начинают устранять приступ обострения самостоятельно в домашних условиях. Если проводимые манипуляции не приносят должного эффекта в течение 2-3 дней, вызов врача обязателен.
Если боль в пояснице не проходит в течение 2-3 дней, надо незамедлительно обратиться к неврологу
Хотя ортопеды советуют записываться на приём при появлении первых неприятных симптомов. Ранняя диагностика, а также своевременно начатое лечение, может уберечь больного от прогрессирования деструктивной патологии.
В большинстве случаев при поясничном остеохондрозе назначается безоперационная терапия. Основная цель её проведения – избавление от симптомов, торможение патологического процесса. Для этого применяются:
- медикаментозные средства;
- физиотерапия;
- лечебная гимнастика;
- массаж;
- мануальная терапия;
- вытяжение позвоночника;
- иглоукалывание;
- гирудотерапия — лечение медицинскими пиявками.
Одновременно с лечебными процедурами пациент должен ограничивать нагрузку на позвоночник. Для этого применяются пояснично-крестцовые корсеты и амортизирующие стельки.
Корсет подбирается с учётом роста, характера боли пациента. Чем сильнее болевой синдром, тем больше должно быть количество и жёстче ребра жёсткости изделия. Режим ношения должен определять лечащий врач.
Для купирования боли при пояснично-крестцовом остеохондрозе назначаются разные фармакологические группы лекарственных средств. Максимальный эффект достигается при комплексном использовании препаратов для общего действия и обезболивающего эффекта на местном уровне.
Негормональные средства для снятия боли и воспаления могут применяться внутрь в виде таблеток или с помощью инъекционного введения:
- Кеторолак (Кетанов) – 47 р.
Кеторолак — сильный НПВП при боли в спине - Диклофенак (Вольтарен) – 49 р.
- Кетопрофен – 68 р.
- Мовалис (Артрозан) – 661 р.
- Индометацин – 20 р.
Для снижения тонуса скелетной мускулатуры, которая также участвует при формировании поясничной боли, применяются такой тип препаратов, как миорелаксанты:
- Мидокалм (Толизор) – 495 р.
Источник