Спондилит поясничного отдела на мрт
Что важно знать о спондилите
- Летальность до 5%.
- Спондилодисцит позвоночника обозначает распространение инфекционного процесса на пространство межпозвонкового диска и расположенные рядом тела позвонков, с развитием воспаления диска.
- Спондилит — воспалительное заболевание позвонка
- Составляет 1-3% от всех пиогенных инфекций скелета
- Первый пик болезни спондилит — в раннем детском возрасте
- В последующем манифестация заболевания преимущественно на 5-6-м десятилетии жизни
- Отсутствие половой предрасположенности
- Обычно вызван бактериальной инфекцией в связи с гематогенным распространением, хирургическими вмешательствами на межпозвонковом диске или пункцией спинномозгового канала
- Редко вызван инвазией инфекционного процесса из окружающих тканей (например, заглоточный, околокрестцовый абсцесс)
- Патогены: золотистый стафилококк, стрептококки, кишечная палочка, грамотрицательные микроорганизмы у пациентов с инфекциями мочевыводящих путей, хирургическими вмешательствами на кишечнике или внутривенным введением препаратов
- Предрасполагающие факторы включают: системные заболевания, такие как сахарный диабет, а также алкоголизм и использование глюкокортикоидов
Особый вариант: туберкулезный спондилит
- Поражает преимущественно поясничный и грудной отдел позвоночника (спондилит поясничного и грудного отдела позвоночника)
- Шейный отдел позвоночника поражается бактериальным спондилитом менее часто.
- Патогенез: гематогенное распространение в костный мозг (особенно в области хорошо васкуляризированной замыкательной пластинки)
- Распространяется через межсегментарные сосудистые ветви на тела соседних позвонков
- Инфицирование бессосудистого межпозвонкового диска через сосуды, перфорирующие замыкательную пластинку (в возрасте до 20 лет) или (после 20 лет) васкуляризированную периферию фиброзного кольца
- Обычно поражение одного сегмента, в редких случаях — поражение нескольких сегментов (туберкулезный процесс)
- Подсвязочное распространение или диссеминация через сплетение Батсона (сообщение с малым тазом)
- При отсутствии лечения спондилита асептического или инфекционного характера — распространение воспаления с межпозвоночного диска на околопозвоночные мышцы
- Опасные осложнения включают инвазию околопозвоночного или эпидурального пространства (летальность до 20%) и неврологические осложнения.
Какой метод диагностики спондилодисцита выбрать: МРТ, МСКТ, рентген
Методы выбора
- Рентгенологическое исследование
- МРТ
- КТ.
Что покажет рентген позвоночника при спондилите
- В ранней стадии заболевания уменьшение высоты межпозвонкового диска (NB! Рентгенологическое исследование часто дает ложноотрицательные результаты)
- Нарастающая нечеткость изображения расположенной рядом верхней и нижней замыкательных пластин
- При прогрессировании заболевания — разрушение замыкательной пластины и переднего края тела позвонка
- В процессе выздоровления — прогрессирующий склероз замыкательной пластины и пораженной части тела позвонка.
Что покажут снимки КТ позвоночника при спондилите
- Точное изображение деструкции кости
- В острой фазе заболевания тело позвонка фрагментировано с изображением замыкательной пластины позвонка в виде «изъеденности молью»
- При прогрессировании заболевания — реактивный склероз губчатой кости
- Увеличение плотности кости
- Восстановление эрозированных участков
- Могут возникать околопозвоночные абсцессы
- Дисковертебральная биопсия под контролем КТ
- Дренирование абсцесса.
Что покажут снимки МРТ позвоночника при спондилите
- Все последовательности демонстрируют высокую чувствительность (90- 100%)
- МР-сигнал изоинтенсивный по отношению к жидкости, и кольцо накопления контрастного вещества предполагает наличие абсцесса диска
- Нечеткая замыкательная пластина позвонка
- Изменения, типичные для отека окружающих тканей, поражают более половины каждого вовлеченного позвонка
- Контрастное усиление оболочек мозга
- Эпидуральный абсцесс легко определяется после введения контрастного вещества
- Околопозвоночное распространение легко определяется.
а-с Спондилодисцит поражает L2-L3 с образованием абсцесса в пространстве межпозвоночного диска: a) Рентгенологическое исследование в боковой проекции демонстрирует уменьшение высоты межпозвонкового диска между L2 и L3 и нечетким краем замыкательных пластин позвонков; b) МРТ, сагиттальная последовательность STIR. Околопозвоночное распространение абсцесса с подозрением на начинающееся поражение левой поясничной мышцы. Воспалительные изменения эпидурального пространства;
с) МРТ, Т1 -взвешенное изображение с подавлением МР-сигнала от жировой ткани после введения контрастного вещества.
Структура распространения при гематогенном спондилодисците. Процесс начинается с инфицирования хорошо васкуляризированной части позвонка возле замыкательной пластинки позвонка (I), приводящего к инвазии пространства межпозвонкового диска (II). В последующем формирование абсцесса в пространстве межпозвонкового диска с потерей высоты диска (III). Продолжение распространения на тела расположенных рядом позвонков, в глубину передней и задней продольных связок и в околопозвоночные мягкие ткани (IV).
Типичные проявления или симптомы спондилодисцита
- Локализованный болевой синдром (нарастающий при перкуссии)
- Корешковые симптомы спондилита
- Симптомы поражения спинного мозга
- Повышение температуры тела
- Увеличение СОЭ, СРВ и содержания лейкоцитов.
Методы лечения спондилодисцита позвоночника
- При неосложненном спондилодисците — иммобилизация и парентеральное введение антибиотиков
- В противном случае — хирургическое удаление пораженных тканей
- Выделение этиологического микроорганизма до начала антибактериальной терапии.
Течение и прогноз
- Артродез позвонков у двух третей пациентов
- Может возникать выраженное уменьшение роста
- Кифоз
- Образование горба
- Сколиоз.
Что хотел бы знать лечащий врач
- Распространенность заболевания
- Стадия заболевания
- Диагноз
- Расположение
- Образование околопозвоночного или эпидурального абсцесса.
Заболевания, с которыми можно спутать спондилит
Опухоли
— Отсутствие поражения межпозвонкового диска
— Часто поражают задние элементы позвонка
Остеохондроз
— Более четкая замыкательная пластинка позвонка
— Отек обычно поражает менее половины тела позвонка
— Обычно поражается пояснично-крестцовое сочленение
Советы и ошибки
Ошибочная интерпретация асептического спондилодисцита или неспецифического спондилодисцита как одной из патологий, перечисленных в разделе дифференциальной диагностики.
Источник
Воспалительные заболевания позвоночника (остеомиелит, спондилит)
Спондилит — воспалительное заболевание позвоночника, характерным признаком которого является первичное разрушение тел позвонков с последующей деформацией позвоночника.
По этиологии спондилит разделяют на специфические и неспецифические. К специфическим спондилитам относится туберкулез позвоночника, значительно реже встречаются актиномикотический, бруцеллезный, гонорейный, сифилитический, тифозный и некоторые другие виды спондилита. К неспецифическим спондилитам относятся поражения позвоночника гноеродной флорой (гематогенный гнойный спондилит), а также ревматоидный спондилит.
Остеомиелит позвонка — воспалительное поражение костного мозга с последующим распространением процесса на все элементы костной ткани.
Хотя остеомиелит могут вызывать микроорганизмы многих видов, включая вирусы и грибки, обычно он имеет бактериальное происхождение. Микроорганизмы попадают в кости одним из трех путей: гематогенным, из рядом расположенного очага инфекции и путем непосредственного внедрения в кость при травмах, в том числе хирургических.
ЭТИОПАТОГЕНЕЗ
В связи с тем, что тела позвонков хорошо кровоснабжаются, микроорганизмы сравнительно легко проникают в них по артериям позвоночника, через межпозвоночную поверхность быстро попадают в межпозвоночный диск, а затем — в тело соседнего позвонка. Инфекция может попадать в позвоночник из мочевых путей через предстательное венозное сплетение, что особенно часто встречается у пожилых. Другими причинами бактериемии могут быть эндокардит, инфекция мягких тканей и венозный катетер. При этом источник инфекции, как правило, легко обнаружить. Риск остеомиелита позвоночника повышен у больных сахарным диабетом, у находящихся на гемодиализе и у инъекционных наркоманов. Проникающие ранения и хирургические вмешательства на позвоночнике могут служить причиной негематогенного остеомиелита или приводить к воспалению межпозвоночного диска .
Наиболее тяжелым острым заболеванием позвоночника является острый гнойный остеомиелит позвоночника, гнойный спондилит. Это инфекционный воспалительный процесс, поражающий все элементы костной ткани. Возбудителями острого остеомиелита являются гноеродные микробы (стафилококк, стрептококк и др.). Микробы могут попадать в тело позвонка через кровеносное русло (гематогенным путем) из различных очагов воспаления (фурункул, гнойник, ангина и др.), но чаще при сепсисе — гематогенный остеомиелит. Помимо этого, остеомиелит позвоночника может развиваться при его травме (огнестрельной и др.) — травматический остеомиелит.
КЛИНИЧЕСКАЯ КАРТИНА
Остеомиелит позвоночника чаще всего проявляется болью в шее или болью в спине, в 15% случаев отмечается боль в груди, боль в животе или боль в конечностях , связанная с раздражением спинномозговых корешков. При воспалении, вызванном гноеродными бактериями, чаще поражается поясничный отдел позвоночника (50% случаев), затем следует грудной (35%) и шейный. Напротив, при туберкулезном спондилите (болезни Потта), как правило, поражается грудной отдел. Характерны для остеомиелита боли в спине, более выраженные на уровне пораженного позвонка, крестце и даже конечностях. Боли могут носить пульсирующий характер.
Уровень поражения устанавливается при поколачивании по позвонкам и остистым отросткам (симптом «звонка»). Пораженный позвонок болезнен при перкуссии. При физикальном исследовании могут отмечаться напряжение глубоких мышц спины и ограничение движений. Более чем в половине случаев заболевание протекает подостро, проявляясь нечеткой тупой болью в спине, которая постепенно нарастает в течение 2-3 месяцев. Лихорадка незначительная или отсутствует, количество лейкоцитов в пределах нормы. Острые проявления — высокая температура и другие признаки интоксикации — встречаются реже и указывают на бактериемию. Тяжелым осложнением гнойного спондилита является прорыв гнойника в просвет спинномозгового канала. Если излечить острый остеомиелит не удается, болезнь может перейти в хроническую форму, обычно с приступами болей, постоянным или перемежающимся выделением гноя через свищи или инфицированием соседних мягких тканей. В случае закрытия свищей отток гноя затрудняется, возможно значительное усиление болей и развитие подкожных абсцессов. Иногда остеомиелит может протекать незаметно в течение нескольких месяцев и даже лет.
ТУБЕРКУЛЕЗНЫЙ СПОНДИЛИТ
Наиболее распространенным является туберкулезный остеомиелит позвоночника (туберкулезный спондилит) При этом заболевании нередко поражаются ни один, а несколько позвонков. При туберкулезе сначала в теле позвонка возникают туберкулезные бугорки, а затем возникает творожистый некроз (омертвение) с образованием видимого на глаз крупного очага. В последующем в центре происходит секвестрация (отделение мертвых тканей от окружающих) и распад пораженного тела позвонка. Переход патологического очага из пораженного позвоночника в окружающие образования приводит к появлению натечного гнойника спереди или сбоку от него. Могут поражаться дужки и отростки. Поражение тел позвонков называется передним спондилитом, а поражение дужек и отростков называется задним спондилитом. При туберкулезном спондилите нередко возникает отек спинного мозга и сдавление его казеозными массами и разрушенными телами позвонков. Поражаются и корешки спинного мозга. Развитие тяжелых патологических изменений в телах позвонков обычно приводит к искривлению позвоночного столба и образованию горба. Наиболее ранним проявлением туберкулезного спондилита являются боли, роль которых сохраняется и в поздних периодах болезни. Боли в начале нередко проявляются неопределенными ощущениями в области позвоночника без ясной локализации. Иногда они возникают по ночам, и больной нередко вскрикивает. Особенно характерны отраженные, иррадиирующие боли в верхние и нижние конечности, по типу невритов, межреберной невралгии, люмбаго, ишиалгии. Весьма характерны для начальной стадии межлопаточные боли и отраженные боли во внутренних органах, симулирующие язвенную болезнь желудка и двенадцатиперстной кишки, желчную и почечную колику, аппендицит, аднексит и др. Боли увеличиваются при нагрузке и движениях позвоночника, а также при давлении на пораженные позвонки.
ДРУГИЕ CПЕЦИФИЧЕСКТЕ СПОНДИЛИТЫ
Люэтический спондилит. Является осложнением вторичного или третичного сифилиса. Дифференциальные рентгенологические признаки заключаются в выраженном остеосклерозе, дефектах соседних пластинок пораженных позвонков, остеофитах (без анкилоза). Люэтический характер процесса следует предполагать в случае рецидивирующих менингитов, менингоэнцефалитов, повторных инсультов (особенно в молодом возрасте), спонтанных субарахноидальных кровоизлияний. Для подтверждения диагноза проводят исследования крови и спинномозговой жидкости — реакции Вассермана и иммобилизации бледных трепонем (РИБТ).
Бруцеллезный спондилит. Этиологию заболевания связывают с волнообразной лихорадкой с размашистыми подъемами температуры (больные их переносят относительно легко), профузными потоотделениями, артралгиями и миалгиями, лимфаденитом с преимущественным увеличением шейных и реже — паховых лимфоузлов. Диагноз подтверждается серологическими реакциями Райта и Хеддельсона.
Брюшнотифозный спондилит. Возникает на фоне длительного периода мнимого выздоровления. Диагноз подтверждается серологической реакцией Видаля.
Дизентерийный спондилит. Диагноз подтверждается результатами посевов кишечного содержимого в остром периоде дизентерии.
Ревматический спондилит. Иногда осложняет течение ревматизма, который характерен для молодого возраста и сопровождается рецидивами, изменениями со стороны сердца, полиартритом с поражением крупных суставов. Если добавляется бактериальный эндокардит, то в этом случае имеют место лихорадка, лейкоцитоз, сдвиг формулы крови влево, резкое повышение СОЭ. Для подтверждения диагноза проводят ревмопробы, повторные посевы крови, ЭКГ, эхокардиографию.
ДИАГНОСТИКА
Диагноз остеомиелита устанавливается при выявлении локальной боли в позвоночном столбе, наличии указанных симптомов, рентгенологическом, КТ и МРТ исследовании.
Полноценное обследование и лечение гнойного остеомиелита проводится в специализированных отделениях. При первом обращении, как правило, отмечается повышение СОЭ. На обзорных рентгенограммах видны неправильной формы дефекты тел смежных позвонков, межпозвоночных поверхностей и сужение межпозвоночного диска в виде эрозирования субхондральных костных пластинок, сужения межпозвоночных промежутков и деструкции тела позвонка с уменьшением его высоты. Такая картина почти полностью подтверждает диагноз бактериальной инфекции, поскольку при других (в частности — опухолевых) поражениях позвонков процесс редко распространяется через межпозвоночный диск. С помощью КТ и МРТ можно обнаружить абсцессы, источником которых служат очаги остеомиелита в позвоночнике, — эпидуральный, паравертебральный, заглоточный, забрюшинный, а также абсцесс средостения и псоас-абсцесс. Эпидуральный абсцесс может развиться внезапно либо постепенно, в течение нескольких недель. Вначале появляется боль в спине, затем — корешковая боль и парезы. Недиагностированный эпидуральный абсцесс может закончиться необратимым параличом. Также КТ может быть полезна тем, что выявляет костную деструкцию тогда, когда на обычных снимках картина не вполне ясна, более точно определяет границы костных изменений. МРТ при остром остеомиелите позволяет продемонстрировать локальные изменения интенсивности сигналов в костном мозге, но не дает возможности достоверно отличить изменения, вызванные инфекцией, от последствий травмы.
Особенно сложна диагностика остеомиелита позвонков в течение первых недель заболевания. При неспецифическом процессе на 2-й неделе в ряде случаев можно выявить лишь незначительное снижение высоты межпозвоночного диска. Через 4-5 недель эти изменения становятся отчетливыми, появляются признаки деструкции субхондральных отделов смежных позвонков. В дальнейшем может сохраниться малодеструктивная форма по типу дисцита. Чаще встречаются более выраженные формы с контактным разрушением тел позвонков в пределах 1/3 их высоты с отдельными более глубокими очагами деструкции. Склеротические изменения появляются обычно на 5-8-й неделе заболевания. Чаще это склеротический вал вокруг очага деструкции, реже распространенное уплотнение. В течение первых трех месяцев, как правило, формируются скобкообразные тени костной плотности между пораженными позвонками. Истинный костный блок образуется лишь в части случаев. Абсцессы выявляются у большинства больных при любой локализации процесса, они имеют плоскую форму и незначительно выступают по ширине за пределы поперечных отростков. Секвестры формируются сравнительно рано, но, как правило, имеют небольшие размеры.
Диагностика туберкулезного спондилита вначале основывается на данных рентгенологического исследования позвоночника и других органов. Первый рентгенологический признак — сужение межпозвонкового диска. Затем в теле позвонка появляются локальный остеопороз, костная каверна, краевые деструкции, клиновидная деформация и, наконец, натечные абсцессы. Прорыв казеозных масс под заднюю продольную связку в эпидуральное пространство обычно сопровождается компрессией одного или нескольких корешков, иногда — спинного мозга с развитием нижнего парапареза.
Источник
Что важно знать о бактериальном спондилите
- Возрастной пик: 10—30 и 50-70 лет
- Наиболее частая локализация — нижняя часть поясничного отдела позвоночника.
- Обычно заболевание вызвано Staphylococcus aureus
- Инфекция попадает преимущественно гематогенным (венозным, артериальным) путем, иногда в результате прямого распространения (из заглоточного абсцесса) или после операции
- Обычно возникает в субхондральной области.
Какой метод диагностики спондилита выбрать: МРТ, КТ, сцинтиграфия, рентген
Диагностика на ранних стадиях заболевания:
- МРТ (Т1- и Т2-взвешенные изображения, STIR, Т1 -взвешенное изображение с контрастированием).
- Сцинтиграфия.
Диагностика в развернутой стадии спондилита:
- Рентгенография в прямой и боковой проекциях.
- Сцинтиграфия.
При наличии осложнений:
- МРТ (Т1- и Т2-взвешснныс изображения, Т1-взвешенное изображение с контрастированием).
Что покажет рентген позвоночника
- Сужение межпозвоночного пространства с нечеткой костно-хрящевой границей и выраженным субхондральным остеосклерозом
- Ретролистез.
Что видно на МРТ снимках позвоночника при спондилите
- Диск выглядит суженным, дает усиленный сигнал на Т1-взвешенном изображении и при применении последовательности STIR; имеет нечеткую костно-хрящевую границу и окружен зоной отека костного мозга
- Усиленное накопление контраста, иногда в эпидуральном пространстве
- Отек мягких тканей, иногда наличие абсцесса.
Что покажет МРТ, рентген и сцинтиграфия при выздоровлении
- Остеосклероз.
- Снижение накопления изотопа при сцинтиграфии.
- Трансформация желтого костного мозга в красный и уменьшение накопления контраста при МРТ.
Проявления спондилита поясничного отдела позвоночника
Симптомы заболевания:
- Обычно — сильная боль и болезненность при пальпации в области поражения
- Повышение температуры тела
- Увеличение СОЭ.
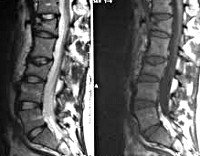
МРТ поясничного отдела позвоночника (сагиттальная проекция, Т2-взвешенное изо¬бражение). Повышение интенсивности сигнала от субхондральной зоны (отек) на уровне Ln-Lm и тонкий ободок вокруг нее (остеосклероз, фиб¬роз). Частичная деструкция компактного вещества (верхняя и нижняя замыкательные пластинки). Уменьшение высоты диска и патологические изменения в студенистом ядре (дающая слабый сигнал продольная связка не дифференцируется; за 1-2 нед. до появления симптомов).
Сцинтиграфия костей на уровне 1|рЩ Патологический очаг накопления изотопа в суб¬хондральной области позвонков Igplfi* сужение диска с зоной повышенного накопления изото¬па. Типичная картина спондилодисцита (спустя 1-2 нед. после появления симптомов).
Методы лечения
- Длительная антибактериальная терапия
- Стабилизация позвоночника (корсет, хирургическое лечение)
- При наличии показаний — удаление абсцесса.
Что ожидает пациентов с бактериальным спондилитом
- При раннем начале лечения прогноз благоприятный
- В 25% случаев заболевание переходит в хроническую форму
- Осложнения: абсцесс, секвестрация
- Поздние осложнения («выздоровление»): сколиоз, кифоз, слияние позвонков.
Рентгенограмма поясничного отдела позвоночника, боковая проекция. Неравномерное сужение диска L||-LIII (спустя 6-8 нед. после появления симптомов).
Отличительные признаки схожих с бактериальным сподилитом патологий
Специфический спондилит
- Обычно менее выражены клинические проявления, в меньшей степени поражены межпозвоночные диски, менее обширные абсцессы, расширение тени мягких тканей, обызвествление
- Анамнез
Перелом позвонка
- Остеопороз; травма в анамнезе
- Исследование с контрастированием: отсутствие воспалительного процесса или абсцедирования
Метастазы
- Изменение тела позвонка; диск обычно не поражен
- Злокачественное новообразование в анамнезе
- Диффузионно-взвешенное изображение (снижение скорости диффузии)
Эпидуральный абсцесс
- Анамнез
- Распространяется на несколько сегментов
- Очаг поражения находится за пределами тела позвонка и диска
Рентгенограмма позвоночника в боковой проекции (а). Ограниченный остеолиз с остеосклерозом задненижних отделов позвонка LIII и сужением диска LIII — LIV — Рентгеновская томография в прямой проекции (Ь). Сужение диска LIV-Lv с выраженным субхондральным остеосклерозом и неравномерным остеолизом. Типичные признаки хронического спондилодисцита. Остеосклероз — первый признак выздоровления
МРТ поясничного отдела позвоночника (сагиттальная проекци я, STIR). Деструкция диска Lv-S|. Также поражена субхондральная область расположенных рядом позвонков.
МРТ поясничного отдела позвоночника (сагиттальная проекция, Т1-взвешенное изобра¬жение). Деструкция позвонка и диска (снижение интенсивности сигнала).
МРТ поясничного отдела позвоночника (сагиттальная проекция, Т1-взвешенное изображе¬ние с контрастированием). Накопление контраста в зонах воспаления. Это не абсцесс.
МРТ поясничного отдела позвоночника (сагиттальная проекция, Т1 -взвешенное изобра¬жение с контрастированием). Полное разрушение диска LIV—LV. Выявляется участок субхондрального воспаления. Расширение тени околопозвоночных мягких тканей спереди (воспаление).
Рентгенограмма позвоночника в прямой проекции. Сужение межпозво¬ночных пространств ThXI—ThXII и ThXII—LI с нечеткими краями, признаки остеосклероза и остеофиты с образованием перемычек. Хронический спондилит.
МРТ нижней части грудного отдела позвоночника (фронтальная и горизонтальная проекции, Т1-взвешенное изображение с контрастированием, STIR). Расширение тени околопозвоночных мягких тканей на уровне ThIX-Thx с об¬разованием паравертебрального абсцесса. Повышение интенсивности сигнала от межпозвоночного диска ThIX-Thx (отек).
КТ позвонка ThXM (горизонтальная проекция). Секвестр тела позвонка. Тело позвонка и части его дуги имеют повышенную плотность. Значительное расширение тени мягких тканей.
Источник