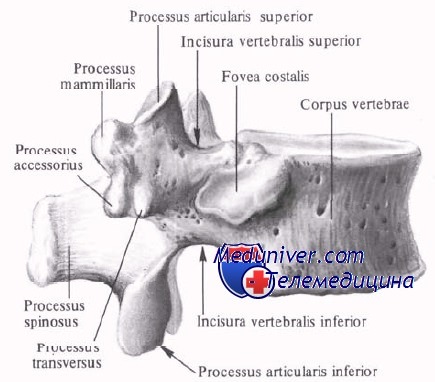
Суставные отростки поясничного отдела позвоночника
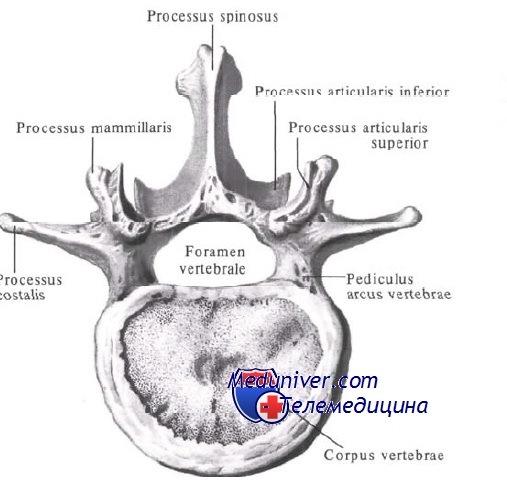
Поясни́чные позвонки́ (лат. vertebrae lumbales) — пять нижних позвонков у человека с 20-го по 24-й, считая сверху. Поясничный отдел позвоночника соединяется ниже с крестцом (нижний поясничный позвонок L5 соединяется с верхним крестцовым позвонком S1), выше — с грудным отделом позвоночника (L1 соединяется с нижним грудным позвонком Th12).
Особенности анатомии[править | править код]
Тело поясничного позвонка больше в ширину, чем спереди назад. Ширина больше высоты.
От тела позвонка назад идёт дуга, замыкающая позвоночное отверстие и переходящая далее в остистый отросток. На плоскости дуги в обе стороны расположены поперечные отростки, которые являются рудиментами рёбер. У основания поперечных отростков поясничных позвонков заметен рудимент истинных поперечных отростков (processus accessorius), который при большой длине (4 мм) приобретает форму шила (processus styloideus). Авторы М. Г. Привес, Н. К. Лысенков, В. И. Бушкович замечают, что его не следует принимать за патологическое образование. На верхней и нижней гранях дуги расположены парные верхние и нижние суставные отростки. В четырёх верхних поясничных позвонках остистые отростки направлены прямо назад, суставные расположены сагиттально. Позвоночные отверстия, начиная со второго поясничного позвонка, постепенно сужаются, что связано с анатомией спинного мозга.
Тело пятого поясничного позвонка в направлении к остистому отростку имеет клиновидную форму, при этом оно наклонено вперед, так как крестцовая кость направлена назад, формируя кифоз. Суставные отростки размещены в полуфронтальной, полусагиттальной плоскостях.
Функции[править | править код]
Поясничные позвонки образуют поясничный лордоз. Поясничный лордоз формируется во время освоения ребёнком положения стоя и ходьбы. На поясничный отдел позвоночника выпадает самая выраженная амортизирующая функция. К старости эта функция ослабляется.
Поясничные позвонки наиболее массивные и крупные во всём позвоночнике, с увеличением от первого поясничного к пятому, что объясняется максимальной нагрузкой на нижний отдел позвоночника. Позвонки грудного отдела и крестец малоподвижны, что требует от позвонков поясничного отдела повышенной подвижности. Пять поясничных позвонков человека и крестец образуют пять позвоночно-двигательных сегментов, что обеспечивает принципиальную возможность поворотов корпуса в стороны, движений корпуса в сагиттальной и фронтальной плоскости, а также комбинированные повороты и наклоны. Наличие сильных мышц поясницы помогает осуществлять движения даже с дополнительной нагрузкой.
Патология[править | править код]
Механическое смещение одного из поясничных позвонков, переохлаждение, локальная инфекция, опухоли, деградация тканей, могут привести к воспалительному процессу в позвоночно-двигательном сегменте, последующим мучительным болям, вынужденным положениям тела. Очень распространённой причиной патологии в поясничном отделе позвоночника является неверное распределение нагрузки на поясничный отдел позвоночника, когда дополнительный вес (а иногда и собственный вес) поднимаются с единственным рычагом в поясничном отделе позвоночника. Частым заболеванием в поясничном отделе позвоночника являются грыжи межпозвоночных дисков — выпячивания пульпозного ядра диска за пределы его фиброзного кольца. В 48 % случаев межпозвоночные грыжи локализуются на уровне L5-S1 пояснично-крестцового отдела, в 46 % случаев — на уровне L4-L5, и лишь в оставшихся 6 % случаев — между другими позвонками поясничного, шейного или грудного отделов позвоночника.
Изображения[править | править код]
Поясничные позвонки в скелете человека, анимация.
Форма поясничных позвонков, анимация.
Поясничный отдел позвоночника в теле человека.
Поясничный позвонок, вид сбоку
Позвонок L5, вид сверху
См. также[править | править код]
- Остеохондроз позвоночника
- Позвоночник человека
Ссылки[править | править код]
- М. Г. Привес Н. К. Лысенков В. И. Бушкович Анатомия человека
- Обзор поражений позвоночника
- Сапин М. Р., под ред — Анатомия человека. В двух томах. Том 1
Источник
Хирургическая анатомия позвоночника
Позвоночный столб представляет собой осевой орган из 33 позвонков (7 шейных, 12 грудных, 5 поясничных позвонков связанных со сращенным крестцом [5 позвонков] и хвостового копчика [обычно 4 позвонка]). Самым маленьким опорным элементом позвоночника является позвоночно-двигательный сегмент, который состоит из межпозвонкового диска и двух смежных тел позвонков с соответствующими суставами. Таким образом, эти анатомические особенности позвоночника адаптированы к двум основным функциям, а именно:
1. Сохранение осевой стабильности с возможностью определенной мобильности и
2. Защита спинного мозга и спинномозговых нервов.
а) Анатомия позвоночного столба. В соответствии с четырьмя сегментами в боковой проекции (шейного, грудного, поясничного и крестцового) на позвоночнике имеется четыре изгиба, обеспечивающие гибкость и поддерживающие спинной мозг. Анатомические особенности адаптированы к специфическим требованиям. Основой служат передние компоненты—тело позвонка, соединяющегося с задней аркой с помощью ножек. Кроме того, верхние и нижние суставные отростки образуют диартроз.
Поперечные отростки, находящиеся сбоку недалеко от пересечения ножки и пластинки тела и остистый отросток, соединяют обе пластинки сзади. Характеристики сегментов позвоночника перечислены ниже. Краниоцервикальное соединение с уникальной анатомией С1 и С2 имеет ряд специфических анатомических особенностей, а некоторые позвонки должны быть рассмотрены в качестве переходного позвонка, такие как С7 шейно-грудного перехода и Т11/Т12 грудо-поясничного перехода.
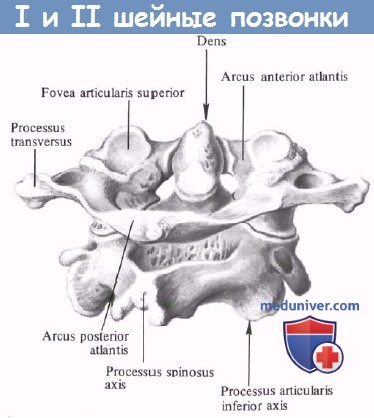
I. Верхний шейный отдел позвоночника (С1 и С2):
• Атлант С1:
— Не имеет тела позвонка.
— Состоит из переднего кольца и задней арки.
— Двояковогнутые верхние суставные поверхности соединяются с затылочной костью (СО).
— Двусторонние нижние суставные поверхности соединяются с С2 под углом примерно 20° в переднезадней проекции.
— По задней средней линии две части арки образуют остаточные остистые отростки (задний бугорок).
— На задней боковой поверхности арки, позади верхней суставной поверхности проходит артериальная борозда для V3 сегмента позвоночной артерии, которая проходит в борозде перед входом в субарахноидальное пространство через атланто-затылочную мембрану.
— Переднее полукольцо имеет передний выступ (передний бугорок).
— На внутренней поверхности переднего полукольца имеется синовиальная суставная поверхность, обеспечивающая вращение С1 вокруг зубовидного отростка С2.
— Поперечная связка отходит от медиальной части (бугорок) латеральной массы и предотвращает передний подвывих С1 одновременно обеспечивая нормальное вращение в атланто-аксиальном суставе.
• Аксис С2:
— Зубовидный отросток как характерная особенность С2 является верхним продолжением тела позвонка для образования сустава с передним полукольцом С1 спереди и поперечной связкой сзади.
— У каждой части сустава имеется собственная синовиальная полость вокруг зубовидного отростка.
— Зубовидный отросток имеет три грубых костных выступа для соединения с апикальной связкой и крыловидными связками, соединяющими зубовидный отросток с основанием черепа.
— Апикальная связка соединяет зубовидный отросток с передним краем большого затылочного отверстия, а крыловидные связки соединяют его с затылочными мыщелками. Эти связки чрезвычайно важны для биомеханической устойчивости краниовертебрального перехода.
— Поперечные отверстия расположены в переднелатеральной части ножки. Они составляют угловой канал, изгибающий позвоночную артерию вбок под углом 45° до ее входа в поперечное отверстие С1.
— Ножка — самое крупное образование шейного отдела.
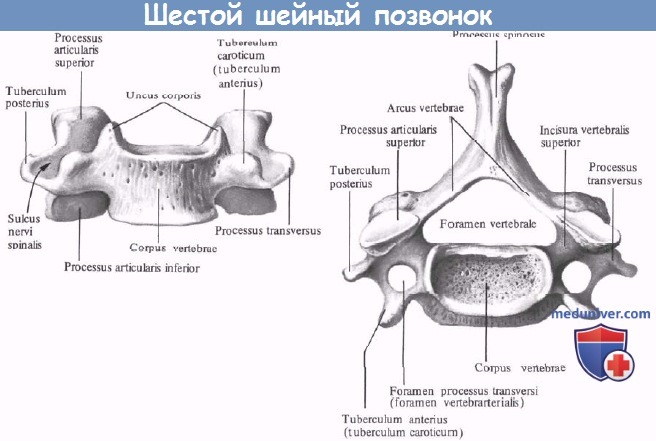
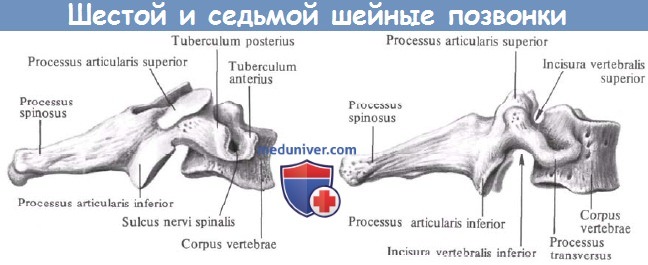
II. Нижний шейный отдел позвоночника (С3-С7):
— Латеральные части позвонков более тонкие, с поперечным отверстием на каждой стороне, служащим костным каналом для позвоночной артерии от С6 до С1.
— Суставные поверхности имеют наклон 45° в краниокаудальном направлении в горизонтальной плоскости.
— У позвонков с обеих сторон имеются небольшие двурогие поперечные отростки.
— Маленькая и тонкая пластинка с более широким основанием.
— Остистые отростки почти горизонтальные и расщеплены, за исключением С7.
— Маленькие ножки.
III. Грудной отдел позвоночника:
— Размер тела позвонков составляет среднее между небольшими шейными и крупными поясничными позвонками.
— Тело позвонка включает суставную поверхность для ребра в качестве позвоночно-реберного сустава, а ребра соединяются с поперечными отростками реберно-поперечным суставом.
— Грани суставов имеют корональную (венечную) ориентацию от Т1 до Т10 и поворачиваются сагиттально между Т10 и Т12.
— Поперечные отростки короче на нижних уровнях.
— Пластинки толще, чем в шейном отделе позвоночника.
— Остистые отростки длинные и направлены книзу на уровне середины груди, ближе к горизонтали в нижнем грудном отделе позвоночника.
— Ножки короткие и высокие, с постепенным увеличением ширины от Т1 к Т12.
Анатомия грудного позвонка
IV. Поясничный отдел позвоночника:
— Крупнейшие тела позвонков в позвоночнике с клиновидной формой (высота: передняя > задней), формирующей поясничный лордоз.
— Суставные фасетки ориентированы в сагиттальной плоскости.
— Поперечные отростки выходят на боковую поверхность задней арки у пересечения ножки и верхней суставной поверхности.
— Пластинки шире и короче, чем в грудном отделе позвоночника.
— Ножки толстые и имеют овальную форму.

Анатомия поясничного позвонка
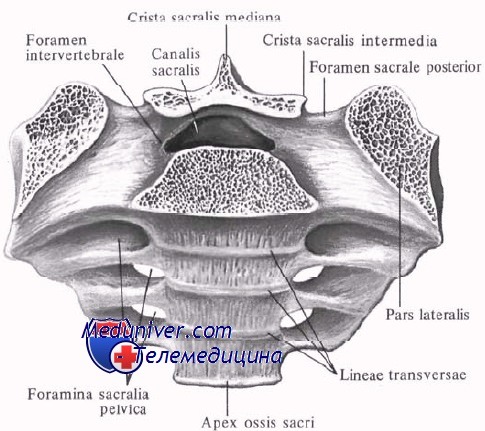
V. Крестец:
— Состоит из четырех или пяти сросшихся позвонков, напоминающих треугольник.
— Образует сустав по бокам с подвздошной костью и сверху с L5 под углом 130-160°.
— Формирует заднюю стенку таза.
— Диаметр постепенно уменьшается сверху вниз.
— Имеет рудиментарный медиальный гребень (остатки остистого отростка), промежуточный гребень (остаточные суставные отростки), а также боковой гребень (расположение поперечных отростков на более примитивной стадии) на задней поверхности.
— Крестцовая щель находится на уровне S5 (редко на уровне S4), в связи с отсутствием пластинки и остистого отростка, и содержит концевую нить, в свою очередь содержащую жировую и фиброзную ткань, служащую фиксатором для хвостового отдела спинного мозга.
VI. Копчик:
— Треугольный остаток хвоста, который содержит три или четыре срощенных кости.
— Служит для прикрепления ягодичных и тазовых мышц.
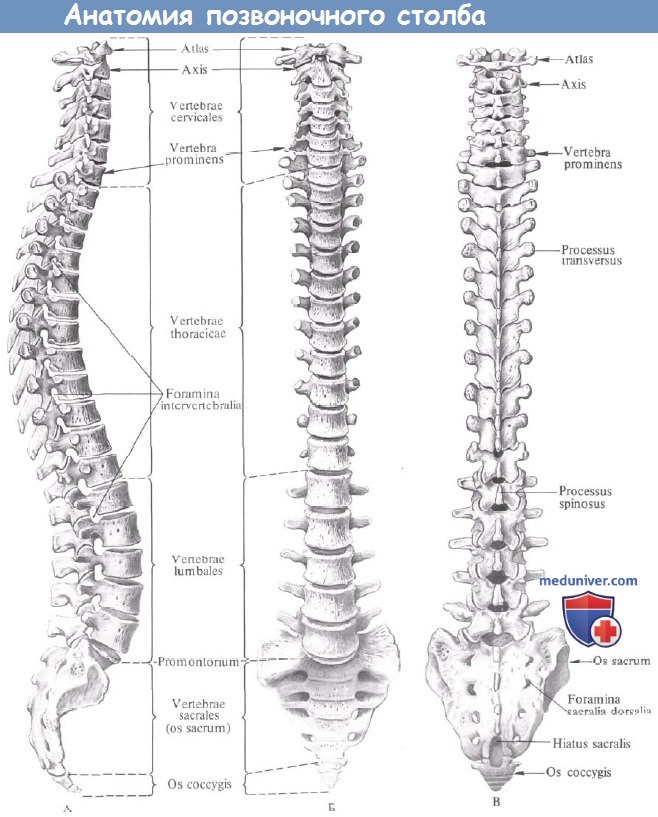
Позвоночный столб:
A — вил справа: Б — вид спереди; В — вид сзади.
VII. Межпозвоночные диски:
— Присутствуют от С2/С3 до L5/S1.
— Каждый диск состоит из мягкого студенистого ядра, окруженного по периферии кольцом из фиброзной ткани — фиброзным кольцом.
— Волокна кольца организованы в концентрические кольца, идущие наискосок от одного позвонка к другому, обеспечивая таким образом стабильность, но одновременно с определенной степенью подвижности смежных сегментов.
— Фиброзные волокна крепятся к хрящевой поверхности позвоночной концевой пластины и соединяются передней и задней продольными связками.
— Пульпозное ядро состоит из рыхлой сети волокон и протеогликанов, и получает питание с помощью диффузии.
— Высокое содержание воды пульпозного ядра уменьшается с возрастом и в процессе повседневной активности.
VIII. Спинальные связки:
а) Передняя продольная связка (ППС):
— Проходит от крестца до переднего бугорка С1 по передней поверхности тел позвонков.
— Часть между С1 и передним базионом является передней атланто-затылочной мембраной.
— Усиливается в краниокаудальном направлении и предотвращает переразгибание и перерастяжение.
б) Задняя продольная связка (ЗПС):
— Проходит по задней стороне тел позвонков от С2 до крестца.
— Рострально происходит расширение текториальной мембраны, что стабилизирует КВС.
— Состоит из двух слоев (передний или глубокий слой соединяется с телами позвонков и дисками, в то время как задний или поверхностный слой подходит к ТМО), содержащих венозное сплетение.
— Обеспечивает большую возможность деформации чем ППС.
— Лигаментоаксис — явление, посредством которого у пациентов со взрывными переломами и интактной ЗПС костные фрагменты, выходящие за границы нормального позвонка, входят туда и обратно.
— Ограничивает чрезмерное сгибание и предотвращает протрузию диска в позвоночный канал.
— Толщина уменьшается в краниокаудальном направлении.
в) Желтая связка:
— Проходит от передней верхней пластины к верхнему краю нижней пластинки.
— Простирается от боковой (верхнего суставного отростка) на медиальную часть (внутренняя задняя часть пластинки).
— Предотвращает пересгибание.
г) Межостистая связка и надостная связка:
— Связывают соседние остистые отростки, что предотвращает чрезмерное сгибание.
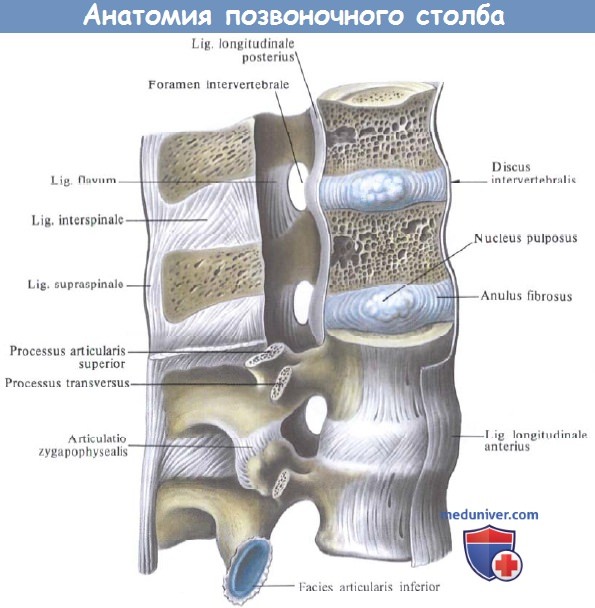
Связки и суставы позвоночного столба; вид справа.
(Поясничный отдел. Позвоночный канал частично вскрыт.)
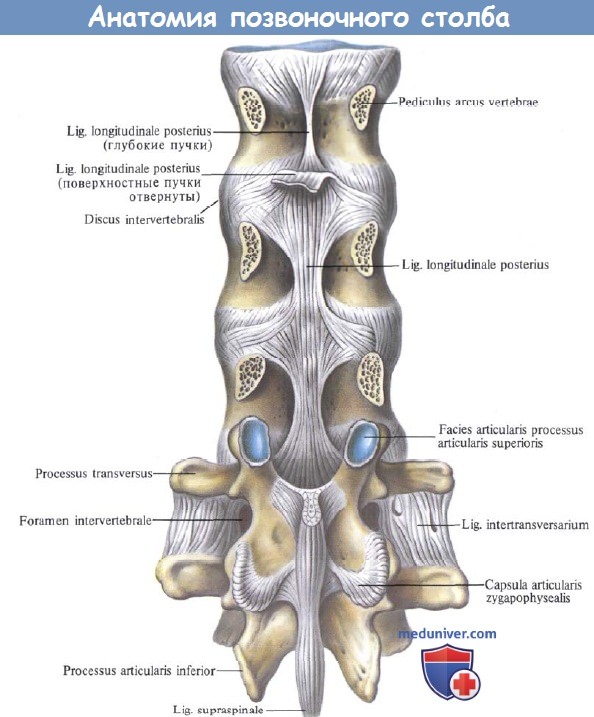
Связки и суставы позвоночного столба; вид сзади.
(Поясничный отдел. Дуги и отростки XII грудного, I и II поясничных позвонков удалены.)
Учебное видео анатомии соединений позвонков между собой и с ребрами

— Также рекомендуем «Хирургическая анатомия спинного мозга»
Оглавление темы «Нейрохирургия позвоночника.»:
- Хирургическая анатомия позвоночника
- Хирургическая анатомия спинного мозга
- Причины дегенеративных заболеваний межпозвонкового диска (остеохондроза)
- Причины стеноза позвоночного канала
- Алгоритм обследования позвоночника и спинного мозга — Европейские рекомендации
- Показания для обычной рентгенографии позвоночника
- Показания для компьютерной томографии позвоночника
Источник
Ключевую роль в поддержании вертикального положения тела в пространстве играет спинной хребет. Кроме этого, он защищает спинной мозг, а к разным выступам и буграм позвоночника крепятся мышцы и связки. Лордозы и кифозы (естественные изгибы в шейном, спинном, поясничном отделе) дают возможность легко прыгать, бегать, ходить или выполнять другую деятельность, связанную с нагрузкой на позвоночный столб. Они гасят возникающие колебания, и сохраняют мозг от сотрясения. Нарушения в работе позвоночного столба отражаются на работе всех систем организма человека.
Остистые отростки позвоночника
На позвонках располагаются остистые отростки позвоночника, которые также отвечают за полноценную работу локомоторной системы. Как они выглядят и какие патологии с ними связаны? Разберемся в статье.
Строение позвонка
Спинной хребет условно разделяют на пять частей. Их называют отделами. Они состоят из позвонков (костей, образующих позвоночник). Позвонок — отдельный фрагмент позвоночника. Количество позвонков, образующих позвоночник, составляет от 32 до 34 штук – это зависит от количества в копчиковой части.
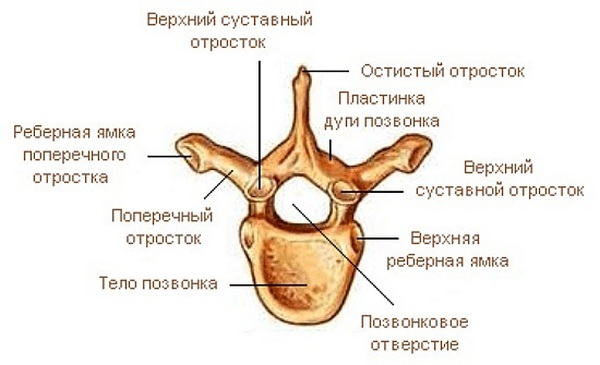
Условно позвонок разделяют на тело из пористой костной ткани, дугу, 7 выростов, называемых отростками. Дуга, соединяясь с телом, создает отверстие, где находится спинной мозг. Отростки бывают поперечными, суставными и остистыми. Поперечные прикрепляются к дуге, суставные образуют суставы, которые обеспечивают возможность наклоняться, разгибаться.
Непарные, направленные назад по отношению к позвоночнику, именуют остистыми. Отростки позвонка соединяются связками – межпоперечными и межостистыми. На остистых и поперечных отростках находятся точки прикрепления мышц спины и шеи. Остистые отростки в грудном отделе расположены под острым углом к позвоночнику, в поясничном под углом 90 градусов.
Остистые отростки позвоночника – непарные, направленные назад по отношению к позвоночнику.
В разных отделах позвоночного столба форма и размер позвонков отличается. Это обусловлено функциями, которые выполняет тот или иной отдел хребта, и нагрузкой на позвонки. Составляющие части – отростки, дуга и тело – остаются без изменений. Сам позвоночник — последовательная цепь позвонков и дисков, именуемых межпозвонковыми. Позвонок имеет форму цилиндра, сплюснутого с верхней и нижней стороны.
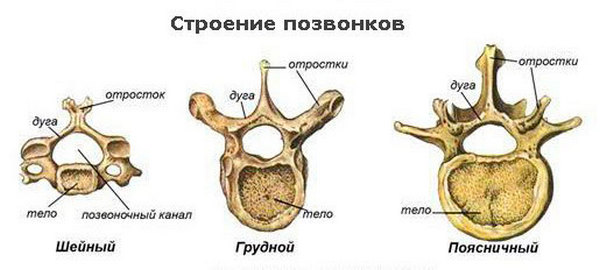
Строение позвонков довольно сложное
Межпозвонковые диски состоят их хрящевой ткани и выполняют функцию амортизатора между позвонками.
Из всех отделов спинного стержня самым чувствительным, по причине механической непрочности, является шейный, а мощным — поясничный, который удерживает основную массу тела. Наиболее заметный и легкий для пальпации позвонок — это седьмой шейный (С7). Достаточно легко наклонить голову вперед, и отросток позвонка сразу визуализируется. От него начинают отсчет позвонков или вверх к атланту (первому шейному (С1)), или по направлении к крестцу. По остистым отросткам можно диагностировать искривление позвоночника (сколиоз).
Видео — Стоит ли бояться выпирания остистого отростка седьмого шейного позвонка?
Причина переломов остистых отростков
Перелом остистого отростка возникает в двух вариантах:
- непосредственный перелом самого отростка;
- последствие серьезной травмы. Как часть повреждения.
Перелом остистого отростка позвонка может случиться в результате ДТП, падения или резкого закидывания головы
Перелом отростка позвонка бывает со смещением или без него. Сдвиг позвонка усложняет работу спинного мозга и организма в целом. Причинами переломов бывают повреждение от сильного прямого удара или последствие неожиданного и быстрого закидывания головы назад. Также это является характерным повреждением для пострадавших в ДТП, спортсменов, шахтеров.
Симптоматика при переломе
Первое, с чем сталкивается пострадавший при переломе шейных отростков, — это сильная боль. Следующим ключевым симптомом будет резкое формирование в месте повреждения отека. При ощупывании травмированного места ощущается характерный хруст (крепитация), а фрагменты поврежденной кости можно почувствовать под пальцами. Вследствие отекания характерные складки на шее разглаживаются. Пальпацию необходимо производить очень осторожно. Возможно быстрое посинение травмированной зоны.
При таких повреждениях третьим ключевым симптомом будет малоподвижность или неподвижность шеи. Пострадавший не может пошевелить головой или повернуть ее. Голова встает в вынужденную, часто неестественную позицию. Попытки насильно сделать повороты могут существенно ухудшить состояние травмы и организма в целом, даже до летального исхода.

При наличии перелома остистого отростка в шее больной испытывает сильный дискомфорт, страдает от малоподвижности шеи
Гипертонус мышц шеи – четвертое свидетельство серьезности травмы. Голова фиксируется в определенном вынужденном положении без возможности изменить его. Напряжение мышц легко можно почувствовать. При пальпации ощущаются плотные валики в зонах рядом с травмой. Иногда с переломом совмещается вывих.
В части случаев клиническая картина дополняется расстройством зрения или слуха, онемением в верхних или нижних конечностях. Такие симптомы свидетельствуют о повреждении сосудов, питающих мозг, обломками кости или сдвигом позвонка.
Если же перелом случился в грудном или поясничном отделах, что происходит крайне редко, то пациент также испытывает сильную боль в месте повреждения, скованность, страдает от нарушения работы конечностей.
Диагностика
Перелом можно определить по внешним признакам:
- смещение отростка от центральной оси тела;
- изменение межпозвонкового интервала;
- малоподвижность и неподвижность пораженной зоны позвоночника;
- гипертонус мышц в месте возможного перелома;
- отекание и гематома.
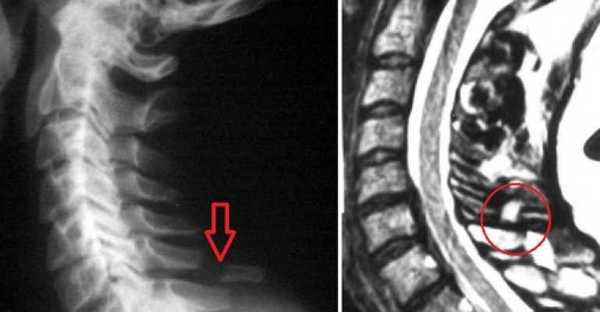
Для определения места перелома делают рентген в боковой проекции. Переломы в грудном отделе редко диагностируют таким методом – в таких случаях делают томограмму грудного отдела позвоночника.
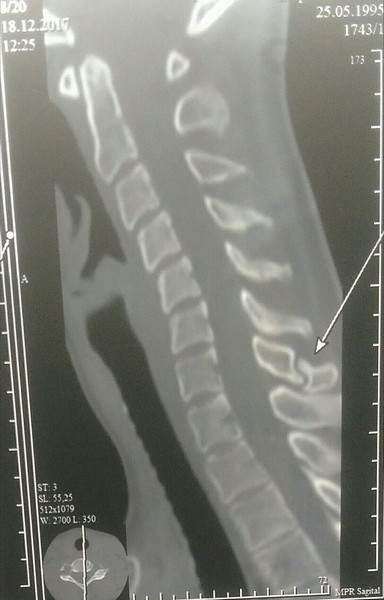
Для постановки точного диагноза необходимо сделать рентген в боковой проекции
Наиболее распространенными являются переломы позвонков С6-С7 (шестого и седьмого шейных). Самые характерные — отрывные. Проявляется тугоподвижность, отек и боль, которая усиливается при движении в месте травмы.
Пальпаторное исследование позвоночника
Спинной хребет пальпируют в положении стоя, с наклоном тела вперед. И лежа на животе, когда тело полностью расслаблено, для более глубокого исследования. Для большего расслабления мышц при анализе шейного и поясничного отдела позвоночника подкладывают подушку. Благодаря этому промежутки между позвонками можно более качественно и глубоко пропальпировать.
Объектом анализа при исследовании позвонков позвоночника является:
- положение позвонков, их высота по отношению друг к другу;
- межпозвонковый интервал;
- состояние мышц, обрамляющих позвонок, на одном уровне;
- состояние связок между отростками;
- межреберные промежутки;
- места, где выходят межпозвонковые нервы.
Обратите внимание! Для пальпации пространства между позвонками указательным или средним пальцем совершают достаточно глубокие движения. Если обследование для пациента болезненное, то связки или межпозвоночный диск повреждены. В таком случае исследование повторяют в положении лежа, но под живот для более глубокой проверки кладут подушку.
Проверить положение позвонков, их высоту можно с помощью указательного пальца или мягкой части ладони руки. В первой методике:
- определяют положение позвонков С4-С7 (четвертого-седьмого шейных);
- указательный палец полностью прикладывают к спине по направлению ко крестцу (если пациент лежит) на остистые отростки;
- плавным движением проводят руку от шейных позвонков до крестца по линии позвоночника. Или если пациент стоит – от крестца к шее.
Под пальцем будет ощущаться отклонение вперед, назад, в сторону. При второй методике схема действий та же самая. Но в качестве инструмента диагностики используют мягкую часть ладони руки, с локтевой стороны, которую прикладывают под углом 45 градусов к остистым отросткам.
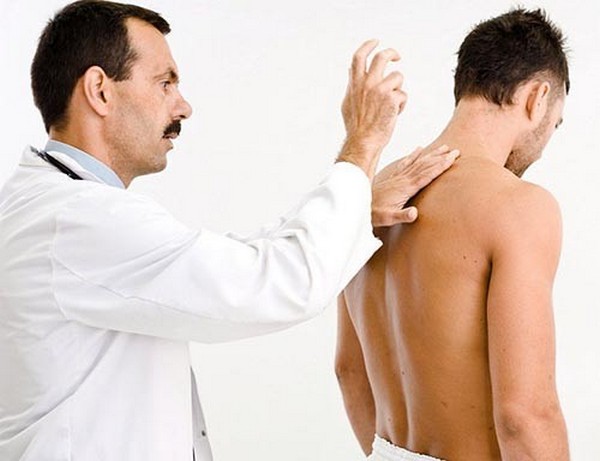
Для определения состояния остистых отростков позвоночника врач может провести пальпацию
Если на вершине каждого позвонка поставить точку фломастером или зеленкой, а потом соединить все точки одной линией, то при здоровом позвоночнике линия будет прямой. Любое отклонение указывает на патологию. Например:
- сколиоз — смещение нескольких позвонков от центральной оси;
- спондилолистез;
- ретролистез.
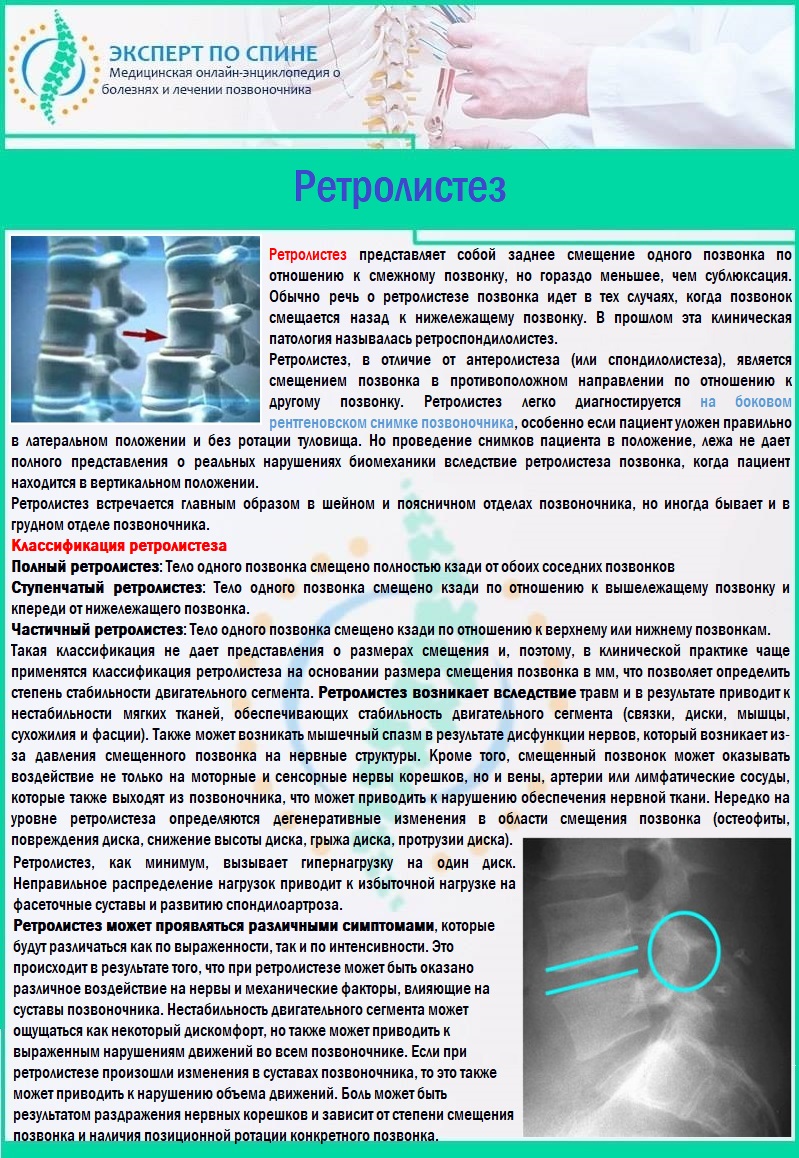
Ретролистез
Проверяя высоту позвонков по отношению друг к другу, нужно знать, что резкие перепады высоты свидетельствуют об отклонении от нормы. Исключение – 7-й шейный и 2-й поясничный. После них под пальцами чувствуется более резкий переход, чем обычно. Любое западание, выпирание, отклонение от центральной оси указывает на необходимость более подробной проверки. Высота грудных позвонков наибольшая, поясничных – значительно меньше.
Расстояние между соседними позвонками – тоже объект внимательной проверки. Если между остистыми отростками наблюдается существенное увеличение или сокращение пространства, нужна дополнительная диагностика. В здоровой спине переход между позвонками плавный.
Дальнейшая проверка позвоночника предусматривает пальпацию позвонков с компрессией и перкуссию. Цель этих манипуляций — определить болезненные или напряженные места. С особым вниманием проверяют места, ранее отмеченные болевым синдромом, со смещением отростков, визуально заметным сколиозом. Внимательно осматривают и пальпируют те участки позвоночника, где есть покраснение кожи без видимых причин. Пальпацию совершают в направлении крестца. Используют большой или средний палец ведущей руки. Начинают с малого давления, которое усиливают. Но только до болевых ощущений. Места травм или повреждений начинают прощупывать очень осторожно.
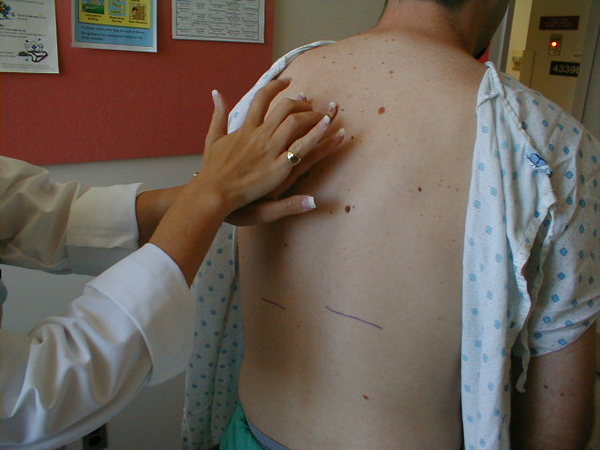
Благодаря перкуссии остистых отростков также можно диагностировать состояние позвоночника
Перкуссия остистых отростков — это простукивание каждого отростка пальцем или молоточком для определения болезненных и патологичных зон. Для диагностики используют пальцы рук или неврологический молоточек. Существует три основных методики перкуссии позвонков.
Таблица. Методы перкуссии.
| Способ | Описание |
|---|---|
| 1 способ | Ведущую руку кладут на позвоночник так, чтобы указательный, средний и безымянный палец оказались на спине в таком положении: средний на вершине отростка, а другие по бокам. Простукивание совершается средним пальцем, а два других пальца воспринимают реакцию на перкуссию близлежащих тканей. |
| 2 способ | Указательный и средний палец не ведущей руки (для правши — левой, для левши — правой) устанавливают на зону рядом с позвонком. Так, чтобы отросток оказался между пальцев. Перкутируют средним пальцем ведущей руки или молоточком. Пальцами ощущают реакцию на удары. |
| 3 способ | Обычное простукивание средним пальцем или молоточком. Наименее информативный метод. Нет информации о реакции тканей в прилегающей к повреждению зоне. |
Обратите внимание! Отсутствие боли и напряжения — реакция нормального здорового человека. Болезненность, возникающий периодически или постоянный гипертонус или другие симптомы указывают на необходимость дальнейшей диагностики. Причинами могут быть протрузии межпозвонковых дисков, перелом или опухоль позвонка и отростка, смещение и пр.
Экстренная помощь
Чтобы предоставить помощь и обезопасить от возможного ухудшения пострадавшего от перелома остистого отростка необходимо:
- уложить его на ровную, твердую плоскость, удобную для перевозки;
- обездвижить поврежденный отдел наложением жгута из марли, ткани или ваты;
- дождаться прибытия кареты скорой помощи, при этом контролируя, чтобы больной как можно меньше пытался двигаться.
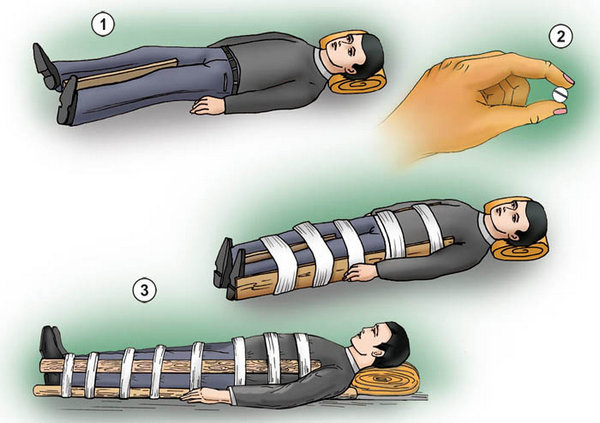
Необходимо оказать правильную первую помощь при переломе остистого отростка
Этапы лечения
При диагнозе «перелом остистого отростка» первым делом снимают болевой синдром. Используют новокаин 1-2%, или лидокаин 1%. Дальнейшие действия направлены на обездвиживание травмированного места. Состояние покоя положительно влияет на саму травму и окружающие ткани. Отек постепенно становится меньше, восстанавливаются поврежденные при переломе сосуды, мышечный тонус спадает. Для фиксации в шейном отделе используют воротник Шанца, корсет, повязку из марли и ваты. При повреждении позвонка поясничного или грудного отдела хребта фиксация совершается бандажом, корсетом.
Корсеты подбирают исходя из характера полученной травмы. Они бывают жесткие, полужесткие, мягкие. Отличие между ними состоит в разных типах используемой ткани, наличии вспомогательных элементов конструкции, уровня фиксации.
Первые две недели после травматизации назначается постельный режим и покой. При необходимости повторно убрать болевой синдром можно новокаином или лидокаином, а также ибупрофеном, диклофенаком или другими противовоспалительными препаратами. В среднем срок вынужденной инвалидности длится 30-50 дней – это зависит от ресурсов организма.
Лечение перелома остистого отростка начинается с устранения сильного болевого синдрома при помощи медикаментов
Протекание болезни и последующее восстановление может развиваться по нескольким сценариям.
- Успешное сращивание позвонка. Без отрицательных последствий.
- Консолидации (срастания перелома) не происходит. Отросток остается в мягких тканях тела, но он не доставляет дискомфорта. С течением времени грани костного обломка стают гладкими, и он ничем не тревожит своего обладателя. В таких случаях рекомендуется оставить все как есть.
- Срастания не происходит. Обломок кости в теле доставляет дискомфорт, боль. При наклонах, поворотах тела или шеи болевые ощущения усиливаются. При таком развитии событий в начале назначают курс препаратов НПВП, ношение анестезирующего пластыря и проведение физиотерапевтических процедур, направленных на устранение болевых ощущений. Если попытки безрезультатны и боль не прекращается, проводится операция для удаления костного обломка.
Для успешного восстановления после перелома больному необходимо пройти курс массажа, заниматься лечебной физкультурой. Также назначают электрофорез с анестетиками, УВЧ, магнитотерапию.
Операция по удалению обломка
Для проведения хирургического вмешательства по удалению осколка кости больному делают местную анестезию. Общий наркоз для таких ситуаций не предусмотрен. Обезболивание дает возможность человеку хорошо перенести операцию, после которой настает существенное облегчение. Травмы подобного рода (переломы остистых отростков) поддаются лечению, обычно не вызывая у пациента серьезных осложнений. Когда причина устранена, нервные окончания и мягкие ткани организма оперативно восстанавливаются. Наступает полное излечение. Но в то же время самолечение, запоздалое обращение к врачу могут сопровождаться тяжелыми последствиями, вплоть до смерти.
Для удаления обломка остистого отростка обычно проводят ламинэктомию, хотя обычно такой вид операции необходим для увеличения спинномозгового канала.
Восстановление после перелома
Как выше уже было сказано, для скорейшего выздоровления больному необходимо воспользоваться услугами массажиста, заниматься лечебной физкультурой, пройти физиотерапевтические процедуры (УВЧ, электрофорез с новокаином и пр.).

УВЧ-терапия
Важно! Эффективно способствовать восстановлению пациента будет плавание. Занятия на воде помогают расслабить мышцы, снять эмоциональную нагрузку, к тому же, они положительно влияют на весь организм в целом. Цель всех указанных процедур состоит в том, чтобы в максимально короткие сроки восстановить полноценное функционирование позвоночника.
Главное в процессе реабилитации – не усердствовать чрез меру, не нагружать организм непосильными нагрузками. Полное выздоровление можно констатировать, когда у пациента нет болевых ощущений и движениям вернулась былая изящность.
Подводим итоги
У каждого позвонка есть по одному остистому отростку, который расположен как бы позади основной линии позвоночника. При неудачном падении, вследствие ДТП или травм остистые отростки могут «отломиться». В таком случае пострадавшему требуется срочная госпитализация и лечение, которое может продлиться долгое время. В лучшем случае произойдет сращение, и пациент вновь сможет жить полноценной жизнью. Однако если позвонок не сросся, врачам приходится проводить хирургическое вмешательство.
Важно отметить, что если после падения или резкого движения головой человеком были замечены неприятные ощущения, стоит отправиться в медицинское учреждение и провести рентгенографию поврежденной области. Такая мера позволит начать терапию как можно раньше, а это значит, что пациент вернется к привычному образу жизни быстрее.
Видео — Строение позвоночника
Теория — клиники в
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Теория — специалисты в Москве
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём


