Входит копчик в поясничный отдел позвоночника
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 17 июля 2017;
проверки требуют 27 правок.
Позвоно́чный столб, или позвоно́чник (columna vertebralis) — основная часть осевого скелета человека. Состоит из 32—33 позвонков, последовательно соединённых друг с другом в вертикальном положении[1][2]. Позвонки разделяют на отдельные категории: семь шейных, двенадцать грудных и пять поясничных. В нижней части позвоночного столба, за поясничным отделом расположен крестец, состоящий из пяти позвонков сросшихся в одну кость. Ниже крестцового отдела имеется копчик, в основе которого также находятся сросшиеся позвонки.
Функции[править | править код]
Позвоночный столб выполняет функцию опоры, защиты спинного мозга и участвует в движениях туловища и головы[3].
Анатомия[править | править код]
Различают 5 отделов позвоночника:
- Шейный отдел (7 позвонков, C1—C7);
- Грудной отдел (12 позвонков, Th1—Th12);
- Поясничный отдел (5 позвонков, L1—L5);
- Крестцовый отдел (5 позвонков, S1—S5);
- Копчиковый отдел (3-4 позвонков, Co1—Co4)[2], иногда до 5 (Co5)[источник не указан 103 дня].
Есть 2 вида изгиба позвоночника: лордоз и кифоз. Лордоз — это те части позвоночника, которые выгнуты вентрально (вперед) — шейный и поясничный. Кифоз — это те части позвоночника, которые выгнуты дорсально (назад) — грудной и крестцовый.
Изгибы позвоночника способствуют сохранению человеком равновесия. Во время быстрых, резких движений изгибы пружинят и смягчают толчки, испытываемые телом.
Шейный отдел[править | править код]
В шейном отделе позвоночника человека располагаются 7 позвонков. Этот отдел является самым подвижным. Первые два позвонка шейного отдела, атлант (лат. Atlas) и эпистрофей (лат. Axis), имеют атипичное строение. У атланта отсутствует тело позвонка — он состоит из передней и задней дуг, соединённых между собой боковыми костными утолщениями (латеральными массами). Атлант прикрепляется к затылочному отверстию в черепе с помощью мыщелков. В передней части Эпистрофей имеет костный вырост — зубовидный отросток или зуб. Он фиксируется связками в невральном кольце атланта, представляя собой ось вращения позвонка. Благодаря строению этих позвонков, человек может совершать разнообразные движения головой.
Из-за минимальной нагрузки тела шейных позвонков невелики. Поперечные отростки имеют собственные отверстия (образуются при сращении с рудиментами рёбер), в которых проходят позвоночные артерия и вена. В месте сращения поперечного отростка с рудиментом ребра образуются бугорки (передний и задний). Передний бугорок сильно развит у VI шейного позвонка («сонный бугорок») — к нему можно прижать сонную артерию в случае кровотечения. Остистые отростки шейных позвонков раздвоены (кроме I, у которого остистый отросток отсутствует, и VII). Остистый отросток VII позвонка называется «выступающим». Он является точкой отсчёта позвонков при осмотре пациента.
Грудной отдел[править | править код]
Грудной отдел позвоночника состоит из 12 позвонков. К телам этих позвонков полуподвижно прикреплены рёбра. Грудные позвонки и рёбра, впереди соединённые грудиной, образуют грудную клетку. Только 10 пар рёбер прикрепляются к грудине, остальные свободны.
Тела увеличиваются из-за увеличения нагрузки и имеют рёберные ямки для сочленения с головками рёбер. Обычно один позвонок имеет 2 полуямки — верхнюю и нижнюю. Однако I-й грудной позвонок имеет полную верхнюю ямку и нижнюю полуямку, X-й — только верхнюю полуямку, XI-й и XII-й — имеют полные ямки для соответствующих рёбер. Остистые отростки грудных позвонков длинные, наклонены вниз, черепицеобразно накладываясь друг на друга. Суставные отростки направлены фронтально. На передней поверхности поперечных отростков — рёберные ямки для сочленения с бугорками рёбер (у XI, XII их нет).
Поясничный отдел[править | править код]
В поясничном отделе располагается 5 позвонков. На поясничный отдел приходится очень большая масса, поэтому тела поясничных позвонков самые крупные. Остистые отростки направлены прямо назад. Суставные отростки обращены сагиттально. Есть рёберные отростки (рудименты рёбер), добавочные отростки (остатки поперечных отростков, не слившиеся с ребром), сосцевидные отростки — след прикрепления мышц.
Крестцовый отдел[править | править код]
5 крестцовых позвонков у взрослого человека образуют крестец (os sacrum). У ребёнка состоит из отдельных позвонков, которые срастаются в юношеском возрасте.
Копчиковый отдел[править | править код]
Включает 3–4 позвонков[1].
Развитие позвоночного столба у человека[4][править | править код]
Выселяющаяся из медиовентральной части (склеротома) каждого сомита мезенхима обволакивает хорду и нервную трубку — образуются первичные (перепончатые) позвонки. Такие позвонки состоят из тела и невральной дуги, метамерно расположенных с дорсальной и вентральной сторон хорды.
На 5-й неделе внутриутробного развития в телах, дорсальной и вентральной дугах появляются островки хрящевой ткани, которые в дальнейшем сливаются. Хорда теряет своё значение, сохраняясь в виде студенистого ядра межпозвоночных дисков между телами позвонков. Дорсальные дуги, разрастаясь и сливаясь, образуют отростки (непарные остистые и парные суставные и поперечные), а вентральные дуги растут в стороны и, проникая в вентральные отделы миотомов, дают начало рёбрам.
На 8-й неделе хрящевой скелет зародыша человека заменяется костным. В конце 8-й недели внутриутробного развития начинают окостеневать позвонки. На каждом позвонке возникает 3 точки окостенения: одна в теле и две в дуге. В дуге точки окостенения сливаются на 1-м году жизни, а дуга срастается с телом на 3-м году жизни (или позже). Добавочные точки окостенения в верхней и нижней частях тела позвонка возникают в 5—6 лет, а окончательно позвонок окостеневает в 20—25 лет.
Шейные позвонки (I и II) отличаются по развитию от остальных. Атлант имеет по одной точке окостенения в будущих латеральных массах, отсюда костная ткань разрастается в заднюю дугу. В передней дуге точка окостенения появляется лишь на 1-м году жизни. Часть тела атланта ещё на стадии хрящевого позвонка отделяется от него и соединяется с телом II шейного позвонка, превращаясь в зубовидный отросток (зуб). Зуб имеет самостоятельную точку окостенения, которая сливается с костным телом II позвонка на 3—5-м году жизни ребёнка.
У трёх верхних крестцовых позвонков на 6—7 месяце внутриутробного развития появляются добавочные точки окостенения, за счёт которых развиваются латеральные части крестца (рудименты крестцовых рёбер). На 17—25 году крестцовые позвонки срастаются в единый крестец.
В копчиковых (рудиментарных позвонках) появляется по одной точке окостенения в различное время (в период от 1 года до 20 лет).
У зародыша человека закладывается 38 позвонков: 7 шейных, 13 грудных, 5 поясничных и 12—13 крестцовых и копчиковых. В период роста эмбриона происходят следующие изменения: 13-я пара рёбер редуцируется и срастается с поперечными отростками 13-го грудного позвонка, который становится 1-м поясничным (а последний поясничный позвонок становится 1-м крестцовым). В дальнейшем происходит редукция большинства копчиковых позвонков. Таким образом, к моменту рождения плода позвоночный столб состоит из 33—34 позвонков.
Варианты и аномалии развития позвоночного столба человека[править | править код]
Ассимиляция атланта (сращение I шейного позвонка с черепом) — может комбинироваться с расщеплением его задней дуги. Ассимиляция атланта является редкой аномалией. Она может сопровождаться различными изменениями в строении атланта и затылочной кости. Данные об ассимиляции атланта могут представлять несомненный интерес в клинической практике при проведении оперативных вмешательств в этой области.
Аномалии такого рода (spina bifida) могут встречаться и у других позвонков, чаще у поясничных и крестцовых. Число крестцовых позвонков за счёт ассимиляции поясничных может увеличиваться до 6—7 («сакрализация»), при соответствующем увеличении крестцового канала и увеличении количества крестцовых отверстий. Реже наблюдается уменьшение количества крестцовых позвонков до 4 при увеличении числа поясничных («люмбализация»).
При наличии шейных рёбер VII шейный позвонок приобретает сходство с грудным. В случае наличия 13-й пары рёбер увеличивается число типичных грудных позвонков.
Аномалия Киммерли — это мальформация краниовертебрального перехода, связанная с атипичным врожденным дефектом атланта в виде костной дугообразной перегородки на задней дуге над бороздой позвоночной артерии.
Первая помощь при травмах позвоночника[править | править код]
При подозрении на травму позвоночника нельзя передвигать и переворачивать пострадавшего. В тех случаях когда оставление на месте приведёт к неизбежным дополнительным травмам или смерти, передвижение пострадавшего осуществляется на твёрдой поверхности, с максимальным сохранением положения в котором он находился до начала перемещения. Помните, что при изменении положения тела, попытке уложить травмированного на живот или придать ему более удобную позу, вы можете провести ущемление спинного мозга позвонками, что приведёт к параличу нижележащих отделов и пожизненной инвалидности больного.
Профилактика заболеваний позвоночника[править | править код]
Использование ортопедических стелек, oртопедического корсета[5], бандажа[6].
Примечания[править | править код]
- ↑ 1 2 Позвоночник человека — статья из Большой советской энциклопедии.
- ↑ 1 2 Мовшович И.А., Илларионов В.П., Маттис Э.Р., Митбрейт И.М., Никитюк Б.А., Тагер И.Л., Фрейдин Л.М., Цивьян Я.Л. Позвоночник // Большая медицинская энциклопедия : в 30 т. / гл. ред. Б.В. Петровский. — 3 изд. — Москва : Советская энциклопедия, 1983. — Т. 20. Пневмопексия — Преднизолон. — 560 с. — 150 800 экз.
- ↑ Крылова Н. В., Искренко И. А. Анатомия скелета. Анатомия человека в схемах и рисунках. Атлас-пособие. — М.: Издательство Российского университета дружбы народов, 2005. — 84 с. — ISBN 5-209-01687-0.
- ↑ Анатомия человека. В двух томах / Под ред. М. Р. Сапина. — 5-е изд., перераб. и доп. — М.: Медицина, 2001. — Т. 1. — 640 с. — ISBN 5-225-04585-5.
- ↑ Эластичный корсет. Полезная модель РФ 148632
- ↑ Корректирующее и ортопедическое белье (недоступная ссылка). Дата обращения 3 декабря 2017. Архивировано 3 декабря 2017 года.
См. также[править | править код]
- Заболевания позвоночника
- Позвонок
- Межпозвоночный диск
- Осанка
Ссылки[править | править код]
Источник
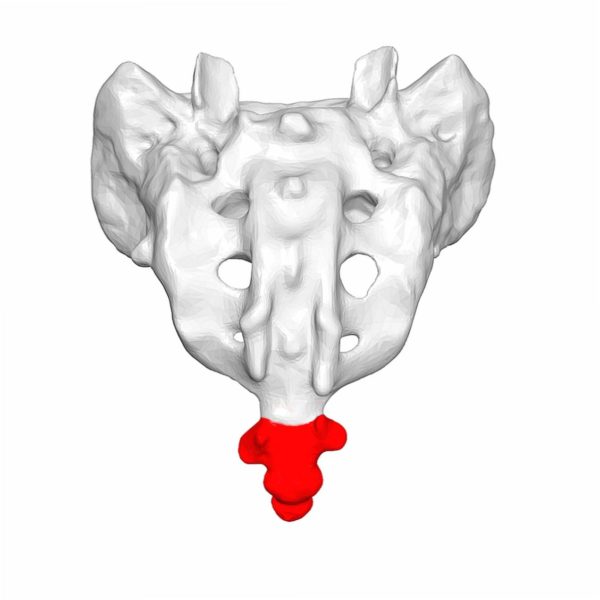
Копчиковые позвонки частично подвижны лишь на ранних стадиях развития организма, у взрослого человека они срастаются в одно целое и не могут двигаться. Верхний позвонок самый большой, размеры по направлению к ногам уменьшаются, за счет такой конструкции копчик имеет вид равностороннего треугольника с направленной вниз вершиной. Позвонки имеют только костные тела. На самом большом первом хорошо заметны остатки отростков, имеющихся у обыкновенных позвонков, которые связаны с крестцовыми. При таком строении формируется особое соединение. У женщин это соединение подвижно и играет важную роль при родах. Во время прохождения ребенка родовыми проходами копчик отклоняется назад, что увеличивает их размеры и облегчает появление новорожденного.
Копчиковые позвонки
Анатомия и строение
Копчик (os coccygis) располагается в самом нижней части позвоночника и считается рудиментарным (ненужным) органом. В зависимости от анатомических особенностей может иметь от трех до пяти позвонков, в связи с этим нет стабильного количества позвонков всего позвоночника. Три позвонка копчик имеет у 25%, только 10% имеют пять и 75% имеют четыре копчиковых позвонка. Он появился в результате эволюции человека, это недоразвитый хвост. В связи с прямохождением такой орган стал ненужным, природа его больше не использует по первоначальному назначению.
Но копчик сохранил некоторые важные функции в жизнедеятельности.
- Связки и мышцы прикрепляются к передним отделам и принимают участие в обеспечении мочеполовых органов и нижнего участка толстого кишечника. Есть три мышцы, они называются копчиковой (крепится снизу), подвздошно-копчиковой крепится по бокам) и лобково-копчиковой (крепится спереди). Именно они формируют важную мышцу, которая поднимает задний проход и не позволяет ему выпадать при больших физических нагрузках. Кроме того, за процесс дефекации отвечает копчиковая связка.
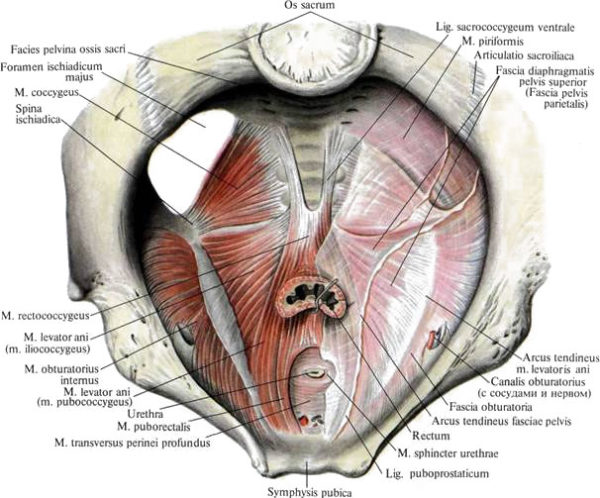
Мышцы и фасции дна малого таза мужчины
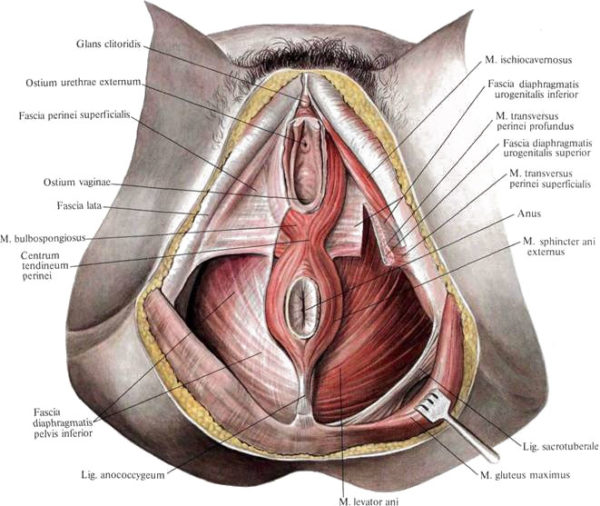
Мышцы промежности женщины
- К боковым поверхностям копчика прикрепляются мышцы ягодицы. Это одни из самых больших мышц человека, отвечающие за движения бедер. Выдерживает существенные нагрузки, играет решающую роль во время ходьбы и бега, сгибания и разгибания туловища.
- Оптимально распределяет нагрузки на отделы таза. При наклоне вперед в качестве точек, на которые опирается тело, используются нижние ветви костей и седалищные бугорки. Когда он наклоняется назад, то значительная часть появляющихся нагрузок передается на копчик. За счет этого удерживается равновесие тела и уменьшаются риски появления критических нагрузок.
Копчик считают рудиментом хвоста
Крестцово-копчиковый участок довольно часто срастается, соединение костей может быть односторонним или двусторонним. Есть варианты хрящевых сочленений. Нервные сплетения располагаются на передней поверхности костей.
Механические повреждения копчика
Чаще всего случаются ушибы, намного реже переломы, однако больные не всегда посещают лечебные учреждения для постановки точного диагноза. Срастание поврежденных участков происходит самостоятельно, что может быть причиной нарушения пространственного положения как копчика в целом, так и отдельных его участков. В зависимости от силы удара переломы бывают со смещением или без смещения. Соответственно, для заживления травм со смещением требуется намного больше времени, кроме того, есть риски неправильного сращивания со всеми негативными последствиями. Кроме переломов, в результате механических травм могут появляться вывихи сочленений в копчике и разрывы хрящевых тканей между позвонками и копчиком.

Симптомы ушиба копчика
Что такое кокцигодиния
Второе название – анокопчиковая патология. Это заболевание вызывает много проблем у больного, он ограничивается в движениях, быстрые наклоны становятся причиной появления острых болей, часто переходящих в хронические. Если не принимать мер по лечению патологии, то болевые синдромы распространяются шире и охватывают к промежности, низ живота и бедра.
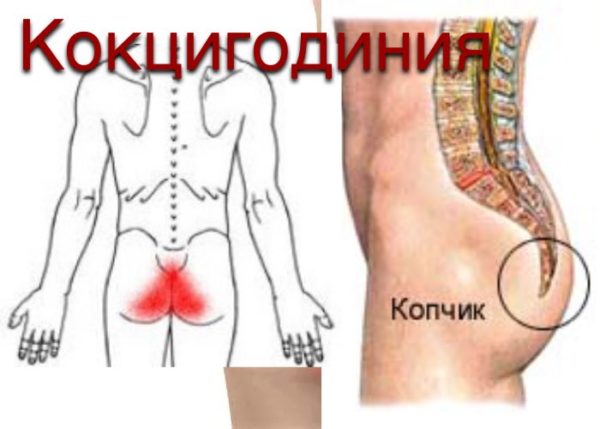
Кокцигодиния (боль в области копчика)
Конкретные причины болезни определить очень сложно, требуется длительное обследование на самых современных медицинских аппаратах. Полное обследование включает в себя и консультацию у психиатра. Есть случаи, когда причина появления неприятных ощущений кроется в нарушениях психики пациента. Но чаще всего это последствие перенесенных травм, сочетаемых с возрастными изменениями организма. Лечение индивидуальное и длительное. Применение медицинских препаратов сочетается с лечебной физкультурой.
Таблица. Симптомы заболевания.
| Причины кокцигодинии | Клиническое описание |
|---|---|
| Органическая | Боли появляются в результате органических повреждений. К ним относятся заболевания и иные патологии костных тканей, механические переломы и различной степени травмы. |
| Функциональная | Боли ощущаются длительный период времени, болят связочные элементы копчика, но никакие диагностирующие аппараты изменений не обнаруживают. |
Что такое кокцигодиния
Часто в результате падений на ягодицы возникает подвывих копчика, это не трещины в костных тканях, а незначительное смещение позвонков по отношению к физиологическому положению. Процедура исправления патологии происходит в несколько этапов.
- Проведение пальпации позвоночника. Больной ложится на медицинскую кушетку животом вниз, врач пальпирует нижний отдел позвоночника и определяет наличие смещения. Если болевые синдромы во время пальпации копчика отсутствуют, то все в норме и никаких манипуляций по вправлению делать нет надобности.
- Если есть смещение, то во время пальпации копчика появляются боли. Такие признаки свидетельствуют о патологических изменениях. Выправление следует делать максимально быстро, откладывать лечение категорически не рекомендуется. Дело в том, что со временем смещенный копчик фиксируется в неестественном положении, вырастает рубцовая ткань, посадить копчик на место становится не только труднее, но и намного болезненнее. В некоторых случаях приходится делать местную анестезию, что оказывает неблагоприятное воздействие на ослабленный организм.
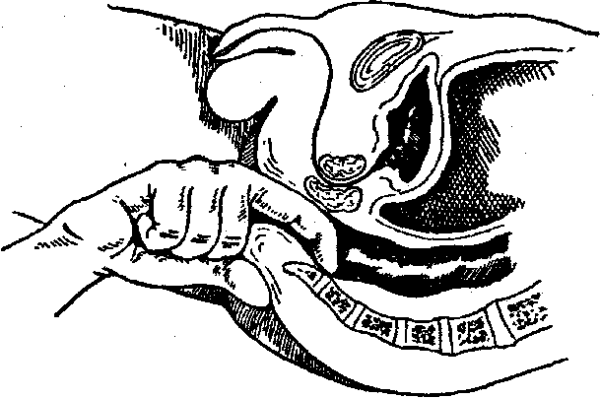
Пальпация копчика через прямую кишку
- Вправление копчика. Вначале делается новокаиновая блокада в область крестцово-копчикового соединения, затем указательный палец заводится как можно глубже под нижнюю часть копчика, а большой удерживает его сверху. Сильным движением руки он смещается и устанавливается на место.
Позвонки копчика не имеют межпозвоночных дисков, здесь не встречаются самые распространенные заболевания позвоночника. У копчика не может быть грыжи, радикулита и прочих патологий костных тканей. Природа защитила детский копчик от частых падений на ягодицы. У них очень прочные связки, они могут выдерживать падение тела даже с большой высоты. С возрастом эффективность защиты уменьшается, даже незначительные падения могут вызывать травмы копчика, некоторые из них требуют врачебного вмешательства.
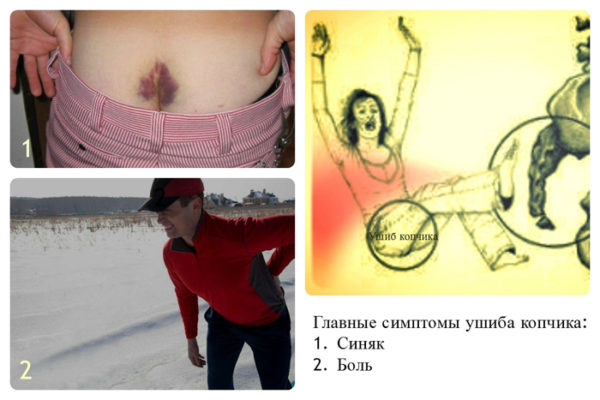
Ушиб копчика, последствия и симптомы
Причины крестцовых повреждений
Кроме механических, есть и иные причины появления патологий копчика.
- Врожденные патологии или родовые травмы. Первые объясняются различными генетическими сбоями одного или обеих родителей. На ранних стадиях не диагностируются, лечение длительное и не всегда эффективное. Часто требуется сложное хирургическое вмешательство. Лечение необходимо проходить в современных хорошо оснащенных клиниках.
- При неправильном развитии органов малого таза. Непропорциональное увеличение размеров органов малого таза провоцирует ситуации, когда сдавливаются кровеносные сосуды, выходящие из крестцового канала. Как следствие – недостаточное питание тканей, застойные явления. Все они становятся причиной появления болевых синдромов различной интенсивности. В особо сложных случаях может развиваться некроз мягких тканей. Лечение усложняется, прогноз результата неблагоприятный.
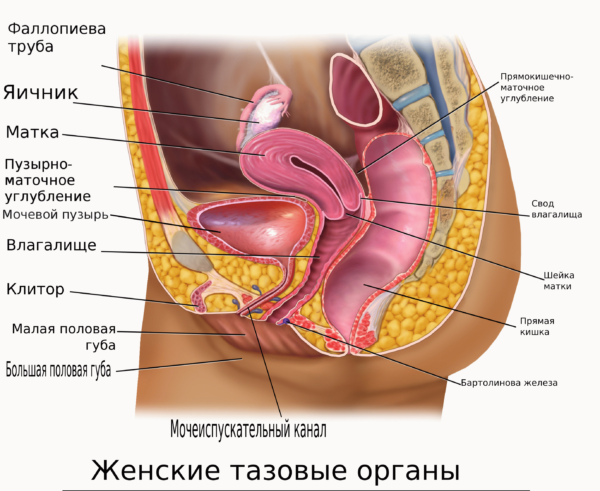
Органы малого таза у женщин
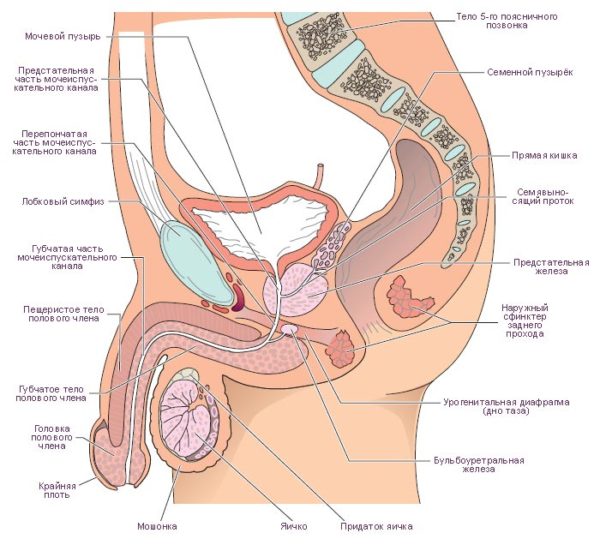
Строение органов малого таза мужчин
- Хроническое увеличение нагрузки на крестец. Такое положение возникает при нарушениях развития позвоночника, сколиозе и т. д. Перераспределение усилий носит хронический характер, что негативно влияет на развитие копчика. Позвонки искривляются, травмируют близлежащие ткани, раздражают нервы. В этом случае патология копчика является следствием, а не причиной. Все усилия врачи направляют на лечение главной болезни, в дальнейшем боли в копчике проходят самостоятельно, как только исчезают вызывающие их раздражители.
Ушибы
В отличие переломов различной сложности, при таких травмах орган остается целым. После ушибов образуются гематомы и незначительные кровоизлияния в мягкие ткани. В дальнейшем, с учетом интенсивности и особенностей организма, гематомы бесследно рассасываются или перерождаются в образования в виде небольших утолщений. Новообразования носят доброкачественный характер, но при стечении неблагоприятных факторов могут перерождаться в злокачественные. Вследствие ушибов нередко развивается миозит, а он сопровождается сильными болевыми ощущениями. Далее может наблюдаться резкое ухудшение качества жизни, ограничения в движениях и нагрузках.

Ушибы крестца и копчика чаще всего возникают в результате падения, а женщины страдают от таких травм в 4 раза чаще мужчин
В сам момент ушиба больной чувствует сильную боль, но в течение непродолжительного периода времени она затухает, а затем совсем проходит. Такая ситуация не стимулирует обращение к врачу, что может иметь неблагоприятные последствия. Если боли после падения периодически появляются при движениях или нагрузках, то это сигнал развития патологии. Требуется немедленное посещение медицинского учреждения для глубокого обследования.
Из-за ушибов больной не может сидеть с упором на обе ягодицы, боли исчезают только после того, как он сядет одной ягодицей, а копчик полностью освобождается от нагрузок. Есть случаи, когда возникают проблемы во время акта дефекации, при половом акте.

Как правильно падать
По степени тяжести ушибы делятся на две категории.
- Легкие. В состоянии покоя никаких неприятных ощущений нет, боль появляется только после механического надавливания на ушибленную область. Особая примета – после длительного стояния возникают трудности при попытке наклониться или сесть. Но после изменения позы боли затухают через несколько минут, интенсивность терпимая, не требует применения болеутоляющих средств. Место ушиба напухает, становится красного или синюшного цвета.
- Тяжелые. Очень неприятная ситуация, может иметь тяжелые последствия. Болевые ощущения носят постоянный характер, изменение позы может лишь усиливать или ослаблять их. Подвижность тазобедренного сустава очень ограничена, человеку трудно не только делать любые движения, но и спокойно сидеть или стоять. После сильного ушиба могут формироваться глубокие гематомы, располагающиеся в мышцах или близлежащих тканях. Сразу после сильного удара или падения с большой высоты ощущаются трудно терпимые боли, через 5–8 минут они немного затухают, но потом опять увеличиваются. Иногда такие состояния становятся причиной частых позывов к мочеиспусканию или наоборот, задерживать его на длительный период времени. Повышается температура, что свидетельствует о начале патологических воспалительных процессов в тканях. Болит не только копчик, но и голова, органы малого таза.
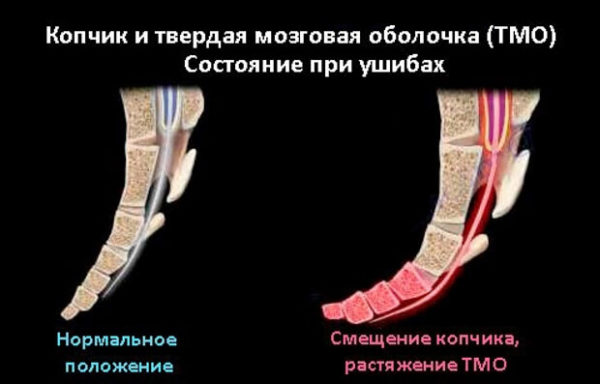
Состояние копчика и твердой мозговой оболочки при ушибах
Критические переломы копчика
Самые сложные механические травмы, становятся причиной повреждений внутренних органов. Какие последствия имеют критические переломы копчика?
- Ушиб мочевого пузыря, в тяжелых ситуациях может быть разрыв. Характеризуется сильными болями, есть кровь в моче, затрудненное мочеиспускание, повышение температуры – клинические признаки проблем с мочевым пузырем.
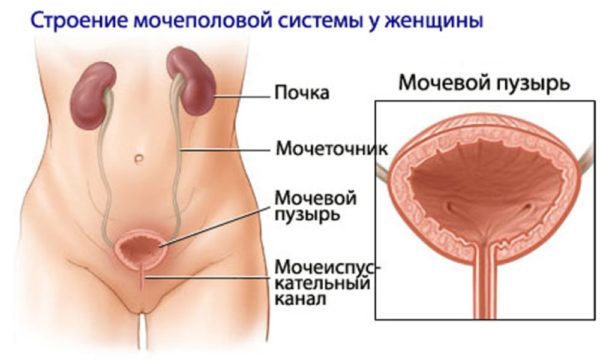
Разрыв мочевого пузыря сопровождается характерными симптомами
- Повреждения матки. Выделяются сгустки крови, ноющая боль вокруг лобка. Половые органы распирает, появляется ощущение напряжения и давления.
- Повреждение прямой кишки. Кал красный или коричневый, боли при дефекации. Могут быть запоры вне зависимости от употребляемой пищи.
- Раздражение нервных окончаний. При переломах может возникать не только раздражение, но и повреждение или разрыв нервов. Патология характеризуется очень сильными болевыми ощущениями, пациент может иметь болевой шок. Нарушается функциональность органов малого таза и нижних конечностей. Уменьшается чувствительность, заметны видимые отклонения в физиологичности.

Последствия и симптомы перелома копчика
Во всех случаях внутренних кровотечений следует как можно быстрее обращаться к врачу. Только после диагностики назначается оптимальная схема лечения, в особо сложных случаях необходимо пребывание в медицинском учреждении под постоянным наблюдением врачей.
Диагностика патологии копчика
На начальном этапе диагностики проводится анамнез. Врач расспрашивает пациента о возможных падениях на копчик, травмах, критических физических нагрузках. Интересуется не только жалобами на болевые ощущения, но и вероятной причиной их появления. Если анамнеза недостаточно для постановки диагноза, то назначаются дополнительные обследования. Как правило, это обыкновенная рентгенография. Современные аппараты и качественные пленки дают четкую картину состояния всех позвонков копчика и позволяют поставить окончательный диагноз. Если на рентгеновских снимках патологий не обнаруживаются, то причина болевых ощущений кроется в мягких тканях. Их стояние можно узнать только после обследования на МРТ.
Особенности диагностики
Причины появления болей
Следует знать, что такой проблематикой женщины страдают намного чаще мужчин. Дело в том, что у них центр тяжести, вследствие особенностей анатомического строения, размещен низко на уровне бедер, падение происходит на ягодицы.