Кандидоз кожи лечение в домашних условиях
Последнее обновление — 27 августа 2017 в 13:10
Время на чтение: 6 мин
Что такое кожный кандидоз и как он выглядит?
Это эндогенная инфекция, вызывается дрожжевыми грибками рода Кандида, которые могут жить как внутри организма, так и на поверхности кожи.
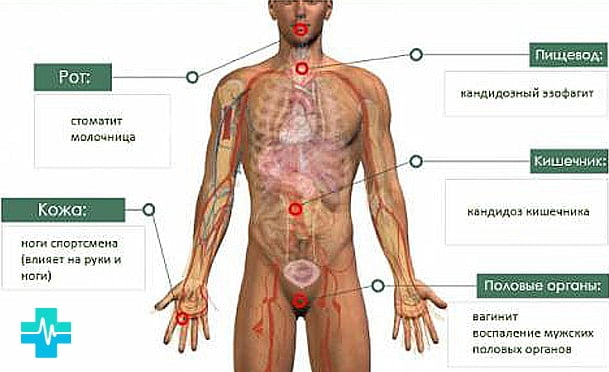
Инфекция в желудке, влагалище называется молочницей. Род насчитывает около 120 видов микроорганизмов, преимущественно обитают в полости рта, кишечном тракте, влагалище.
У абсолютно здорового человека концентрация грибов невысока, к тому же полное их устранение приводит к дисбалансу среды и может вызвать дисбактериоз.
Такие бактерии обусловливаются как условно патогенные, их существование в небольшом количестве считается нормой. Бывает инфекция может вызвать кандидоз кожи лица достаточно редкое заболевание. По другому может называться кандидоз гладкой кожи и ему часто подвержены грудные дети.
Отличительными чертами будут возникновение красноты и пузырьков на коже лба, щечек, носа. Важно не запускать болезнь и лечение кандидоза кожи проводить своевременно.
Классификация микозов
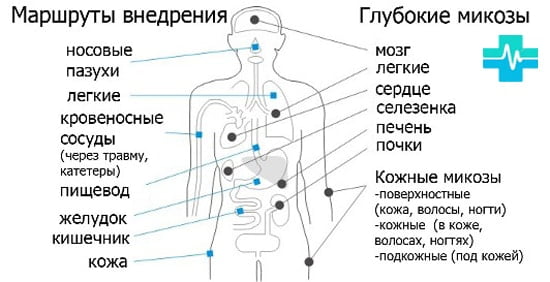
По очагам развития грибков различают следующие локализации:
- поражения крупных складок кожи;
- за еды в уголках губ;
- красная кайма губ;
- стоматит;
- эрозии между пальцами;
- очаги воспаления около ногтевых валиков;
- воспаления половых органов;
- микозы подошв ног.
В первом случае кандидоз кожных складок выражается, как красные пятна под молочными железами, между ягодицами, под мышками и в паховой области. При этом отмечается шелушение эпидермиса и жжение.
Дрожжевые опрелости оставляют после себя повреждения кожных покровов, срастаясь в одно пятно. Это случается при вскрытии пузырей с гноем. В результате поражения кожных складок могут быть и темно красного цвета, вплоть до коричневого. В середине области видна масса белого цвета.
При микозах рта наблюдается белый налет в уголках, причем с обеих сторон, склонен к рецидивам. Частое явление у пожилых людей, обильное увлажнение приводит к росту кандида на поверхности. Здоровой край будет отделен полосой набухшего рогового слоя нездоровых участков.
Красная каемка губ встречается вкупе со второй инфекцией. Выглядит глубокими трещинками и чешуйками.
Стоматит выражается белыми язвами во рту, языке. Встречается у детей в новорожденном возрасте. У взрослых возникает после лечения антибиотиками. Пятна болезненны, их легко снять тампоном. После снятия остается красноватый след. Такой вариант развития говорит о серьезном снижении защитных сил организма.
Эрозивные пятна между пальцами могут появиться из-за частого контакта с водой. Ей подвержены домохозяйки, уборщицы, прачки. Образуется молочница между 3 и 4 пальцами, имеет вид белой отметины. Пузыри в этом месте исчезают и без лечения. Кожа намокает и становится белой, после трескается вызывая боль и зуд.
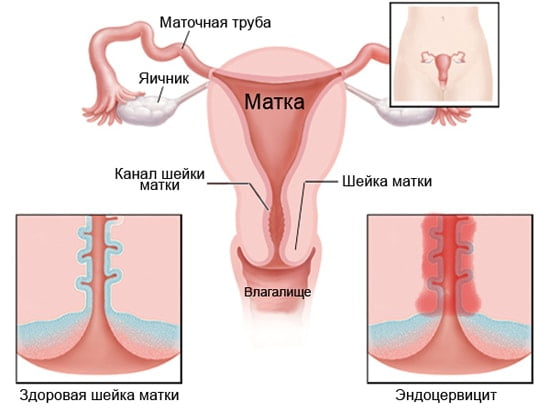
Инфекция половых органов у женщин называется молочницей, у мужчин баланопостит. Выраженные признаки творожистые выделения, жжение и зуд.
Причины болезни
К факторам риска инфекции относят внутренние и внешние.
Внутренние представляют процессы происходящие внутри организма. К таким относят:
- авитаминоз;
- проблемы с пищеварением;
- онкология;
- сахарный диабет и эндокринные нарушения;
- операции на сердце, жкт;
- длительная терапия антибактериальными препаратами.
Внешние обстоятельства для появления дрожжевых грибков:
- неправильная одежда;
- производственные травмы;
- трещины, язвочки и порезы.
Плохой выбор одежды может вызвать кандидоз кожи и рост вредной патогенной флоры. Синтетические ткани не пропускают воздух, создавая идеальные условия для роста спор.
Различные микро трещинки появляются и при плохой гигиене тела, постепенно увеличиваясь в размерах.
Симптомы
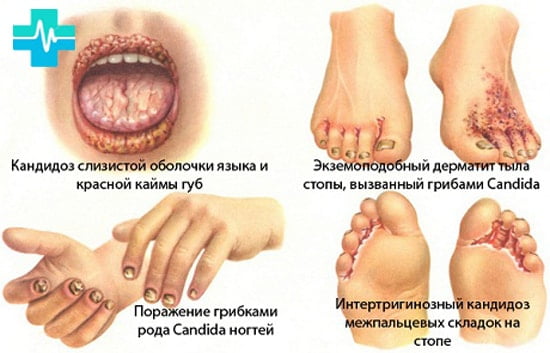
Как говорилось ранее в статье, каждая область воспаления имеет свои отличительные черты.
К классическим проявлениям кандидоз кожи проявляет такие симптомы: жжение половых органов, рези при мочеиспускании при бактериях в мочеполовых путях, анусе, зуде и творожистых, либо белых выделениях. Наличием кислого запаха. К тому же недуг при отсутствии должного лечения прогрессирует в хроническую стадию.
Вылечиться на этом этапе довольно трудно. Обострения сопровождают больного несколько раз в год. Тяжелые осложнения провоцируют малокровие, бронхиты, пневмонию, остеопороз, болезни пищеварительного тракта.
Диагностирование

Увидеть патогенную флору возможно в мазке. Для этого делают посев возбудителя на питательную среду Сабура с выявлением чувствительности к препаратам. Такой метод хорош тем, что позволяет быстро и эффективно подобрать лекарство, а также определить количество единиц бактерий.
Для полной картины специалист назначает сдачу анализов на кровь и сахар, мочу, иммунограмму. Даст направление на ВИЧ.
Лечение
Итак, как лечить кандидоз, чтобы избавиться от него навсегда?
Прежде чем начать терапию следует придерживаться правил питания. Их соблюдение ускорит выздоровление и предотвратит ре инфекцию. К употреблению запрещены углеводные продукты, быстрая еда, сладкое, мед, газированные напитки. Нельзя есть в большом объеме мучное, жареное мясо, майонезы, соусы и кетчупы.
Рекомендуется кушать лук, чеснок и острый перец. Внести в рацион йогурты без сахара и сладких наполнителей, фрукты и овощи.
Для уничтожения молочницы, кандидоз кожи действующее лечение требует приема лекарств как наружного, так и внутреннего действия.
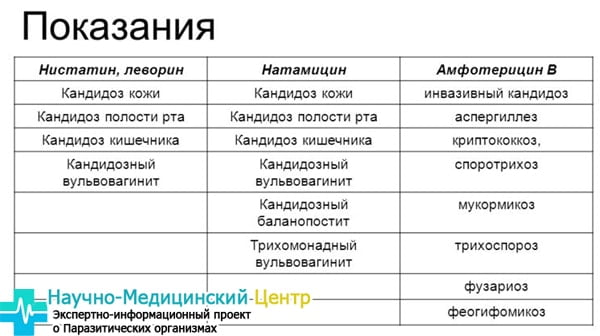
Разделяют 4 группы для медикаментозной терапии: тиазоловая группа, полиены, имидазолы и другие. К первым причисляется Флуконазол и Интраконазол. Полиены это Нистатин, имидазольная группа-Миконазол и Клотримазол. К остальным причисляются йод. Средства выпускаются в виде, таблеток, мазей, кремов, свечей, в зависимости где появилась молочница.
Противогрибковыми препаратами нужно регулярно смазывать больные места. Часто проведение терапии длительное и требует четкого исполнения, запаситесь терпением. На пораженные участки наносится тонким слоем мазь, 2,3 раза в день.
Чтобы избавиться от зуда и жжения перед нанесением крема эрозии обрабатывают раствором бриллиантовой зелени, Риванола, либо нитратами серебра.
Вульвит влагалища

В случае густых белей с ярким кислым запахом из половых путей прописывают вагинальные свечи и крема. Для ликвидации микоза хороши свечи Полижинакс, Тержинан, Бетадин, Нистатиновые, Пимафуцин.
Обладают выраженным эффектом, убивая не только дрожжеподобные бактерии, но и вирусы, трихомонады, простейших. На курс обычно хватает упаковки из 10 свечек.
Кандидоз кишечника
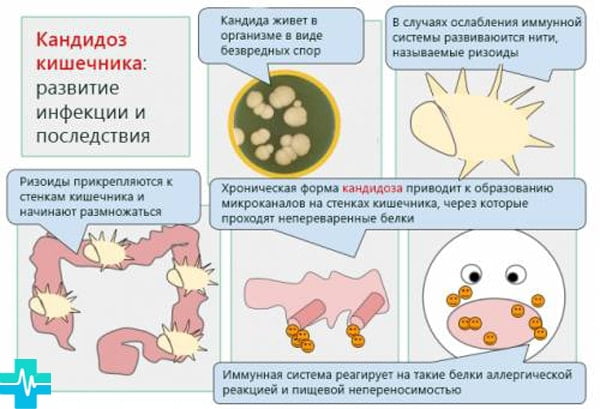
При очаге в желудке врач выписывает противогрибковые лекарства внутрь. Например, Нистатиновые таблетки, Натамицин, Флуконазол, Флюкостат.
Первые два средства пить в течение 1 или 2 недель. Флуконазол идет по схеме 1 таблетка 200 мг раз в неделю. Итразол 200 мг в сутки до полного выздоровления. Если улучшения не наступает врач корректирует терапию системными антимикотиками.
Народные методы

Помимо аптечных лекарств альтернативой лечения легкой степени будут различные эфирные масла: пихтовое, масло лаванды, чайного дерева, розмарина.
Для спринцеваний приготовляют отвар на таких травах как шалфей, ромашка, календула и тысячелистник. Все берется по 1 чайной ложке, заливается кипятком. Настаивать не менее 30 минут. Процедить отвар через марлю и набрать в резервуар. Спринцеваться по 1 разу в сутки.
Если микозы перешли на сторону бедер, паха, то в полученном настое смочить тампоны и наложить на эрозивные участки. После аппликаций промокнуть кожу сухим полотенцем.
Если коварная болезнь застала Вас врасплох, обратиться к врачу просто нет возможности. Тогда возьмите 1 ч.л. соды и растворите ее в литре кипяченой воды. Обмочите предварительно обмотанный бинтом палец в растворе. Произведите обработку влагалища внутри и снаружи.
Этот способ должен помочь убрать такие неприятности, как зудение и жжение. Однако следует помнить, что это не лекарство.
Для терапии у совсем маленьких детей источником не только устранения грибка, но и как дополнительного поступления витаминов в организм будет сок моркови. Давать пить сок нужно с 4 недели рождения, 1, 2 капельки в сутки за 20 минут до кормления. Количество нужно повышать доведя до 2 чайных ложечек. К 1 году жизнедеятельности малыш может получать не больше 5 чайных ложек средства.
Возможен вариант и просто смазывания полости рта ребенка морковным соком. Натертую кашицу отжимаем и мажем слизистую рта.
Прогрессирование инфекции вызвало трещины, которые болят?
Обрабатывайте их ранозаживляющими отварами на основе календулы, зверобоя и ромашки.
Пейте настойку шиповника, морсы из брусники, клюквы, рябины черноплодной. Свежие ягоды содержат высокий уровень содержания витамина С, что повышает защитные силы иммунной системы.
Профилактика

Убрать основное заболевание провоцирующее молочницу. Классикой служит сахарный диабет. Излечивание от этой болезни избавляет от постоянных инфекций кожи.
Чтобы исключить рецидив надо ограничить потребление мучных и сладких блюд, ввести в привычку есть йогурты, кисломолочные, кефир и сметану. Отказаться от пива и всей дрожжесодержащей пищи.
Если возникла потребность в лечении антибиотиками всегда корректировать работу желудка пробиотиками. Следить за состоянием кожи, она должна быть сухой, чистой.
Если все таки появилась опрелость, чтобы не дать ей развиваться надо присыпать участки детским тальком. Проблему излишней потливости решают с помощью талька в составе которого нистатин.
Проводить все лечение вдвоем, дабы предотвратить передачу микроорганизмов от партнера.
Похожие статьи
Загрузка…
Источник
- Причины возникновения кандидоза кожи
- Как лечить кандидоз кожи?
- С какими заболеваниями может быть связано
- Лечение кандидоза кожи в домашних условиях
- Какими препаратами лечить кандидоз кожи?
- Лечение кандидоза кожи народными методами
- Лечение кандидоза кожи во время беременности
- К каким докторам обращаться, если у Вас кандидоз кожи
Причины возникновения кандидоза кожи
Кандидоз принято считать эндогенной инфекцией, развивающейся на поверхности кожи и слизистых оболочек. Более благоприятной для этого является влажная среда, в которой при неблагоприятных обстоятельствах и начинает активно развиваться дрожжевые грибки рода Candida. В небольшой концентрации эти грибки присутствуют и у здорового человека — в ротоглотке, желудочно-кишечном тракте, во влагалище. Прогрессирование инфекции происходит при следующих условиях:
- сахарный диабет и другие эндокринные заболевания,
- ожирение и прочие проявления нарушенного метаболизма,
- истощение,
- снижение иммунных функций, иммунодефицит,
- повышенная потливость,
- мацерация кожи,
- нарушения иммунитета,
- лечение кортикостероидами,
- длительная и чрезмерно агрессивная антибиотикотерапия.
Классификация кандидозов определяется их локализацией. Каждой разновидности свойственна несколько специфическая симптоматика.
Кандидозный дерматит у грудных детей возникает чаще сразу после рождения или на 3-8 неделе жизни. Поражается любой участок кожи, очаги одиночные или множественные. Сначала это маленькие, круглые, красного цвета очаги, несколько возвышающиеся над уровнем кожи, имеющие тенденцию к периферийному росту, слиянию с образованием бляшек или более значительных эритемно-сквамозных очагов с фестончатыми краями и венчиком отслоенного эпидермиса. В других случаях на поверхности эритемных очагов появляются множественные милиарные везикулы, которые впоследствии засыхают, образуя корочки.
Кандидоз крупных складок развивается в подмышечных, паховых, межягодичных складках, под молочными железами у женщин. Очаги поражения ярко-красного цвета, блестящие, словно покрытые лаком, на поверхности белый налет, в глубине складок трещины, контуры очагов четкие и выходят за пределы осязательных поверхностей, иногда полициклические. По краю очага наблюдается отслойка эпидермиса, а по периферии — множественные отсевы в виде вялых пустул, фолликулярных и перифоликулярних папул, эритемно-сквамозных элементов, поверхностных инфильтрированных бляшек, покрытых чешуйками и корочками. Субъективно ощущается зуд и жжение.
Кандидозная межпальцевая эрозия кистей чаще встречается у взрослых, частично — у детей. Кожа в складках — мацерирована, красная, с белым налетом, в глубине складки обычно имеется трещина или эрозия, по краях — отслойка эпидермиса в виде бордюра. Часто случается у лиц, постоянно контактирующих с водой, сиропами, фруктами во время их обработки.
Кандидозная онихия (кандидоз ногтей) — развивается на поверхности ногтевой пластинки. Сначала у ее основания, а затем и на всей поверхности появляются бурые, коричневые пятна, формируются поперечные волнистые валикообразные бороздки, ногтевая пластинка истончается, крошится, иногда утолщается и деформируется в виде онихогрифоза, легко отслаивается. Чаще болеют женщины, дети; у 70% процесс локализуется на руках. Кандидоз ногтей часто сочетается не только с паронихиями, но и с поражениями слизистых оболочек, кожи, складок.
Кандидозная паронихия характеризуется отеком, эритемой ногтевого валика, иногда на поверхности видно шелушение, при нажатии ощущается болезненность и выделяется каплями гной.
Кандидозные заеды — это воспаление уголков рта, вызванное кандидозным грибком. Такие заеды часто двусторонние, в глубине складок рта. Наблюдается мацерация, эритема, трещины, по краю — расслоенный белый эпидермис, края очагов иногда фестончатые, по периферии образуются маленькие эритемные пятна и везикулы, на поверхности очагов — белые налеты. Больной испытывает болезненные ощущения. Течение хроническое, болезнь склонна к рецидивам. У взрослых способствующим фактором может быть пользования зубными протезами.
Кандидозный хейлит — это воспаление слизистой оболочки губ, вызванное дрожжевыми грибками. Клиническое течение следующее: слизистая оболочка губ гиперемирована, иногда несколько отечная, сухая, имеются трещины, шелушение, ощущение стягивания, болезненности. Хейлит часто сочетается с образованием кандидозных заед. Течение его также хроническое.
Кандидозный стоматит (молочница, воспаление слизистой оболочки рта) чаще всего встречается у новорожденных и у детей младшего возраста. У взрослых развивается как осложнение антибиотикотерапии, стероидной или цитостатической терапии. На слизистой оболочке рта (щеки, язык, небо, десны) появляются множественные белые точечные налеты, напоминающие манную крупу или творог, впоследствии они разрастаются и сливаются, образуя белые пленки различных размеров и форм, которые сначала легко удаляются тампоном, оставляя красную блестящую слизистую оболочку. В дальнейшем пленки приобретают бурый цвет, плотно соединены со слизистой оболочкой и плохо или совсем не снимаются. На спинке языка возможно образование глубоких складок, а в лакунах миндалин — белых точек (фолликулярная кандидозная ангина). Из субъективных ощущений преобладает чувство жжения.
Кандидозный анит — это воспаление в области ануса. Часто развивается у больных сахарным диабетом или при длительной антибиотикотерапии. Клинические проявления — это эритема, отечность, беловатые налеты, экскориации как следствие сильного зуда.
Системный кандидоз — затрагивает не отдельные участки кожи или слизистых, а отличается множественностью очагов, часто проявляющихся и на внутренних органах. В последние годы эта патология встречается чаще в связи с более широким применением иммуносупрессоров, антибиотиков пролонгированного действия, особенно при введении их внутривенно, длительных внутривенных процедур. Для клиники этой разновидности кандидоза характерна патогенетическая триада:
- эритемно-папулезная сыпь;
- температурная реакция;
- миалгии.
Сыпь часто множественная, в случаях тромбоцитопении присоединяется геморрагический компонент. Вообще, прижизненная диагностика этой патологии затруднена. Прогноз серьезный, смертность достигает 30-75%.
Хронический слизисто-кожный кандидоз (гранулематозный) поражает в основном детей, случается редко и составляет весьма сложную терапевтическую проблему. Выделяют две группы этой патологии:
- сочетание с различными синдромами иммунодефицита;
- как доминирующее проявление группы генетических болезней.
Больные первой группы часто имеют патологию тимуса, гипогаммаглобулинемию, патологию костного мозга и элементов крови и чаще всего умирают в раннем детстве. Больные же второй группы могут быть разделены на четыре подгруппы:
- больные с семейным хроническим слизисто-кожным кандидозом, который проявляется в раннем детстве и передается по аутосомно-рецессивным типом;
- больные с диффузным хроническим слизисто-кожным кандидозом, вплоть до развития гранулематозного варианта, выживаемость дольше, нет наследственной предрасположенности;
- больные с синдромом кандидозной эндокринопатии — чаще гипопаратиреоидизм, гипоадренокортицизм, гипотиреоидизм, сахарный диабет, передается по аутосомно-рецессивным типом;
- больные старше 50-ти лет с идиопатическим и приобретенным хроническим кандидозом слизистых оболочек.
Такая классификация имеет диагностическое значение и позволяет правильно выбрать терапевтические подходы.
Клинические проявления: поверхностное дрожжевое поражение кожи, ногтей, слизистых оболочек рта, гениталий. Развиваются кандидозный стоматит, заеды, хейлит с формированием макрохейлии, скротальный язык (гипертрофированный с трещинами), на коже лица, волосистой части головы и туловища — эритемные инфильтрированные пятна с шелушением на поверхности, которые постепенно превращаются в гранулематозные очаги с фестончатыми контурами. На поверхности очагов — корки, под которыми имеются вегетации и гиперкератоз. Наблюдаются множественные паронихии, ногти утолщенные, разделенными, деформированные, крошатся, грязного цвета.
При обратном развитии элементы оставляют рубцовую атрофию. Впоследствии могут присоединяться поражения внутренних органов дрожжевыми грибками, бывает внезапное повышение температуры тела. Процесс резистентный к терапии, прогноз неблагоприятный.
Как лечить кандидоз кожи?
Лечение кандидоза кожи проводится противогрибковыми мазями (низорал, дермазол, кетодин, кетозорал, микозолон, клотримазол и пр.), которые наносятся местно, однако в преобладающем числе случаев применение таковых дополняется системным воздействием на грибки, а значит, приемом противогрибковых препаратов внутрь.
Мази применяются 2-3 раза в сутки. При выраженных воспалительных явлениях в начале лечения показано кратковременное назначение кортикостероидов для наружного применения.
Лечение кандидозных заед проводится местно теми же противогрибковыми мазями, что и кожи. Показана тщательная дезинфекция зубных протезов при их наличии.
Лечение кандидозного хейлита состоит в длительном смазывании противогрибковыми мазями очагов поражения или пероральным приемом одного из противогрибковых препаратов (флуконазол, низорал).
Лечение кандидозного стоматита редко удается провести без приема противогрибковых препаратов внутрь. Для этого используются флуконазол, орунгал, низорал по схемам, изложенным в аннотациях к лекарствам или назначенным лечащим врачом.
Лечение кандидозного анита также требует назначения противогрибковых мазей (низорал, клотримазол, микозолон, травокорт или других) и перорального приема одного из антимикотиков внутрь (флуконазол, низорал).
Лечение хронического кандидоза часто оказывается пожизненным и не может исключать прием препаратов внутрь — для этого используется флуконазол, кетоконазол в высоких до клинического выздоровления, в дальнейшем поддерживающая терапия (1 прием флуконазола в месяц).
С какими заболеваниями может быть связано
Кандидозные поражения кожи и слизистых оболочек с большей вероятностью развиваются у лиц с нарушенным обменом веществ (сахарный диабет) или иммунодефицитными состояниями (ВИЧ), сильным упадком иммунитета.
Редкими случаями кандидозного поражения кожи становятся:
- фолликулит бороды,
- подкожные абсцессы у детей,
- гидраденит,
- папуло-некротические, вегетирующие, язвенно-вегетирующие, папилломатозные, гиперкератотические поражения,
- омфалит у детей,
- дерматит вокруг грудных сосков у женщин,
- кандидозный дерматит ладоней и подошв,
- очаговые поражения волосистой части головы с выпадением волос и творожистыми наслоениями.
При длительном течении кандидозной паронихии возможно развитие микотической экземы.
В запущенных не леченых случаях кандидозного дерматита возникает риск развития эритродермии.
Лечение кандидоза кожи в домашних условиях
Лечение кандидоза кожи обычно проводится в домашних условиях. Госпитализации подвергаются пациенты с генерализированным или системным кандидозом, с поражением на фоне тяжелых системных нарушений.
Лечение должно подчинять результатам профессиональной диагностики, проводитсья препаратами, назначенными врачом в конкретных дозах в течение доктором определенного промежутка времени.
Когда заболевание удалось преодолеть, рекомендуется придерживаться элементарных профилактических мер:
- содержать складки кожи в чистом и сухом состоянии,
- если это несколько сложно, рекомендуется ежедневно обрабатывать проблемные участки кремом с бензоил-пероксидом, присыпкой с миконазолом.
Рацион питания должен ограничивать потребление углеводов, картофеля, хлеба, сладостей, молочных продуктов и, наоборот, содержать большее количество витаминов, в частности группы В.
Какими препаратами лечить кандидоз кожи?
Для приема внутрь применяются таблетки:
- Итразол — 200 мг в сутки внутрь до излечения.
- Низорал — 200 мг в сутки, при отсутствии эффекта допустимо увеличение дозы вдвое;
- Флуконазол — 200 мг внутрь 1 раз в неделю;
Для местного использования применяются мази:
- Дермазол — применяется два раза в день на очаги поражения;
- Кетодин — применяется два раза в день на очаги поражения;
- Кетозорал — применяется два раза в день на очаги поражения;
- Клотримазол- применяется два раза в день на очаги поражения;
- Микозолон — применяется два раза в день на очаги поражения в течение 2-5 недель.
Лечение кандидоза кожи народными методами
Для лечения кандидоза кожи подходят эфирные масла:
- пихтовое,
- розовое,
- лавандовое,
- чайного дерева,
- кожуры цитрусовых,
- розмарина.
Из народных рецептов можно выбрать следующие:
- соединить 4 вымытых лимона, 50 грамм очищенного чеснока, ½ литра кипяченой воды и 10 капель экстракта зерен грейпфрута; взбить все в миксере до консистенции кашицы, оставить настаиваться на сутки, периодически размешивая, затем процедить и перелить в стерелизованную стеклянную посуду; хранить в холодильнике; принимать 2 раза в день по 50 грамм;
- соединить по 1 ч.л. листьев шалфея, цветов календулы и ромашки, травы тысячелистника, залить смесь литром кипятка и настоять в течение получаса; применять отвар для спринцеваний, полосканий, аппликаций и прочего рода обработок пораженных участков тела.
Лечение кандидоза кожи во время беременности
Кандидоз в период беременности — явление достаточно распространенное, поскольку иммунитет женщины слабнет, происходит гормональная перестройка и тем самым увеличивается риск разрастания патогенной микрофлоры. Однако кандидоз в период беременности обычно развивается в области гениталий и половых органов, что требует внимания гинеколога и компетентного лечения. Так называемая молочница должна быть излечена до родов, поскольку в их процессе возможно инфицирование новорожденного.
Любая противогрибковая терапия для беременной женщины подбирается исключительно компетентным медиком. Лечение обычно проводится во втором и третьем триместре, предпочтение отдается наиболее безопасным препаратам — пимафуцин, клотримазол. Контрольный гинекологический мазок проводится через две недели с окончания лечения.
К каким докторам обращаться, если у Вас кандидоз кожи
- Дерматолог
- Инфекционист
Диагностика кандидоза кожи начинается с осмотра очагов поражения, откуда берутся соскобы на предмет обнаружения дрожжевых грибков. Диагноз подтверждают выявлением дрожжевых грибков при микроскопии чешуек, материала соскоба. Диагноз хейлита или стоматита подтверждают выявлением дрожжевых грибков в материале соскоба со слизистой оболочки рта.
Микроскопия при кандидозе позволяет окрасить биоматериал соскобов по Грамму, обработать их 10-30% гидроксидом калия, в результате видны нити псевдомицелия и почкующиеся клетки.
Посев на среды для грибов позволяет дифференцировать возбудителя и исключить бактериальную суперинфекцию.
Кандидозное поражение кожи и слизистых важно отличить от тех же заболеваний иной инфекционной природы:
- необходима дифференциальная диагностика кандидозного дерматита и кандидоза крупных складок с дерматофитией;
- дифференциальная диагностика кандидозной паронихии проводится с пиококковой паронихией;
- необходимо дифференцировать кандидозные заеды от стрептококковых: последним свойственны фликтены, образование желто-медовых корочек, наличие элементов импетиго на коже, дрожжевые грибки при лабораторном исследовании отсутствуют;
- дифференциальная диагностика кандидозного хейлита целесообразна с поражением губ у больных дискоидной красной волчанкой, красным плоским лишаем, хейлитом другого происхождения;
- дифференциальная диагностика кандидозного стоматита проводится с красным плоским лишаем слизистых оболочек рта и лейкоплакией;
- дифференциальная диагностика кандидозного анита проводится с болезнью Крона, геморроем, сифилитическими широкими кондиломами;
- дифференциальный диагноз кандидозных онихий устанавливается с поражением ногтей дерматофитами, псориазом, ониходистрофиями.
При системном кандидозе в рамках лабораторного обследования удается обнаружить в моче патологический осадок, в котором при цитологическом исследовании обнаруживают дрожжевые грибки. Этот метод простой, быстрый, недорогой и позволяет прижизненно диагностировать болезнь. Из крови возбудителя удается высеять только в 25% случаев. В последние годы для подтверждения диагноза используют метод газовой хроматографии сыворотки крови, который выявляет арабинитол — метаболит возбудителя. При гистологическом исследовании элементов сыпи в дерме обнаруживают множественные микроабсцессы с полиморфно-ядерными лейкоцитами, мононуклеарами и дрожжевыми грибками; на предмет наличия возбудителя наблюдают также периваскулярные инфильтраты.
Лечение других заболеваний на букву — к
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Источник