Спондилез поясничного отдела позвоночника у детей
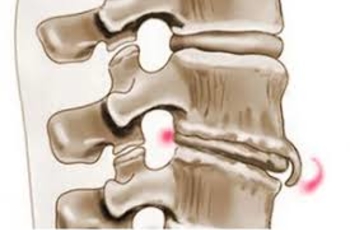
Спондилоартроз поясничного отдела позвоночника — это заболевание, при котором происходит деформация тел позвонков и образование по их краям костных разрастаний различных размеров, чаще всего на уровнях T9-10 и L3. Такие костные разрастания (остеофиты) располагаются преимущественно на передних, боковых и реже на задних краях тел позвонков, со временем могут стать причиной сдавления одного или нескольких нервных корешков.
Спондилоартроз поясничного отдела позвоночника
Выполнение большинства бытовых и рабочих манипуляций сопровождается высокой амплитудой движений в этом отделе позвоночника. Ранний деформирующий вид болезни (в возрасте до 30 лет) часто связан с интенсивными и продолжительными физическими нагрузками, хронической перегруженностью, износом позвоночного двигательного сегмента, травмой хрящевых элементов позвонков данного отдела позвоночника. При некоторых патологиях позвоночника (сколиоз, кифоз) или привычке сохранять неправильное положение тела данное медицинское состояние может развиться и у детей.
Развитие заболевания постепенное. Проявляясь обычно в зрелом возрасте, спондилоартроз поясничного отдела позвоночника является результатом нарушения обмена веществ. Часто процесс приобретает распространенный характер, охватывая и другие отделы позвоночника.
Среди факторов, повышающих вероятность развития заболевания, можно выделить:
- травмы (предшествующие переломы, вывихи, повреждения связок и структур, окружающих суставы);
- профессиональные перегрузки;
- операции на позвоночнике;
- избыточный вес, низкая физическая активность;
- тяжелые остеоартриты;
- остеопороз (вызывает небольшие трещины костей).
Вместе и одновременно с недугом развивается и спондилез, при котором разрушается хрящ межпозвоночного диска. Деформирующий спондилез характеризуется ростом костных выступов и крючков вокруг дегенеративно измененного межпозвоночного диска. Со временем такие изменения могут привести к стенозу позвоночного канала; когда канал становится узким, происходит сдавление спинного мозга, вызывающее разнообразные неврологические нарушения (парестезии, параличи ног).
Симптомы
При данной болезни наблюдаются такие симптомы:
- боли в спине, пояснице, редко с отдачей в бедро;
- боли, интенсивность которых снижается после прекращения нагрузки или после отдыха;
- ригидность мышц — мышцы в данной области могут быть напряженными и болезненными;
- ограничение подвижности позвоночника;
Мышечная слабость является одним из основных симптомов данного недуга
На начальном этапе болезнь чаще всего протекает бессимптомно. До 30% пациентов с рентгенологическими признаками этого заболевания не испытывают болевых симптомов. Боль из-за поражения фасеточных суставов позвоночника, как правило, усиливается во время ходьбы и стояния, при прогрессировании процесса могут возникнуть трудности с ходьбой. Пациенты могут жаловаться на боль, тяжесть и скованность в спине по утрам, которые исчезают после разминки.
Такие боли имеют умеренный характер, но у некоторых пациентов из-за их состояния может развиться люмбалгия — хроническая, продолжительная боль в поясничной области, вызванная раздражением нервов, нервных корешков.
Спондилоартоз поясничного отдела редко бывает независимым заболеванием, которое приводит к сильным болевым ощущениям в спине, когда человек не в состоянии двигаться. При присоединении серьезных неврологических нарушений его нужно рассматривать комплексно с другими патологиями. Боли в пояснице, ягодицах, задней поверхности бедра, нарушение чувствительности в ногах свидетельствуют об остеохондрозе. Если сдавлен нерв (деформированные позвонки сдавливают нервы, проходящие через них), наблюдаются онемение, покалывания, жжение в конечности.
Тяжелые неврологические расстройства, устойчивый болевой синдром, длительная временная нетрудоспособность, инвалидность могут быть результатом развития осложнений, вызванных данной патологией и сопутствующими заболеваниями, в случае несвоевременного обращения за врачебной помощью.
Диагностика
Постановка диагноза несложна. Характерные жалобы пациента на выраженность болевых ощущений и скованность, результаты физикального осмотра подвижности позвоночника, пальпаторного исследования пояснично-крестцовой области позволяют заподозрить, что это и развивается недуг. Большое значение в диагностике имеют такие методы обследования:
- рентгенологическое исследование;
- для определения воспаленных суставов — радиоизотопное сканирование позвоночника;
- компьютерная томография;
- магнитно-резонансная томография (МРТ).
Наибольшую диагностическую ценность имеет МРТ, позволяющая визуализировать межпозвонковые суставы, позвонки, межпозвоночные диски, нервы, связки, диагностировать ущемление нерва, при наличии установить стадию грыжеобразования. Эти же методы используются для выявления осложнений. При развитии мышечной слабости и нарушениях чувствительности применяют электромиографию и тест на скорость нервной проводимости.
Лечение
Стандартное лечение длится от 1 до 3 недель и состоит из таких вариантов:
- лекарственная терапия (анальгетики, миорелаксанты, нестероидные противовоспалительные препараты (НПВП), стероидные гормоны);
- терапевтическая блокада — инъекция препаратов (кортикостероидов и местных анестетиков) в суставы позвоночника для облегчения боли и снятия отеков;
- лечебный массаж;
- физиотерапия (напр., коротковолновая диатермия для расслабления мышц и облегчения боли);
- вытяжение позвоночника (наиболее эффективная форма лечения, когда боль в спине вызвана ущемлением нерва);
- лечебная гимнастика, плавание (назначается после проведения лекарственной терапии);
- отдых;
- оперативное вмешательство.
Желательно провести несколько курсов лечения, даже если у пациента отсутствуют обострения состояния. Это снижает риск рецидива острой боли и необходимости лечения на многие годы.
Основой устранения болевых симптомов является применение НПВП, оказывающих обезболивающее, противовоспалительное, жаропонижающее действие (аспирин, кеторолак, напроксен, набуметон, ибупрофен). Мануальная терапия, которая может быть целесообразной для некоторых пациентов, особенно в первые месяцы появления болей, в данном случае имеет противопоказания (костные разрастания на поверхностях тел позвонков, нестабильность нескольких сегментов, воспалительные, ревматоидные артриты).
Хирургическая операция, во время которой удаляются остеофиты, показана только в качестве последнего варианта лечения, в случае развития осложнений, при отсутствии положительной динамики от консервативных методов лечения.
Наиболее распространенной рекомендацией для пациентов является гимнастика, которая поможет увеличить силу и эластичность мышц, поддерживающих позвоночник, уменьшит скованность в спине и облегчит боль. Установлено, что это наиболее эффективная и успокаивающая процедура. Рекомендуемая длительность занятий — 15 минут ежедневно. Полезно выполнять физические упражнения для растягивания мышц спины и позвоночника, для эластичности позвоночника, укрепления мышц живота, разгибателей спины.
В период восстановления выполняют изометрические упражнения
Статические упражнения на сокращение конкретной мышцы или группы мышц также помогают сохранить мышечную силу.
Пациентам, у которых развитие спондилоартроза поясничного отдела связано с нарушениями обмена веществ, назначают диету с исключением красного мяса, белого картофеля, кофе, острых, соленых, горячих, жирных продуктов, поскольку они увеличивают кислотную нагрузку на организм. Рекомендуют включать в рацион фрукты и овощи, богатые витаминами А и С, продукты, содержащие высокое количество кальция (молоко, миндаль, сою), омега-3 и витамина Е (масличные культуры, рыба, орехи).
Течение болезни динамическое и прогрессирующее. Но в большинстве случаев даже несколько недель терапии позволяют уменьшить проявления симптомов, приостановить или замедлить ее развитие.
✅ Читайте также: Артроз коленного сустава (гонартроз)
???? Оцените статью ???????????? и Поделитесь с друзьями ✅
❤️ Подписывайтесь на канал ✍️ Спасибо за уделённое время! ❤️
???? Информация предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со специалистом.
Сайт канала ВашОрганизм.ру
Источник
Поясничный отдел позвоночника наиболее часто подвержен таким заболеваниям как остеохондроз, спондилёз и спондилоартроз. Спондилёз поясничного отдела позвоночника – что же это такое? В чём его отличие от остеохондроза и спондилоартроза?
В определённой степени спондилёз и спондилоартроз можно считать следующей стадией развития остеохондроза, когда в результате дегенеративных изменений межпозвоночных дисков начинается компенсаторное обызвествление и последующее разрастание периферических частей позвонков в местах их соприкосновения.
В результате чего возникает спондилёз?
Спондилоартроз чаще встречается в шейном отделе и сопровождается реактивным воспалением в суставах позвоночника. Его возникновение обычно имеет возрастной характер. При этом спондилёз проявляется преимущественно в нижних отделах позвоночника, может развиваться довольно быстро и разрастание периферических отделов позвонков иногда могут приводить к их полному срастанию.
[attention type=green]Из-за постоянного травмирования передней и задней продольных связок постепенно происходит их отслоение. В результате на краях позвонков появляются выросты (остеофиты), что является типичным проявлением болезни.[/attention]
Процесс развития дегенеративно-дистрофических изменений позвоночника связан как с физическими нагрузками, так и с нарушением питания тканей, образующих межпозвонковые суставы. Эти два воздействия нельзя рассматривать по отдельности.
Нагрузка ведёт не только к уплощению межпозвоночного диска и чрезмерной нагрузке на тела позвонков, но и к развитию спазма прилегающих мышц. В результате ухудшается кровоснабжение и иннервация поражённых участков, что дополнительно усугубляет функционирование поясничного отдела позвоночника.
Процесс идёт по кругу, изменения нарастают. Межпозвоночный диск становится всё более подвержен механическому воздействию, в процесс изменения вовлекается и фиброзное кольцо.
Следующим этапом развития деформирующего спондилёза поясничного отдела позвоночника может быть ещё большее разрастание костной ткани позвонков, приводящее к появлению так называемых «блоков», в значительной степени снижающих подвижность позвоночника.
Основные предпосылки спондилёза:
- малоподвижный образ жизни и наличие длительных статических нагрузок на позвоночный столб;
- накопление возрастных изменений в соединительной и костной ткани позвоночника;
- наличие наследственной и конституционной предрасположенности;
- тяжёлая физическая работа или же кратковременная большая нагрузка на фоне общей нетренированности;
- травмы, инфекционные и другие болезни.
Исходя из этого, выделяют определённые группы риска. В первую очередь – это мужчины. Их работа и образ жизни часто связаны с чрезмерными физическими нагрузками. Женщин, имеющих чрезмерные нагрузки, недуг тоже не обходит.
Рискуют приобрести болезнь и те лица, чей вид деятельности связан с длительными статическими нагрузками на позвоночник, например, офисные работники.
[attention type=yellow]Возраст имеет значение для возникновения спондилеза. Чаще всего заболевание начинает развиваться после 40-50 лет, но при наличии какой-либо из названных выше предпосылок болезнь может проявиться гораздо раньше.[/attention]
Симптомы и диагностика
Первые проявления спондилёза обычно неспецифичны, похожи на симптомы остеохондроза.
Появляются преходящие боли в спине, часто спровоцированные нагрузкой, переохлаждением, поднятием тяжести. Постепенно боли становятся более регулярными, принимают циклический характер.
В некоторых случаях болевые ощущения распространяются на ноги, ягодицы, крестцовую область. Небольшие наклоны вперёд, напротив, приводят к ослаблению болевых ощущений, так как при этом происходит увеличение просвета в позвоночном канале.
В дальнейшем отмечается дискомфорт (односторонний или двусторонний) при длительном стоянии или ходьбе. Пациенты почти в половине случаев жалуются именно на дискомфорт, а не на болевые ощущения, которые порой не имеют острого проявления.
Часто появляются признаки, напоминающие перемежающуюся хромоту. При осмотре пациента также отмечается болезненность в соответствующем отделе позвоночника, связанная с поражением межпозвонковых суставов.
Совокупность этих симптомов позволяет предполагать наличие спондилёза.
Но точно поставить диагноз можно только после рентгенографического исследования. Снимок отчётливо покажет появление остеофитов на краях позвонков. Уточнение степени развития заболевания проводится при помощи КТ, МРТ или миелографии.
Степени заболевания
При 1 степени разрастания почти не выходят за границы позвонков, подвижность ограничена в небольшой степени.
2 степень характеризуется дальнейшим ростом остеофитов, которые оказываются направленными друг к другу. Заметно ограничена подвижность, становятся частыми боли при ходьбе, переохлаждении, нагрузке.
При 3 степени остеофиты срастаются в виде скобы, боли нарастают, подвижность отдела нарушается полностью.
Методика лечения
[attention type=yellow]Лечить спондилез поясничного отдела позвоночника необходимо только под контролем врача.[/attention]
Ввиду сложности заболевания и разнообразия вызывающих его причин, лечение спондилёза пояснично-крестцового отдела позвоночника проводится длительно и носит комплексный характер.
Сочетание различных видов терапии с лечебной физкультурой могут задержать развитие заболевания, позволят улучшить качество жизни пациента, продлить его период работоспособности.
На ранних стадиях болезни хорошо помогает физиотерапевтическое лечение. Воздействие ультразвуком, фонофорезом, лечебными грязями улучшают питание поражённых областей позвоночника, задерживают дистрофические изменения в нём.
Лекарственная терапия использует для облегчения течения болезни. Применяются как противовоспалительные препараты (диклофенак, ибупрофен, мовалис, найз, кетонал), так и миорелаксантов (мидокалм, флексен).
Благотворное влияние оказывают и хондропротекторы (дона, хондроксид). В некоторых случаях показано назначение седативных средств, антидепрессантов. Обязательным является приём соответствующих витаминных комплексов.
Ведущая роль в лечении спондилёза принадлежит физкультуре. Специально подобранный комплекс упражнений поможет организму бороться с причинами болезни и остановить её прогрессирование.
Лечебная гимнастика способствует лучшему кровообращению и питанию суставов, стимулирует развитие мышц. При этом формируется дополнительная опора для позвоночника, значительно снимаются спазматические явлении, уменьшаются болевые проявления.
[attention type=green]В качестве альтернативных видов физкультурных занятий находят применение йога, гимнастика цигун, занятия на специальных тренажёрах.[/attention]
Рефлексотерапия (иглоукалывание) пока не получила достаточного распространения, хотя в некоторых случаях она даёт неплохой эффект, улучшая процессы нервной проводимости и снимая боль.
В тяжёлых случаях при наличии индивидуальных показаний единственным действенным методом остаётся хирургическое лечение. При этом обязательно должен учитываться возрастной статус пациента, наличие у него других болезней.
Спондилёз поясничного отдела позвоночника является тяжёлым хроническим заболеванием, трудно поддающимся лечению. При диагностике спондилёза или остеохондроза к лечению необходимо приступать как можно раньше, скрупулёзно выполнять все назначения врача.
Основываясь на специальной физкультуре в сочетании с медикаментозным лечением и физиотерапией, можно приостановить развитие болезни, избежать ухудшения самочувствия, продлить годы активности и бодрости.
Источник
Спондилезом называют хроническую дегенеративную патологию позвоночника, от которой страдает большое количество людей на планете. Эта статья расскажет вам о том, какие существуют причины заболевания, клинические симптомы, а также диагностические и лечебные мероприятия.

Спондилез поражает фиброзные кольца хрящевых дисков, расположенных между смежными позвонками, а также часто приводит к разрушению передних продольных связок, вследствие чего подвижность в пораженной области значительно снижается. Вследствие выхода фиброзной ткани за пределы поверхности позвонков возникают специфические костные наросты, именуемые остеофитами.
Патологический процесс может возникнуть в любом из отделов позвоночного столба, однако по статистике чаще всего поражаются поясничный и шейный отделы. Грудной вариант спондилеза более характерен для лиц преклонного возраста, при этом, следует отметить, что он практически никак себя не проявляет в клиническом плане.
Из-за чего возникает данный патологический процесс?
На сегодняшний день до конца не выяснено, какой причинный фактор обязательно должен присутствовать, чтобы возникло это заболевание. Точно только понятно то, что к причинам спондилеза можно отнести:
- редкие тяжелые физические нагрузки, возникающие на фоне гиподинамии;
- травматические повреждения позвоночного столба;
- наследственная предрасположенность к данной патологии;
- нарушение метаболизма, а также наличие возрастных изменений в позвонках, межпозвоночных дисках и элементах связочного аппарата.
Клиническая симптоматика, характерная для спондилеза позвоночника
спондилез позвоночника характеризуется большим количеством клинических симптомов, однако самым главным из них считается боль в области поясницы или в шейном отделе. Возникает она из-за того, что костные разрастания (остеофиты) сдавливают выходящие между позвонками нервные корешки, идущие от спинного мозга к периферическим тканям. Даже в тех случаях, когда сила давления на корешки не очень большая, они все равно раздражаются, возникает воспалительный процесс в мягких тканях позвоночного столба. Пациенты обычно могут четко локализовать болевые ощущения. При длительном стоянии, ходьбе, а также при выполнении наклонов боль может значительно усиливаться, однако, как только положение изменяется, клиника практически сразу уходит. Также следует отметить увеличение интенсивности болей к вечеру, вследствие чего больному человеку иногда бывает даже трудно уснуть.
Онемение, покалывание, чувство ползания мурашек по коже верхних или нижних конечностей также характерны для данного патологического процесса. Усиленная физическая нагрузка, резкое движение, переохлаждение могут спровоцировать усиление болевых ощущений.
Диагностика спондилеза, а также лечебные методики, направленные на борьбу с этим заболеванием
Старым добрым методом диагностики спондилеза является рентгенографическое исследование, благодаря которому можно увидеть дегенеративные и дистрофические нарушения в костных структурах. Чтобы лучше разглядеть нарушения, касающиеся мягкотканных структур, следует сделать компьютерную или магнитно–резонансную томографию. Последний метод является наиболее качественным в плане получения информации о патологическом процессе.
Кроме того, лечащий врач расспросит вас по поводу симптомов заболевания, проведет тщательный осмотр, а также назначит ряд лабораторных исследований крови и мочи. Это делается с целью дифференциальной диагностики спондилеза с другими патологиями, протекающими с подобными симптомами.
Что касается лечения данного недуга, то следует сразу сказать, что полностью избавиться от него практически невозможно, поскольку в его основе лежит дегенерация тканей организма. Современные медикаментозные препараты могут приостановить прогрессирование патологического процесса (нестероидные и стероидные противовоспалительные препараты). Также хорошо помогает физиотерапевтическое воздействие, сеансы мануальной терапии, гимнастические упражнения.
Читайте так же
Отзывы наших пациентов
Мусин Спартак Рамизович — это врач от Бога! Уже после первого сеанса почувствовала себя более свежо и подтянуто!
Подробнее
Валерий
Выражаю огромную благодарность клинике Бобыря на Алексеевской. Всё организовано на высшем уровне. Персонал клиники отзывчивый, к пациентам относится дружелюбно и с пониманием. Заблаговременно напоминают о записи, а в случае невозможности прийти на сеанс, по звонку, спокойно, без лишней…
Подробнее
Иван
Всем наилучших пожеланий! Обратился в Одинцовскую клинику, по рекомендации коллеги. Позвоночник у меня уже давно болел. Доктор Халили осмотрел, поставил диагноз и предложил лечение. Боль снял за один сеанс, остались неприятные ощущения, которые постепенно с каждым сеансом ушли совсем. Спасибо за…
Подробнее
Виктор
Большое спасибо доктору Власенко Александру Адольфовичу! Пришли с дочерью (рост 172 см в возрасте 14 лет), к доктору на Кутузовском проспекте, прошли 6 сеансов. Был сколиоз второй степени, теперь дочка распрямилась, вытянулась, даже не узнать! Чтобы лечение пошло на пользу, нужно очень…
Подробнее
Анна и Сергей
Врачи клиники Бобыря
стаж работы от 10 лет
Записаться на бесплатный прием
Источник


